
本篇为龙哥查房系列第22个病例
地点:广东省人民医院伟伦楼十四楼
时间:2017-11-22 星期三15:00
参加科室与专家:
肿瘤治疗中心:吴一龙(主任医师)、张绪超(研究员)、杨衿记(主任医师)、杨学宁(主任医师)、钟文昭(主任医师)、周清(主任医师)、涂海燕(副主任医师)、陈晓明(主任医师)、李伟雄(主任医师)、潘燚(副主任医师)、陈华军(副主任医师)、汪斌超(副主任医师)、王震(副主任医师)、徐崇锐(主治医师)、廖日强(主治医师)、董嵩(主治医师)、江本元(医师)、白晓燕(医师)、孙月丽(医师)、陈志勇(医师)、李安娜(医师)、郑明英(医师)、林嘉欣(医师)、白晓燕(医师)、林辉(医师)、黄婕(医师);全体研究生。
病例汇报人:广东省人民医院放疗科 林俊涛医师
患者病史
LLQ,男性,67岁,右肺鳞癌cT2aN0M0 IB 期(8th)
主诉:右肺非小细胞肺癌化放疗后12年,咳嗽咳血丝痰1年
现病史:
1. 患者12年前确诊为右肺中央型肺癌cT3N3M0 IIIB期;肿瘤距离隆突<2cm。于2005.3.10开始行4周期拓喜+顺铂,疗效:PR;PFS=7个月。
2. 2005.10 复查CT提示:右肺门肿物,侵犯右肺动脉,右侧主支气管腔内可见肿物。后予胸部放疗(具体不详)。疗效:PR。2006.6.21复查CT提示:右肺肺癌治疗后未见明确残留癌灶。后定期复查。
3. 2017.11.08复查CT提示:右肺门区团片状软组织影,右上肺节段性含气不全,考虑继发性肺结核,未排除恶性病变;纵隔淋巴结未见肿大(可见钙化)。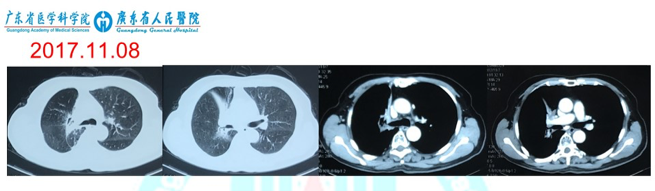 4. 2017.11.09查纤支镜:右上肺支气管闭塞,粘膜粗糙,右中叶支气管闭塞。
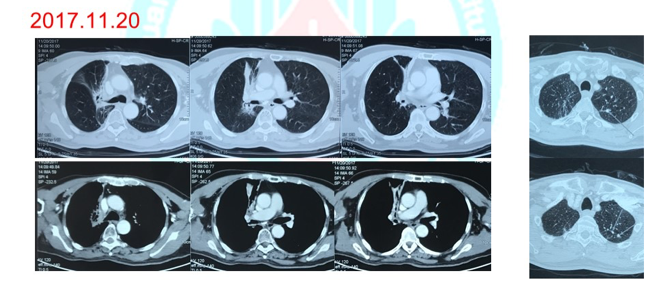
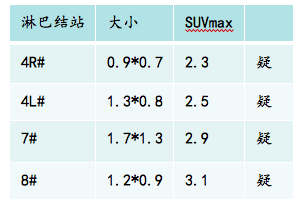
4. 2017.11.09查纤支镜:右上肺支气管闭塞,粘膜粗糙,右中叶支气管闭塞。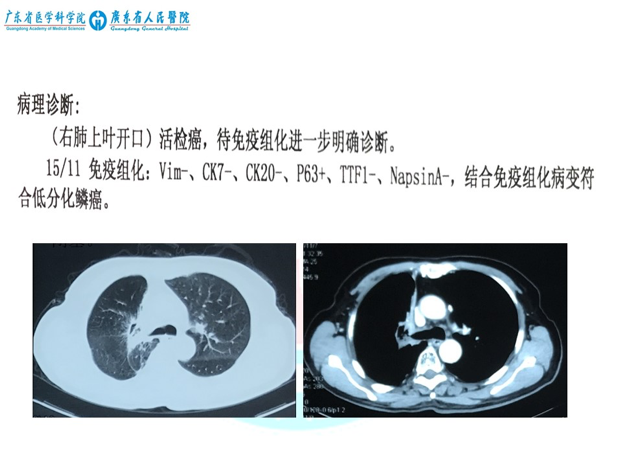 5. 2017.11.20 查PET-CT:右肺门团片状高密度影,大小4.0*3.5cm,SUVmax=11.6.考虑肺癌复发可能性大。纵隔见多枚淋巴结,代谢稍增高,考虑炎性淋巴结可能性大。左上肺陈旧性肺结核。
5. 2017.11.20 查PET-CT:右肺门团片状高密度影,大小4.0*3.5cm,SUVmax=11.6.考虑肺癌复发可能性大。纵隔见多枚淋巴结,代谢稍增高,考虑炎性淋巴结可能性大。左上肺陈旧性肺结核。
6. 实验室检查结果:NSE:10.31ng/ml;CEA:1.3ng/ml;CYFRA21-1:1.88ng/ml;CA-199:10.39。
7. 个人史:吸烟60包年,戒烟12年。既往史、家族史无特殊。
病例小结:
1.老年男性,吸烟60包年,戒烟12年,PS=1。
2.主诉:右肺非小细胞肺癌化放疗后12年,咳嗽咳血丝痰1年。
3.目前诊断:右肺鳞癌,cT2aN0M0,IB 期(8th)。
4.目前症状:咳嗽为主,轻微咳血丝痰。
讨论要点
下一步处理方案:
1. 手术切除(右中上叶)?
2. 放疗?
3. 放疗+免疫治疗?
组内讨论意见:
先行EBUS、排除纵隔淋巴结转移:
1. N2/3(+):再程放疗+免疫治疗
2. N2/3(-):评估手术风险,手术切除右上中肺,避免右全肺切除。
病例讨论
肺外科杨学宁医生:该患者的放疗方案具体不详。通过疗效评估来看,12年的治疗期间,应该是放疗起效为主,化疗部分有效。
放疗科李伟雄医生:根据现有影像学结果,本次为同一部位复发。第一次放疗为12年前,如果准备行放疗,两次放疗间隔长,可再次放疗。肿瘤位于肺门,靠近脊柱,关键问题在于如何避免脊髓损伤,而现今放疗技术的发展及改进,对脊髓的影响已极大降低。12年前的放射剂量应为40Gy左右,再次放疗,可接受放疗剂量为20Gy-30Gy。但需谨慎评估再程放疗风险。根据目前PET-CT高代谢范围,既往原发灶大小应≥3cm;此时放疗存在以下几个弊端:首先,复发肿瘤对放疗的抵抗性使得放疗的效果下降;第二,二次放疗存在大气管出血等严重不良反应等风向;第三,远期预后不佳。现右中肺支气管闭塞、右上肺支气管存在严重狭窄,二次放疗导致右上肺支气管完全闭塞的可能性极大。所以,我认为,虽然手术难度较大,但仍需外科医师评估是否可手术切除。
肺外科杨学宁医生:非小细胞肺癌放疗后行手术切除,需考虑肿瘤位置,周围型肺癌因位置离肺门远,如术前PET-CT提示无纵隔淋巴结转移及远处转移,可考虑手术治疗,术后根据病理结果及分期决定下一步治疗;但本例患者为中央型肺癌,邻近支气管、胸腔血管及淋巴结,经化放疗后局部纤维化及粘连,术中难以分离,解剖结构不清晰,手术难以完全切除,因此建议患者行放疗。
肺内科周清医生:李主任,请教您两个问题:刚刚您提到肺部再程放疗的风险比较大,因此不建议短期内接受再程放疗,那么您认为,通常间隔多长时间、可以考虑再程放疗?在放疗时间间隔上,5年与10年,哪个并发症的发生率较低?
放疗科李伟雄医生:最低为1年,时间间隔越短、风险越大。患者再程放疗间隔时间短,容易出现气管漏、咳血等情况。而随着再程放疗时间间隔的延长,此类并发症几率逐渐降低,该患者放疗至今已12年,再程放疗发生气管瘘、咳血等并发症的几率低,可以考虑再程放疗。通常间隔10年以上,仍未发生转移,且可行再程放疗的患者极少。
放疗科潘燚副医生:有回顾性研究结果显示,周围型肺癌在根治性放疗后出现复发,如果接受再程放疗,选择SBRT的效果更好。实际上,再程放疗主要并发症为损伤邻近器官或组织,比如支气管瘘、气管瘘;其次为胸腔积液。目前有数据分析结果显示,肿瘤越是靠近纵隔中央型,再程放疗引起支气管瘘的几率越高。III级支气管损伤(支气管几乎穿孔)的发生率超过10%。而本例患者,虽然影像学资料有限、无法对比既往的CT图片;但根据报告描述,应为同一部位复发。可调取既往行放疗计划的CT图片进行对比,确诊是否为同一部位复发。外科医生评估可以手术吗?
肺外科杨学宁医生:手术评估方面。首先,纵隔淋巴结不排除转移。第二,中叶在放疗后出现结构塌陷。目前患者为中央型肺癌,影像学表现为肺门团块状病灶,中间支气管已经闭塞缩窄,上叶支气管也基本上闭塞了,下叶支气管开口较正常偏小。如果手术,即便右上叶未受侵犯,仍需袖状切除。第三,放疗后血管和周围组织纤维化,其整体解剖结构不清楚。手术难度大,且难以完整切除。第四,患者肺功能耐受情况。患者只能走上四楼,右全肺切除之后、患者的肺功能严重受损,生存都将成为问题。
肺内科周清医生:既然目前考虑无法行右全肺切除,那么行EBUS确认N2/3是否阳性,则无明显意义?患者非晚期肺癌,现不考虑手术,则首选治疗方式为放疗。
肺外科杨学宁医生:关于纵隔淋巴结需考虑,如果EBUS结果显示纵隔淋巴结为阳性,放疗的范围是否需扩大?若为阴性,则照射野是否可缩小?
放疗科李伟雄医生:目前4R、4L组、肺门淋巴结较大,转移的可能性大,而若EBUS为阴性,则需讨论放射野是否仍需包含该范围以提高患者生存,因EBUS存在假阴性,可能成为后续复发的原因。
肺外科杨学宁医生:如果已经出现多站淋巴结转移,那么,大范围的放疗是否真的能够给患者带来生存获益?乳腺癌患者在放疗之后的长期生存结果来看,放疗对心脏是有影响的。那么肺癌是否也存在此类影响?
放疗科李伟雄医生:该患者此次放疗,需要包括4R、4L、7组淋巴结,8组、左侧10组淋巴结可以暂时不管。整体放射剂量靠近肺门、隆突,必须在右边;放疗对左侧的心脏有影响,但在可接受范围内。而放疗后肺纤维化,除影响患者肺功能外,还导致化疗效果不佳。
肺外科杨学宁医生:再程纵隔放疗引起心脏毒性的原因?比如在乳腺癌中,是因为使用阿霉素导致心脏毒性,还是因为乳腺癌患者总体生存期较长,才使得远期心脏毒性得以出现?
放疗科李伟雄医生:在乳腺癌,放疗对心脏的影响很明显,主要是因为放疗照射内侧乳房的范围均偏左、靠近心脏。放疗的影响,主要是引起冠脉等小血管的梗阻。对肺来说,目前也有报道,高剂量放疗以后引起非肿瘤相关死亡,其中部分为心脏方面原因。但是该病例的放疗是以右侧为主,选择性照射纵隔的阳性淋巴结。而两次放疗,会对心脏产生一定的影响,其影响主要为左侧的血管、心肌等,右侧可能会影响心房。
肺外科杨学宁医生:若该患者进行放疗,是否需同时行化疗或者其他治疗?
放疗科李伟雄医生:目前考虑需行同步化放疗,即化疗增敏。目前使用泰素加卡铂,或EP方案。
肺内科周清医生:目前泰素已断供,则可选择方案为EP。
放疗科潘燚医生:在讨论认为手术不可行后,现在需要考虑的问题为可选的治疗方案有多少?若EBUS明确了多站淋巴结转移,那么,该患者是否能够行放疗?如果不能放疗,我们还有什么手段?而若如果淋巴结阴性,则可选择局部放疗。
肺外科钟文昭医生:如果4、7组都是阴性,纵隔不一定需要放疗;如果4、7组有任何一站是阳性,放疗就是必须的。
放疗科李伟雄医生:同意,如果淋巴结阴性,放疗可只包括原发灶,但后续需关注纵隔淋巴结情况。
肺内科周清主任:明确纵隔的状态主要是决定放疗范围。而下一步还是以放疗为主,其他治疗主要为免疫治疗。距患者上次放疗后已12年,可考虑再程放疗,但需谨慎评估放疗范围和剂量。
放疗科潘燚医生:即便EBUS确认了淋巴结阴性、不需要照射纵隔,仍需着重关注支气管瘘,同时,需与患者加强沟通,两次放疗引起支气管瘘的可能性极高。
肺外科杨学宁医生:那么后续策略为先行EBUS明确纵隔淋巴结是否转移,评估放疗范围和下一步的完整治疗方案。













 苏公网安备32059002004080号
苏公网安备32059002004080号


