T-DM1在国内的最新上市,给早期乳腺癌的临床实践带来了诸多思考。2020年4月7日,“赫赫有声——HER2云间谈”会议顺利召开。广东省中医院陈前军教授、空军军医大学西京医院李南林教授、武汉大学人民医院姚峰教授、华中科技大学附属协和医院赵艳霞教授、海南省人民医院陈茹教授、中南大学湘雅医院廖立秋教授、广东省中医院(大学城医院)杨海峰教授、深圳市人民医院胡泓教授齐聚“云端”,结合国内外最新的HER2阳性早期乳腺癌临床研究和指南,共话non-pCR患者的治疗现状和未来。
HER2阳性早期乳腺癌的系统治疗策略
李南林教授:目前乳腺癌是严重威胁中国女性健康的恶性肿瘤,针对早期乳腺癌,其治疗目标是治愈。然而,依然有20%~30%的早期乳腺癌患者,在接受有效的辅助治疗后仍然会成为临床难以治愈的晚期乳腺癌。针对早期乳腺癌,尽早采用有效的系统治疗方案,为患者提供治愈机会,这是临床医生的职责所在。
与其他分子分型的乳腺癌相比,HER2阳性乳腺癌复发风险高、预后差,因此在HER2靶向治疗时代到来之前,HER2阳性早期乳腺癌的预后不良。而以曲妥珠单抗为代表的抗HER2治疗改写了HER2阳性早期乳腺癌的预后,使更多患者得到治愈。然而,BCIRG006研究显示,在使用曲妥珠单抗抗HER2辅助治疗随访十年后,仍然有25%的早期HER2阳性乳腺癌发生复发转移。基于此,APHINITY研究横空出世,在随访6年后,其显示曲妥珠单抗联合帕妥珠单抗和化疗的妥妥双靶方案,可以显著降低24%的浸润性疾病复发风险,且淋巴结阳性患者获益更大。
根据2020年版本的NCCN指南,对于HER2阳性抑或三阴性乳腺癌,只要满足T>2cm或至少有1枚淋巴结出现转移,即优选新辅助治疗。早期乳腺癌新辅助治疗的临床研究,不论是NEOSPHERE研究抑或PEONY研究,患者都是化疗的基础上联合双靶治疗,且病理学完全缓解(pCR)率都得到显著提高(45%~45.8%),所有研究的获益趋势一致。根据现有研究,6个周期的双靶联合化疗,pCR率可以超过60%,因此,现在不论是NCCN指南、专家共识或者在临床实践时,均要求对肿块>2cm或淋巴结阳性的HER2阳性早期乳腺癌,优选进行妥妥双靶的新辅助治疗,而在进行足疗程的新辅助治疗后,才能进行疗效判定。
然而,进行了妥妥双靶的新辅助治疗达到pCR后,依旧有约12%的患者会出现复发。针对此类患者,KRISTINE研究相关结果表明,在达到pCR后,在辅助治疗阶段继续使用1年的妥妥双靶治疗,3年的无浸润性肿瘤复发生存率可以高达约98%。因此,针对肿块大于2cm,淋巴结阳性,进行妥妥双靶联合化疗的新辅助治疗达到pCR的患者,在辅助治疗阶段应优先继续使用1年的妥妥双靶治疗方案。
对于HER2阳性早期乳腺癌进行新辅助治疗后,非病理学完全缓解(non-pCR)的患者,目前证据充足的治疗药物是T-DM1。根据既往的研究,无论妥妥双靶联合化疗新辅助治疗疗程的长短,仍然会有30%~60%的患者会出现残余病灶。不过,根据KATHERINE研究,针对non-pCR患者,在辅助治疗阶段使用14个周期的T-DM1,经过3年的随访,和单用曲妥珠单抗相比,T-DM1显著降低了约50%的复发,提高了11.3%的绝对IDFS获益,此外,根据其森林图所显示的信息,患者无论受体状态、淋巴结状态、新辅助治疗的联合方案以及T-DM1各亚组的残留病灶情况如何,T-DM1各亚组的IDFS获益均一致,即为显著获益。同时,该研究的次要终点结果亦支持主要终点的结果。T-DM1组的患者,整体对治疗可耐受,即使出现不良反应,大部分均可控可管理。此外,在KATHERINE研究中,亦有中国人群的入组,其数据和全球数据基本一致,甚至中国人群的获益更大。
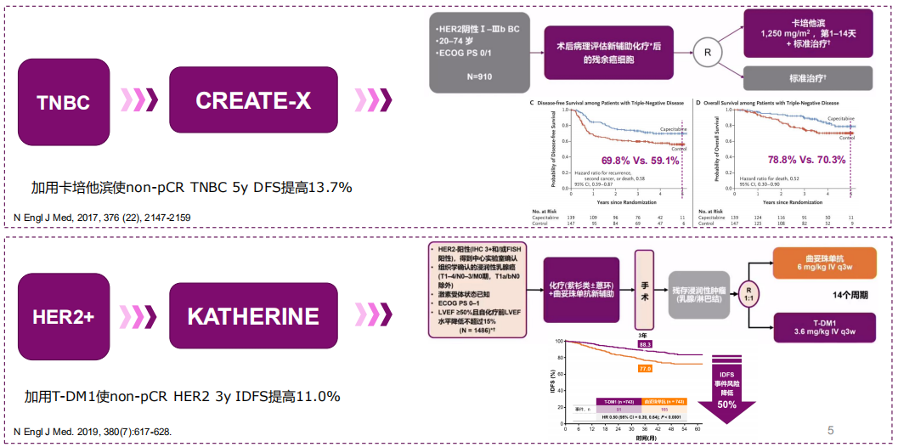
图1.强化辅助治疗助力non-pCR患者获得更好的预后
鉴于KATHERINE研究中T-DM1的优异表现,其被国内外众多指南所接受,被推荐用于新辅助治疗后non-pCR的HER2阳性患者,在辅助治疗时进行14个周期的T-DM1治疗,以进一步提高生存。
如今,HER2阳性乳腺癌的治疗,已经从单一的靶向治疗,向多临床决策点、多靶向药物治疗模式转变。在新辅助治疗后以pCR为决策点的系统治疗,可能是目前HER2阳性早期乳腺癌实现治愈目标的最佳系统治疗。
乳腺癌新辅助治疗后的病理评估
杨海峰教授:临床之所以对pCR十分关注,主要因为由于特殊的肿瘤亚型与pCR预后参数能够提示乳腺癌患者生存的改善情况,其次pCR目前同样也是重要的临床决策点,non-pCR的患者可能需要进行更多的强化治疗。
实际上pCR评估的定义就是对原发灶和淋巴结转移状态进行同时评估,原发灶中主要存在两种情况,其一是既没有浸润癌亦没有原位癌,其二是没有浸润癌,但残留原位癌。这两种情况都可以被认定为原发灶pCR。对于淋巴结的状态,亦需要进行关注,因为其残留和预后呈密切相关性。鉴于文献指出对于DCIS的残留并不影响总体预后,但脉管癌栓可以直接将患者的死亡风险提高3倍,影响患者预后,因此,具备脉管癌栓的患者,不能算作pCR。根据乳腺癌AJCC分期,仅仅具备脉管癌栓的T0患者,若在淋巴结中残存孤立的肿瘤细胞,亦不能被定义为pCR,因为在后续的淋巴结清扫中会出现约17%的阳性率。
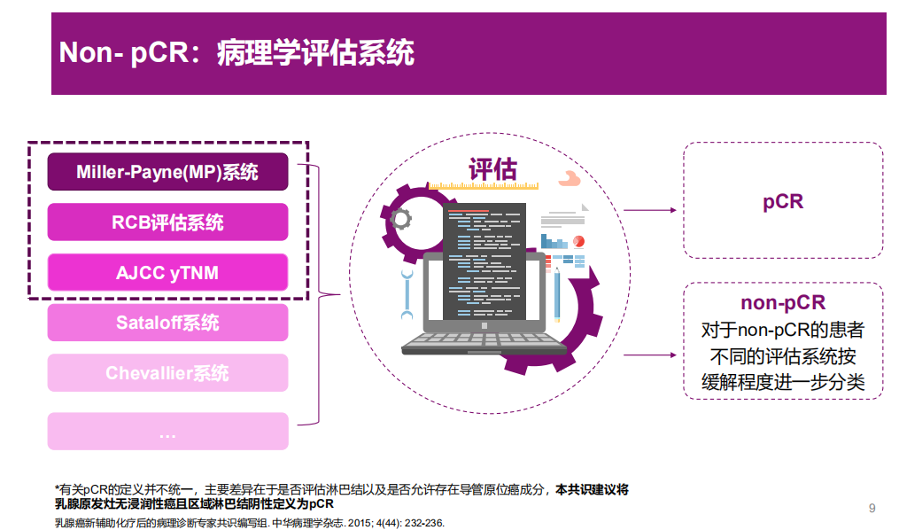
图2.non-pCR的病理学评估系统
在明确了pCR的定义后,对于病理学的评估体系亦需明确,常见的包括MP体系、RCB评估系统和AJCC的ypTNM分期系统。其中,目前国内应用最为广泛是MP系统,其主要对治疗前后癌细胞密度的变化进行评估,该体系的特点是只评估原发灶,不评估淋巴结的状态。RCB体系是近年来较为热门的体系,该体系中使用的四个参数分别为瘤床大小、浸润癌的密度、转移灶的最大径以及阳性淋巴结数,这些都是通过统计学筛查出来和预后相关的因素。此外,在最新发布的乳腺癌新辅助治疗病理评估专家共识(2020版)中,亦对MP和RCB系统各自的优缺点进行了分析。
当然,新辅助治疗后的病理学评估,不仅涉及到病理科医生的工作,亦需要临床医生的配合,在术前不仅需要临床医生进行定性诊断,还需要进行系列预后指标的评估,同时,在取材时还需要足量、到位,否则会对病理学的评估造成影响。
HER2阳性乳腺癌临床实践中的挑战
乳腺癌抗HER2治疗领域的不断进展,为进一步改善HER2阳性乳腺癌患者的生存,降低复发或死亡风险带来了全新的治疗选择。会议期间,在线专家就HER2阳性乳腺癌临床实践以及病理诊断相关富有挑战性的问题展开深入探讨。
Q1:针对淋巴结阴性的HER2阳性乳腺癌患者,新辅助治疗在何种情况下会考虑进行双靶治疗?新辅助双靶治疗后近似pCR患者,如何制定辅助治疗方案?
李南林教授:针对第一个问题,如今,曲妥珠单抗和帕妥珠单抗均已进入医保,根据APHINITY研究,双靶治疗方案下患者人群整体获益,因此,针对淋巴结阴性HER2阳性乳腺癌,若患者经济许可,亦可考虑进行双靶的新辅助治疗,获益肯定明显。针对第二个问题,根据KATHERINE研究,对于接近pCR的患者,在辅助治疗使用T-DM1,患者也能获益。在乳腺癌新辅助病理专家共识中,对于新辅助治疗后仍存在浸润性癌,区域淋巴结内出现孤立性肿瘤细胞(ITC),脉管浸润等情况应归为non-pCR,这类患者使用T-DM1均可获益。
Q2:若患者达到了pCR,在辅助治疗阶段需要使用1年的妥妥双靶治疗,此时,是否还有加用蒽环类药物的必要?
陈前军教授:根据APHINITY研究,淋巴结阳性的患者是妥妥双靶方案的主要获益人群,但是该研究纳入的人群太广泛,将肿块在1cm以下的患者亦纳入了研究,因此,很难从中进行淋巴结阴性患者的观察。目前,针对HER2阳性患者治疗的总体趋势是强靶向治疗而弱化疗。在未来可能会从淋巴结阴性的患者中筛选出肿块>2cm、HER2受体阴性的患者抑或广泛的瘤床、脉管癌栓的患者,考虑使用4个周期的TCHP或AC-TH进行观察。
姚峰教授:在临床实际工作中,对于1cm以内的浸润性肿瘤,同时是三阳性的患者,采取单用紫杉醇12周联合曲妥珠单抗的方案进行新辅助治疗。如果患者为单纯的HER2阳性患者,则会谨慎考虑是否给予AC-TH或TCBH方案。针对淋巴结阳性的HER2阳性患者,肯定采取双靶进行新辅助治疗,而对于淋巴结阴性的患者,若患者合并有其他高危因素,例如:肿瘤偏大、年轻患者或组织学为高危复发风险患者,考虑使用双靶方案进行新辅助治疗。
Q3:根据杨海峰教授的讲解,大家已经明确pCR评估时,各种预后信息的重要性。那么,针对新辅助治疗后进行前哨淋巴结活检而不进行腋窝淋巴结清扫,是否会丢失患者的non-pCR信息?
廖立秋教授:患者在新辅助治疗后能否只进行前哨淋巴结活检需要具备一定的先决条件。就个人经验而言,在临床实践过程中若患者的结果显示为有肿瘤细胞残留,则non-pCR的患者依旧会进行腋窝淋巴结清扫。
姚峰教授:目前在新辅助治疗之后,若阳性的淋巴结转移为阴性,采用前哨淋巴结活检代替腋窝淋巴结清扫的观点存在争议。在进行临床实践过程中并没有采用前哨淋巴结活检代替腋窝淋巴结清扫,主要有两个方面的原因,其一,尽管小样本的研究抑或部分证据级别不高的研究认为两者的局部区域控制情况不具备差异,然而,尚缺乏高级别的证据;其二,在2019年ASCO会议上,针对这个问题进行了讨论,若将non-pCR的患者判定为pCR,则患者丧失了通过强化辅助治疗改善生存的机会。因此,个人认为,使用前哨淋巴结活检代替腋窝淋巴结清扫应该慎重。
会议最后,陈前军教授对本次会议的内容进行了总结。他谈到,本次会议对于HER2阳性乳腺癌的早期治疗,从病理学到临床实践都进行了充分的探讨。基于在该过程中,目前仍存在尚不清楚的问题,因此需要临床医生使用自己的智慧权衡利弊。希望在未来,大家在该领域能够进行更多的思考,去进行更多文献和数据的查找,一起来对这些尚未解答的问题进行研究。
往期精彩文萃:
HER2阳性早期乳腺癌预后更上层楼,T-DM1改写non-pCR治疗历史
改善non-pCR患者预后,强化辅助治疗让新辅助治疗更有意义!
“生物导弹”助力早期乳腺癌治愈之路,化疗药与靶向药合为一体,疗效显著!
赫赫有声,共赢未莱:比靶向更强效,比化疗耐受性更好,ADC药物是如何做到的?
排版编辑:Mice













 苏公网安备32059002004080号
苏公网安备32059002004080号


