淋巴瘤的总体生存情况因具体亚型而异,我国长时间随访的总结鲜有报道。近日,北京大学肿瘤医院朱军教授团队在Cancer Medicine杂志发布我国淋巴瘤患者20年的总体生存情况。该流行病学研究对下一步临床诊疗和研究工作具有较大的指导意义。
报告显示,自1996年到2015年,共有3760例淋巴瘤患者纳入统计分析,5年及10年总生存(OS)率分别为62%、52%。其中,经典型霍奇金淋巴瘤(cHL)、成熟B细胞淋巴瘤(BCL)和外周T细胞淋巴瘤(PTCL)的5年OS率分别为79%、63%和50%。在BCL中,滤泡淋巴瘤(FL)的生存情况最好,为77.8%;而在PTCL中,ALK阳性的间变大细胞淋巴瘤5年OS率为79.0%。总体而言,从1996-2000区间到2011-2015区间,淋巴瘤患者的5年OS率从48%攀升至65%,逐渐接近发达国家水平。这表明,随着标准化疗方案的普及以及靶向药物和造血干细胞移植的进步,我国淋巴瘤患者的生存情况取得与日俱进的突破。
淋巴瘤患者的总体生存情况不佳
2016年全球统计显示,28700名患者因霍奇金淋巴瘤(HL)而死亡,另有239600名患者因非霍奇金淋巴瘤(NHL)而死亡。而我国2017年统计,约有52000名患者因淋巴瘤/骨髓瘤死亡,从2004-2016年增长率为4.5%。根据中国国家肿瘤登记中心数据,年龄调整的5年标准生存率在2003-2005年为32.6%,而在2012-2015区间也仅为37.2%,这与欧美国家的生存情况相差甚远。
淋巴瘤患者基线特征
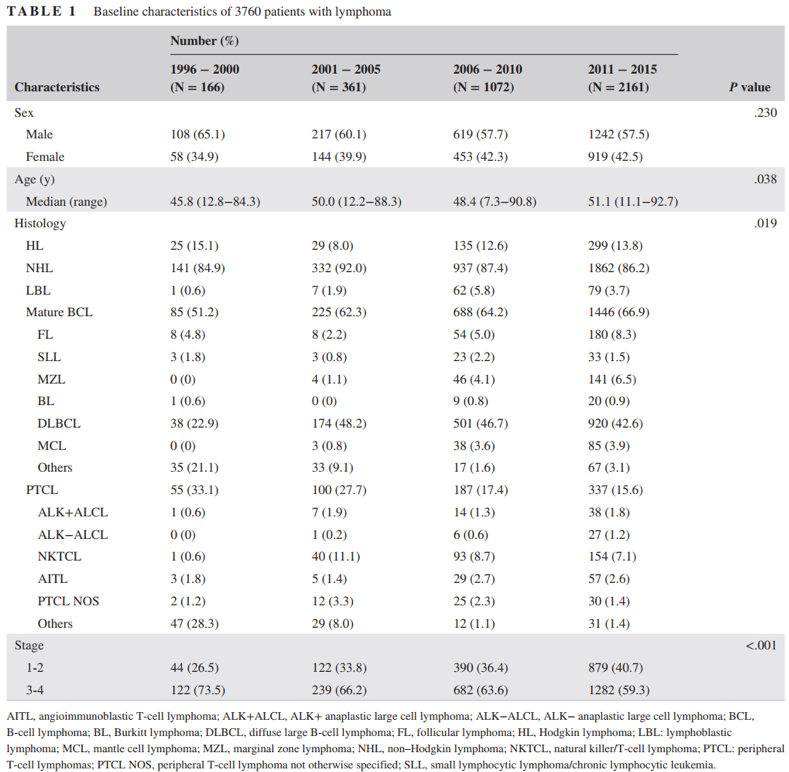
总体而言,多数淋巴瘤患者为男性,男女比为1.4:1。中位发病年龄为52.3岁(7.3-92.7),并且自1996-2000年到2011-2015年以来,中位发病年龄有所上升(P = 0.038)。其中,87.0%患者为NHL,而13.0%为HL。NHL在2001-2005年占比较大。61.8%患者处于晚期(3-4期),而38.2%疾病阶段较早(1-2期)。值得注意的是,从1996-2000年到2011-2015年,早期淋巴瘤患者的比例在增加(表1)。
表1 我国单中心3760名淋巴瘤患者基线特征表(1996-2015)
从1996年到2015年,我国淋巴瘤患者总体生存率明显提升
整个研究队列中,5年和10年OS率分别为62%和52%。患者亚组随访时间有所差异,其中1996–2000区间为10.5年,2001-2005区间为10.3年,2006-2010区间为8.1年,而2011-2015区间随访时间为3.8年。图1显示了淋巴瘤四个时间段的Kaplan-Meier曲线(生存曲线),结果表明随着时间推移,淋巴瘤患者的OS率在逐渐提高(P < 0.001)。在1996-2000时,患者5年OS率为48%,而到2011-2015时间段5年OS率升高到65%。此外,患者的10年OS率亦不断提高,在1996-2000、2001-2005及2006-2010三个时间段分别为38%、47%和52%(P < 0.001)。
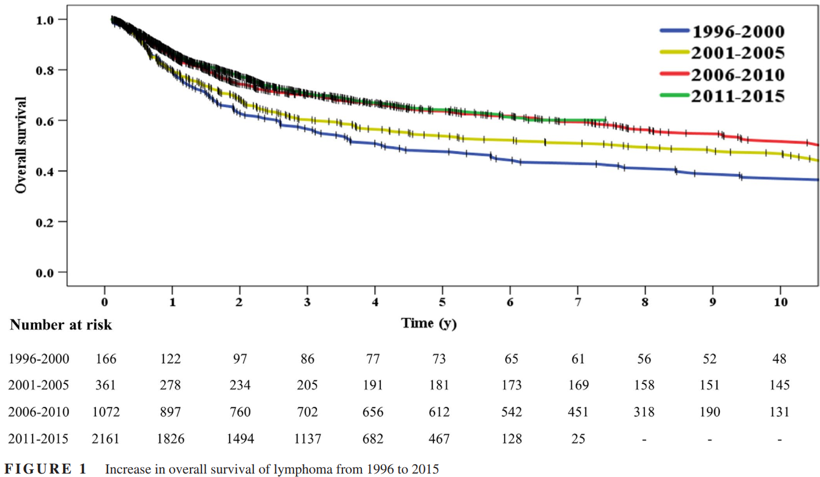
图1 淋巴瘤患者总体生存率(1996-2015)
HL、NHL和PTCL的治疗情况:机遇与挑战并存
HL
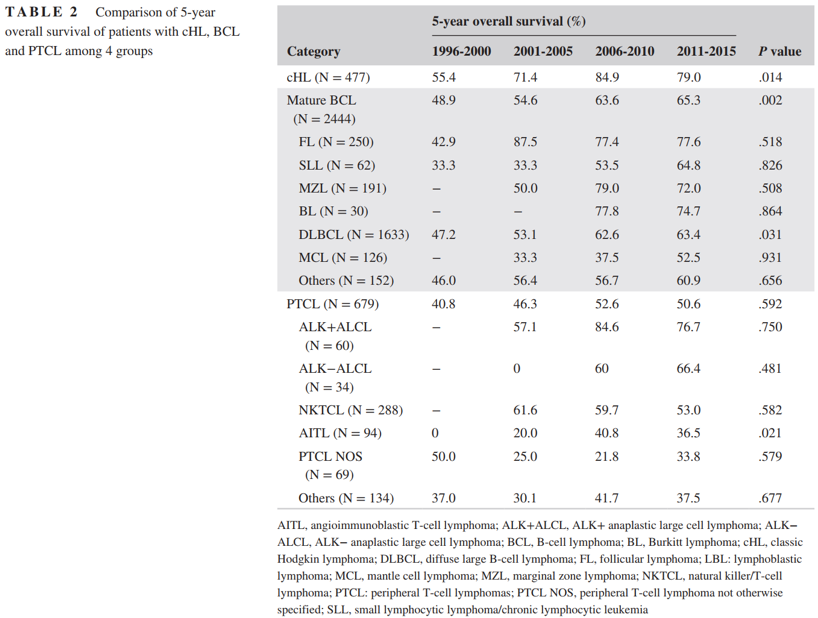
在488例HL中,结节淋巴细胞为主的HL(NLPHL)有11例,另477例为经典型HL(cHL)。HL的5年和10年OS率分别为80%及71%,其中在NLPHL组分别为100%和67%,而在cHL组则分别为79%和71%。在cHL患者中,早期阶段的患者5年和10年OS率分别为89%和86%,而晚期患者则分别为72%和62%(P < 0.001)。自1996-2000年到2010-2015年以来,cHL患者的5年OS率从55.4%大幅提升至79.0%(P = 0.014)。
NHL
另外,NHL患者共有3272例,其中149例(4.6%)为淋巴母细胞性淋巴瘤(LBL),2444例(74.7%)为BCL,679例(20.7%)为PTCL。在整个研究队列中,患者的5年级10年OS率为60%及49%,其中LBL组分别为48%和42%,BCL组分别为63%及52%,而PTCL组分别为50%和41%。
PTCL
1996-2015年这个区间,PTCL患者5年OS率从40.8%升到52.6%,差异并不显著(表2)。换言之,PTCL的疗效仍然存在极大的提升空间。
表2 cHL、BCL及PTCL在4个时间段的5年OS率比较
成熟BCL与PTCL生存情况:一则以喜、一则以忧
BCL
对BCL而言,从1996-2000到2010-2015区间,患者5年OS率升高了超过10个百分点。图2显示了BCL疾病亚组的生存差异。总体说来,惰性B细胞淋巴瘤与侵袭性患者相比,其5年OS率更高(55% vs 48%, P < 0.001)。进一步分析表明,FL的5年OS率为77.8%,Burkitt淋巴瘤为76.5%,边缘区淋巴瘤(MZL)为74.1%,弥漫大B细胞淋巴瘤(DLBCL)为61.5%,慢性淋巴细胞白血病(CLL)/小淋巴细胞淋巴瘤(SLL)为55.1%,而套细胞淋巴瘤(MCL)则为44.3%。值得关注的是,在DLBCL患者的4个时间段中,5年OS分别为47.2%、53.1%、62.6%和63.4%,显示疗效逐渐改善(P = 0.031)。另外,与112例未接受蒽环类药物治疗的DLBCL患者相比,1521接受蒽环类药物治疗的DLBCL患者拥有更好的OS率(5年OS为63.0% vs 41.2%; 10年OS为52.6% vs 25.4%; P < 0.001)。在1521例接受蒽环类药物治疗的DLBCL患者中,美罗华的应用进一步改善了疗效(5年OS为69.0% vs 51.7%; 10年OS为55.6% vs 43.9%; P < 0.0001)。
PTCL
图2也展示了PTCL各疾病亚组间的生存情况差异。ALK阳性间变大细胞淋巴瘤(ALK+ALCL)生存情况较好,5年OS率为79.0%;ALK阴性间变大细胞淋巴瘤(ALK-ALCL)稍次之,为63.1%;NK/T细胞淋巴瘤为57.7%,而血管免疫母T细胞淋巴瘤(AITL)则为34.9%;PTCL(非特指型;PTCL-U)的5年OS率为27.6%。
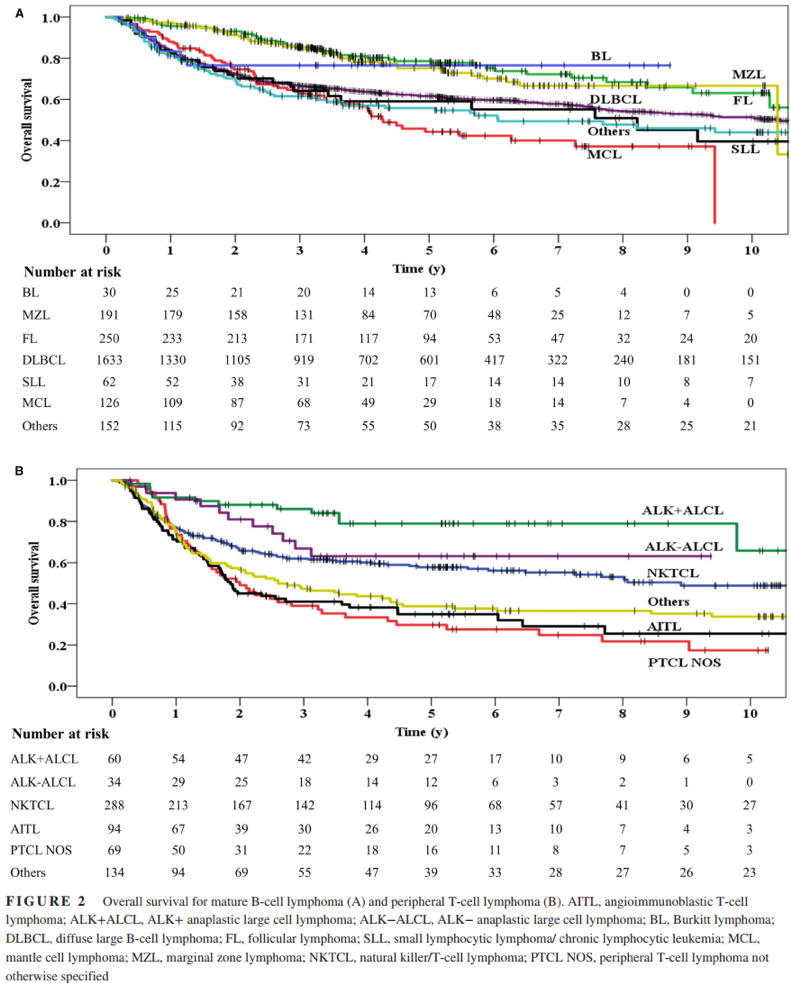
图2 BCL(A)和PTCL(B)的OS率
淋巴瘤患者的死因构成:心血管疾病和第二肿瘤日趋增多
随访期间,1424例患者死亡,其中165例为HL,另1259例为NHL(表3)。80.5%的患者因原发疾病而死亡,而因心血管疾病死亡的患者占比4.3%,另有3.3%的患者死于第二肿瘤。亚组分析发现,在OS小于5年的患者中,死于原发疾病、心血管疾病和第二肿瘤的患者比例分别为:82.8%、3.3%和2.7%;而在OS大于5年的患者中,其死因比例分别为60.8%、12.8%和8.1%。从1996-2000到2011-2015区间,患者因淋巴瘤原发疾病而死亡的比例从99.0%下降到74.9%;而因心血管疾病和第二肿瘤死亡的患者比例则从0%升至9.6%(表3)。
表3 患者死亡情况统计表
淋巴瘤患者的累计死因构成比
淋巴瘤患者的死因累计发生比例(CIF)如图3,其5年及10年CIF分别为37.7%、47.3%。因淋巴瘤原发疾病死亡的5年和10年CIF分别为30.9%和36.4%,因心血管疾病死亡的CIF分别为1.3%和2.8%,因第二肿瘤的则为1.1%和1.8%,其他原因导致直接死亡的CIF为4.3%及6.2%。
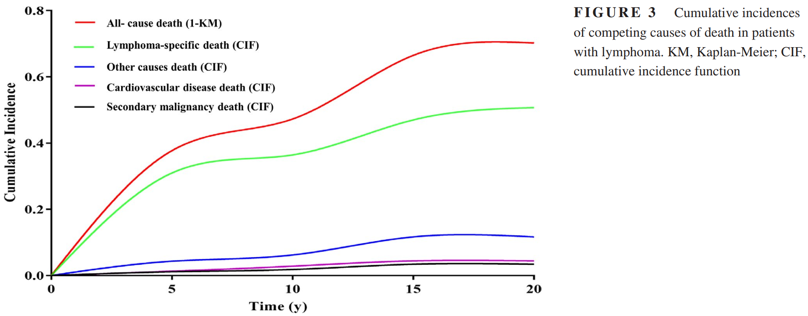 图3 淋巴瘤患者死因累计发生率
图3 淋巴瘤患者死因累计发生率
现状与趋势
我国淋巴瘤患者总体生存率提高的综合因素
根据2000−2014年的CONCORD-3研究,我国淋巴瘤患者的5年生存率远逊于欧洲(38.3%vs 70%)。值得注意的是,患者生存情况因社会经济水平和疾病类型存在较大差异。北大肿瘤医院淋巴瘤科单中心数据显示,淋巴瘤患者的20年生存情况有极大提升,其原因如下:① 20年来医疗可及性逐步提高,在1990年千人病床数和千人医生数分别为2.53和1.56,而在2009年则提高为3.31和1.75;② 中国医疗卫生保障的覆盖率大幅度提升,在2011年共有95.7%也即10.37亿人纳入医保;③ 临床诊疗水平提高:临床诊疗规范和精准的疾病分层诊疗体系的推广。
免疫化疗、造血干细胞移植和临床试验成为改善生存的关键因素
由于化疗、放疗的进步,HL的治疗在50年来有很大进步。传统化疗和放疗的结合,能使多数新诊断的HL达到治疗缓解;而对复发/难治HL患者而言,造血干细胞移植的应用使患者获得了再次治疗的机会。对BCL患者而言,包含美罗华和蒽环类药物的免疫化疗,不仅有效提高了总体生存率,也被证明具有良好的经济-效益比。另外,对PTCL患者而言,虽然蒽环类药物仍然是初始治疗的重要选择,但临床试验可作为患者的第一选择。
心血管疾病和第二肿瘤应当更为重视
对HL和BCL来说,患者从1996-2000到2011-2015区间,总体生存率不断提升;但PTCL的患者仍存在治疗瓶颈,其总体生存率依然较低,值得更多关注与研究。另外,由于治疗进步,心血管疾病和第二肿瘤成为威胁淋巴瘤患者生存的重要因素。这提示我们,在疾病控制和长期毒性的管控方面,临床医师需要合理评估。
Liu, W, Ji, X, Song, Y, et al. Improving survival of 3760 patients with lymphoma: Experience of an academic center over two decades. Cancer Med. 2020; 00: 1– 10. https://doi.org/10.1002/cam4.3037
排版编辑:Amiee












 苏公网安备32059002004080号
苏公网安备32059002004080号


