骨骼是恶性肿瘤常见的转移部位。骨转移的发生常导致骨相关事件(SREs),包括病理性骨折、脊髓压迫以及骨破坏所致骨手术和骨放疗等,严重降低患者生活质量,影响全身治疗,导致预后不良。因此,临床上需加强对骨转移的防治,贯彻早诊早治原则,尽早进行干预。
近日,在由基金会主办的三方研讨会上,武汉大学中南医院邓洲铭教授就“肿瘤骨转移的危害、机制与骨保护治疗”这一主题展开精彩分享,内容涵盖恶性肿瘤骨转移的流行病学与其发生机制、骨转移治疗目标及骨保护药物地舒单抗在临床实践中的应用、骨保护治疗在肿瘤综合治疗中的地位及骨转移患者行骨保护药物早期干预重要性等的学习与探讨。【肿瘤资讯】特别整理其中精华内容,以飨读者。
武汉大学中南医院脊柱骨肿瘤科主任医师
医学博士,副教授,博士生导师
中国抗癌协会肉瘤专业委员会第一届基础研究与转化学组委员
中国老年学和老年医学学会精准医疗分会骨与软组织肿瘤学组委员
湖北省临床肿瘤学会肉瘤委员会常委
湖北省骨软组织肿瘤与黑色素瘤质控专家委员会委员
湖北省医学会骨科分会骨肿瘤学组委员
武汉生物医学工程学会颈肩腰腿痛生物临床专业委员会委员
湖北省中西医结合学会颈肩腰腿痛分会青年委员
以第一作者和通讯作者身份发表SCI论文12篇,其中单篇最高影响因子23分,中文核心期刊论文5篇;获批国家自然科学基金2项,湖北省自然科学基金项目1项;获湖北省科技进步二等奖,湖北省科技成果推广二等奖各1项;入选武汉市第八批中青年医学骨干人才计划培养工程,武汉大学中青年人才培养计划
医疗特长:临床工作主要从事脊柱外科与骨肿瘤,对脊柱外科常见疾病(颈椎病,腰椎间盘突出症,腰椎滑脱,椎管狭窄)有着较为丰富的经验,擅长恶性骨肿瘤的保肢手术,脊柱转移瘤和良性肿瘤的微创治疗。
骨转移的流行病学与危害
骨骼健康是抗肿瘤治疗的基石。既往人们对肿瘤骨转移认识不足,但科学家们发现肿瘤骨转移其实是伴随人类发展历程的一个古老现象。骨骼是恶性肿瘤最常见的转移部位,发生率约32.5%,仅次于肿瘤转移至肺脏和肝脏的比率,而且其发生率是原发恶性骨肿瘤的35~40倍。因此,目前临床上骨肿瘤患者多为转移瘤人群。
谈及恶性肿瘤易转移至骨骼的原因,首先,与骨骼本身的环境和特性有关;其次,骨骼本身存在动态骨转化过程,易受RANKL信号通路扰动,从而加速骨转移的进程。纵观临床数据,不同肿瘤的骨转移发生率存在着较大差异,前列腺和乳腺癌最为常见。此外,骨转移的好发部位为脊柱和四肢骨。其中,脊柱部位最为常见,约70%的恶性肿瘤会出现脊柱转移,而其中约5%-10%会出现脊髓压迫。而在四肢骨转移病例中,股骨和肱骨的发生率相对较高,其次为骨盆等关键承重区。
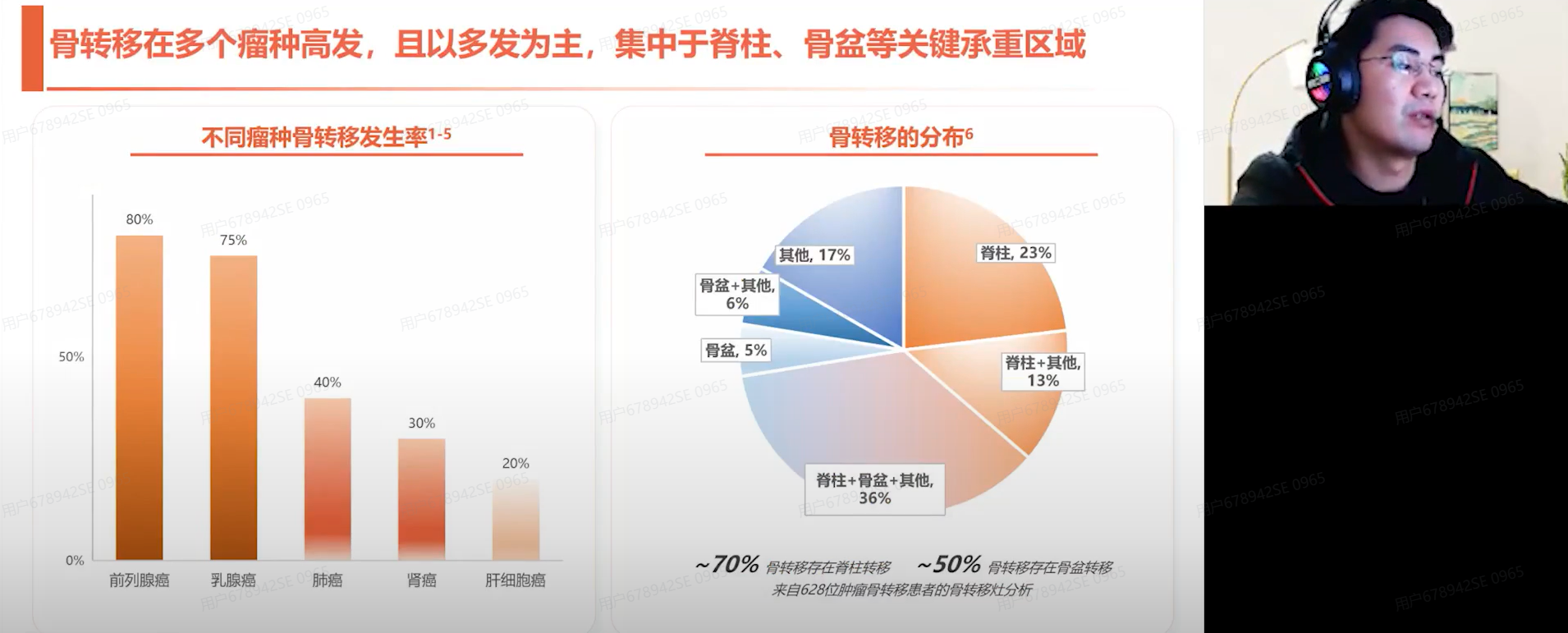
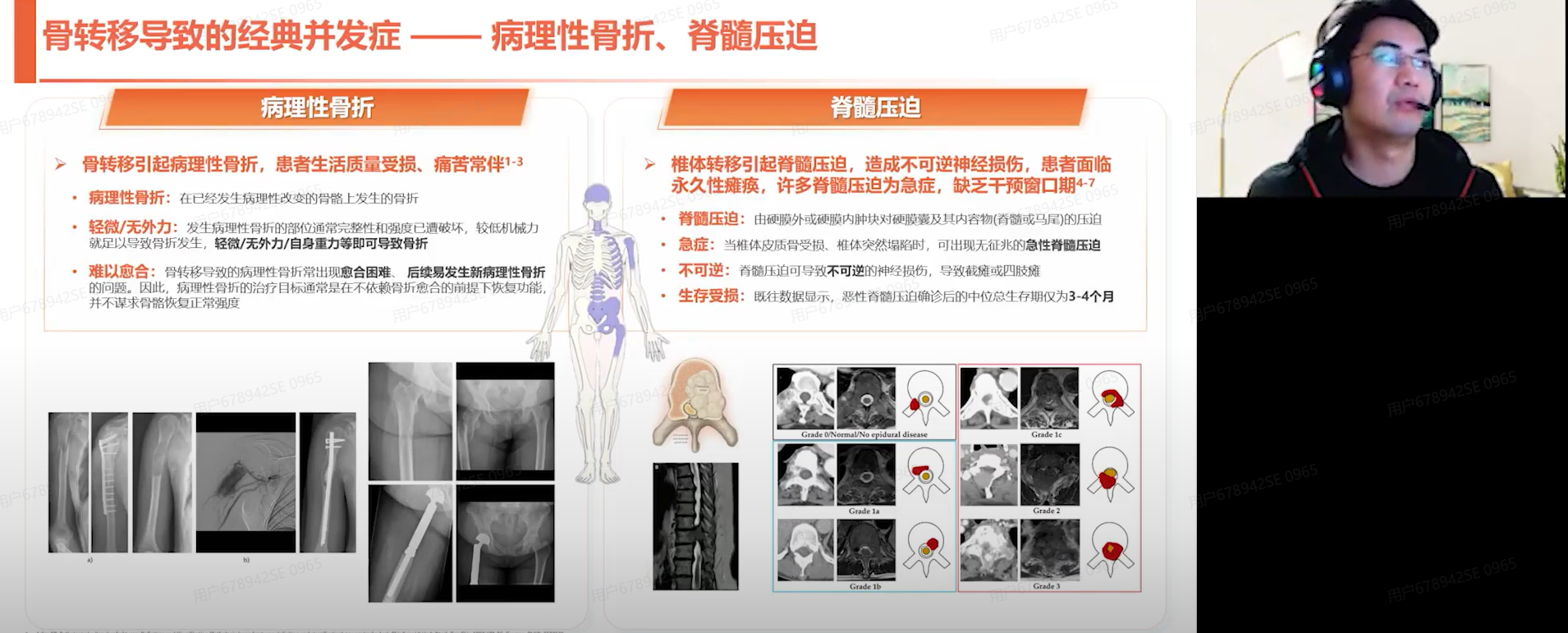
骨转移会引发一系列并发症,如病理性骨折和脊髓神经压迫。四肢骨转移以疼痛和运动功能障碍为主要临床表现,严重影响患者的生活质量;脊柱转移除上述症状外,更易并发脊髓压迫,其中急性脊髓压迫是紧急手术的临床指征。此外,临床研究证实,尤其是针对预期生存期大于6个月的患者,及时外科干预后可有效改善患者的预后和生活质量。
值得注意的是,肿瘤患者的长生存现象与骨相关事件(SREs)的发生率呈正相关。病理性骨折及其继发并发症显著增加了患者的死亡风险。数据显示,肿瘤患者骨折后的第一年死亡风险显著增加,且这种风险在骨折后持续存在,甚至在确诊10年后骨折患者的死亡风险仍在持续上升。
骨转移瘤患者的预后因不同瘤种和地域差异等因素而有所不同。以多发性骨髓瘤患者为例,其5年生存率最低(约10%),而前列腺癌中位生存期显著优于乳腺癌及骨髓瘤(p<0.05)。对于恶性程度较高的黑色素瘤患者,其中位生存期较其他实体瘤显著降低。此外,研究发现,在骨转移患者中,美国肾癌患者的5年生存率(78%)显著高于我国(65.2%)患者,而多发性骨髓瘤患者的生存差异更为悬殊(美国60% vs 我国24.8%),这些数据提示,瘤种类型与种族差异可能影响骨转移瘤患者的预后结局。
肿瘤骨转移机制及成骨性转移易致病理性骨折的缘由
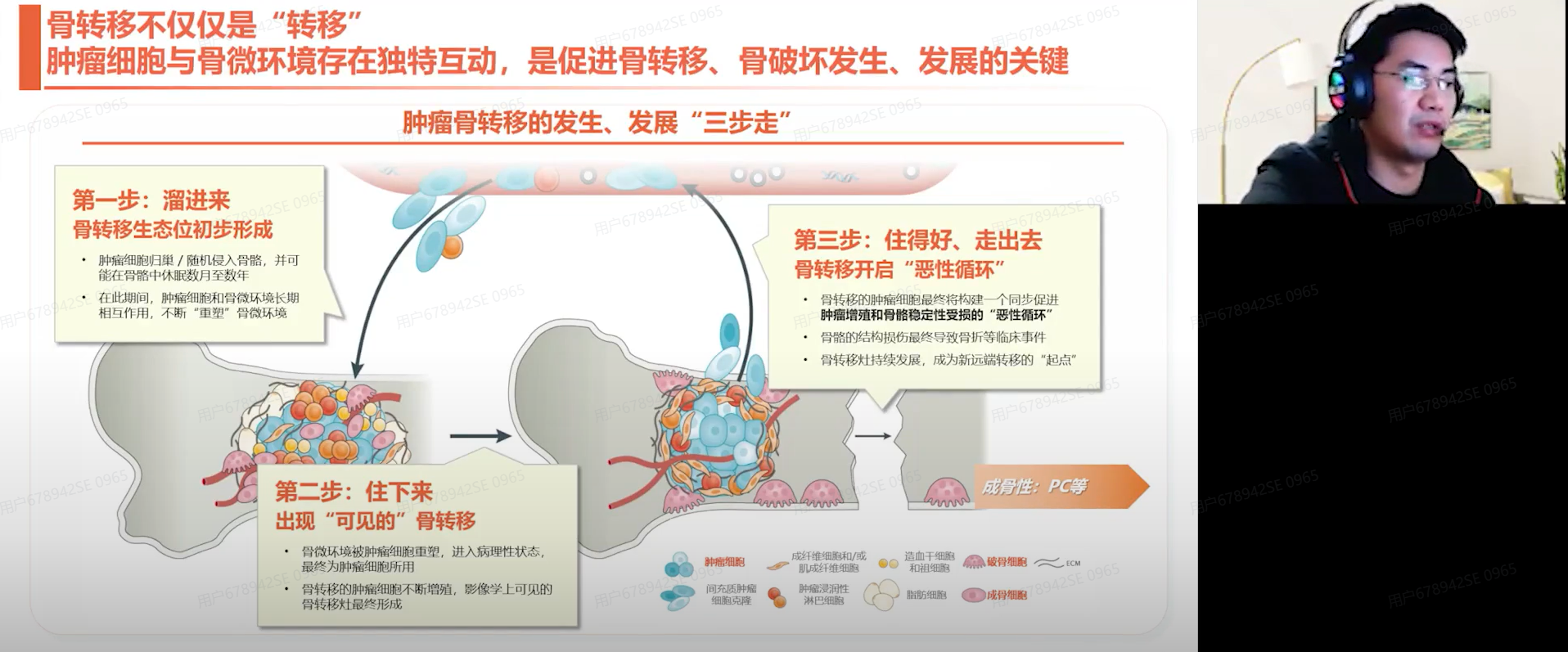
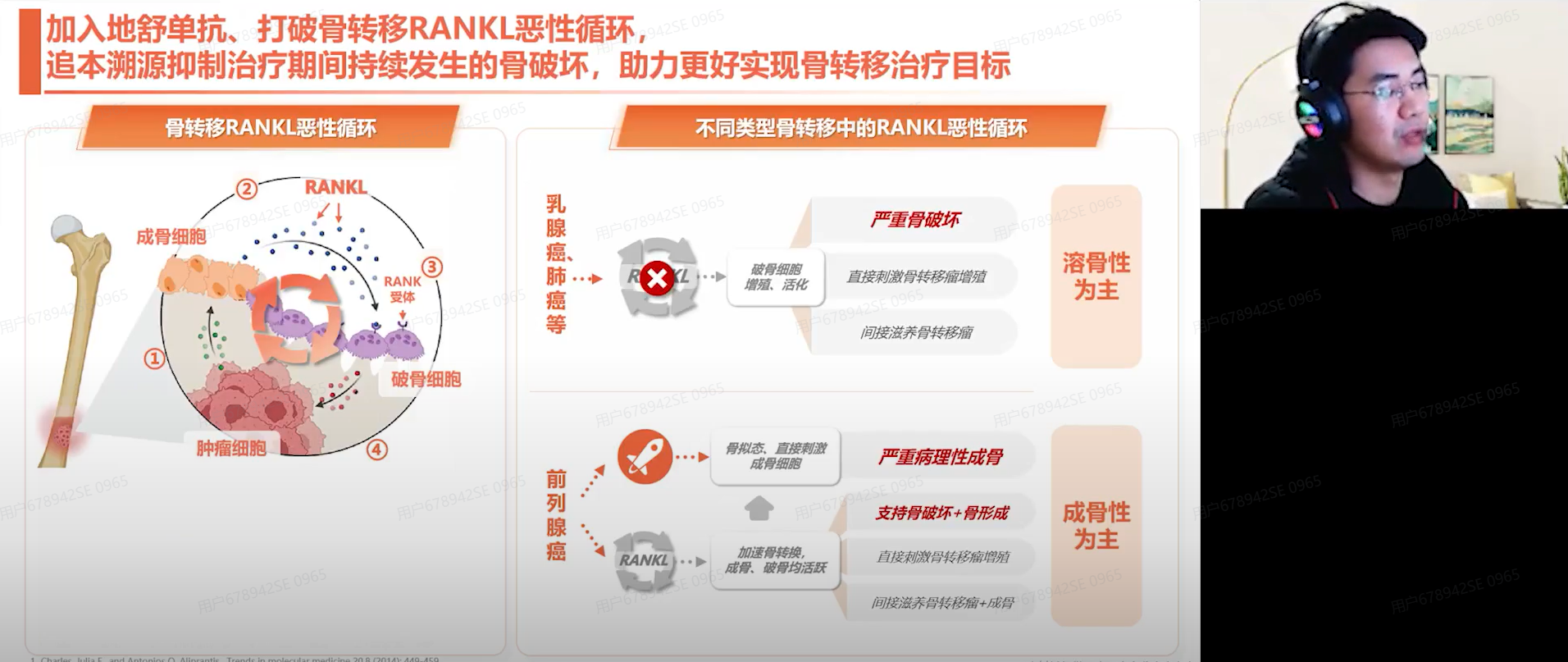
肿瘤骨转移机制可分为三个步骤:第一步:“溜进来”。肿瘤细胞通过上皮间质转化或细胞外机制的降解,从原发灶脱离进入血液循环,随后在趋化因子和黏附因子的作用下与骨组织结合。第二步:“住下来”。定植后的肿瘤细胞通过分泌细胞因子而形成溶骨性微环节,这使其在骨病灶中不断增殖。第三步:“恶性循环”。肿瘤细胞在骨破坏过程中会产生新的因子,这些因子反过来促进肿瘤细胞的增殖和转移,从而形成恶性循环。
不同肿瘤的骨转移病灶表现出显著差异,如乳腺癌、肝癌和肺癌主要经由RANK信号通路调控破骨细胞介导的骨吸收过程,多表现为溶骨性转移;而前列腺癌则主要表现为成骨性转移,以成骨细胞介导的新生骨为主,此过程涉及WNT和RANKL等多条信号通路。值得注意的是,RANKL信号通路在各类骨转移中均发挥着重要的调控作用——该通路既能促进成骨过程,又可导致持续的骨破坏,促进骨转移增殖,这种双重效应使其成为导致骨转移的关键因子。
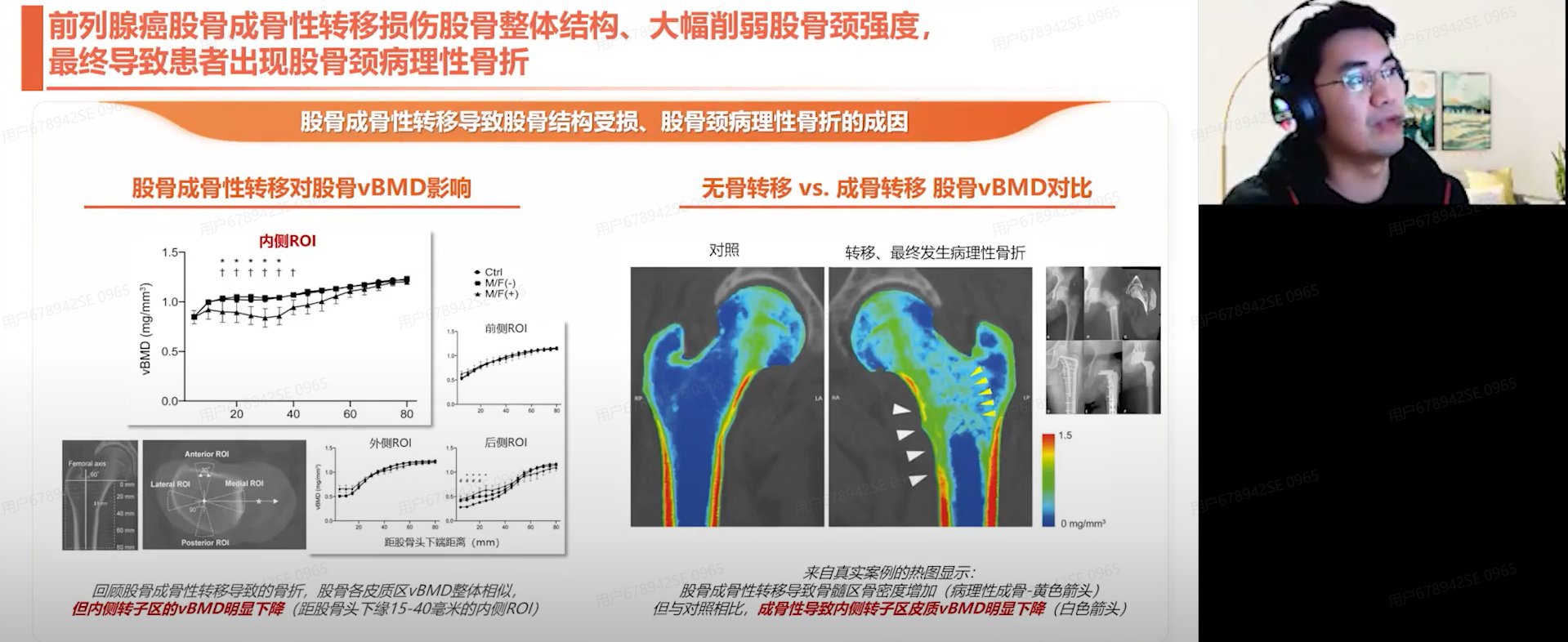
需指出的是,成骨性转移虽然表现为骨量增加,但实质上却显著增加了病理性骨折的风险,这种看似矛盾的现象源于骨强度的下降。主要原因包括,主要包括骨微结构的破坏、骨稳态失衡以及骨基质成分的改变。该情况如同在建造房子过程中使用了配比不当的混凝土——虽然材料用量增加,但由于内部结构缺陷,房子的抗压强度和抗震性能反而明显下降。成骨性转移形成的病理性新生骨正是如此,这是其易导致骨折风险的根本原因。
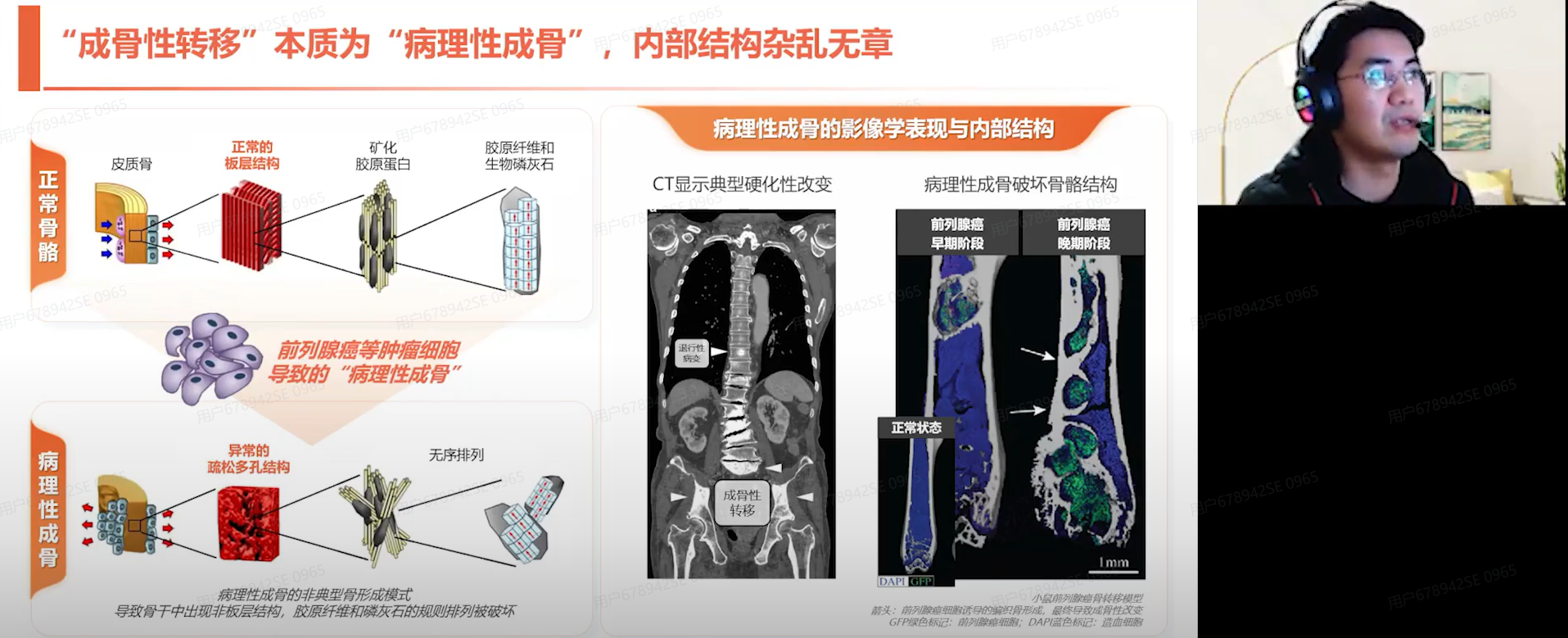
一项针对前列腺癌骨转移患者的CT影像学研究显示,虽然前侧、后侧和外侧骨皮质的密度保持相对稳定,但内侧骨皮质的骨密度却呈现显著性降低。众所周知,股骨近端为人体的主要负重结构,该功能主要依赖于内侧骨皮质的支撑作用。因此,即使其他区域的骨密度保持正常,仅内侧骨皮质密度下降也可使病理性骨折风险增加。其原理如同房子的承重墙度下降后,房子的抗震性能就随之减弱,这也是骨破坏和骨转移机制的核心所在。
骨保护药物地舒单抗助力实现骨转移治疗目标
骨保护治疗为患者的生存助力
当前,针对肿瘤骨转移的治疗理念已从单一抗肿瘤治疗转变为“抗肿瘤-骨保护”双重治疗策略。这一综合治疗模式旨在实现两大关键目标:一是控制原发肿瘤进展,二是预防骨破坏及相关并发症。具体治疗手段可分为三大类:1)抗肿瘤治疗(包括化疗、靶向治疗及免疫治疗);2)骨保护治疗(如RANKL抑制剂地舒单抗);3)局部治疗(放疗、手术)及支持治疗。
治疗效果的评估需采用双维度标准,即关注肿瘤治疗本身和重视骨骼评估。现有数据表明,尽管现有治疗骨转移的手段已愈加多样化,但SREs发生率仍居高不下。这一现象部分归因于临床对骨保护治疗的重视不足。在一项针对接受免疫治疗的骨转移患者的研究中,一组患者未使用骨保护药物,另一组患者在免疫治疗过程中加用骨保护药物。结果显示,加用骨保护药物可有效延缓SREs的发生时间。该研究凸显了联合骨保护治疗在延缓骨并发症方面的重要价值,提示临床应当将骨保护治疗作为骨转移综合管理的重要组成部分。
现有治疗模式从“亡羊补牢”转变为“防患于未然”
既往对于肿瘤骨转移患者的治疗处于“亡羊补牢”状态,放疗和手术仅作为对已发生病理性骨折或神经压迫后的补救措施,而早期预防骨转移及SREs的手段较为匮乏。现今,基于RANKL通路在恶性肿瘤骨转移中发挥的关键作用,地舒单抗通过阻断该通路,抑制骨破坏并延缓SREs的发生。
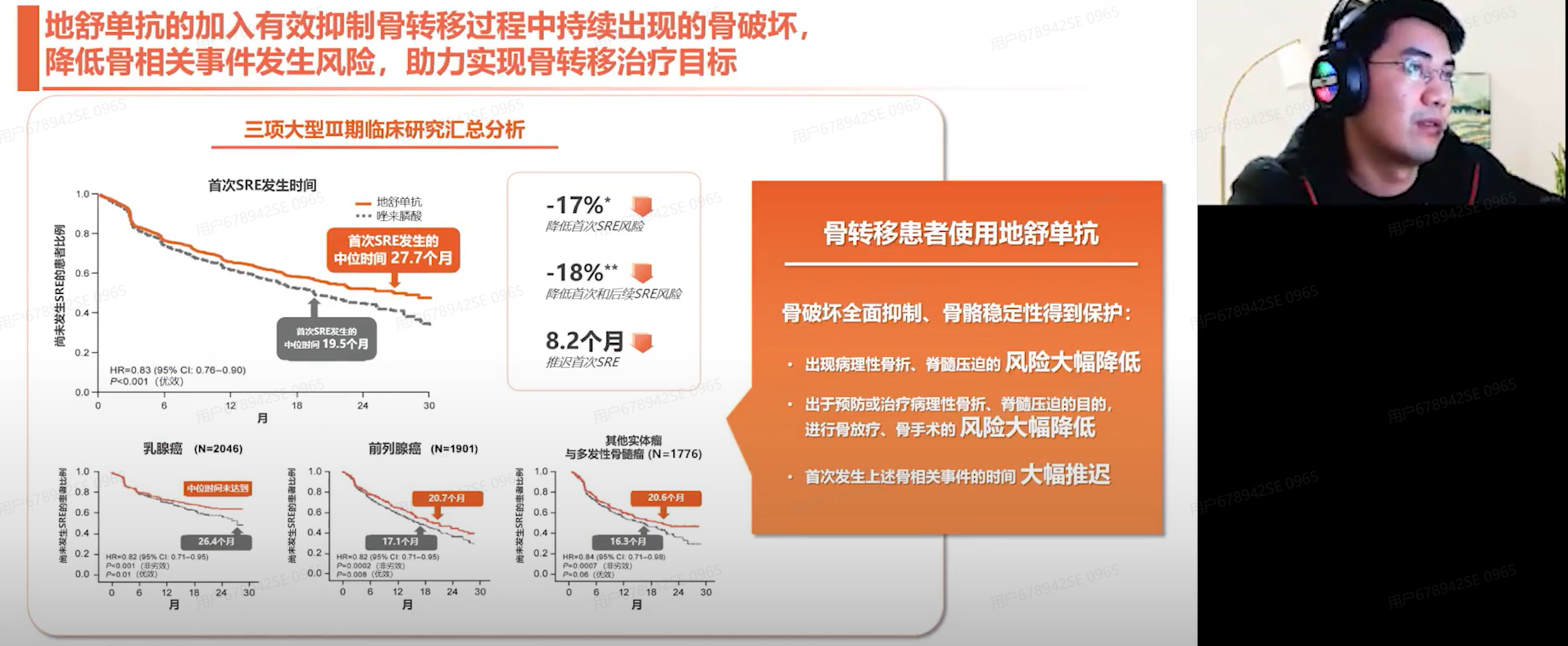
多项III期临床研究已证实,地舒单抗可有效延缓SREs的发生并降低其发生率。临床数据显示,该药物可使首次SRE的发生风险降低17%,并将SRE的中位发生时间显著延迟8.2个月。同时,地舒单抗的加入还显著降低了病理性骨折和脊髓压迫等严重并发症的发生风险,也显著减少了放疗或手术的比例。
诚然,在肿瘤治疗领域,单一治疗手段往往效果有限,因此临床更强调协同治疗的重要性。对于罹患不同瘤种的不同患者,需采用个体化治疗策略,通过结合靶向治疗、放射治疗、骨保护药物(如地舒单抗)以及适时的手术干预等,构建综合治疗体系,以期有效提升患者的治疗效果,显著改善患者的预后。
地舒单抗在骨转移患者中的应用病例
病例1:
一例肾癌伴肱骨溶骨性转移,初始行手术治疗,即髓内钉固定+骨水泥强化,术后一周情况良好;10个月后,原固定下方出现新发溶骨性破坏,仅行放疗+手术治疗。由于病情进展,第二次手术更换更长髓内钉,扩大骨水泥填充范围,半年内情况稳定;2年后患者出现进行性加重的疼痛、上肢功能障碍,后行全肱骨置换手术。该病例充分说明了肿瘤骨转移治疗的复杂性和长期管理的必要性,如采用地舒单抗等骨保护药物或将获得更佳的治疗效果。
病例2:
一例56岁肺癌伴腰椎寡转移的女性患者,行椎体全切术后并进行人工椎体重建。术后接受放疗+靶向治疗方案,同时行骨保护药物和免疫治疗。3年随访结果显示,手术部位控制良好,未见肿瘤复发,内固定也未失效。且植入的骨组织已成功融合,目前患者预后良好。
病例3:
一例肺癌伴骨盆溶骨性转移患者,临床采用局部放疗联合免疫治疗,同时结合骨保护药物地舒单抗治疗,约3个月后,磁共振检测显示患者肿瘤区域原本受损的骨骼得以显著修复。
综上,对于骨转移患者的治疗,除与放疗联合外,亦可与外科手术协同治疗,尤其适用于单纯性骨折患者。临床数据表明,约10%的骨折患者会发生骨不连或延迟愈合现象,而肿瘤患者的骨愈合障碍发生率更为显著。这一发生机制第一与患者使用的抗肿瘤药物有关;第二,应用的靶向治疗药物具有抗血管生成作用,而且局部放疗也可能致骨损伤,这使得患者更易出现骨不愈合风险。而骨保护药物地舒单抗的应用,可显著提高患者的骨骼愈合效果。鉴于此,在骨转移的综合管理中,应当将抗肿瘤治疗与骨保护治疗置于同等重要的地位。对于确诊骨转移的患者,早期干预至关重要,延缓骨骼并发症的出现的同时,更为后续抗肿瘤治疗争取更佳的时间窗,助力骨转移治疗实现从传统的"亡羊补牢"向"防患于未然"转变。
小结
总体而言,骨骼在肿瘤治疗过程中扮演着重要角色,而骨转移作为恶性肿瘤患者常见的并发症之一,其病理过程显著影响疾病预后,如骨转移患者易并发病理性骨折、脊髓压迫等SREs,增加了死亡风险。
在骨转移和骨破坏的机制方面,骨转移与骨骼微环境存在复杂的作用。无论是溶骨性破坏,抑或成骨性破坏,RANKL信号通路在其中都扮演着至关重要的角色。因此,全面抑制骨转移瘤的骨破坏进程是骨转移治疗的目标。
基于上述机制,临床在骨转移患者的治疗过程中,在经免疫治疗、靶向治疗及放疗等策略控制原发肿瘤病灶的同时,还需特别重视患者的骨保护治疗,尽早采用骨保护药物(如地舒单抗),从而降低骨转移患者SREs的发生率,改善患者的预后,为患者带来更大的临床获益。

排版编辑:肿瘤资讯-Zika











 苏公网安备32059002004080号
苏公网安备32059002004080号


