自2020年新冠疫情爆发以来,血液肿瘤患者作为免疫功能受损的特殊群体,在面对SARS-CoV-2感染时面临着诸多挑战。随着疫情进入后疫情时代,对这一人群的新冠防控策略仍需不断优化。重庆大学附属肿瘤医院李军教授和刘耀教授及其团队近期发表的3篇研究论文展示了重庆奥密克戎大流行期间血液肿瘤患者感染后的相关重要数据,有助于深入探讨针对该群体的后疫情时代防控策略。
重庆大学附属肿瘤医院血液肿瘤中心
副主任医师,医学博士,博士后
重庆市英才B卡
中国人体健康科技促进会淋巴瘤专委会委员
重庆市老年医学会血液学分会常委
重庆市抗癌协会成员
重庆抗癌协会血液肿瘤专业委员会成员
华西血液学博士毕业,主要从事血液肿瘤的临床及基础研究。相关成果发表SCI论文12篇,中文核心论文4篇,在全国血液学学术会议发言4次,ASH 2023年壁报2篇,EHA 2024壁报3篇
重庆大学附属肿瘤医院血液肿瘤中心主任
美国南加州大学博士后
重庆英才-创新领军人才
重庆市岗位学雷锋标兵
重庆市淋巴瘤精准诊疗国际合作工作站领街专家
重庆市十佳科普使者
刘耀教授科普工作站首席专家
重庆大学医学院血液系统疾病课程组组长
重庆大学附属肿瘤医院淋巴瘤联合诊疗专家组首席专家
主要从事于淋巴肿瘤与造血千细胞移植的基础与临床研究主持国家自然科学基金课题3项、军队创新课题及教育部重点课题各1项,发表论著200余篇。副主编专著1部。获国家科技进步二等奖1项、中华医学会科技进步一等奖1项、重庆市科技进步一等奖2项、重庆市科普讲解大赛一等奖1项。获得国家发明专利3项。担任中华血液学分会青委会副主任委员、中华老年医学会血液学分会常委、中华医学会血液学分会淋巴系统疾病学组委员、中国抗癌协会肿瘤血液病学专委会委员、中国血液病专科联盟白血病自体移植协作组副组长、CSCO中西部免疫缺陷相关淋巴瘤诊治协作组组长、重庆市中西医结合学会精准医学与分子诊断专委会主任委员国家自然科学基金、重庆市药监局重点实验室评审专家《重庆医学》《国际检验医学杂志》编委,JHO、Leukemia Research杂志审稿人。
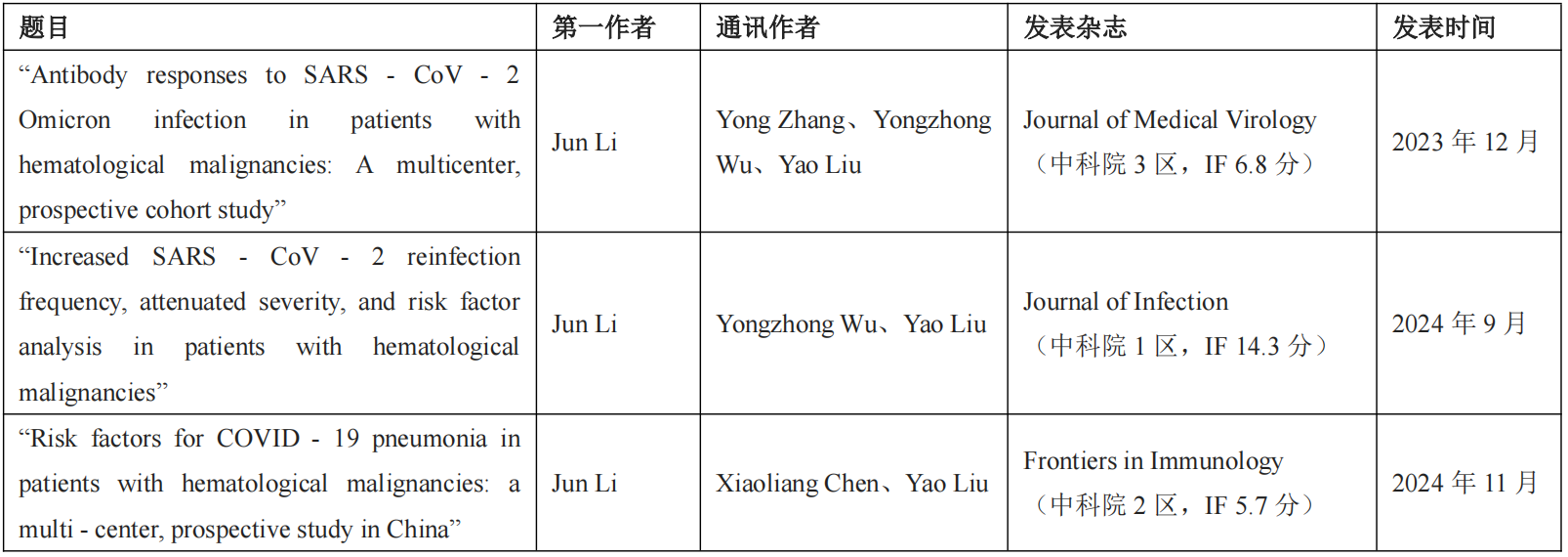
本研究数据基于已发表的三篇SCI文章,总结见表1。
表1. 血液肿瘤患者感染SARS-CoV-2的SCI文章
抗体反应研究1
研究设计与对象
一项多中心、前瞻性队列研究,于2022年11月至2023年1月奥密克戎BA.5.2流行期间开展。纳入466例血液肿瘤(HM)患者、112例健康对照和42例实体肿瘤患者,年龄≥18岁且感染SARS - CoV - 2三周内,排除既往COVID - 19病史、免疫抑制状况或并存疾病者。
检测方法与结果
通过PCR或连续两次抗原检测诊断感染,采用ELISA试剂盒检测抗S - RBD IgG水平。结果显示,HM患者自然感染奥密克戎后的血清转换率为92.7%,与健康对照组(98.2%)和实体肿瘤对照组(100%)无显著差异,但抗体滴度中位数(29.9 ng/mL)显著低于对照组(分别为46.9 ng/mL和46.2 ng/mL)。影响抗体反应的因素包括无COVID - 19疫苗接种史、临床病程≤7天、严重B细胞减少(0 - 10/μL)等。
COVID-19肺炎风险因素研究2
研究设计与对象
利用多中心、前瞻性、观察性研究数据,在重庆奥密克戎BA.5.2流行期间进行。共纳入541例HM患者,经确诊感染并排除部分患者后最终分析475例。
检测方法与结果
感染确诊后每周随访6周,根据症状进行胸部CT扫描诊断肺炎,收集人口统计学、疾病诊断治疗、疫苗接种史等变量,检测免疫细胞计数。15.8%的患者发生COVID - 19肺炎,中位年龄58岁,男性占61.3%。风险因素有感染时HM处于活动期(OR = 3.42)、疫苗接种不完全(1 - 2剂OR = 2.55,无接种OR = 4.81)、感染前化疗(<6个月OR = 2.58,≥6个月OR = 2.93)、NK细胞减少(<150/μL,OR = 2.19)。
SARS-CoV-2再感染研究3
研究设计与对象
对多中心、前瞻性注册研究(ChiCTR2300071830)中的患者进行6个月随访,纳入2022年11月至2023年1月奥密克戎BA.5.2流行期间确诊感染的620例患者(432例HM患者、108例健康对照、32例实体肿瘤患者),排除部分患者后分析572例。
检测方法与结果
通过PCR分析确认再感染。HM患者再感染率为31.5%,显著高于健康对照组(17.6%),与实体肿瘤对照组(18.8%)无显著差异,且再感染严重程度降低。风险因素包括首次感染前疫苗接种不完全(1 - 2剂OR = 2.03,无接种OR = 2.25)、首次感染后3 - 6周抗S - RBD IgG水平低(<16.2 ng/mL,OR = 2.42);保护因素为多发性骨髓瘤(OR = 0.32)和首次感染时发生COVID - 19肺炎(OR = 0.47)。
个性化免疫调节治疗
依据抗体反应研究
如《Antibody responses to SARS - CoV - 2 Omicron infection in patients with hematological malignancies: A multicenter, prospective cohort study》中发现,部分 HM 患者自然感染奥密克戎后抗体反应受损,尤其是无 COVID - 19 疫苗接种史、临床病程≤7 天、严重 B 细胞减少(0 - 10/μL)的患者。这提示临床医生对于此类患者,在治疗过程中可考虑采取个性化的免疫调节措施,如在患者身体条件允许的情况下,适当延迟化疗时间,以减少对 B 细胞的进一步损伤,待患者免疫功能恢复一定程度后再进行化疗,或者探索使用免疫增强剂来提升患者的抗体反应能力。
结合COVID-19肺炎风险因素研究
《Risk factors for COVID-19 pneumonia in patients with hematological malignancies: a multi - center, prospective study in China》指出,感染时 HM 处于活动期、疫苗接种不完全、感染前化疗、NK 细胞减少等是肺炎的风险因素。临床医生在治疗 HM 患者时,应密切关注患者的疾病状态,对于处于活动期的患者,在积极治疗基础疾病的同时,加强对肺炎的预防和监测;对于需要化疗的患者,可根据患者具体情况调整化疗方案,如减少化疗药物剂量或选择对免疫功能影响较小的药物,同时加强对患者免疫功能的支持治疗,如使用集落刺激因子等促进免疫细胞的生成。
加强患者监测与防护
针对COVID-19肺炎风险因素研究
由于部分 HM 患者感染奥密克戎后易发生肺炎,临床应加强对这类患者的监测,包括定期进行胸部 CT 检查、密切观察患者的症状(如体温、呼吸频率、氧饱和度等)。对于具有肺炎风险因素的患者,如感染时 HM 处于活动期、NK 细胞减少的患者,在疫情期间应采取更为严格的防护措施,如安排患者入住单人病房,减少探视人员,医护人员在接触患者时严格执行防护标准,降低患者感染 SARS - CoV - 2 的风险。
依据SARS-CoV-2再感染研究结果
HM 患者再感染率较高,尤其是首次感染后抗 S - RBD IgG 水平低的患者。临床防控策略应包括对出院后的 HM 患者进行定期随访,检测其抗体水平,对于抗体水平较低的患者,建议其加强自我防护,如佩戴 N95 口罩、勤洗手、保持社交距离等,同时可考虑在合适时机进行加强免疫接种,以降低再感染风险。
制定个性化防控方案
综合三篇文章因素分析
综合考虑三篇文章中提到的各种风险因素(如年龄、性别、基础疾病类型、疾病状态、疫苗接种情况、免疫细胞状态等),临床医生应为每个 HM 患者制定个性化的防控方案。例如,对于年龄较大、合并多种基础疾病且免疫功能较差的患者,不仅要加强防护措施,还应在疫情流行期间密切监测患者的健康状况,及时调整治疗方案,确保患者在基础疾病治疗和 COVID - 19 防控之间达到平衡。
结合不同患者群体特点
根据不同类型血液恶性肿瘤(如淋巴瘤、多发性骨髓瘤、白血病等)患者在感染奥密克戎后的不同表现和风险因素,制定针对性的防控措施。如多发性骨髓瘤患者在感染后的再感染风险相对较低,但仍需关注其整体免疫状态,在治疗过程中合理调整药物使用,避免过度免疫抑制;而淋巴瘤患者,尤其是处于活动期的患者,应重点加强对肺炎的预防和监测,及时发现并处理可能出现的并发症。
优化疫苗接种策略
参考抗体反应研究结论
研究表明 COVID - 19 疫苗接种对 HM 患者抗体反应有重要影响,有接种史的患者抗体反应相对较好。这提示在临床治疗中,应尽可能确保 HM 患者完成完整的疫苗接种程序,对于因各种原因未接种或未完成接种的患者,在病情稳定时,应积极补种疫苗,以提高患者对 SARS - CoV - 2 的抵抗力。
考虑SARS-CoV-2再感染研究成果
《Increased SARS - CoV - 2 reinfection frequency, attenuated severity, and risk factor analysis in patients with hematological malignancies》发现首次感染前疫苗接种不完全是再感染的风险因素,进一步强调了完整疫苗接种的重要性。临床医生应向患者及其家属充分解释疫苗接种的必要性,提高患者的接种依从性。
医院防控措施优化
在医院环境中,为血液肿瘤患者设置专门的就诊通道和隔离区域,减少与其他患者的交叉感染机会。医护人员在接触患者时,严格执行标准防护措施,根据患者风险层级适当提高防护级别,如对高风险患者采用高级别防护装备。加强医院感染防控培训,提高医护人员对血液肿瘤患者新冠防控的认识和技能,确保防控措施的有效实施。
综上所述,基于这三篇文章的研究成果,后疫情时代针对血液肿瘤患者的新冠防控策略应综合考虑患者的个体差异,包括疾病类型、治疗状态、免疫功能和疫苗接种情况等。临床医生在治疗过程中应依据这些因素调整治疗方案,积极推动疫苗接种,并通过分层管理、加强监测和优化医院防控措施等手段,降低血液肿瘤患者感染SARS - CoV - 2的风险,减轻感染后的病情严重程度,提高患者的生存质量和预后。未来还需要进一步研究探索更有效的防控策略和治疗方法,以更好地保护这一特殊患者群体。
相关阅读:重庆大学附属肿瘤医院刘耀/李军:后疫情时代,解码血液肿瘤患者新冠二次感染的危险因素与防控策略
1. Li J, Liu Y, Wei X, et al. Antibody responses to SARS-CoV-2 Omicron infection in patients with hematological malignancies: A multicenter, prospective cohort study. J Med Virol. 2023;95(12):e29300.
2. Li J, Chen R, Cao L, et al. Risk factors for COVID-19 pneumonia in patients with hematological malignancies: a multi-center, prospective study in China. Frontiers in Immunology. 2024;15
3. Li J, Zhang Y, Liu Z, et al. Increased SARS-CoV-2 reinfection frequency, attenuated severity, and risk factor analysis in patients with hematological malignancies. The Journal of infection. 2024:106233.
排版编辑:Mathilda











 苏公网安备32059002004080号
苏公网安备32059002004080号


