
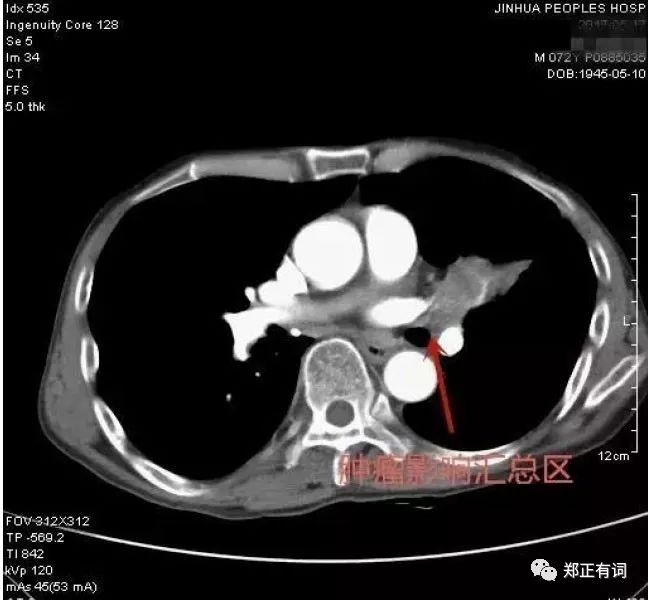
患者,男性,72岁,咳嗽一月余入院
术式:胸腔镜下左全肺切除及淋巴结清扫术
病理:左肺上叶块型(瘤体8*4*2厘米)腺鳞癌(腺癌占60%,贴壁生长为主,鳞癌占40%)
临床决策:患者年纪较大,术前做了冠状动脉CT发现有冠状动脉硬化,但尚未到需要放支架或搭桥的程度;头MRI有腔隙性脑梗塞及老年性改变,但无肿瘤转移;肺功能检测FEV1基本正常,但MVV偏低,为52.4%,说明肺功能储备较差,不过血气分析基本正常;患者屏气时间只有15秒,但其家里住在3楼,一口气走上3楼。综合来看,患者肺功能储备较差,部分指标来看能手术,部分指标来看不理想。但重要的是患者精神状态好,日常活动耐量尚可,态度积极。
二、年仅20岁的肺癌
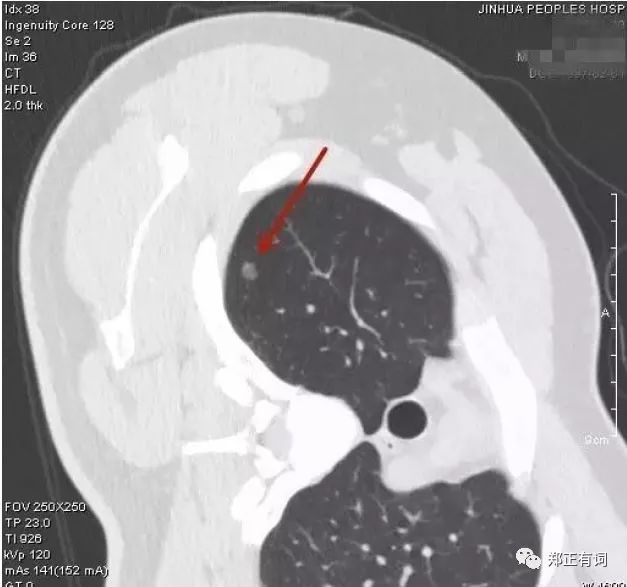
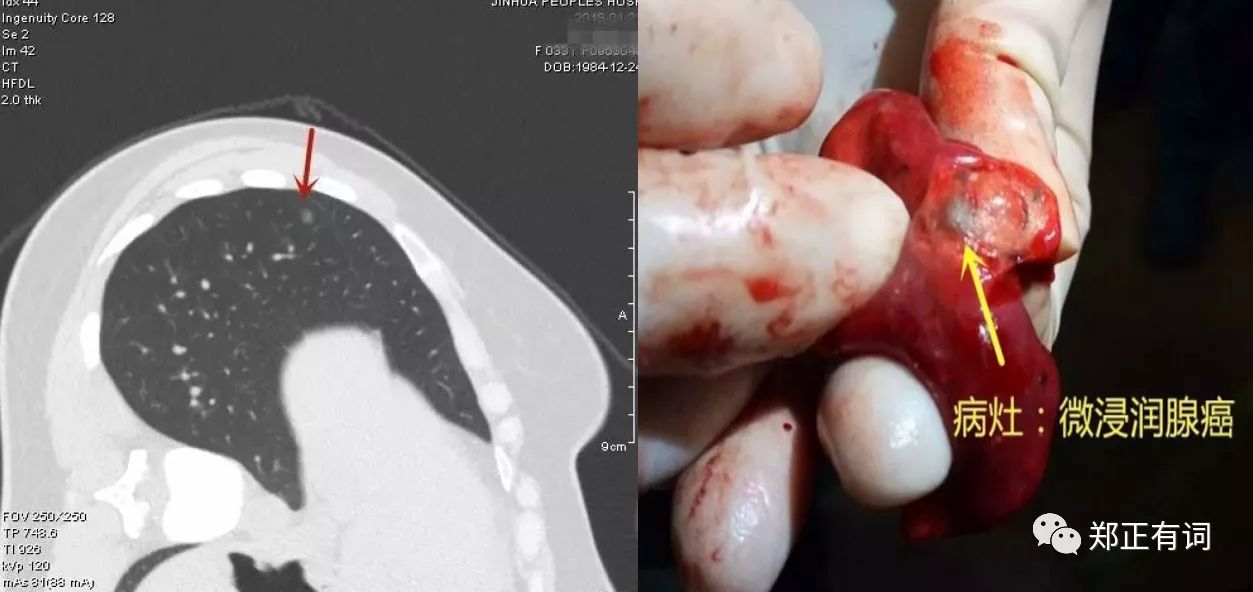
患者男性,20岁,体检发现右上肺结节近2年。
术式:胸腔镜下右肺上叶楔形切除术
病理:(右上肺)结节型(瘤体0.8*0.5*0.4厘米)浸润性腺癌(腺泡状生长)。
临床决策:肺癌的发病年龄越来越年轻化,该患者初次发再时仅18岁,但影像较为典型,当时便建议其手术,患方未接受。由于年纪轻,虽然为浸润性腺癌,但其近2年来无显著进展,仍予以楔形切除,最大限度保留正常肺组织。
三、警惕经久不愈的所谓“慢性炎”
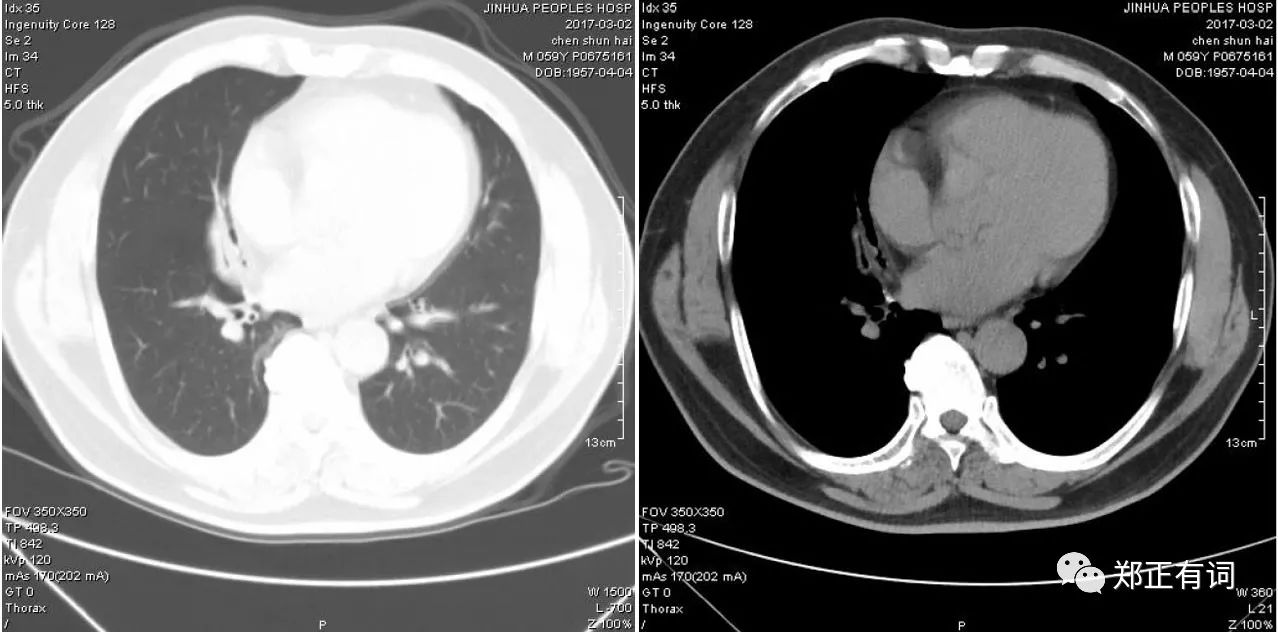
患者,男性,60岁,反复咳嗽咳痰4月余
术式:胸腔镜下右中下叶切除+淋巴结清扫术
病理:(右中叶)中分化鳞癌,局部粘膜内,气管切缘未见癌累及,第7组淋巴结2枚、第9组淋巴结2枚、第10组淋巴结1枚、第11组淋巴结4枚均未见癌转移。
临床决策:患者初次检查时报告为中叶慢性炎症,其实阅片见支气管壁明显粗糙增厚,而渗出性改变不明显,需要提高警惕,短期复查无吸收好转,果断纤支气检查及手术。
四、双侧多原发肺癌同期手术
患者,女性,50岁,检查发现两肺多发结节10天。
术式:胸腔镜下左肺上叶切除+淋巴结采样及右肺下叶楔形切除
病理:(右下叶)原位腺癌(小灶,0.5*0.4厘米),大灶为微浸润性腺癌(瘤体大小0.8*0.6厘米);(左上叶)结节型(瘤体2.5*1.3厘米)浸润性腺癌(贴壁生长型,所送淋巴结未见癌转移。
临床决策:前些年两肺多原发肺癌有同期处理,但许多医生有碰到两侧一起手术的出现严重的并症甚至死亡,故目前多数胸外科医生不主张同期两侧手术。本患者一是强烈要求(因其甲状腺还有5厘米大的占位,近期需手术,若分三次开刀,思想负担实在过重),二是右肺结节较小,且在外周部位,可以局部切除。经过充分沟通后予以同期手术。手术时先做右侧的两个病灶分别楔切,完成后翻身再做左上叶切除。


五、左肺浸润性腺癌行下叶切除后右肺磨玻璃结节进展
患者,男性,56岁,发现双肺结节行左肺下叶切除术后1年半
术式:胸腔镜下右肺上叶楔形切除术
病理:腺瘤样非典型增生(瘤体大小0.5*0.5厘米)
临床决策:患者1年半前检查时发现左肺下叶结节,是典型的肺癌表现,予以手术切除后证实不浸润性腺癌,无淋巴结转移。后常规复查时发现右肺上叶也有淡磨玻璃结节(回头再看初始片子,也有,很淡)。随访中该病灶密度有所增加,因很靠外周部位,局部切除方便快捷,结合患者意愿予以楔形切除。术中因需左侧单肺通气,而左下叶已经切除,故决定若术中皮氧不能维持,就双肺通气,楔切时暂停呼吸来完成。
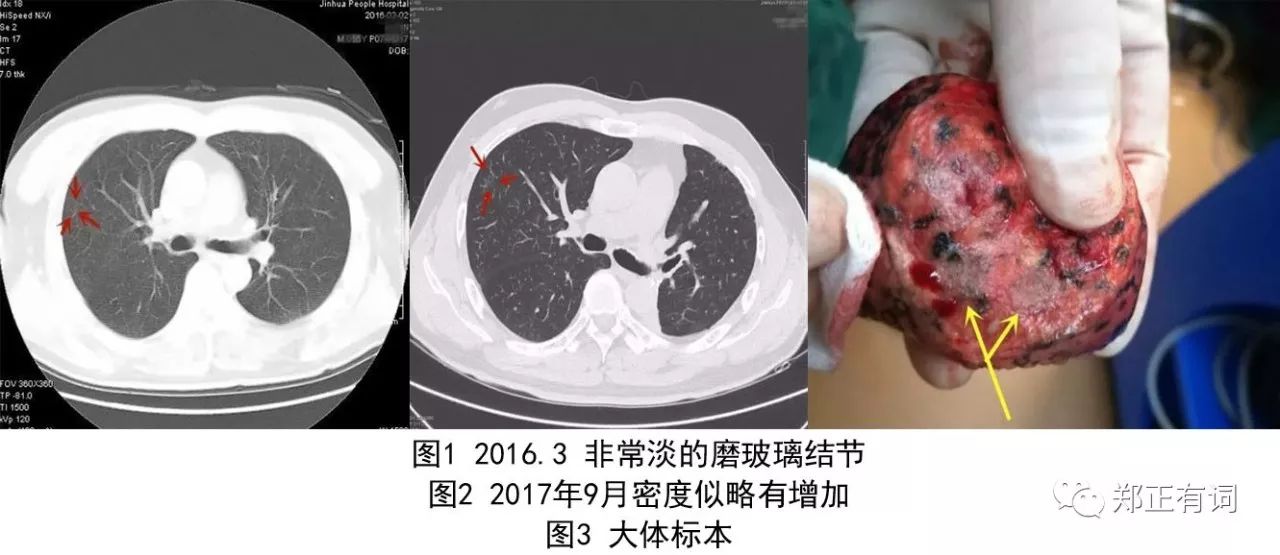
患者,女性,60岁,左乳癌术后2年检查发现左肺磨玻璃结节4月
术式:胸腔镜下左肺下叶背段切除术
病理:左肺下叶原位腺癌
临床决策:患者约2年前在本院行左乳癌改良根治术,术后完成化疗。常规复查时于4月前发现左肺下叶磨玻璃结节,密度较淡,与常见转移灶影像表现不符合,嘱期观察4个月后复查无吸收好转,考虑恶性可能为大。建议行左下叶背段切除。临床多原发癌患者并不少见,其中某一器官肿瘤术后又发现他处病灶,不能简单归为转移,需从影像特点、之前肿瘤的恶性程度及病期综合考虑。我的考虑是多原发癌手术尽量往小做(保证效果前提下)。
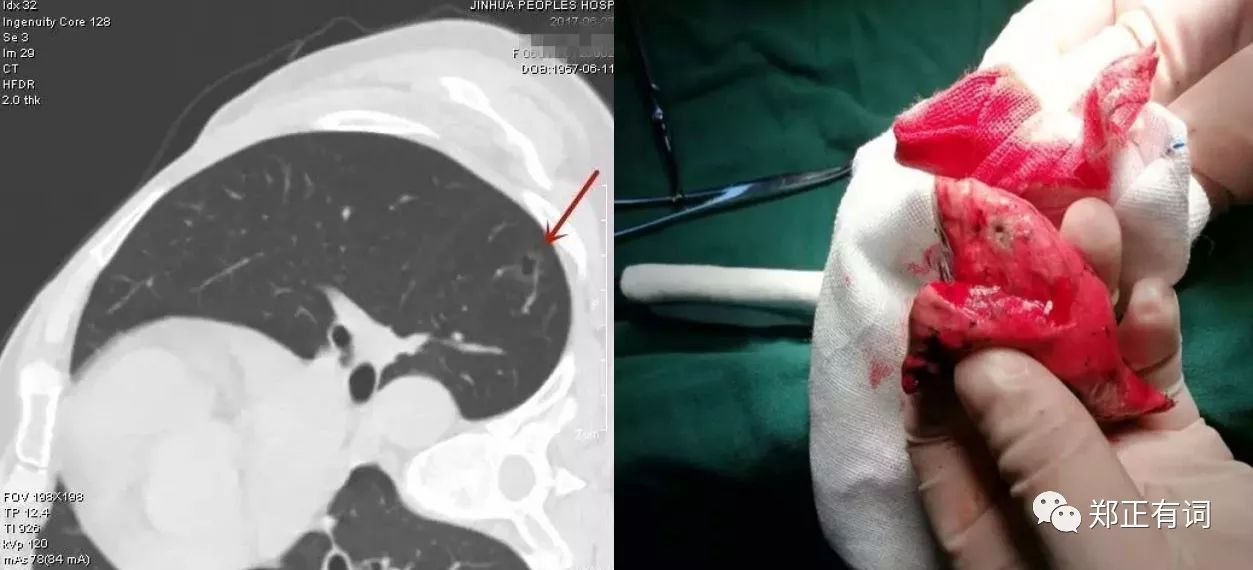
七、同侧肺多原发癌一次手术三种术式
患者,女性,41岁,检查发现右肺多发结节3天。
术式:胸腔镜下右肺中叶切除及淋巴结采样+右下叶背段切除+右上叶楔形切除术
病理:右中叶浸润性粘液腺癌(瘤体大小1*0.8*0.6厘米),右下叶背段微浸润性腺癌(瘤体大小0.7*0.5*0.5厘米),右肺上叶结节慢性炎。所送淋巴结未见癌转移。
临床决策:患者检查发现右肺多发结节,需要手术治疗,好在都在同侧,可一起解决。病灶相对大,密度较高,浸润性可能为大,中叶者予以肺叶切除,良性可能性为大的上叶结节楔形切除,背段磨玻璃结节予以背段切除。较为完美体现:浸润性腺癌肺叶切除、微浸润性腺癌肺段切除、良性或原位腺癌楔形切除。其实这也是我个人以为的一般原则,当然若浸润性腺癌为贴壁生长或腺泡状生长,以磨玻璃成分为主者,或者符合NCCN推荐可以亚肺叶切除的条件时也是可以亚肺叶切除的。
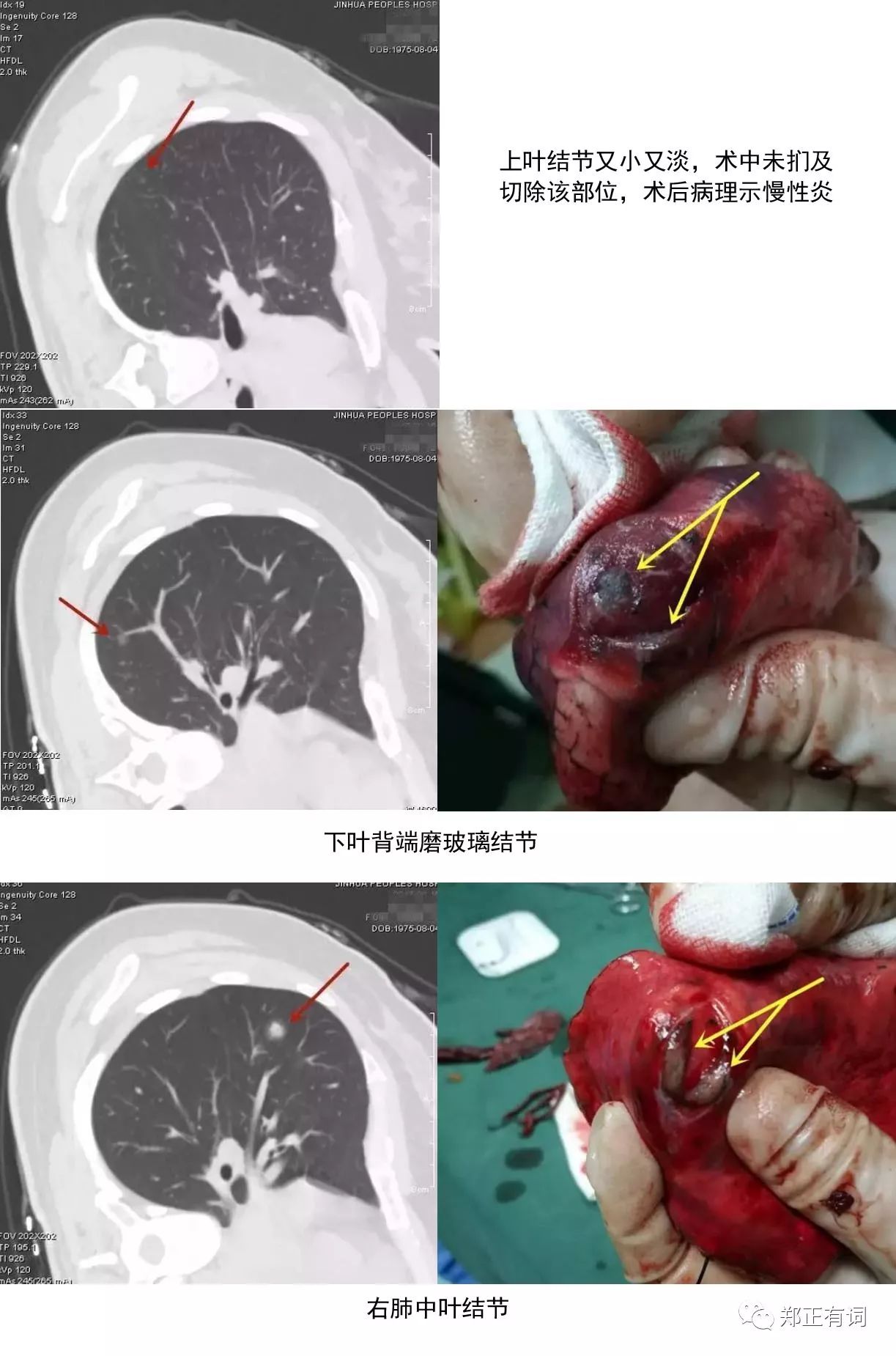
患者,男性,64岁,咳嗽咳痰2月余,加重1天。
术式:胸腔镜辅助下右肺上叶袖式切除及淋巴结清扫术(手术时间1小时40分钟)
病理:右上肺叶中分化鳞癌(瘤体大小1.5*1.5*1厘米),第2、4组淋巴结8枚、第7组淋巴结4枚、第8组淋巴结2枚、第10组淋巴结1枚、第11组淋巴结5枚均未见癌转移。
临床决策:高难度的病例在大医院相对较多,在基层医院需袖式切除的肺癌较少,纯胸腔镜下的袖切由于需要在镜下吻合难度较高,不易掌握。若适当延长操作口,在镜下解剖游离及清扫淋巴结,吻合在直视下进行,既只需将操作口从4厘米延长到7-8厘米,离断少部分肌肉,又大幅度提高手术的安全性与吻合的可靠性,缩短手术时间,在术后恢复方面也与纯胸腔镜下的手术相仿,本例手术的完成仅需1小时40分钟。个人以为是在基层医院值得推广的方法。
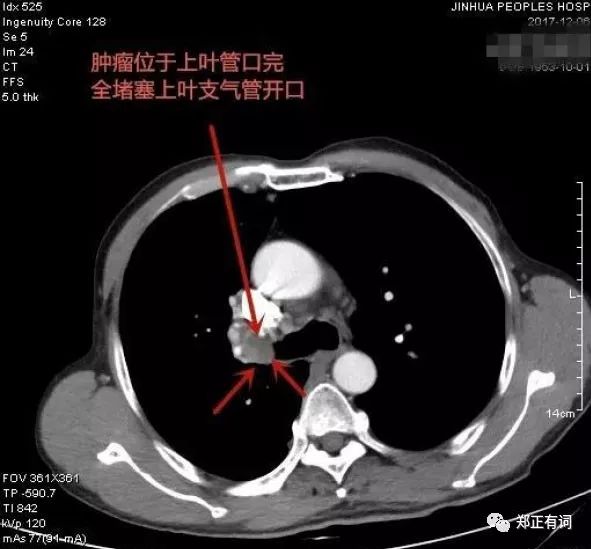
九、单肺叶多发结节仍可均楔形切除以保留更多正常肺组织
患者,女性,61岁,检查发现右肺上叶多发磨玻璃结节9月。
术式:胸腔镜下右肺上叶楔形切除术(2处分别切除,术前请CT室予以定位)
病理:浸润性腺癌(贴壁生长)
临床决策:若放在以前,单肺叶多发结节时一般予以肺叶切除为多,一是免去定位的麻烦,二是多处病灶距离较远时,余下的肺组织就不多了。但随着多原发肺癌在临床碰到的越来越多,有用的肺组织能多留尽量多留点成为我临床决定手术方式时的重要因素,因为我们不知道5年、10年患者会不会又长结节了,又需手术了,下次若长在肺叶中央无法局部切除时该如何应对?所以我的说法是“为他(她)再留条后路”。
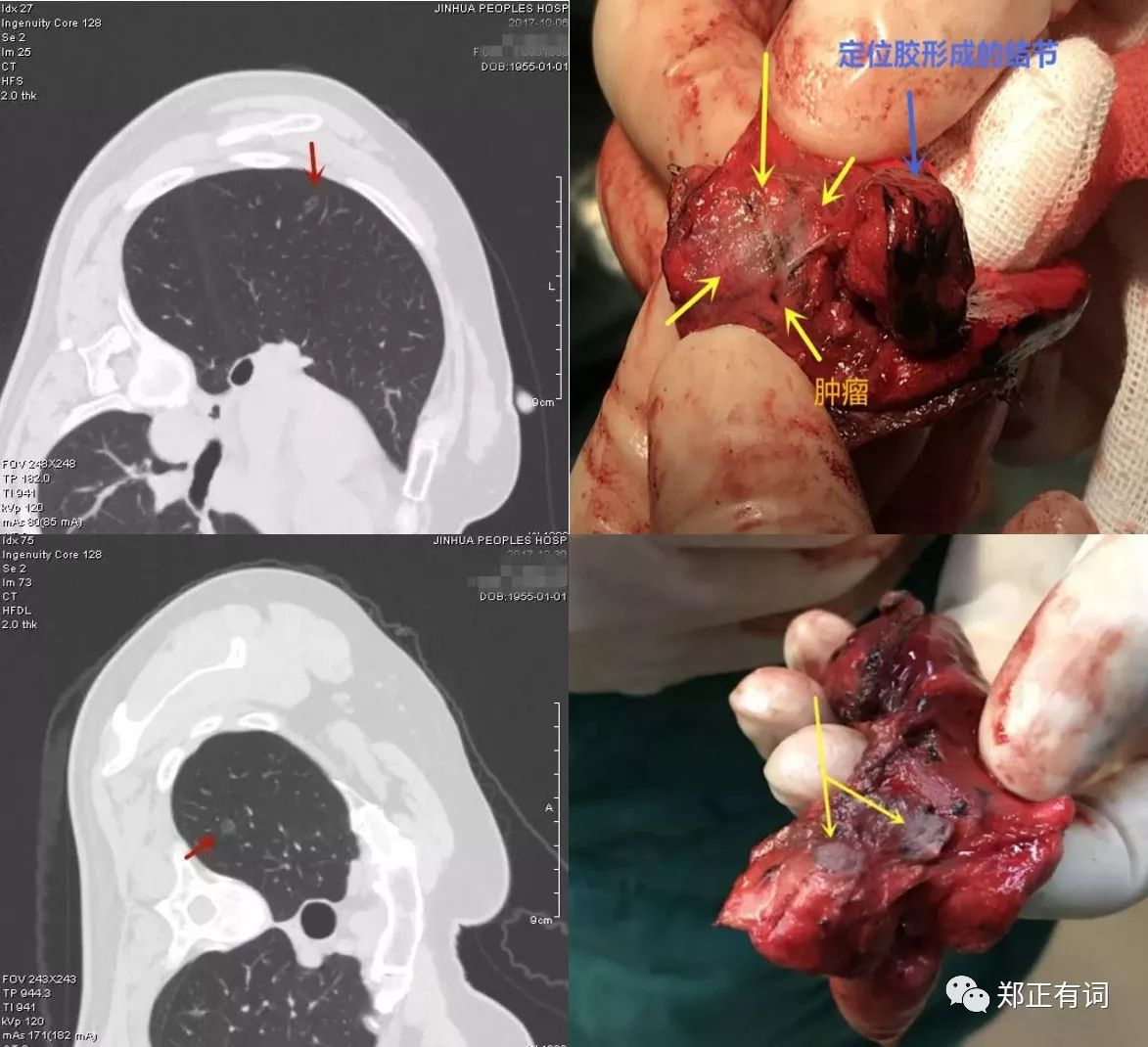
十、周围型早期肺癌行楔形切除后免胸管留置快速康复
患者,女性,33岁,检查发现右肺下叶磨玻璃结节1月余。
术式:胸腔镜下右肺下叶楔形切除术
病理:微浸润腺癌
临床决策:目前体检发现的的肺小结节很多,其中有一大部分位于外周,可以行肺楔形切除。术后胸管留置即使使用较细的胸管也会导致术后明显疼痛,临床许多病人排除胸管后疼痛明显减轻,舒适度增加,而且多数病人24引流量都在100毫升以下,基本上可以第2天拔除。我们对于这部分病人尝试不放置胸管,创伤更小、术后康复更快,甚至可以做到手术前1天入院,手术后一天出院,头尾都算只需3天时间。
医学数据的交流越来越密切。但作为医疗行业的主体,医生的作用似乎被大家所忽略了。“横看成岭侧成峰,远近高低各不同”。医学的交流,不能仅限于数据上的汇总与拆分,更应该注重个体的思考。尊重医学,首要重要的,应该是尊重医生群体。尊重医生的知识,认可医生的付出,领略医生的风采。基于以上考虑,我们开设“风采”系列,旨在展示医生个体在临床、科研方面的心得与体会。内容不设限制,临床总结、文献综述均可以。形式不设限制,图文、视频、PPT均可以。只要您从事与胸部肿瘤相关的临床/科研工作,只要您有想法、肯实践,我们非常欢迎您的加入,并愿意为您传播。












 苏公网安备32059002004080号
苏公网安备32059002004080号


