编者按
2024年8月31日,由亚洲甲状腺联盟(ATCA)、中国临床肿瘤学会(CSCO)甲状腺癌专家委员会及核医学专家委员会共同主办的“2024年亚洲甲状腺癌联盟大会—滤泡细胞源性甲状腺癌管理”在上海圆满闭幕。中、日、韩、美、新加坡等多国学者共同探讨甲状腺癌领域前沿诊疗进展,并针对临床热点问题进行投票讨论。会后,大会主席陈立波教授、林岩松教授、Kenichi Kakudo教授、Marcia Simpson Brose教授接受采访,盘点了各国甲状腺癌诊疗的异同和重要的临床进展,并相互分享了多学科诊疗(MDT)经验与此次参会感受,为推动亚洲甲状腺癌诊疗水平提升贡献力量。视频采访内容见本文文后,敬请关注。
高屋建瓴,盛会再启
在大会主持 南京中医药大学附属中西医结合医院徐书杭教授的介绍下, 大会执行主席、ATCA联合发起人,上海市第六人民医院陈立波教授与 北京协和医院林岩松教授回顾了ACTA成立的愿景以及亚洲甲状腺癌领域发展和挑战,并对与会专家表示了热烈欢迎。随后,大会主席中国首都医科大学附属北京同仁医院房居高教授、美国宾夕法尼亚大学Marcia Simpson Brose教授、日本泉州市综合医院Kenichi Kakudo教授、韩国庆北大学医院Byeong-Cheol Ahn教授为大会致辞,并对不同国家专家共谋甲状腺癌诊疗与发展表示期待,隆重宣布2024亚洲甲状腺癌联盟大会正式开始。

陈立波教授

林岩松 教授

房居高 教授

Marcia Simpson Brose教授

觉道健一教授
安秉喆教授

徐书杭 教授
纵览国际甲状腺癌诊疗现状
在上午的学术交流环节,各国专家从自己的领域出发分享洞见与思考。
Kenichi Kakudo教授分享了精准医学时代甲状腺癌的病理学发展。他指出,临床专家逐渐认识到,大多数微小甲状腺乳头状癌(PTMC)生长惰性、不发生进展,因此第5版WHO甲状腺肿瘤分类以细胞发生机制为基础,重新定义了潜在的致命性甲状腺癌。Kakudo教授强调了分层管理的重要性,对低风险的PTMC等惰性肿瘤采取主动监测手段,减少过度诊疗,可使用Ki-67作为监测患者肿瘤生长速度的指标。

日本信州大学医学院Kenichi Ito 教授分享了日本对于低风险甲状腺微小乳头状癌(PTMC)的主动监测现状。日本甲状腺癌表现为发病率逐年上升,死亡率呈现稳定乃至下降趋势。日本两家医疗机构通过主动监测低风险PTMC发现,此类患者疾病进展率极低,进而推动了2018年甲状腺临床管理指南的更新,建议对T1aN0M0 的微小甲状腺乳头状癌实施主动监测。2019年调研显示已有31.3%的低风险PTMC患者以主动监测作为一线治疗策略,若监测过程中,出现肿瘤直径达到13mm、出现淋巴结转移、或患者意愿改变、发生其他需手术的甲状腺疾病时,需对患者实施手术。

解放军总医院第一医学中心张明博教授分享了甲状腺癌超声引导消融治疗的进展与展望,目前已有诸多回顾性研究数据表明,热消融可作为PTC手术的替代治疗方法,但仍欠缺前瞻性研究予以进一步验证,因此充分的术前影像评估、规范的诊疗程序、标准化的培训是甲状腺癌消融治疗必不可少的条件。

林岩松教授剖析了碘-131(131I)治疗甲状腺癌的共识与争议。首先回顾了放射性碘治疗(RAIT)甲状腺癌的发展历程,盘点了RAIT领域的诸多共识。从不同风险分层下RAIT的治疗目标、RAIT治疗反应对患者风险的动态管理、放射性碘难治性分化型甲状腺癌(RAIR-DTC)的定义及治疗策略等方面进行深入解读。通过将现有风险分层系统纳入RAIT前评估、完善具有诊断价值的生物标志物,有效的结合分子靶向治疗等方式将有助于进一步优化精准治疗策略,此外,林教授也提到了RAIT的应用存在的争议,如制定RAIT策略的因素、RAI辅助治疗、再次应用RAIT的适应证、早期RAIR-DTC的鉴别等,呼吁与会专家对此进行讨论。

Marcia Simpson Brose教授通过归纳近年来的靶向治疗药物发展以及指南变迁,归纳总结了对RAIR-DTC人群靶向治疗中多激酶抑制剂(MKI)和选择性激酶抑制剂(SKI)的选择策略。在靶向药物的选择上,如患者存在特异性靶点、有充足循证医学证据支持,且药物可及时,可优选SKI,否则以仑伐替尼为代表性的MKI应为当下的首选方案。
她强调在RAIR-DTC治疗前,应对患者予以基因检测,对伴有TRK融合的患者,推荐选择拉罗替尼或恩曲替尼,伴有RET基因融合的患者,推荐选择塞普替尼或普拉替尼;若患者未行基因检测或上述治疗失败,则应优选仑伐替尼;若病情进展,二线可选择卡博替尼;此后再进展时,伴有BRAFV600E突变的患者,可选择维莫非尼或达拉非尼。

Byeong-Cheol Ahn教授从科研到临床的角度分享了甲状腺癌分化治疗的进展。通过分析甲状腺癌失分化、再分化等机制剖析治疗选择。Ahn教授指出RAIR-DTC可通过针对特定基因变异或蛋白变异的靶向阻断治疗实现再分化,从而恢复对RAIT的敏感性,即便是对RAI敏感的DTC患者,靶向治疗药物再分化作用仍可强化RAIT的效果。因此,RAIR-DTC并不意味着失去了治疗机会,靶向药物的发展为其带来了更多可能。

午餐会上,陈立波教授分享了SELECT研究全球数据以及中国308研究的数据。SELECT研究显示,对于RAIR-DTC患者,仑伐替尼对比安慰剂显著延长了患者中位无进展生存期(PFS, 18.3个月vs 3.6个月, P<0.001),降低了79%的复发风险;显著提高了客观缓解率(ORR, 64.8%vs 1.5%, P<0.001),降低了79%的复发风险。中国308研究显示,中国RAIR-DTC患者使用仑伐替尼获益更为突出,仑伐替尼较安慰剂极大改善mPFS(23.9个月 vs 3.7个月, P<0.0001),降低了84%的复发风险, 客观缓解率(ORR) 达到69.9%。因此,ESMO、CSCO、NCCN、ATA等国内外指南均将仑伐替尼作为RAIR-DTC系统治疗的一线优选方案。

协力谋定共识,解决临床争议
大会的特色环节为专家投票与讨论环节,全体与会专家及投票专家针对7个话题实时投票互动讨论,为谋定共识、解决争议贡献力量。
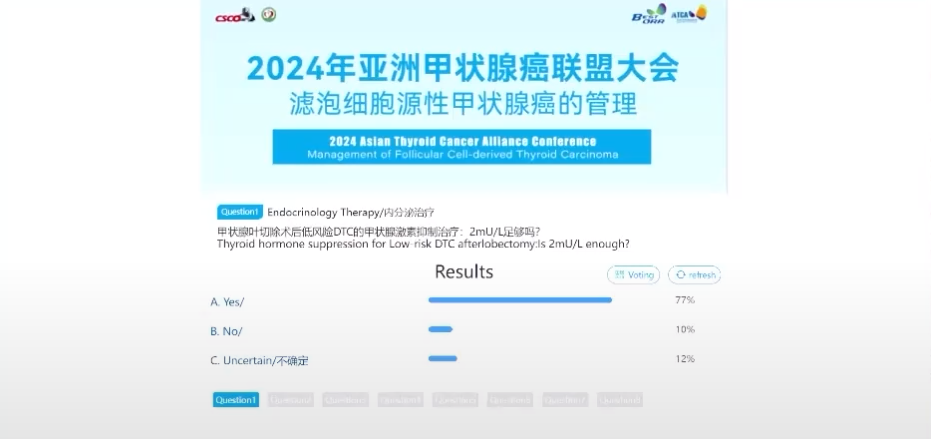
话题1.内分泌治疗-甲状腺叶切除术后低风险DTC的甲状腺激素抑制治疗:2mU/L足够吗?
本环节由徐书杭教授引导讨论投票,77%的专家认为足够,12%无法确定,10%的专家认为不足。讨论围绕着低风险DTC患者术后TSH的管理、抑制目标以及指南的指导和推荐等三个方面进行,徐书杭教授表示2mU/L对于大部分低风险患者是足够的,但在临床实践仍需综合考虑年龄、血管疾病等多方面因素以平衡患者的风险和获益,并对未来临床研究数据的公布充满期待。
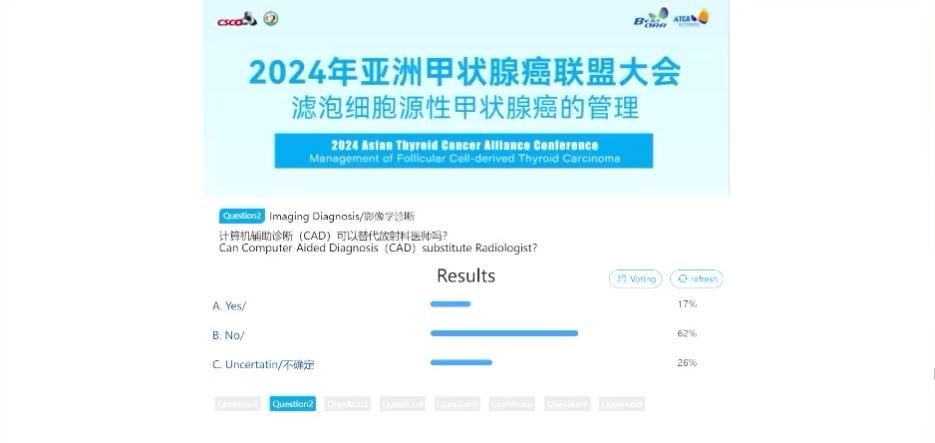
话题2.影像学诊断-计算机辅助诊断(CAD)可以替代放射科医师吗?
本环节由中日友好医院张波教授引导讨论投票,62%的专家认为不可以,26%无法确定,10%的专家认为不足。综合本环节专家的讨论意见,张波教授指出当前CAD的发展为临床诊断带来令人惊艳的发展,但仍有许多问题尚待解决,使用CAD完全替代医生诊断是不现实的。放射科医师要积极拥抱新技术的发展,为临床带来更精准的诊断。
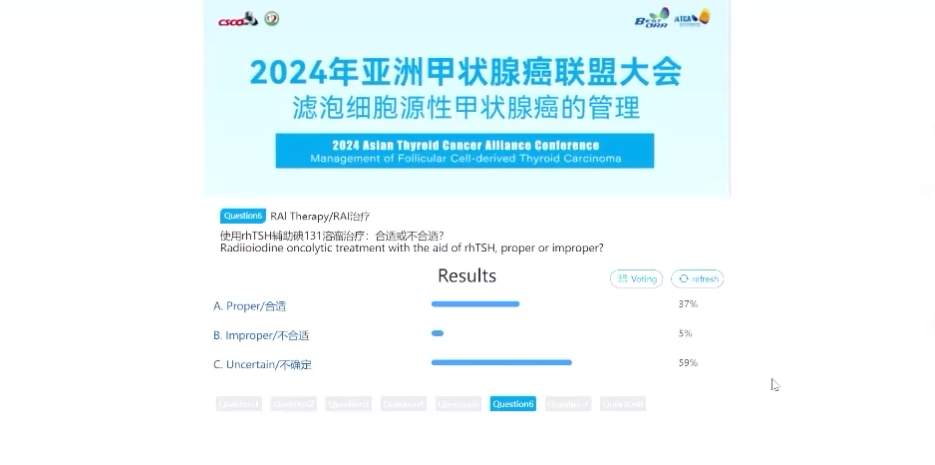
话题3.病理学-分子分型和组织学类型,哪一个在甲状腺癌的临床管理中更重要?
本环节由上海交通大学医学院附属上海第六人民医院刘志艳教授引导讨论投票,85%认为都重要,12%的认为组织学类型更重要,6%的专家认为分子分型更重要。刘志艳教授表示,病理医生在对甲状腺癌的管理中要充分结合患者的组织学类型和分子分型,从而为临床医生管理甲状腺癌提供更完善的决策支持。
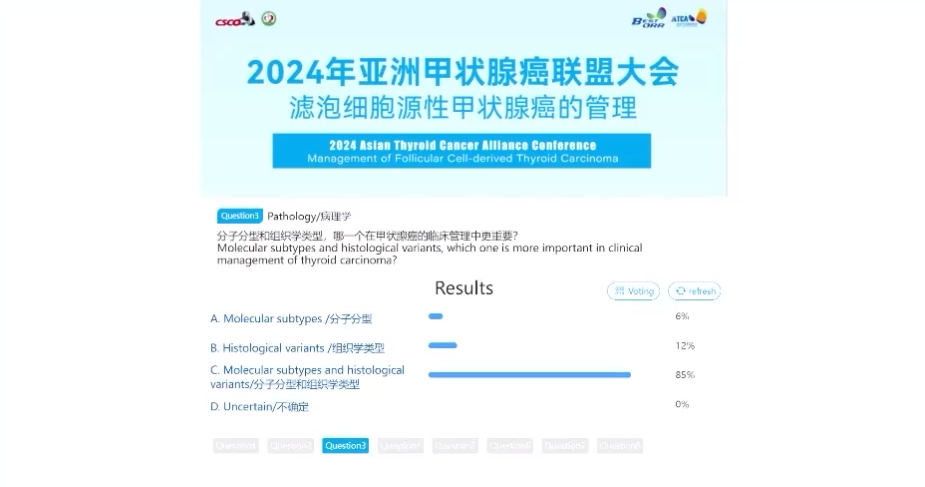
话题4.手术-对于甲状腺叶切除术后cN0pN1的患者是否需要补充全甲切除?
本环节由北京协和医院李小毅教授引导讨论投票,42%的专家认为不需要,40%认为在特定情况下需要,20%的专家认为需要。李小毅教授指出,cN0pN1在临床中非常常见,cN0患者中淋巴结转移(CLNM)的发生率约为11.7%-63.8%,此类隐匿性的淋巴结转移临床意义尚不明确,手术虽然会清除隐匿病变,但也会增加风险,且对生存影响并不明确。因此,当前对于该问题仍充满争议,尚需更多临床研究予以验证。
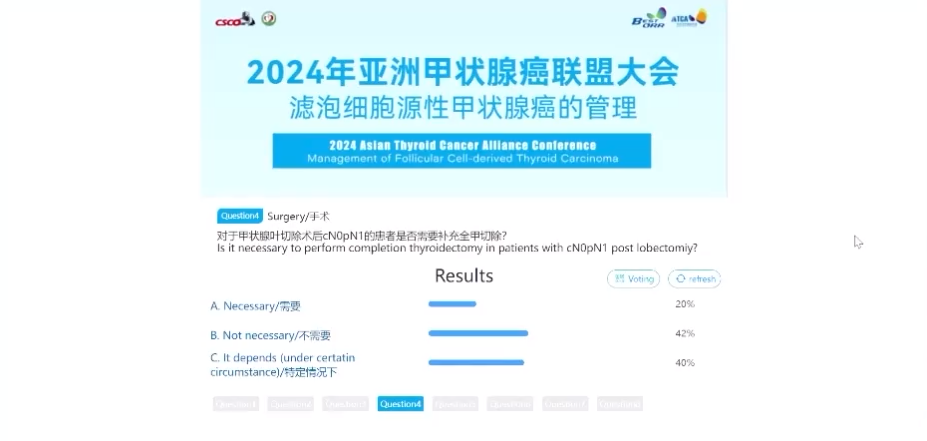
话题5.手术-临床决策:对于残留/复发淋巴结转移性PTC,在决定处置策略(立即治疗或主动监测)时,以下哪些因素更重要?(多选题)
本环节由上海交通大学医学院附属仁济医院王卓颖教授引导讨论投票,60%的专家选择淋巴结大小,37%的专家选择淋巴结位置,28%的专家选择甲状腺球蛋白水平,26%的专家选择淋巴结数目。王卓颖教授表示,目前中、日、韩的指南处置策略多以淋巴结位置及大小有关,然而在小样本研究显示甲状腺球蛋白水平是唯一可预测淋巴结大小的指标,也可作为参考。与会专家主流意见与指南一致,在临床工作中也需要注意对多因素的综合考量。
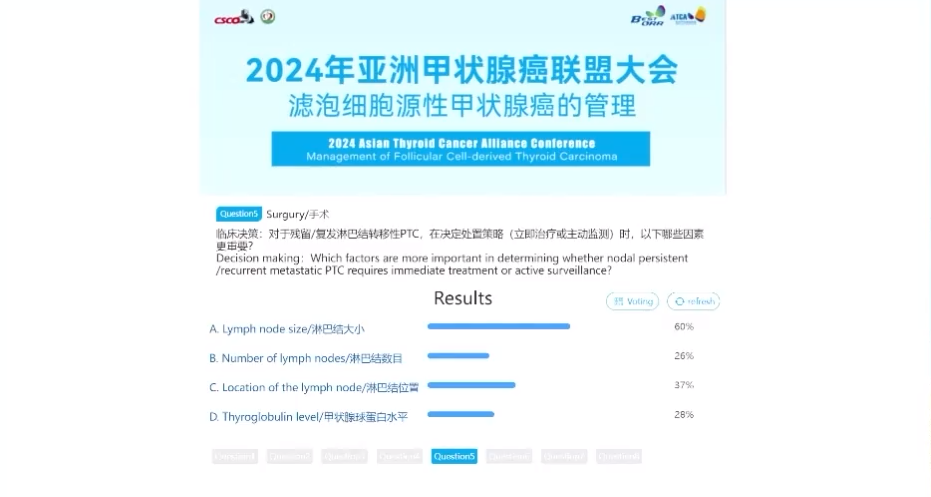
话题6.RAIT-使用rhTSH辅助碘131溶瘤治疗:合适或不合适?
本环节由四川大学华西医院刘斌教授引导讨论投票,59%的专家认为不确定,37%的专家认为合适,5%的专家认为不合适。刘斌教授指出虽然rhTSH尚未获批用于远处转移DTC,但已有多个指南或共识予以推荐。刘教授对rhTSH辅助碘131溶瘤治疗转移性DTC表示支持,并对未来更多高质量水平的循证医学证据充满期待。
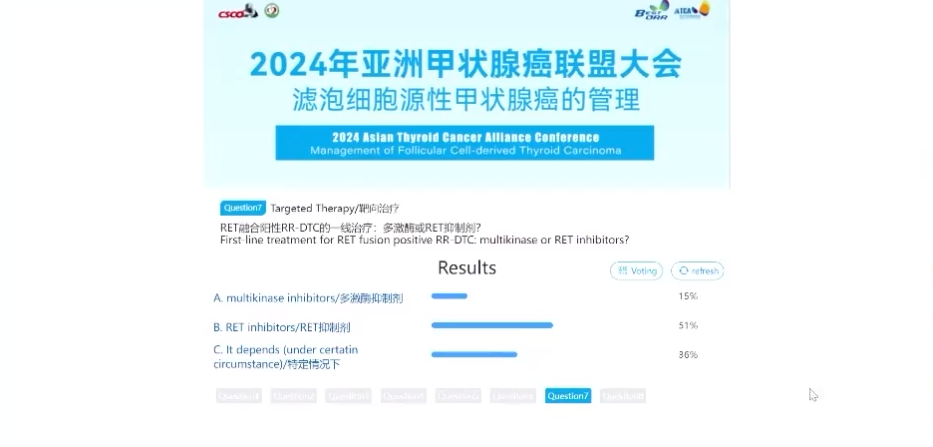
话题7.靶向治疗- RET融合阳性RR-DTC的一线治疗:多激酶或RET抑制剂?
本环节由上海市东方医院郭晔教授引导讨论投票,51%的专家选择RET抑制剂,36%的专家选择特定情况下考量,15%的专家选择多激酶抑制剂。郭晔教授强调精准治疗是甲状腺癌未来重要的探索方向,由于甲状腺癌不像肺癌、乳腺癌等肿瘤具备诸多特异性突变,因此多数情况下多激酶抑制剂是甲状腺癌的主流选择。郭晔教授认为,在未来继续挖掘甲状腺特异性靶点,针对性地实施个体化治疗是重要的发展趋势。
主席深度对话,引领学科发展
会后邀请了大会主席(从左至右)陈立波教授、Marcia Simpson Brose教授、林岩松教授、Kenichi Kakudo教授接受访问。

此次ATCA会议中,诸位教授分享了各国甲状腺癌临床诊疗进展与经验。请简要分享一下中、美、日三国在诊断、治疗以及研发方向的异同?
陈立波教授:2016年初,美国甲状腺协会(ATA)发布了《成人甲状腺结节和分化型甲状腺癌指南(2015版)》,首次提出了“治疗反应评估体系”,完善了复发风险分层概念,影响了全球甲状腺癌领域的学者。但此项建议的循证证据等级较低,其合理性和可行性在日常诊疗中受到质疑。因此,在过去的十年里,我尝试并验证了根据术后疾病状态分层的方法。另外,在晚期甲状腺癌中激酶抑制剂的使用方面,美国较中国临床应用的剂量更大,但疗效却与中国相似,后者的治疗成本相对更低。
Marcia Simpson Brose教授:中、美两国在最初应用激酶抑制剂时的确存在诸多差异,主要与药物可及性相关。目前,随着时间的推移,中、美两国药物可及性趋于一致,更丰富的循证医学证据使两国的临床管理方式日益接近,在激酶抑制剂的应用上也在逐渐趋同。这是全球甲状腺癌学者共同努力的结果。
林岩松教授:中国是全球甲状腺癌发病率最高的国家,中国甲状腺癌领域专家对此关注度的日渐提升,有力提升了患者5年生存率。在我们制定中国的诊疗方案时,ATA指南、ESMO指南等给了我们很多指导,国外专家的循证依据也为我们提供了许多参考,非常感谢全球同道的努力。近年来,我们致力于RAI前的评估工作,并打造了相应的诊疗评估体系,走上了世界前沿。而欧美同行则更注重基于病理特征的分层,此方面值得我们学习。在新药研发方面,欧美为我们带来了索拉非尼和仑伐替尼,而中国企业也在不断努力,开发了众多本土的靶向药物,为患者带来更丰富的治疗手段。
觉道健一教授:作为一名病理医生,我更加关注癌症的早期诊断。如今,我们拥有先进的诊断方法,可以检出更早期的癌症,但更早期的癌症往往为非致命性,并不一定需要治疗。这也提示我们,在东西方的医疗系统、医疗环境、经济水平、文化观念等多方面差异普遍存在的前提下,我们应慎重对待、借鉴欧美指南。因此,我们将结合自身的诊断系统和诊断策略,建立适用于亚洲患者人群的指南,在此也感谢陈教授、林教授在指南制定中的指导。
请分享下近年对甲状腺癌临床实践和治疗模式有重要影响的学术进展及学术合作。
陈立波教授:在肿瘤领域,分子机制与基因谱分析为精准治疗铺平了道路,我们也在持续推进甲状腺癌领域分子检测的进步,以期能指导临床实践。如今,我们会在临床实践中对具体特定突变患者选择对应的靶向治疗药物。若未能发现相关突变,则通常会选择多激酶抑制剂。我认为这是分子病理学发展所带来的重要贡献。
林岩松教授:我认为亚洲甲状腺癌患者在基因组学层面与西方有所不用,在对应的靶向治疗选择方面具有地域特色。这也是我们成立ATAC的重要原因。我们希望通过这个平台促进亚洲各国之间的交流,并获得欧美同行的见解与经验。我相信在大家的努力下,一定会提高甲状腺癌患者的生存率和生活质量。
多学科诊疗(MDT)团队的构建与合作对于提升甲状腺癌患者的获益尤为重要。请谈谈您所在医院或MDT团队的常规诊疗模式以及诊疗经验。
陈立波教授:我院针对甲状腺癌有两种情况需要MDT团队参与。其一是针对甲状腺结节,我们必须确诊结节的性质与功能。若是良性结节,则可采用手术或局部治疗等措施。其二是针对晚期甲状腺癌患者,我们会一起讨论患者的个体化治疗方案,衡量局部治疗与系统治疗的获益。
Marcia Simpson Brose教授:MDT是一个持续的团队合作诊疗过程,将贯穿患者的疾病诊疗全程。以晚期甲状腺癌患者为例,无论选择何种治疗方案,数月后病情都会发生变化,此时则需要开展MDT讨论。我们每周都会举行一次MDT会议,以持续跟进患者的病情发展,及时调整治疗策略。
林岩松教授:MDT是一种值得倡导的诊疗模式。CSCO甲状腺癌专家委员会的组成就是一种MDT的体现形式。MDT还是我们对甲状腺癌患者管理的一种态度。甲状腺癌的治疗会涉及到多学科、多疗法,需要我们严肃对待,为患者选择最适合的方案,谨防出现低级错误。
觉道健一教授:我们病理医生是MDT的重要组成部分,在诊断和预测治疗效果中发挥着重要的作用。
请用一个词形容参与2024年亚洲甲状腺癌联盟大会的感受。
陈立波教授 :富有成效。我们就甲状腺领域的热点问题进行了深入探讨,部分已达成共识。虽仍然存在很多争议性问题,但我相信这些都是我们未来开展临床研究的起点。
Marcia Simpson Brose教授: 充满希望。通过此次会议,我们加深了对各国甲状腺癌治疗特色的了解,意味着未来我们的合作将更加默契,许多问题也将会迎刃而解。比如在罕见的晚期甲状腺癌领域,国际合作将极大助益此类疾病临床研究的开展。ATCA使我们相聚在一起,为共同协作奠定了基础。
林岩松教授: 学术盛会、友谊桥梁。所有参会者的真知灼见让我获益良多,我非常珍视专家们分享的知识及建立的友谊,期待与大家的进一步合作。
觉道健一教 授:弥合争议。我们对甲状腺癌的治疗存在许多争议和差异,大会使我们的差异越来越小。
编辑:Cylindery
审校:Felicia
排版:Faline
执行:Faline











 苏公网安备32059002004080号
苏公网安备32059002004080号


