抗体偶联药物(ADC)是一种极具潜力的癌症治疗方式,可以选择性地向肿瘤递送高细胞毒性有效载荷。但ADC正面临耐药性、肿瘤异质性和治疗相关不良反应等一系列挑战。
如何解决这些挑战?一方面,ADC各组分(即抗体、连接子、有效载荷)的进步是提高药物疗效和安全性的关键;另一方面,目前几种新兴的ADC形式,如双特异性ADC、条件激活型抗体前药偶联物(也称为probody–drug conjugates, PDC)、免疫刺激ADC(immune-stimulating antibody conjugates, ISAC)、蛋白质降解ADC和双药ADC等都有各自的优势,能应对不同的挑战:1)双特异性ADC和双药ADC具有对抗耐药性和肿瘤异质性的双重潜力;2)将免疫刺激ADC和蛋白质降解ADC与当前的治疗方案相结合,可能通过几种不同的作用机制实现多模式治疗。
近日,Nature Reviews Clinical Oncology发表了一篇综述文章,深入探讨了ADC分子的设计,以及每种组分如何影响药物的特性。此外,文章还重点介绍了处于临床前/临床早期阶段的上述ADC新兴形式(双特异性ADC、PDC、ISAC、蛋白质降解ADC和双药ADC)的代表药物。
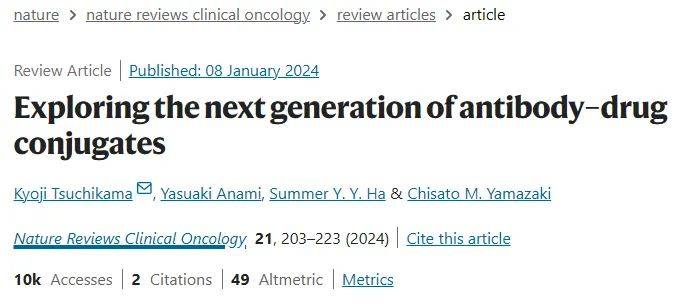
ADC分子设计图片
如图1a所示,ADC由单抗、有效载荷和连接子组成,这种设计结合了抗体的特异性和有效载荷的高细胞毒性。ADC设计的原理是通过优化每个结构组分(抗体、有效载荷和连接子)而发展起来的。
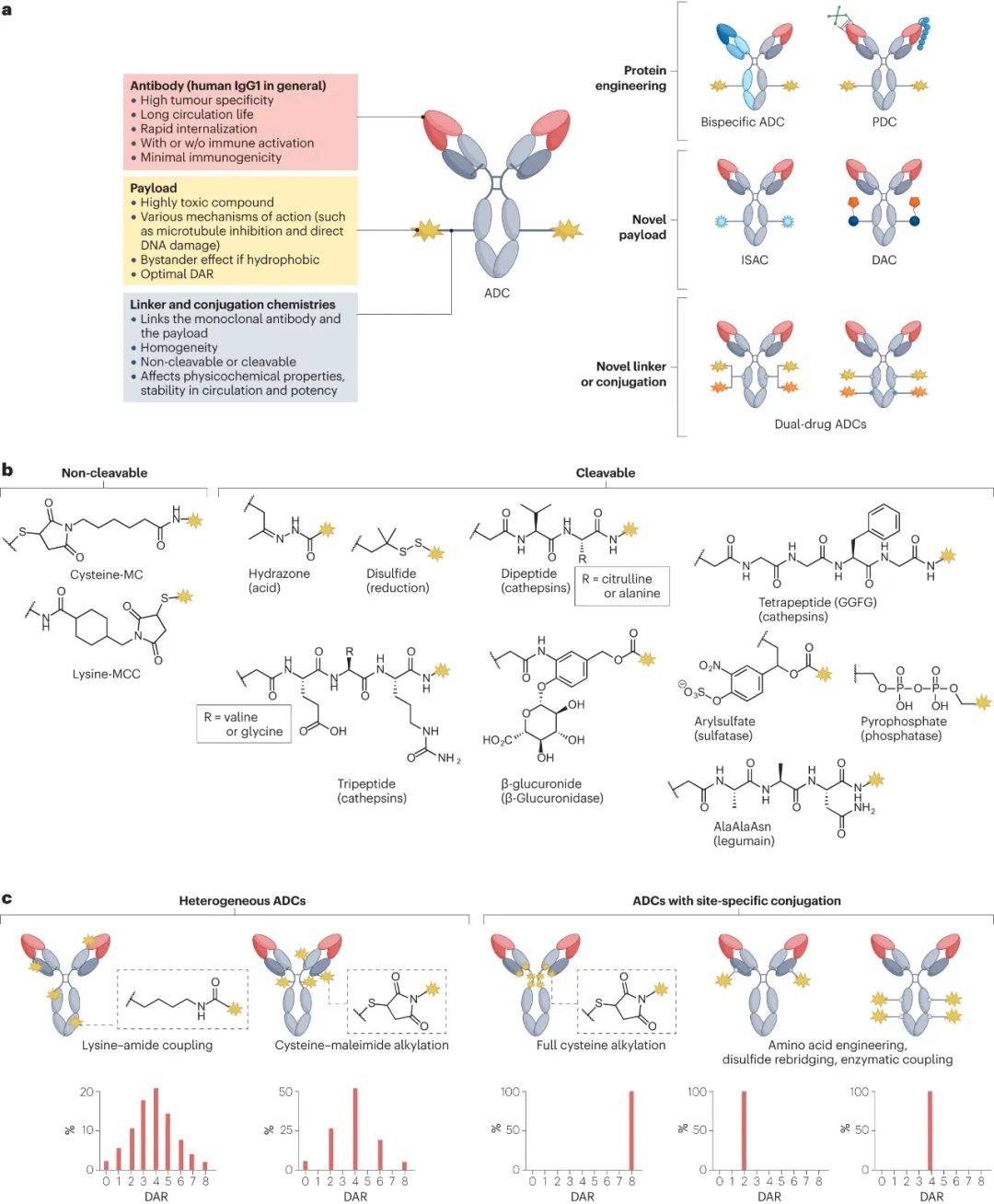
ADC的组分、分子特性和新设计
抗体、靶点的选择
ADC的抗体通常选用经人源化改造,或直接是人源的免疫球蛋白G(IgG)。ADC设计时会优先使用IgG1抗体,一方面,IgG1在体循环中总体稳定,并且能与先天免疫细胞产生协同作用(如NK细胞、巨噬细胞);另一方面,使用人IgG1还有助于降低ADC的整体免疫原性,从而将超敏反应和抗药物抗体(ADAs)形成的风险降至最低。
目前大多数ADC结构中会连接N-聚糖,以实现FcγR的结合。然而,聚糖可能会导致肝细胞非特异性摄取ADC,导致肝脏毒性,未来可能会使用非糖基化单抗。
理想情况是,抗体能够识别在癌细胞表面特异性表达、在健康组织中完全不表达的抗原。但大多数ADC靶点(如HER2和TROP2)都在一定程度上在健康组织中表达。因此,靶标依赖性和靶标非依赖性毒性仍然可能发生。目前已经有研究在探索能够特异性识别肿瘤中的结构变异的抗原对应的抗体。
此外,ADC内化和更新率对疗效也有重要影响。结合亲和力的优化也是ADC功效最大化的关键一步。但矛盾的是,过强的抗原结合会导致ADC分子滞留在肿瘤细胞表面,限制了组织渗透的程度。因此,ADC的抗体骨架要考虑到不同的参数,以确保最佳性能。
有效载荷
目前FDA批准的ADC的有效载荷包括抗有丝分裂剂(MMAE、MMAF、美坦素衍生物DM1和DM4)、DNA损伤剂(卡奇霉素和pyrolobenzodiazepine二聚体)、拓扑异构酶I抑制剂(CN-38、DXd)等。
其他正在评估中的药物还包括微管蛋白抑制剂、DNA烷基化剂、拓扑异构酶II抑制剂、RNA聚合酶II抑制剂。此外,免疫调节剂、蛋白质降解招募分子也逐渐成为有希望的新型有效载荷。
大多数有效载荷分子具有中等至高水平的疏水性。疏水有效载荷可以从靶表达的肿瘤细胞扩散到邻近的靶表达有限甚至没有靶表达的细胞,这种现象被称为旁观者效应。由于异质性肿瘤中表达抗原的细胞与未表达抗原的细胞共存,所以旁观者效应对于成功根除异质肿瘤至关重要。
但疏水有效载荷也会对ADC的有效性产生负面影响:1)疏水有效载荷可以作为多药耐药蛋白(如MDR1、MRP1和BCRP)的良好底物,从而降低某些ADC对表达这些转运蛋白的肿瘤的效力;2)疏水ADC倾向于形成聚集体,可能会被迅速清除,且可能具有免疫原性;3)过度疏水性可促进肝脏摄取,并引起肝毒性。
因此,在保证旁观者效应的前提下,需要调节ADC的疏水性。目前策略之一是降低DAR,但降低DAR会导致抗肿瘤活性的降低,所以需要对每个有效载荷类别的DAR进行微调,以平衡功效和毒性的重要性。另一种解决策略是插入如长聚乙二醇(PEG)等亲水性掩膜基团,这样可以构建高DAR的ADC,同时避免高疏水性的一些不必要的影响。
连接子
如图1b所示,连接子在使细胞毒性有效载荷保持附着在抗体上直到达到靶标方面起着关键作用。连接子分为两类:不可切割型和可切割型。不可切割的连接子由稳定的化学键组成,抵抗蛋白质水解降解,能在体循环中提供极好的稳定性,但这种ADC药物中,有效载荷的释放需要抗体的完全内吞和消化。
相比之下,可切割连接子应用更广。可切割连接子能被肿瘤相关因子(如与大多数肿瘤或细胞内蛋白酶相关的酸性和/或还原条件)降解。这些连接子使有效载荷在内化到癌细胞后有效释放,从而产生细胞毒性,最大化ADC效力,并促进旁观者效应。但可切割的连接子存在有效载荷过早释放的风险,会导致系统毒性和有效载荷递送效率降低。因此,如何在稳定性和有效性之间取得平衡至关重要。
同质性
除了上面讨论的结构成分外,实现偶联的同质性也至关重要。如图1c所示,传统ADC多使用半胱氨酸-马来酰亚胺烷基化、赖氨酸-酰胺偶联来构建,但这些随机的偶联方法会得到有效载荷附着位点和DAR变化的ADC异质混合物。ADC的异质性通常导致有效载荷递送效率降低,因此需要严格控制生产,以尽量减少这种变化。
目前已经有很多用于生成具有特定DAR的ADC的偶联技术,如链间二硫化合物的全烷基化(用于T-DXd和sacituzumab govitecan)、THIOMAB技术、非天然存在的活性氨基酸的结合、半胱氨酸再桥接、Fc亲和标签以及使用各种酶(如工程糖苷酶、谷氨酰胺转胺酶、甲酰基甘氨酸生成酶和分选酶)的位点特异性偶联。
双特异性ADC
如前所述,肿瘤异质性和耐药性会限制针对单靶点ADC的抗肿瘤活性。为了解决这一挑战,双特异性抗体作为一种能够同时结合两种不同的靶分子和/或细胞的方法出现了(图2)。
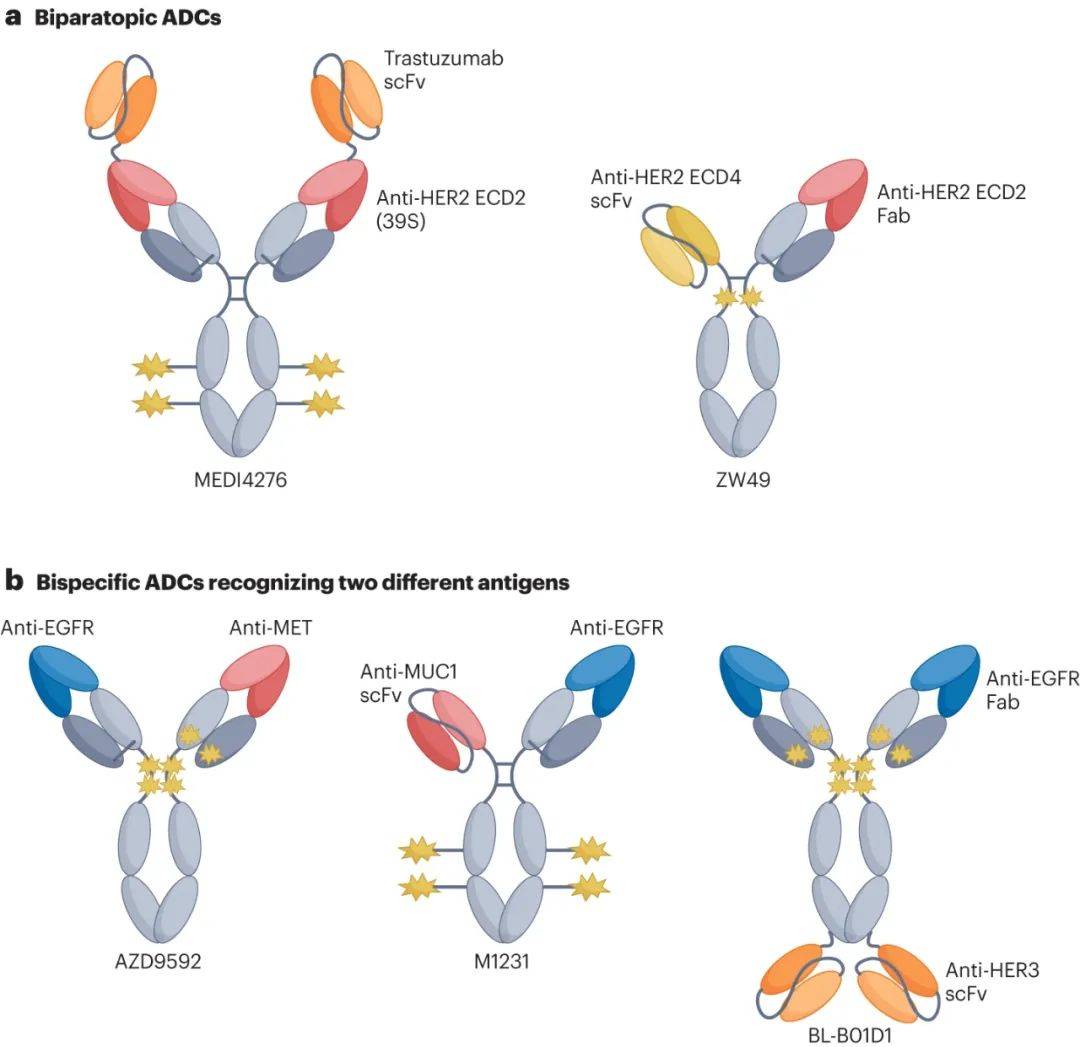
双位ADC
先前有研究表明,使用两种结合不同表位的抗HER2抗体可以导致内吞作用、溶酶体运输和靶受体的下调,所以研究人员假设,靶向HER2中两个不同表位的多价双异位ADC可能改善结合亲和力,提高有效载荷递送。
为了验证这一假设,研究人员通过将曲珠单抗的单链可变片段与另一种抗HER2 IgG1抗体39S的N端融合,生成了四价HER2靶向ADC MEDI4276(图2a)。正如预期的那样,与曲妥珠单抗或亲本39S抗体相比,这种同质双异位ADC具有更快的内化动力学和溶酶体运输。
尽管在临床前模型中具有高水平的活性,但在临床测试中MEDI4276并未表现出良好的疗效-安全性平衡。在乳腺癌患者中ORR较低(9.4%)。MEDI4276的最大耐受剂量(MTD)确定为每3周0.75mg/kg,但接受该剂量的12例患者中,有7例有一个或多个临床严重和/或3级以上不良事件。
Zanidatamab zovodotin(也称为ZW49)是另一种双位HER2 ADC(图2a),与MEDI4276的四价结合不同,ZW49的不对称结构使HER2能够二价结合。尽管结合方式存在差异,但ZW49也能诱导HER2的受体聚集和快速内化。一项测试ZW49的I期剂量研究显示,ZW49具有可控的安全性,并且在大量预处理的患者中具有良好的抗肿瘤活性。
靶向两种不同抗原的双特异性ADC
双特异性ADC能同时靶向两种不同的抗原,具有多重优势:1)可以识别和杀死更广泛的肿瘤细胞,包括来自异质肿瘤的细胞;2)靶点合适的话,双特异性ADC具有更强的肿瘤特异性结合能力,可将健康组织中的毒性风险降至最低;3)多种抗原和/或细胞同时参与可能会产生协同效应。
如图2b所示,研究人员创建了双特异性ADC AZD9592,可以靶向EGFR和MET(一种在肿瘤细胞表面优先与EGFR共表达的分子)。该药物在EGFR突变型和野生型NSCLC以及头颈部鳞状细胞癌的PDX模型中显示出良好的单药治疗,及与奥西替尼联合治疗的活性。而且AZD9592在猴子中耐受性良好。这些积极的临床前结果推动了其I期试验(NCT05647122)。
M1231是另一种双特异性ADC,可靶向MUC1和EGFR,有效载荷是SC209。临床前数据表明,与单特异性二价ADC相比,PDX模型在非小细胞肺癌和食管鳞状细胞癌(ESCC)中的内化、溶酶体运输和治疗活性更强。
此外,BL-B01D1是一款可靶向EGFR和HER3的四价双特异性ADC,有效载荷是喜树碱衍生物ED04,通过全半胱氨酸偶联连接,DAR为8,临床前评估证实了该化合物在胰腺或结直肠癌小鼠异种移植模型中的抗肿瘤活性,目前已进入III期临床。
但是,双特异性ADC的应用也存在潜在的挑战。例如,两种靶抗原在不同肿瘤和患者中的表达比例可能有所不同,这可能增加了识别和选择潜在治疗响应者的复杂性。因此,对靶点的表位、结合方式及其潜在生物学特性的仔细评估对于双特异性ADC的有效治疗至关重要。这要求研究人员在开发双特异性ADC时综合考虑各种生物学和临床因素,以优化治疗策略。
条件激活型抗体前药偶联物(PDC)
传统ADC不仅靶向肿瘤细胞上表达的受体,也靶向某些健康组织的受体,导致了不可避免的靶外肿瘤毒性。PDC可以解决这个问题(图3),这一概念的灵感来自于与小分子药物的前药。
PDC的前体抗体分子是IgG,它们要么在N端通过可裂解的间隔子与自我掩蔽(self-masking)基团融合,要么被设计为pH依赖性构象变化的抗原结合位点,从而降低了IgG的靶点结合亲和力。当到达肿瘤微环境时,这些抗体或通过移除自我掩蔽基团,或通过响应特定肿瘤相关因素(如蛋白酶丰度和酸性条件)而改变抗原结合位点的构象,从而在局部恢复其原始的靶点结合亲和力及有效载荷的释放。这种创新方法有望提高ADC的治疗指数。
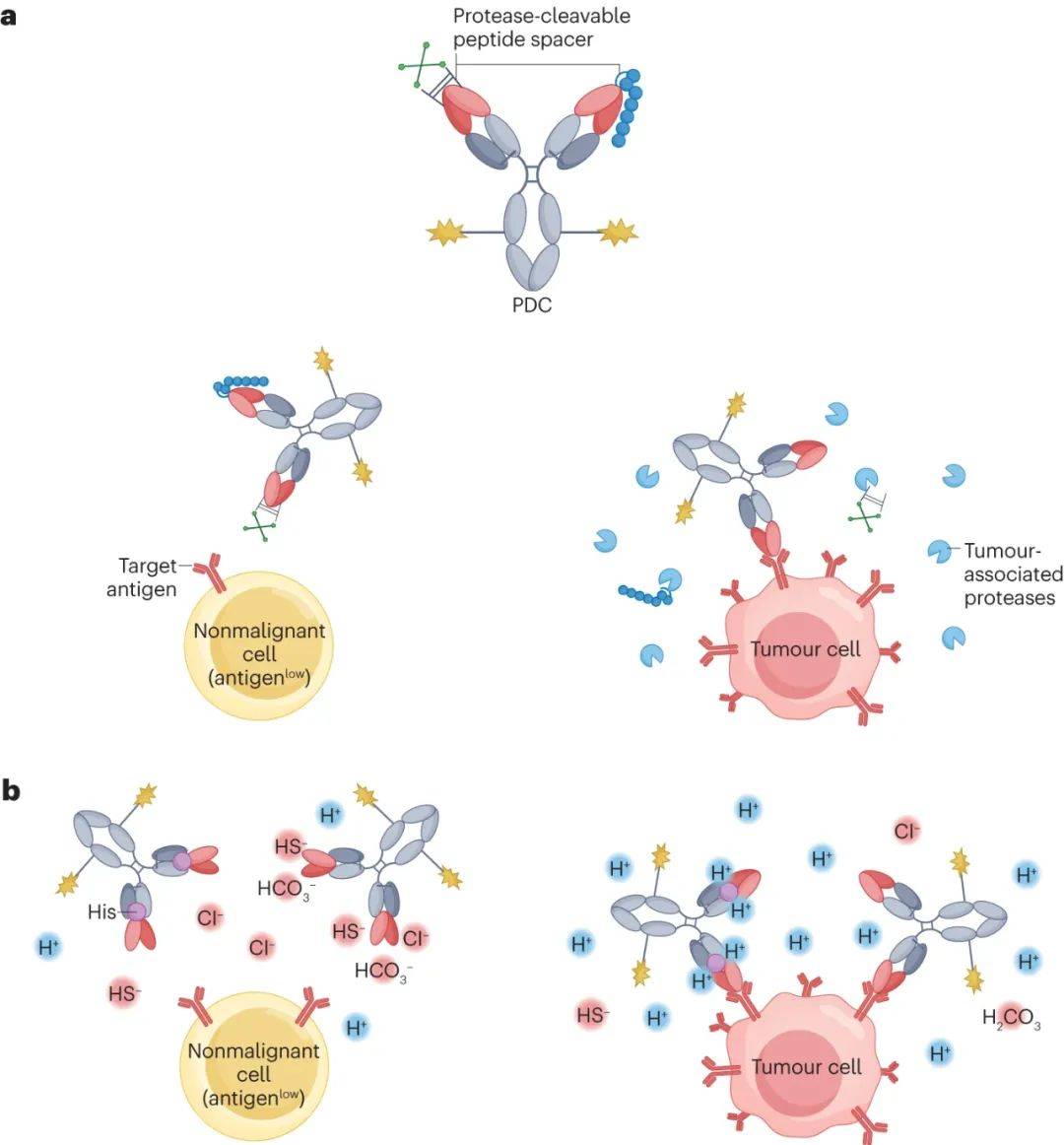
条件激活型抗体前药偶联物
具有蛋白酶敏感自掩蔽基团的PDC
一项研究显示,抗CD71-PDC CX-2029及其ADC等价物(都含了MMAE有效载荷,DAR~2)在各种实体瘤的小鼠异种移植模型中具有相当水平的抗肿瘤活性。PDC和其等效ADC在非人灵长类动物中的临床前MTDs分别为6和0.6mg/kg,说明掩蔽片段的引入使治疗指数提高了约10倍。
基于这一理念,研究人员开发了几款first-in-class PDCs,包括CX-2051(I期临床)、praluzatamab ravtansine(II期临床)和CX-2029(I/II期临床)等。
Praluzatamab ravtansine含有微管抑制剂DM4和抗CD166抗体。CD166在许多非恶性组织中广泛表达,因此为PDC提供了理想的靶点。临床I期研究中,由乳腺癌(46%)、上皮性卵巢癌(22%)和非小细胞肺癌(13%)组成的99例转移性实体肿瘤患者接受了praluzatamab ravtansine治疗,剂量≥4mg/kg时观察到肿瘤消退。
CX-2029是一种具有MMAE有效载荷的抗CD71 PDC,目前正在进行I期临床试验,涉及各种晚期实体肿瘤患者,如NSCLC(20%)、HNSCC(18%)和结直肠癌(16%)。
具有pH反应性抗原结合位点的PDC
肿瘤组织(pH=6.0-6.8)通常比大多数健康组织(pH=7.3-7.4)略偏酸性。由于抗原结合位点的可逆构象变化,pH值的差异可用于使ADC有条件激活(图3b)。将弱碱性组氨酸残基结合到抗体的结合区域中是一种常见的赋予这种pH依赖性激活的方法。
基于MMAE的EGFR靶向PDC HTI-1511是一个典型案例。HTI-1511亲本抗体在pH=6.0-6.5时对EGFR的结合亲和力比pH=7.4时高10倍以上。HTI-1511在食蟹猴中显示出高达8mg/kg剂量的良好耐受性,表明了潜在的临床安全性。
总之,PDC平台在靶向抗原方面具有很大的前景,但使用PDC有效靶向的特定癌症亚型的种类仍需确定。
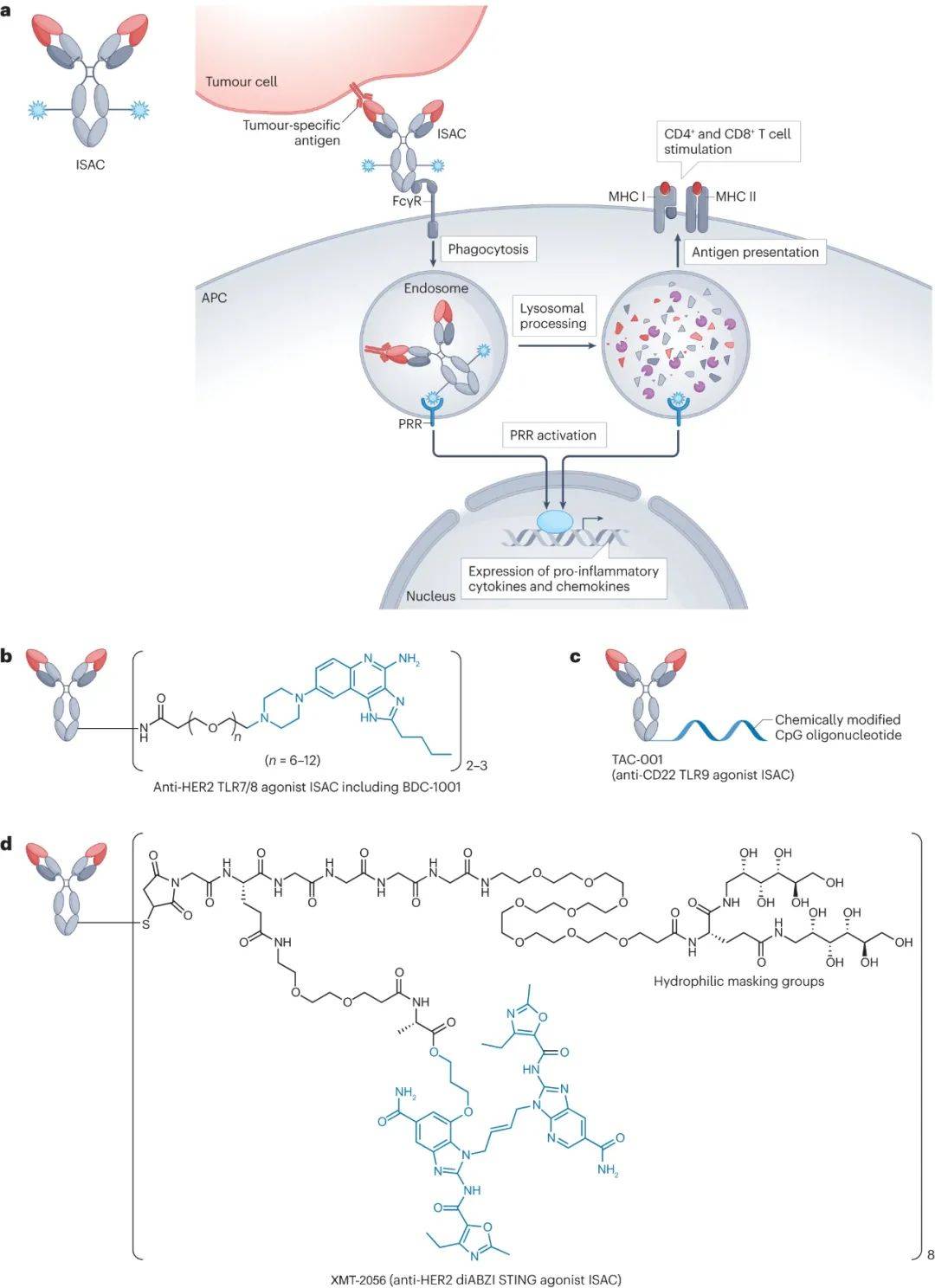
免疫刺激ADC(ISAC)
ISAC通过激活免疫系统来增强针对肿瘤的免疫反应。与携带细胞毒性有效载荷的传统ADC相比,ISAC具有以下潜在优势:1)ISAC介导的抗肿瘤反应能够针对多种与肿瘤相关的损伤相关分子模式(DAMPs);2)ISAC介导的免疫刺激不仅能激活抗原呈递细胞,还可能激活其他肿瘤浸润免疫细胞,如T细胞;3)ISAC能够诱发贯穿整个细胞免疫反应的免疫记忆效应,从而提供持久的抗肿瘤效果,并减少复发风险。
免疫刺激ADC
具有TLR7/TLR8/TLR9激动剂有效载荷的ISAC
在迄今为止确定的所有TLR中,TLR7、TLR8和TLR9是大多数ISAC的主要靶点,这些内体TLR的激活促进了APC对肿瘤相关DAMPs的呈现,通过激活先天和适应性免疫反应产生强大的抗肿瘤作用。
2015年,研究人员公布了通过将TLR7激动剂与利妥昔单抗结合而开发的抗CD20 ISAC的活性,体外测试表明,结合不会损害利妥昔单抗的抗原结合能力或特异性,也不会损害激动剂的TLR刺激活性。这项早期研究为开发各种激活TLR7/8的ISAC铺平了道路。
但HER2 TLR8 ISAC SBT6050的I期研究(NCT04460456)和I/II期研究(NCT05091528)中,细胞因子相关的不良事件最终导致了研究的终止。另一种靶向HER22的ISAC NJH395包含一种TLR7激动剂,通过不可切割的连接子与抗HER2抗体结合,已在I期试验中进行评估(NCT03696771)。但由于疗效不足等原因,该研究也在完成单次上升剂量部分后停止。
另一款靶向HER2的ISAC BDC-1001是一种基于曲妥珠单抗的ISAC,通过不可切割的连接剂配备了TLR7/8激动剂(图4b)。BDC-1001目前正在I/II期试验中进行测试。与SBT6050和NJH395不同,BDC-1001显示出了有希望的初步结果。
具有STING激动剂有效载荷的ISAC
暴露于来自微生物病原体和/或垂死肿瘤细胞的外源DNA时,cGAS-cGAMP-STING通路会被激活,导致I型干扰素的产生和先天免疫的激活。研究表明,STING信号传导对于诱导T细胞介导的抗肿瘤免疫反应,以及T细胞浸润到TME至关重要。
靶向EGFR的ISAC将cGAMP类似物IMSA172偶联到抗EGFR抗体上,这些ISAC在EGFR表达的小鼠异种移植模型中具有良好的耐受性,每隔3天给药3次,剂量为200μg(约8-10mg/kg),抗肿瘤活性较好。这些ISAC的抗肿瘤活性通过与抗PD-L1抗体联合进一步增强。
总之,ISAC所提供的多模式抗肿瘤免疫作用展现了减少获得性抗药性风险和/或推迟其发生的潜力。基于其独特的作用方式,ISAC有望成为在癌症治疗中应对复杂免疫环境的有力工具。
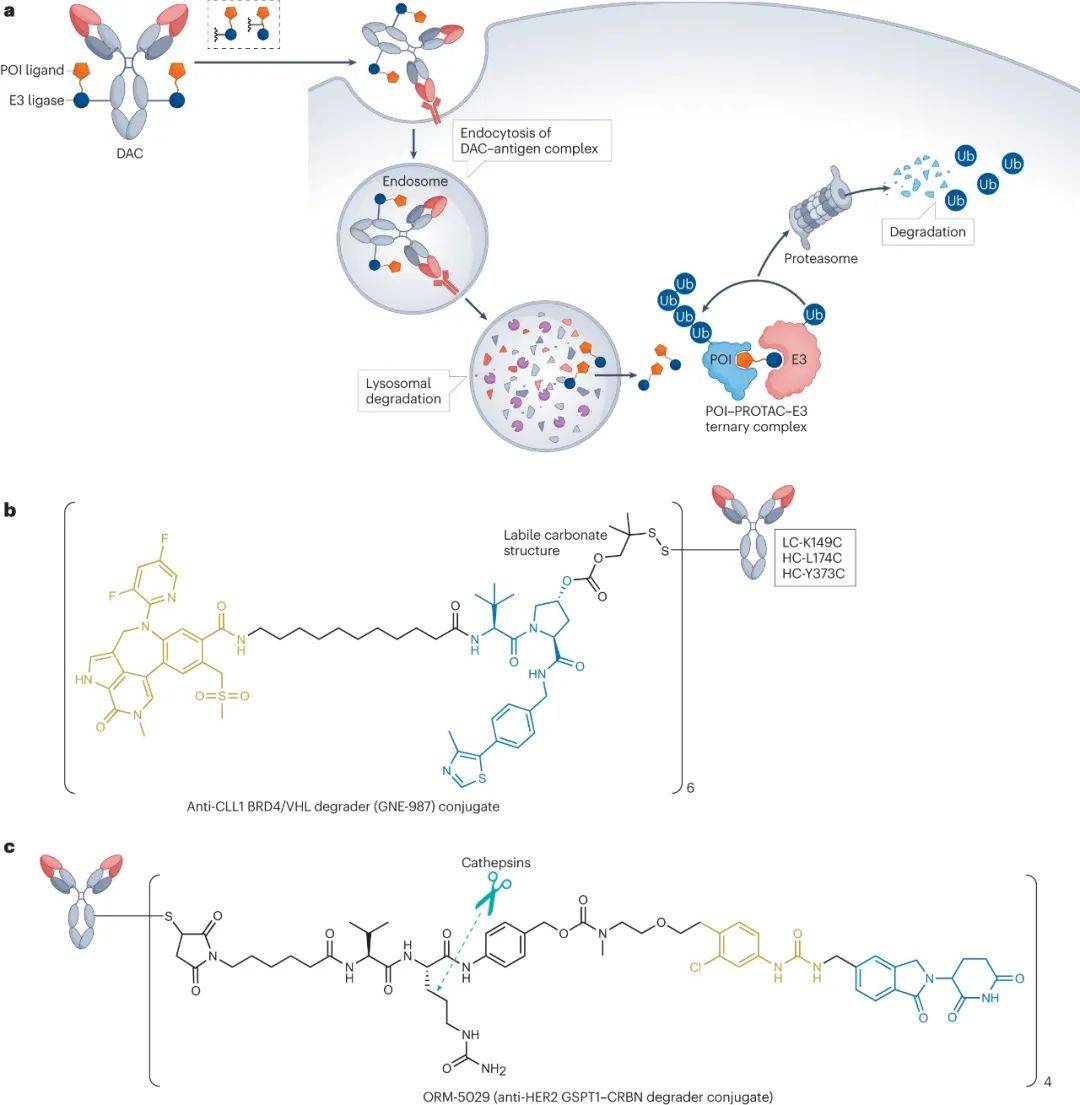
蛋白质降解ADC(DAC)
DAC利用细胞内的蛋白降解机制来靶向特定蛋白质,为癌症治疗提供了一种创新的提效方法,其设计理念源自于PROTAC技术。
PROTACs是由两种配体通过连接子相连的异双功能分子,其中一个配体靶向特定的目标蛋白,另一个配体则结合E3泛素连接酶。与传统的抑制剂不同,这些配体与目标蛋白的结合不需要具有拮抗活性。这样的设计使得一些之前被认为是“不可成药”的蛋白质成为可能的治疗靶点。
蛋白质降解ADC
GNE-987是一款BET-PROTAC,由BRD4配体和VHL配体组成,在EOL-1细胞中表现出对BRD4的有效降解(DC50=0.03nM),在两个细胞系中表现出优异的体外效力(EOL-1中IC50=0.02nM,HL-60中IC50=0.03nM),但药物代谢和药代动力学导致其在体内模型中无效。
为了解决这一问题,研究人员将GNE-987的羟基与6个半胱氨酸连接到抗CLL1抗体中,使用不稳定的碳酸盐连接,将GNE-987转化为均质DAC(图5b)。数据显示,在皮下移植的HL-60和EOL-1 AML小鼠模型中,单次静脉给药10mg/kg的DAC能够持续在体内暴露,并显著抑制肿瘤生长。
除BRD4外,雌激素受体-α(ERα)、TGFβ受体2和染色质调节蛋白SMARCA2(也称为BRM)也被广泛应用为DAC的靶点。
然而,DAC面临的挑战在于其有效载荷通常具有较高的疏水性,导致整体结构过度疏水。为了确保足够的细胞毒性,可能需要较高的药物抗体比(DAR),这会进一步加剧其疏水性,从而对这些药物的药代动力学和毒性特性产生不良影响。因此,开发新型连接子设计和改良降解剂分子以解决这些问题,可能会大大改善DAC在癌症治疗中的应用潜力。
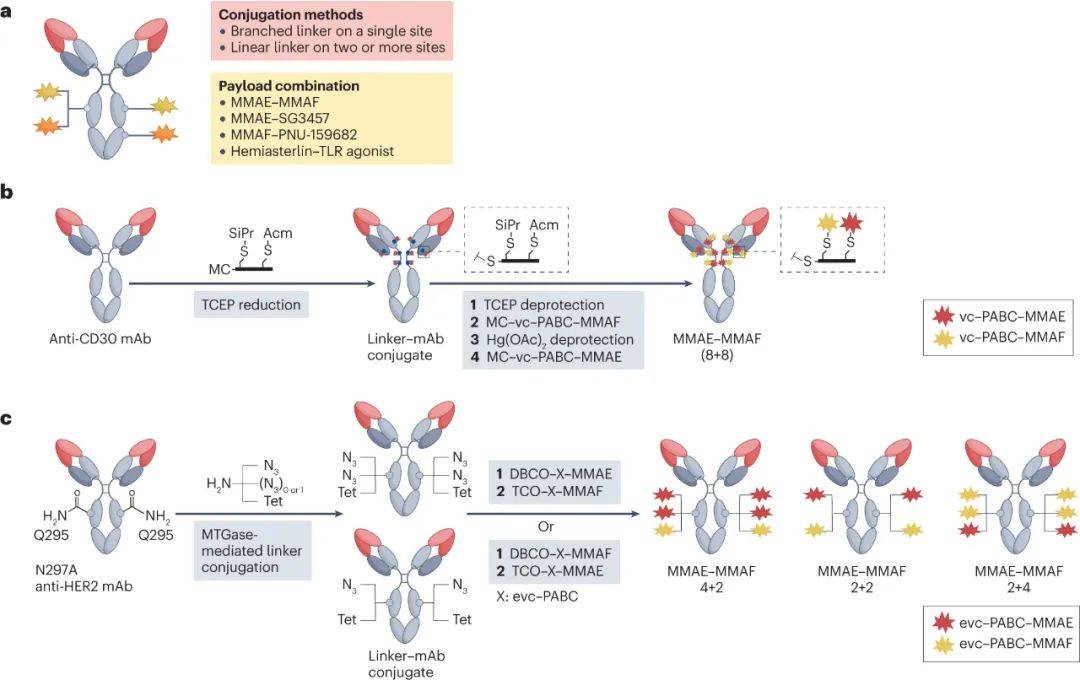
双药ADC
双药ADC通过整合两种不同的有效载荷,联合多种细胞毒性药物的作用机制,来应对肿瘤的耐药性和异质性问题。这种策略可能对异质性肿瘤细胞群和耐药性克隆表现出增强的活性。双药ADC作为一种单一疗法,有可能产生协同效应,同时通过简化的给药方案,克服对治疗不敏感的肿瘤患者的抗药性。
双药ADC
研究人员首先假设使用两种有效载荷(MMAE和MMAF)同时递送会增强和协同活性,实验表明,这种双药ADC在表达CD30耐多药的间变性大细胞淋巴瘤(ALCL)的小鼠异种移植模型中显示出强大的活性,导致5只小鼠中的3只完全根除癌细胞。相比之下,DAR为8的、仅MMAF的ADC活性较低,仅在5只小鼠中有1只小鼠中根除了所有癌细胞,而等效的仅MMAE的ADC完全没有抗肿瘤活性。
在具有异质CD30表达的小鼠霍奇金淋巴瘤异种移植模型中,双药ADC和仅MMAE的ADC都能完全抑制肿瘤生长,这可能是由于MMAE介导的旁观者细胞杀伤。相反,仅MMAF的等效ADC仅赋予肿瘤生长适度延迟。
虽然双药ADC在克服肿瘤的异质性和抗药性方面显示出潜在的优势,但也必须警惕其可能引发的协同毒性。为此,研究人员已开发出多种正交偶联策略,以制造出具有高均一性和明确药物抗体比的双药ADC。这些策略不仅确保了两种有效载荷的有效整合,而且优化了它们的共同作用,以最大化治疗效果并减少不良反应。












 苏公网安备32059002004080号
苏公网安备32059002004080号


