

黄樱城, 黄泽浩, 蔡卉珠, 等. 甲状腺微小恶性结节的监测随访[J]. 中华肿瘤杂志, 2022, 44(11):1214-1220.
DOI: 10.3760/cma.j.cn112152-20210907-00681.
目的
评价对超声诊断的甲状腺微小恶性结节进行监测随访的效果,探讨甲状腺微小恶性结节避免过度治疗的管理策略。
方法
收集2014年2月至2020年12月由中国医学科学院肿瘤医院同一位头颈外科医师接诊、同一位超声医师超声诊断为甲状腺微小恶性结节(肿瘤长径≤1.0 cm)、无区域淋巴结转移和远处转移的初诊患者949例,其中有112例患者选择立即手术治疗,其余患者接受以超声检查为主的监测随访。随访终点为肿瘤进展,包括较初诊时肿瘤长径增大≥3 mm或肿瘤体积增大≥50%、出现区域淋巴结转移或远处转移。
结果
中位随访时间为19个月。在713例随访时间≥6个月的患者中,随访期间出现肿瘤进展47例(6.6%),1、2、3年肿瘤进展累积发生率分别为2.7%、7.2%和9.5%,无1例患者出现远处转移。单因素Cox回归分析显示,患者的初诊年龄、病灶数量和肿瘤长径与甲状腺微小恶性结节患者随访期间肿瘤进展有关(均P<0.05)。多因素Cox回归分析显示,患者的初诊年龄(年龄>50岁:HR=0.340,95%CI为0.133~0.866)、病灶数量(HR=2.939,95%CI为1.590~5.431)和肿瘤长径(HR=2.293,95%CI为1.226~4.289)是甲状腺微小恶性结节患者随访期间肿瘤进展的独立影响因素。随访期间74例患者选择手术治疗,与112例确诊后选择立即行手术治疗的患者合计,行手术治疗的患者共有186例,其中183例术后病理诊断为甲状腺乳头状癌,3例为纤维化结节。超声诊断甲状腺微小恶性结节的准确率达98.4%(183/186)。
结论
超声是诊断甲状腺微小恶性结节的有效手段。甲状腺微小恶性结节进展缓慢,对其进行监测随访安全可行,有助于避免过度治疗。患者的初诊年龄、病灶数量和肿瘤长径是甲状腺微小恶性结节随访期间发生进展的独立影响因素。
【关键词】甲状腺肿瘤;超声诊断;监测随访;微小恶性结节;过度治疗
近10年,甲状腺癌的发病率显著上升,其主要原因是亚临床的甲状腺微小恶性结节的检出率增高。甲状腺微小恶性结节在普通人群中非常普遍,尸检结果显示,非甲状腺疾病死者中隐匿甲状腺微小恶性结节的发生率为35.6%。随着超声诊断技术的发展,直径≤1 cm的甲状腺微小恶性结节已经能够早期诊断。甲状腺癌预后较好,患者生存率高。过去20年大多数甲状腺微小恶性结节的患者接受了手术治疗,部分患者接受了131I治疗,这些患者不仅承受了治疗并发症的风险,还付出了由于过度诊治带来的巨大经济成本。因此,甲状腺微小恶性结节患者的过度诊疗成为亟待解决的问题。日本Kuma医院和癌症研究中心最先报道了对甲状腺微小恶性结节非手术患者的随访结果,在对1235例患者的10年随访观察中分别有8%和3.8%的患者出现肿瘤体积增大和淋巴结转移;与初诊时立即手术相比,随访期间发现肿瘤进展后再行手术治疗对患者的死亡率无明显影响。基于这些研究结果,2015年美国甲状腺协会(American Thyroid Association, ATA)成人甲状腺结节和分化型甲状腺癌管理指南推荐对于适当选择的低风险甲状腺微小恶性结节患者,积极监测随访可以替代手术治疗。但ATA指南未提供详细的随访建议,且现有研究中的监测随访患者均是在超声引导下细针穿刺(fine needle aspiration, FNA)确诊后才纳入随访。然而,FNA作为有创操作可能会增加患者局部出血风险和心理负担,美国放射协会(American College of Radiology, ACR)也建议避免过度穿刺。因此,与FNA相比,超声等无创手段则成为甲状腺肿瘤监测的优选方案。在本研究中,我们对713例超声诊断为甲状腺微小恶性结节的患者进行了监测随访,并探讨了肿瘤进展的影响因素,旨在为超声诊断甲状腺微小恶性结节患者的治疗管理提供参考。


1.病例资料:
选择2014年2月至2020年12月由中国医学科学院肿瘤医院同一位头颈外科医师接诊、同一位具有甲状腺肿瘤超声诊断经验的医师超声诊断为甲状腺微小恶性结节(肿瘤长径≤1.0 cm)的初诊患者。排除标准:(1)影像学检查提示淋巴结转移或远处转移;(2)影像学检查提示肿瘤靠近或侵犯气管或喉返神经,或提示肿瘤突破被膜向外侵犯;(3)伴有肿瘤侵犯气管或喉返神经的症状;(4)降钙素异常。共纳入符合条件的甲状腺微小恶性结节患者949例,其中有112例患者选择立即手术治疗,其余患者接受监测随访。在监测随访期间,124例患者未能于初次就诊后6个月进行超声复查,且随访资料不全,最终有713例患者随访时间≥6个月,其中男143例,女570例,年龄14~72岁,平均年龄43.5岁。
2.监测随访方法:
患者确诊后每6个月至1年复诊1次,由同一位超声诊断医师使用同一台超声诊断仪进行检查,观察甲状腺结节的变化。较初诊时肿瘤长径增大≥3 mm或肿瘤体积增大≥50%、出现区域淋巴结转移或远处转移,均视为肿瘤进展。监测随访截至2021年7月,随访时间为6~80个月,中位随访时间为19个月。
3.统计学方法:
应用SPSS 25.0软件进行统计学分析。采用Kaplan-Meier法计算患者的肿瘤进展累积发生率,组间比较采用Log rank检验,肿瘤进展的影响因素分析采用Cox比例风险模型回归分析,检验水准α=0.05。


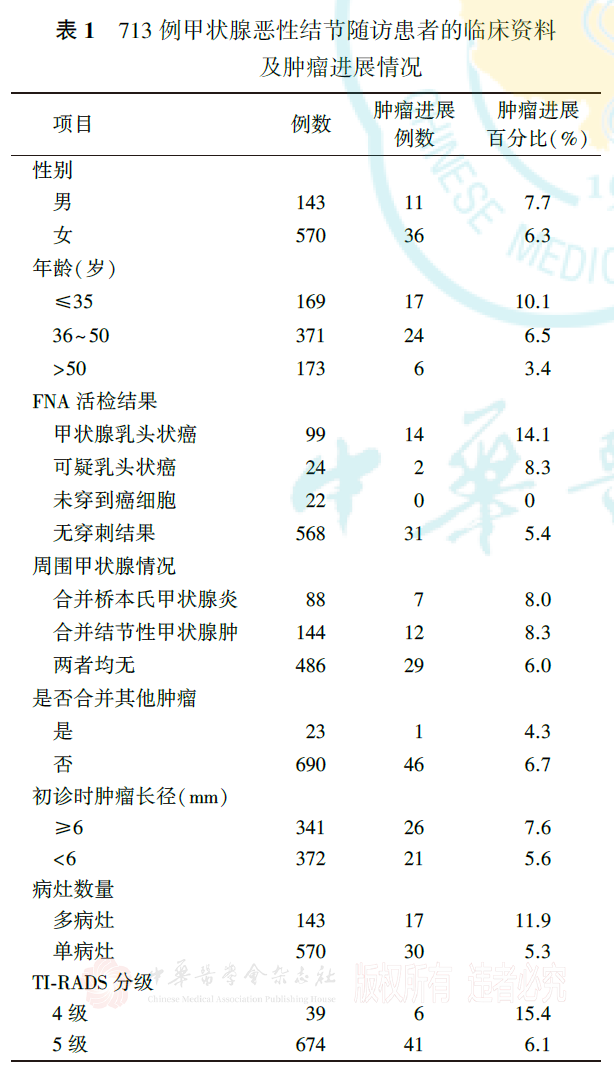
1.甲状腺微小恶性结节患者的临床特征:
713例随访患者的临床特征见表1。根据713例随访患者初诊年龄的四分位数,将患者分为≤35岁组(169例)、36~50岁组(371例)和>50岁组(173例)。根据713例随访患者初诊时肿瘤长径的平均值(6 mm),将患者分为肿瘤长径≥6 mm组(341例)和<6 mm组(372例)。根据2017年ACR的甲状腺影像报告系统(thyroid imaging-reporting and data system, TI-RADS),对患者甲状腺结节的超声表现进行TI-RADS分级。570例女性患者中,有13例在监测随访期间怀孕,其中2例怀孕患者在随访期间出现肿瘤进展。

2.监测随访期间患者肿瘤进展情况:
随访过程中出现肿瘤进展47例(6.6%),具体情况见表1。1、2、3年肿瘤进展累积发生率分别为2.7%、7.2%和9.5%(图1)。其中38例(5.3%)肿瘤长径增大≥3 mm,1、2、3年累积发生率分别为2.0%、5.6%和7.9%(图2),20例(2.8%)患者肿瘤长径增至>1 cm;31例(4.3%)肿瘤体积增大≥50%,1、2、3年累积发生率分别为1.3%、4.3%和6.1%(图3);5例(0.7%)出现淋巴结转移(图4)。无1例患者出现远处转移。




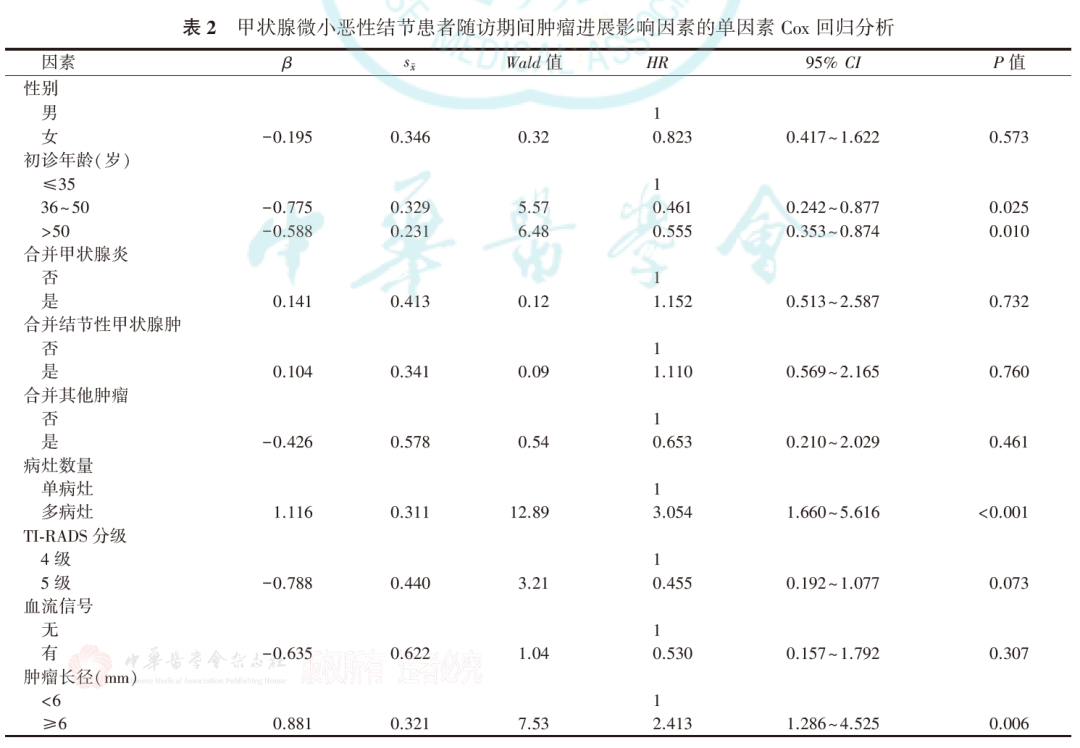
3.甲状腺微小恶性结节患者随访期间肿瘤进展的影响因素:
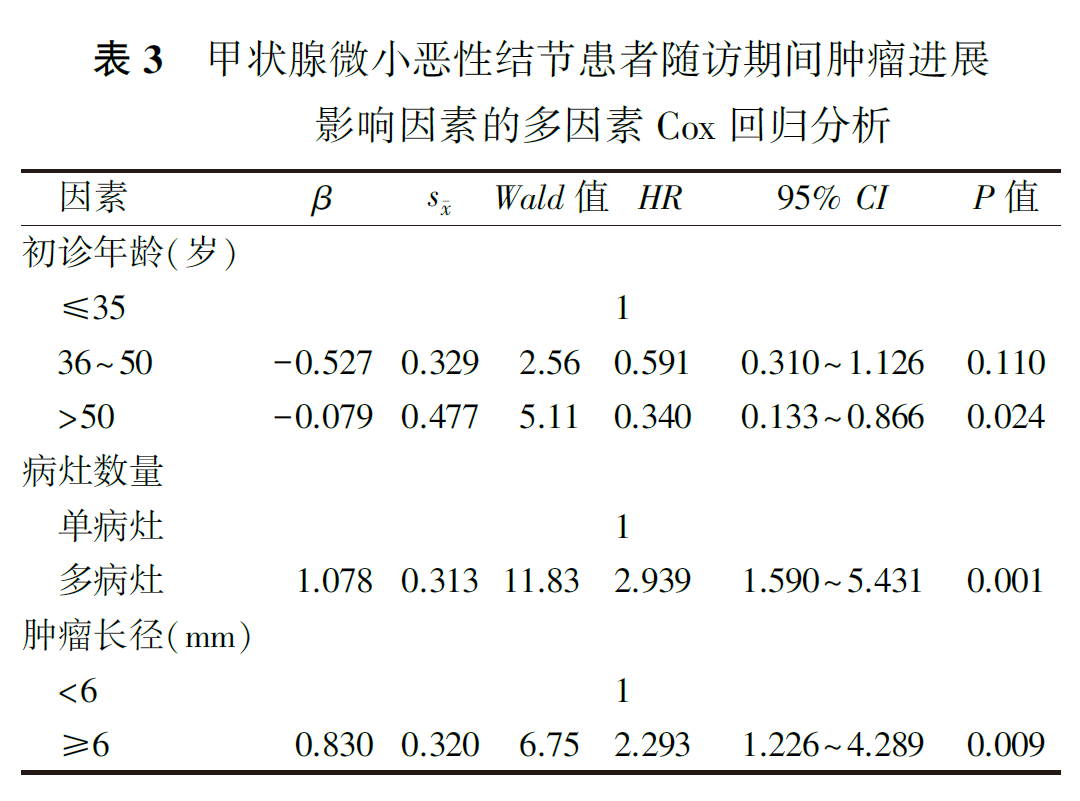
单因素Cox回归分析显示,患者的初诊年龄、病灶数量和肿瘤长径与甲状腺微小恶性结节患者随访期间肿瘤进展有关(均P<0.05,表2)。将单因素分析P<0.05的变量引入Cox模型进行多因素回归分析,结果显示,初诊时患者的年龄、病灶数量和肿瘤长径是甲状腺微小恶性结节患者随访期间肿瘤进展的独立影响因素,初诊年龄>50岁患者的肿瘤进展风险低于初诊年龄≤35岁患者(HR=0.340,95% CI为0.133~0.866),多病灶患者的肿瘤进展风险高于单病灶者(HR=2.939,95%CI为1.590~5.431),肿瘤长径≥6 mm患者的肿瘤进展风险高于<6 mm者(HR=2.293,95%CI为1.226~4.289;表3)。
4.超声和超声引导下FNA术前诊断甲状腺微小恶性结节的准确性比较:
713例随访患者中,74例在随访期间选择手术治疗。与112例确诊后直接行手术治疗的患者合计,行手术治疗的患者共有186例,其中135例因为心理因素、16例因肿瘤出现进展、35例因其他医生建议选择手术治疗。183例术后病理诊断为甲状腺乳头状癌,3例为纤维化结节。超声诊断甲状腺微小恶性结节的准确率达98.4%(183/186)。75例术前行超声引导下FNA,61例诊断为甲状腺乳头状癌,8例诊断为可疑甲状腺乳头状癌,6例穿刺未见肿瘤细胞,但74例术后病理诊断为甲状腺乳头状癌,1例为纤维化结节(术前超声引导下FNA诊断为可疑甲状腺乳头状癌),术前超声引导下FNA诊断的准确率为90.7%(68/75)。


在已有的关于甲状腺微小恶性结节的监测随访研究中,均对患者进行了超声引导下FNA检查。但是FNA为有创操作,且它获取的组织量有限,对肿瘤长径≤1 cm甲状腺结节的诊断准确性不高。反复穿刺还会增加患者不必要的心理负担。而相对于甲状腺FNA检查,超声检查更为方便和经济,对诊断甲状腺结节良恶性具有高敏感性和高准确率,结合图形分类有很高的诊断价值。各国的甲状腺结节诊断指南均不推荐对甲状腺微小结节进行过度穿刺,但强调超声在诊断中的重要性。在本研究中,我们对患者进行初次评估时基于"非必需不穿刺"的原则,如果患者同意随访观察、不要求手术,则不建议穿刺,而是由同一位具有丰富甲状腺肿瘤超声诊断经验的医师进行超声评估。949例超声诊断为甲状腺微小恶性结节的初诊患者中,185例行手术治疗,182例术后病理诊断为甲状腺乳头状癌,3例术后病理诊断为纤维化结节,超声诊断准确率达到98.4%。75例术前接受超声引导下FNA,其中61例诊断为甲状腺乳头状癌,8例诊断为可疑甲状腺乳头状癌,6例穿刺未见肿瘤细胞;术后病理为甲状腺乳头状癌74例,纤维化结节(术前穿刺结果为可疑甲状腺乳头状癌)1例,术前超声引导下FNA诊断的准确率为90.7%,低于超声诊断。因此我们建议,如果不需要立即进行手术治疗,超声诊断为甲状腺恶性微小结节的患者可不行穿刺活检,以避免过度诊断和过度治疗。
在ATA指南中,监测中肿瘤进展定义为结节直径至少在两个维度增加20%,肿瘤长径增大2 mm或体积增大≥50%。在以往对甲状腺微小恶性结节患者监测随访的研究中,将肿瘤进展定义为肿瘤长径较初诊时增大≥3 mm和出现淋巴结转移或远处转移。超声测量甲状腺结节大小时有约26.8%的测量偏差,因此超声检查的肿瘤长径变化在2 mm以内有可能为测量误差。在本研究中,我们将肿瘤进展定义为较初诊时肿瘤长径增大≥3 mm,或肿瘤体积增大≥50%,或发现淋巴结或远处转移。为提高超声测量甲状腺结节直径的准确性,对同一结节直径均重复测量3次取平均值,随访监测过程中的每次检查由同一位医师使用同一台超声诊断仪进行。一项对甲状腺微小恶性结节非手术监测随访的Meta分析显示,在监测期间4.4%的甲状腺结节肿瘤长径增大≥3 mm,淋巴结转移的发生率为1.0%。Tuttle等报道,对291例甲状腺微小恶性结节的监测随访期间,12.4%的肿瘤体积增大≥50%。本研究结果显示,713例超声诊断为甲状腺微小恶性结节的患者中,随访过程中38例(5.3%)肿瘤长径增大≥3 mm,31例(4.3%)肿瘤体积增大≥50%,5例(0.7%)出现淋巴结转移,无患者出现远处转移或甲状腺相关死亡,且监测随访过程中出现肿瘤进展后接受手术治疗的患者结局良好,表明对超声诊断甲状腺微小恶性结节进行监测随访是安全可行的,可以推迟或避免手术及其他治疗带来的不良反应。有研究显示,在监测随访期间出现肿瘤进展时再行手术治疗,可达到与初诊时即刻行手术治疗相同的效果。这些研究结果表明,多数甲状腺微小恶性结节患者在监测随访期间并未发生肿瘤进展,这些患者通过监测随访这种管理方式避免了过度治疗以及避免了手术和麻醉引发意外的风险。
年龄是治疗分化型甲状腺癌时需要考虑的重要因素,年轻的甲状腺微小恶性结节患者更容易出现肿瘤进展。在本研究中,我们根据713例患者初诊时年龄的四分位数将患者分为≤35岁组、36~50岁组和>50岁组,结果也证实,相对于≤35岁组患者,>50岁组患者出现肿瘤进展更缓慢,这提示年长患者可能比年轻患者更适合以监测随访替代手术治疗,并且进行监测随访时,对年长患者可适当延长随访间隔,而对年轻患者应缩短随访间隔。
多病灶是甲状腺癌复发的危险因素之一。既往关于甲状腺微小恶性结节患者监测随访的研究中,未见病灶数量对肿瘤进展影响的分析。而本研究结果显示,病灶数量是甲状腺微小恶性结节患者随访期间肿瘤进展的独立影响因素之一(HR=2.945,P=0.001),因此我们建议对初诊时为多病灶的甲状腺微小恶性结节患者提高随访频率。
肿瘤长径是甲状腺微小恶性结节患者随访期间肿瘤进展的另一个独立影响因素。韩国的一项研究显示,甲状腺微小恶性结节肿瘤长径>5 mm是肿瘤进展的独立危险因素。日本学者则认为,长径≥9 mm是甲状腺微小恶性结节发生肿瘤进展的独立危险因素。不同研究得到的肿瘤长径界值存在差异,其原因可能与纳入监测随访患者的入组标准不同有关,但总的来看,对长径较大结节的监测随访均应更加谨慎。本研究结果显示,初诊时肿瘤长径≥6 mm的甲状腺微小恶性结节肿瘤进展风险更高,我们认为对于肿瘤长径<6 mm的患者进行长期监测随访比较安全,对于肿瘤长径≥6 mm的患者可以适当增加监测频率,当监测随访过程中出现肿瘤进展征象时可及时手术。
本研究中,有13例女性患者在监测随访期间怀孕,其中2例(15.4%)怀孕患者在监测随访期间出现肿瘤进展,较全部女性患者的肿瘤进展率(6.0%)高,但因为例数较少,尚难以明确评估妊娠与甲状腺微小恶性结节进展的关系。Shindo等报道,在监测随访期间怀孕的9例甲状腺微小恶性结节患者中,随访9个月之后4例出现肿瘤进展。Ito等报道,50例监测随访期间怀孕的甲状腺微小恶性结节患者中仅4例(8%)出现肿瘤进展。
值得注意的是,甲状腺微小恶性结节患者接受手术治疗的最常见原因是患者的心理因素,而非肿瘤进展。本研究186例行手术治疗的患者中,135例(72.6%)因为心理因素选择手术治疗,16例(8.6%)因肿瘤出现进展选择手术治疗。这表明甲状腺微小恶性结节患者在接受诊治过程中的心理状态是非常值得关注的,而且会受到医生的影响。因此我们建议,对符合监测随访的甲状腺微小恶性结节患者,临床医师要耐心向其解释监测随访的方法和利弊,提醒其谨慎选择。
本研究有一定的局限性。首先,在本研究中,患者初诊时和之后随访监测时进行超声检查的超声医师是同一位具有甲状腺肿瘤超声诊断经验的医师。但现实是不同医院和不同超声医师之间对甲状腺肿瘤的诊断水平存在较大差异,因此在其他医院、由其他超声医师进行的甲状腺微小恶性结节监测随访,结果可能会不同。我们建议,开展甲状腺微小恶性结节监测随访,应该首先从整体上提高超声诊断水平,普及超声诊断经验,推广超声诊断智能化应用。其次,本研究中随访时间较短,随访5年以上的患者较少。因此,本研究结果有待长期随访研究证实。
综上所述,超声是诊断甲状腺微小恶性结节的有效手段。甲状腺微小恶性结节进展缓慢,通过超声对其进行监测随访安全可行,有助于避免过度诊断和治疗。初诊年龄、病灶数量和肿瘤长径是甲状腺微小恶性结节进展的独立影响因素,在实际监测随访中,可以根据患者的具体情况调整随访的频率。
免责声明本文仅供专业人士参看,文中内容仅代表中华肿瘤杂志立场与观点,不代表肿瘤资讯平台意见,且肿瘤资讯并不承担任何连带责任。若有任何侵权问题,请联系删除。
排版编辑:肿瘤资讯-Kate











 苏公网安备32059002004080号
苏公网安备32059002004080号


