三阴性乳腺癌(TNBC)约占所有乳腺癌的15%,是一种侵袭性强、预后差的亚型,长期以来缺乏有效的治疗手段。即便早期患者接受了规范的标准治疗,仍有超过1/3会出现局部复发或远处转移,一旦发生复发转移,患者5年生存率仅12%,存在亟待满足的治疗需求。
目前,晚期三阴性乳腺癌(mTNBC)的治疗手段主要包括化疗、免疫治疗、靶向治疗和抗体药物偶联物(ADC)治疗。化疗作为传统基础治疗,虽应用广泛,但副作用较大且疗效有限。免疫治疗近年来取得突破,特别是对于PD-L1阳性患者,免疫检查点抑制剂联合化疗可显著改善生存,但获益人群仍有限。靶向治疗中,针对BRCA基因突变患者,PARP抑制剂是有效选择。而ADC药物近年来发展迅猛,为患者带来了新希望。其中,以芦康沙妥珠单抗为代表TROP2 ADC凭借其独特的作用机制和显著的临床疗效,已成为二线治疗的优选方案,并在一线治疗中展现出广阔的应用前景,正在引领mTNBC治疗格局的变革,有望为更多患者带来长期生存的可能。
本期专题报道了一例转移性TNBC患者的治疗案例,该患者在晚期三线治疗选用芦康沙妥珠单抗单药治疗,结果显示出显著的肿瘤抑制作用并长期维持疗效至今已超过27个月。本案例由吉林大学第一医院杨婷婷医生提供,并特邀康丽花教授进行专业点评。
吉林大学第一医院人才储备计划人选
国家自然科学基金获得者
中国医药教育协会乳腺疾病专业委员会委员
中国硏究型医院学会精准医学与肿瘤MDT专业委员会乳腺学组常务委员
吉林省医师协会乳腺专业委员会委员
吉林省老年肿瘤委员会委员
吉林省研究型医院学会女子肿瘤专业委员会副主任委员、秘书长
吉林省肿瘤心理治疗委员会副主任委员
吉林省健康管理学会肿瘤学专业委员会委员等多项社会兼职
作为第1负责人承担国家自然科学基金青年基金项目1项,吉林省青年基金课题1项,横向课题3项,参与国家级课题20余项,作为Sub-I参与国际、国内多中心临床试验40余项。获吉林省科技进步一等奖1项,二等奖1项,吉林大学医疗成果奖1项。在国内、外杂志发表文章30余篇,其中SCI文章最高影响因子13.5,作为主译出版译著2部,参编书籍4部
吉林大学第一医院肿瘤科主治医师
吉林省关怀协会肿瘤心理专业委员会委员
吉林省关怀协会肿瘤舒缓治疗专业委员会化疗相关并发症学组委员
《医学参考报-乳腺病学专刊》青年编委
主持多项省部级课题、已发表学术论著若干
治疗过程
基本信息
患者:刘某,女性 ,58岁
先后患为双侧乳腺癌(三阴型),术后三年复发,先后出现骨、软组织转移
既往史:否认高血压史、否认糖尿病史、否认冠心病史
家族史:无
初诊情况
右侧:
2013.11.6行右乳改良根治术
术后病理:右乳浸润性导管癌III级,肿物体积1.3cm×1.1cm×0.9cm,腋窝淋巴结未见癌转移(0/20)。pTNM:T1cN0,MBNG:3级。免疫组化结果:ER(-),PR (-), HER-2(1+), Ki-67(+20%)。
辅助化疗:AC(吡柔比星,环磷酰胺)×4→T(紫杉醇)×4。
左侧:
2017年9月行左乳改良根治术
术后病理:乳腺浸润性导管癌III级,肿物大小1.5×1.2×1.2cm,腋窝淋巴结未见转移癌(0/16),pTNM:pT1N0 IA期。免疫组化:ER(-),PR (灶状阳), HER-2(2+), Ki-67(+60%),未行FISH检测。我院术后病理会诊:ER(-),PR(灶状+<3%),Her-2(1+)。
辅助化疗:多西他赛+环磷酰胺×6
诊断结果
双侧乳腺癌(三阴型)术后三年复发,骨、软组织转移
复发转移
2020.8患者自觉胸壁肿胀,伴疼痛,胸壁肿物穿刺活检,病理为:(左胸骨旁)低分化癌,结合病史,考虑为乳腺癌术后复发。免疫组化:ER(-),PR (-), HER-2(-), Ki-67(+60%)。
PET/CT提示 1、胸骨骨质破坏伴代谢增高,周围左侧胸壁形成软组织肿块,考虑骨转移癌,累及左侧第2前肋。 2、双肺磨玻璃结节,代谢不高,不除外肺转移。(肺部病灶长期随访无变化)
晚期一线治疗
“一项多中心、随机、双盲、安慰剂对照性III期研究比较特瑞普利单抗注射液(JS001)联合注射用紫杉醇(白蛋白结合型)与安慰剂联合注射用紫杉醇(白蛋白结合型)治疗首诊IV期或复发转移性三阴性乳腺癌的疗效和安全性”接盲后患者为对照组。
应用白蛋白紫杉醇 最佳评效:PR,PFS=12个月
晚期二线治疗
2021.9.15患者复查肺CT提示胸壁病灶明显增大。之后进行二线治疗:
GP×6:吉西他滨 1.0g/m2--D1、8 Q3w
顺铂 75mg/m2 --分D1-3 Q3w
G:吉西他滨维持治疗--D1、8 Q3w
最佳评效:PR,PFS=18个月
晚期三线治疗
2023.2患者入院复查提示胸壁病灶增大,伴有疼痛,NRS评分4分,伤害感受性疼痛,需口服西乐葆止疼药物治疗。
疾病进展后
参加“注射用SKB264对比研究者选择方案用于治疗既往经二线及以上标准治疗的不可手术切除的局部晚期、复发或转移性三阴性乳腺癌患者的随机、对照、开放性、多中心Ⅲ期临床试验”
患者随机为试验组,应用SKB264:2023.3.8开始C1D1治疗 5mg/kg Q2W
患者首次复查即达到PR
RECIST 1.1版标准评估PR,患者疾病持续缓解时间达>27个月,PFS和OS尚未达到。
患者症状改善
应用芦康沙妥珠单抗一疗程后患者疼痛消失,停止止疼药物使用。
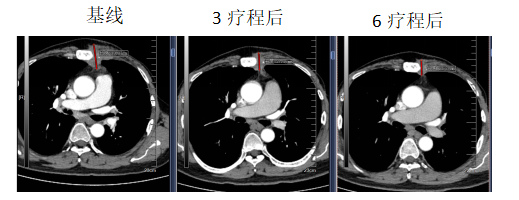
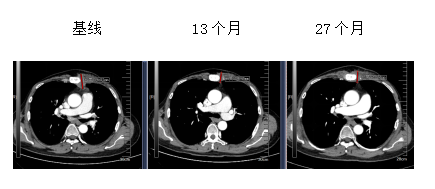
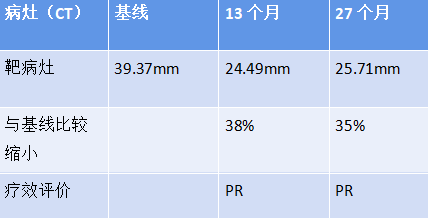
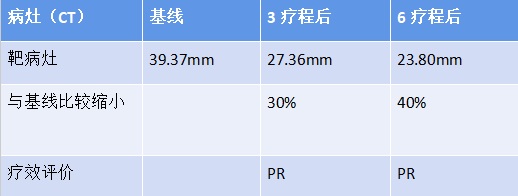
病例总结
双侧三阴型乳腺癌,双侧乳腺行改良根治术
辅助治疗:右侧乳腺浸润性导管癌(pT1cN0M0)I期:AC×4→T×4。
右侧乳腺浸润性导管癌(pT1cN0M0)I期:多西他赛+环磷酰胺×6
一线治疗(胸壁、骨):白蛋白紫杉醇 PFS=12个月
二线治疗(胸壁进展):应用GP×6→G维持治疗 PFS=18个月
三线治疗(胸壁进展):加入芦康沙妥珠单抗试验(SKB264)单药5mg/kg(因口腔黏膜炎不良反应,下调剂量至4mg/kg) PFS>27个月
专家点评
三阴性乳腺癌(TNBC)是一种极具侵袭性的乳腺癌亚型,其名称源于雌激素受体(ER)、孕激素受体(PR)及人表皮生长因子受体2(HER2)均呈阴性表达。鉴于TNBC缺乏传统内分泌治疗和抗HER2治疗的有效靶点,其治疗手段相对受限。在临床实践中,TNBC的病情进展通常迅速,预后不良,对患者的生命健康构成了严重威胁。
此例患者特点为双侧三阴性乳腺癌,双侧乳腺癌根治术后。术后3年疾病进展。患者疾病进展后,根据既往国际多项大型随机III期试验评估了在化疗的基础上加用PD-1/PD-L1抑制剂一线治疗TNBC的效果,但结果喜忧参半。在IMpassion130研究中,阿替利珠单抗联合白蛋白结合型紫杉醇可延长PD-L1阳性和意向治疗(ITT)人群的PFS。IMpassion131研究显示,在PD-L1阳性亚组和ITT人群中,阿替利珠单抗与紫杉醇联合组的PFS和总生存期(OS)没有优于紫杉醇单药组。KEYNOTE-355研究中,在PD-L1 CPS≥10分的患者中,帕博利珠单抗与医生选择的化疗(紫杉醇、白蛋白结合型紫杉醇或吉西他滨加卡铂)联合治疗比单独化疗的PFS和OS有显著改善,但在PD-L1 CPS≥1分或ITT人群中没有改善。
该患者当时符合一线治疗加入TORCHLIGHT研究,是一项随机、双盲、安慰剂对照的多中心III期临床研究,旨在于首诊IV期或复发转移的三阴性乳腺癌(TNBC)患者中比较特瑞普利单抗联合注射用紫杉醇(白蛋白结合型)与安慰剂联合注射用紫杉醇(白蛋白结合型)的疗效和安全性。后续接盲结果显示患者随机为对照组,患者应用【白蛋白紫杉醇】作为一线治疗,PFS有12个月,对于单药化疗还是比较理想。患者疾病再次进展,患者未行BRCA及其他基因检测,基于患者辅助治疗以及一线治疗应用蒽环以及紫杉类药物治疗,二线治疗方案选择【吉西他滨+顺铂】方案,后续序贯【吉西他滨】单药治疗,可以看到该患者PFS达到18个月。
患者疾病再次进展,对于三阴性乳腺癌多线治疗选择,基于我国OptiTROP-Breast01研究,纳入既往接受过至少 2 线标准化疗方案(包括至少一种用于转移性阶段的治疗)的局部晚期、复发或转移性 TNBC 患者,随机分配至芦康沙妥珠单抗组(130 例患者)和医生选择的化疗方案组(艾立布林/长春瑞滨/卡培他滨/吉西他滨,133 例患者)。结果显示,芦康沙妥珠单抗组和化疗组的中位 PFS 分别为 6.7 个月和 2.5 个月(HR 0.32,95% CI:0.24-0.44,P<0.00001),显著降低疾病进展或死亡风险 68%;在 OS 方面,芦康沙妥珠单抗组的中位 OS 尚未达到,化疗组为 9.4 个月,但已跨越预设的疗效界值(0.0042),死亡风险显著降低 47%(HR 0.53,95% CI:0.36-0.78,P = 0.0005)。从安全性评估的视角出发,芦康沙妥珠单抗展现出整体良好的安全性表现,其主要不良反应集中于血液学领域。具体而言,芦康沙妥珠单抗治疗组与化疗组常见的≥3级治疗相关不良事件(TRAEs)包括中性粒细胞减少(34.6%对比47.0%)、贫血(29.2%对比6.1%)以及白细胞减少(27.7%对比36.4%)。值得注意的是,仅有1.5%的患者因TRAEs而终止治疗,且在整个研究过程中,未观察到任何非预期的安全性信号。该患者也是该研究中的一员,三线治疗应用的是【芦康沙妥珠单抗】5mg/kg Q2w,患者首次治疗即达到PR,截止发稿时仍在用药中,持续无进展生存期(PFS)已超过27个月,且长期用药过程中耐受性良好,血液学毒性不明显,仅因口腔黏膜炎下调了一次剂量,患者未出现不耐受的不良事件。
在药物应用过程中,我们也发现同样的三阴性乳腺癌患者对药物的反应性存在一定的差异,我们也期待研究后续的分析帮助我们提供更多的分子标志物的差异指导有效患者的识别,为乳腺癌的精准治疗提供更有力的依据。
综上所述,依据OptiTROP-Breast01临床研究的成果,2025年版《中国临床肿瘤学会(CSCO)乳腺癌诊疗指南》首次将国产创新的TROP2抗体偶联药物(ADC)——芦康沙妥珠单抗,正式纳入指南之中,作为针对紫杉类药物治疗失败的晚期三阴性乳腺癌患者(Ⅱ级推荐,证据级别2A)的一种新型治疗选项。
芦康沙妥珠单抗的核心优势
创新设计,铸就基础
创新分子结构设计:人源化抗体hRS7 +优化的可裂解CL2A连接子+新型拓扑异构酶Ⅰ抑制剂T030,DAR 7.4。
两项核心技术优化稳定性:甲磺酰基嘧啶连接头(与抗体不可逆偶联)+毒素甲基砜(增强与连接子结合的稳定性),显著提升在血浆中的稳定性,同时促使更多药物在肿瘤组织富集。
双重毒素释放机制:在肿瘤微环境中,通过胞外pH敏感裂解和胞内酶解两种机制快速、大量释放游离毒素T030,从而激发强大的抗肿瘤活性。
三重作用机制:靶向杀伤+旁观者效应+微环境杀伤,克服肿瘤异质性。
创新的药物分子结构设计和技术创新,确保芦康沙妥珠单抗能够精准强效的杀伤肿瘤细胞,达到疗效和安全性的有效平衡,从而铸就了优异临床疗效的基础。

疗效优异,安全可控
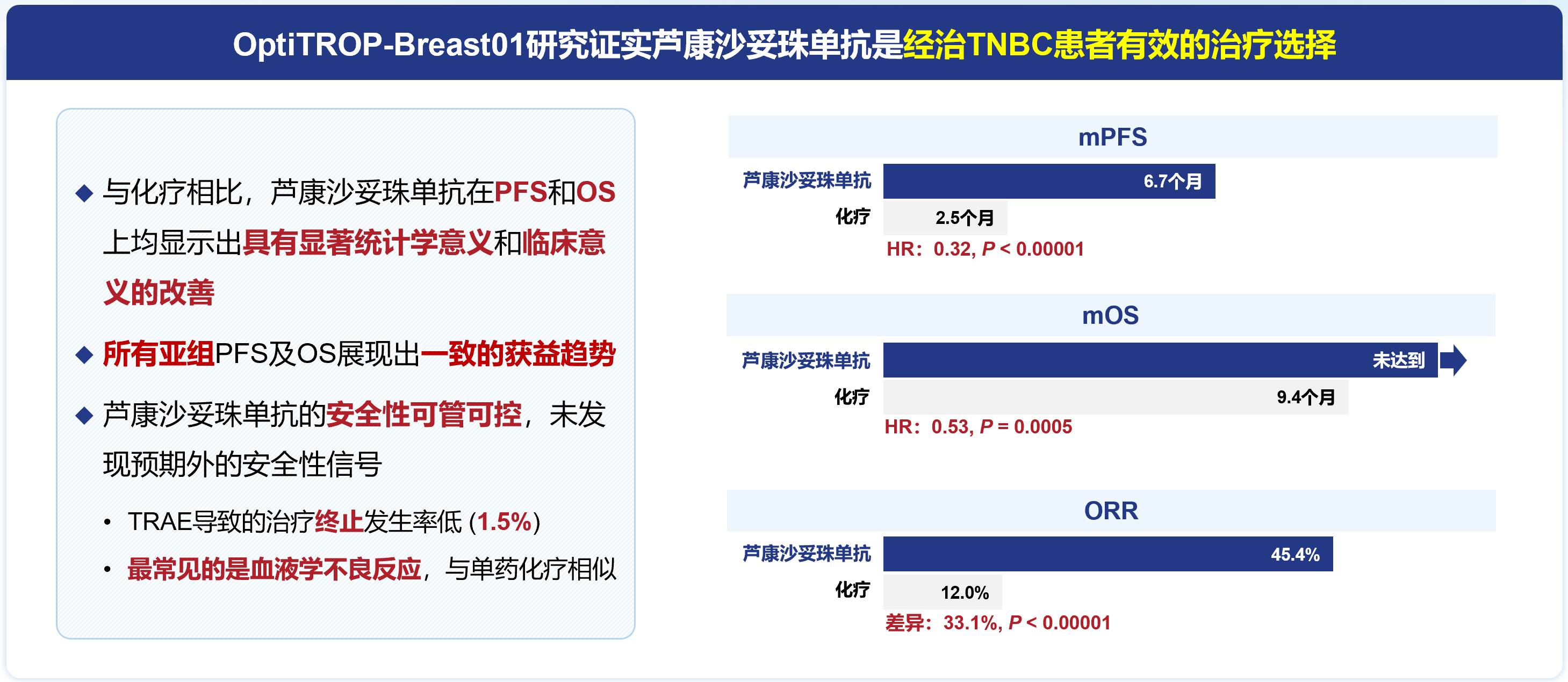
由中国医学科学院肿瘤医院徐兵河院士和江苏省人民医院殷咏梅教授共同牵头的注册III期临床研究OptiTROP-Breast01结果证实芦康沙妥珠单抗是经治TNBC患者的有效治疗选择。
数据截止2023年11月30日(中位随访10.4个月),结果显示:
中位PFS:芦康沙妥珠单抗组和化疗组的中位PFS分别为6.7个月和2.5个月(HR 0.32,95% CI:0.24-0.44,P<0.00001),显著降低疾病进展或死亡风险68%
中位OS:芦康沙妥珠单抗组的中位OS尚未达到,化疗组为9.4个月,但已跨越预设的疗效界值(0.0042),死亡风险显著降低47%(HR 0.53,95% CI:0.36-0.78,P=0.0005)。
ORR:芦康沙妥珠单抗组与化疗组的ORR分别为45.4%和12.0%(P<0.00001),mDOR分别为7.1个月和3.0个月(HR 0.50;95% CI:0.22-1.13)。
安全性:导致治疗终止的治疗相关不良事件(TRAEs)发生率1.5%,未发现新的安全性信号。最常见的TRAE是血液学不良反应,芦康沙妥珠单抗组和化疗组≥3级TRAEs是中性粒细胞计数降低(34.6% vs 47.0%)、贫血(29.2% vs 6.1%)和白细胞计数降低(27.7% vs 36.4%)。其中,需要重点关注的是口腔黏膜炎,预防性使用含激素的涑口水可以进行有效的管理,从而改善患者的耐受性和生活质量。
中国证据,全球影响
继2024年美国临床肿瘤学会(ASCO)年会披露了该研究的重要结果后,2025年4月11日,OptiTROP-Breast01研究全文刊发于《Nature Medicine》(IF: 58.7),进一步夯实了芦康沙妥珠单抗在TNBC二线治疗中的标准地位,同时彰显了中国研究在全球的影响力。

指南推荐,二线优选
芦康沙妥珠单抗凭借OptiTROP-Breat01研究优异的临床数据,和实践中为患者带来的诸多的临床获益,迅速被国内权威乳腺癌诊疗指南和共识推荐用于TNBC的二线及后线治疗,一举奠定了其二线治疗标准地位。
《中国晚期乳腺癌规范诊疗指南(2024版)》(《ABCC指南》),推荐芦康沙妥珠单抗作为二线及后线治疗的可选方案(I B),无论患者是否具有gBRCA突变。
《中国抗癌协会与中华医学会肿瘤学分会乳腺癌诊治指南与规范(2025年版精要本)》(《CBCS小红书》)推荐芦康沙妥珠单抗作为TNBC二线及后线治疗的标准方案。
《中国临床肿瘤学会(CSCO)乳腺癌诊疗指南2025》将芦康沙妥珠单抗作为紫杉醇治疗失败TNBC的Ⅱ级推荐标准治疗方案。

广阔布局,未来可期
芦康沙妥珠单抗已在TNBC领域展现出了不俗的临床价值,其未来探索之路同样充满无限可能。目前,在TNBC和HR+/HER2-BC两个亚型,芦康沙妥珠单抗正在积极扩大临床应用场景,从晚期后线治疗逐步拓展至早期(新)辅助治疗,治疗模式也在不断创新,从单药治疗向联合治疗方向发展。随着临床研究的不断深入和研究结果的披露,芦康沙妥珠单抗有望为乳腺癌患者提供更多的治疗选择,从而不断提高乳腺癌的治疗效果。
排版编辑:肿瘤资讯-Rousong











 苏公网安备32059002004080号
苏公网安备32059002004080号


