
何雨沁, 陈雨涛, 王健, 等. 甲状腺髓样癌上纵隔淋巴结转移的临床病理特征[J]. 中华肿瘤杂志, 2023, 45(1):82-87.
DOI: 10.3760/cma.j.cn112152-20210701-00490.
目的
探讨甲状腺髓样癌上纵隔淋巴结转移(sMLNM)的临床病理特征。
方法
回顾性分析2012年5月至2021年1月于中国医学科学院肿瘤医院就诊的因影像学怀疑sMLNM而行手术治疗的甲状腺髓样癌患者的临床病理资料。根据术后病理结果将患者分成sMLNM组和无sMLNM组。收集患者的临床病理特征、术前术后降钙素(Ctn)和癌胚抗原(CEA)水平。影响因素分析采用logistic回归分析,采用绘制受试者工作特征(ROC)曲线确定术前Ctn和术前CEA预测sMLNM的最佳临界值。
结果
94例患者中,sMLNM组69例,无sMLNM组25例。术前Ctn水平(P=0.003)、术前CEA水平(P=0.010)、远处转移(P=0.022)、淋巴结被膜外侵犯(P=0.013)、中央区淋巴结转移数(P=0.002)与sMLNM有关。多因素分析未发现与sMLNM有关的独立危险因素。术前Ctn预测sMLNM最佳临界值为1500 pg/ml,曲线下面积为0.759(95% CI:0.646~0.872),术前Ctn诊断sMLNM的敏感度、特异度、阳性预测值、阴性预测值分别为61.2%、77.3%、89.1%和39.5%。胸骨劈开患者淋巴结转移率由高到低分别为2R区(82.4%,28/34)、2L区(58.8%,20/34)、4R区(58.8%,20/34)、3区(23.5%,8/34)、4L区(11.8%,4/34)。41例(43.6%,41/94)患者出现术后并发症,无围手术期死亡患者。14.8%(12/81)的患者术后1个月Ctn≤12 pg/ml,其中sMLNM患者5例。
结论
对于影像学高度可疑的sMLNM,联合术前Ctn诊断具有一定的临床指导意义,尤其是对于术前Ctn>1500 pg/ml的患者;首次胸骨劈开术式清扫上纵隔淋巴结至少应包括上纵隔2~4区,以免残留病灶;手术的抉择和执行均需谨慎对待,虽然sMLNM患者术后达到生化治愈的概率低,但依然近41.7%的患者能在生化水平上从手术方案中获益。
【关键词】甲状腺肿瘤;髓样癌;纵隔淋巴结转移;影响因素
甲状腺髓样癌(medullary thyroid cancer, MTC)占所有甲状腺癌的2%,常见颈部淋巴结转移,约75%的患者在初治时存在颈部淋巴结转移。据报道,MTC上纵隔淋巴结转移(superior mediastinal lymph node metastases, sMLNM)发生率为7.2%~26.6%,sMLNM患者常被认为难以达到生化治愈。临床上治疗sMLNM存在两大难点,一是术前很难做到细针穿刺明确诊断,主要是依据影像学证据判断有无sMLNM,但影像学诊断特异度较低;二是手术涉及上纵隔大血管,治疗风险高,手术难度大。由于sMLNM不常见,因此相关临床分析较少。本研究中,我们回顾性分析MTC sMLNM患者的临床病理资料,以期提高医师对MTC sMLNM的认识。


1.临床资料:
回顾性收集2012年5月至2021年1月中国医学科学院肿瘤医院MTC手术患者的临床病理资料,患者均因术前影像学证据考虑sMLNM而行手术治疗。纳入标准:(1)既往确诊或术后病理确诊原发灶为MTC或MTC继发淋巴结转移性癌;(2)术前颈胸部增强CT示sMLNM;(3)术中采取颈部入路或胸骨劈开入路清扫上纵隔淋巴结;(4)手术为根治性手术,即R0或R1切除。排除标准:(1)合并其他非甲状腺来源的恶性肿瘤;(2)既往行放疗、靶向治疗、化疗、免疫治疗。根据以上标准,本研究纳入94例MTC患者,收集患者的临床病理资料、术前癌胚抗原(carcinoembryonic antigen, CEA)水平、术前术后降钙素(Calcitonin, Ctn)数据资料。全组患者的手术医师(10人)均为经验丰富的高年资医师,每人每年手术量均≥300台。
2.淋巴结分区:
根据美国癌症联合委员会第8版分区定义,中央区范围即Ⅵ区界限,外侧界为颈总动脉,上界为舌骨,下界为胸骨上切迹;颈部Ⅶ区淋巴结为胸骨上切迹至无名动脉之间的淋巴结,这是颈部入路所能清扫到的上纵隔最下界,而其他区域的上纵隔淋巴结清扫则需要通过胸骨劈开入路。胸骨劈开入路清扫上纵隔淋巴结分区依据美国胸科协会(the International Association for the Study of Lung Cancer, IASLC)淋巴结分区,上纵隔淋巴结分为以下3个区:(1) 2区即高位气管旁淋巴结,该区上界为锁骨,下界至主动脉上缘,以气管左侧缘为界将该区淋巴结分为右侧高位气管旁淋巴结(2R)、左侧高位气管旁淋巴结(2L);(2) 3区即上纵隔大血管前气管后方淋巴结,上界位于胸骨切迹水平,下界至隆突水平,分为纵隔大血管前方淋巴结(3A)和气管后方淋巴结(3P);(3) 4区即低位气管旁淋巴结,上界为主动脉弓上缘(左)、无名静脉根部与气管交角(右),下界至主肺动脉上缘(左)和奇静脉下缘(右),以气管左侧缘为界将该区淋巴结分为右侧低位气管旁淋巴结(4R)、右侧低位气管旁淋巴结(4L)。
3.统计学方法:
使用SPSS 26.0软件进行统计学分析。计数资料采用χ2检验,非正态分布的计量资料以M(Q1,Q3)表示,其比较采用双向精确Mann-Whitney-Wilcoxon秩和检验,影响因素分析采用logistic回归分析。采用受试者工作特征(receiver operator characteristic, ROC)曲线确定术前Ctn和术前CEA预测sMLNM的最佳临界值,曲线下面积(area under the curve, AUC)评价预测的有效性。术前术后Ctn差值占术前Ctn百分比计算Ctn下降比例,分析上纵隔清扫治疗后Ctn生化水平缓解效果,并且使用GraphPad Prism 7.0绘图。检验水准α=0.05。


1.临床病理特征:
94例MTC患者中初治35例,复发59例;女43例,男51例;年龄12~72岁,中位年龄50岁;≤18岁1例。全组患者均行上纵隔淋巴结清扫,术后病理证实上纵隔淋巴结阴性25例。胸骨劈开入路34例,颈部入路(仅清扫颈Ⅶ区)60例。
2.sMLNM的危险因素:
根据上纵隔淋巴结是否有转移分为sMLNM组(69例)和无sMLNM组(25例),sMLNM组患者中位年龄为50岁(40,57岁),无sMLNM组患者中位年龄为52岁(40,57岁),差异无统计学意义(P=0.778)。sMLNM组患者中央区淋巴结转移中位数为0枚(0,6枚),无sMLNM组患者中央区淋巴结转移中位数为0枚(0,1枚),差异有统计学意义(P=0.002)。术前Ctn水平、术前CEA水平、远处转移、淋巴结被膜外侵犯均与sMLNM有关(均P<0.05,表1)。多因素分析未发现sMLNM相关独立危险因素(均P>0.05,表2)。

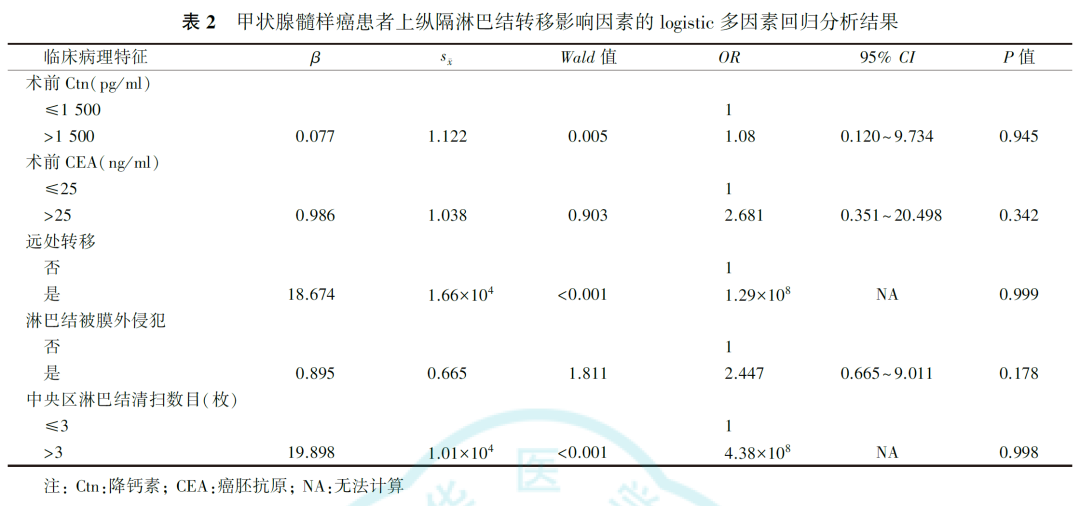
3.术前Ctn和CEA预测sMLNM的效能:
sMLNM组患者术前中位Ctn为2000 pg/ml(837,7260 pg/ml),其中胸骨劈开患者中位术前Ctn为2682 pg/ml(1503,7901 pg/ml),术前Ctn>500 pg/ml的患者占比为90.9%(30/33)。无sMLNM组患者术前中位Ctn为704 pg/ml(162,1248 pg/ml)。ROC曲线显示,术前Ctn预测sMLNM的最佳临界值为1500 pg/ml,AUC为0.759(95% CI:0.646~0.872,图1)。术前CEA预测sMLNM最佳临界值为25 ng/ml,AUC为0.678(95% CI:0.546~0.810,图2)。术前Ctn(>1500 pg/ml)预测sMLNM的灵敏度、特异度、阳性预测值和阴性预测值分别为61.2%(95% CI:48.5%~72.6%)、77.3%(95% CI:54.2%~91.3%)、89.1%(95% CI:75.6%~95.9%)和39.5%(95% CI:25.4%~55.5%);术前CEA(>25 ng/ml)预测sMLNM的灵敏度、特异度、阳性预测值和阴性预测值分别为59.6%(95% CI:44.3%~73.3%)、75.0%(95% CI:50.6%~90.4%)、84.8%(95% CI:67.3%~94.3%)和44.1%(95% CI:27.6%~61.9%)。

4.上纵隔淋巴结清扫情况:
sMLNM组69例患者中,清扫淋巴结数为1~96枚,平均清扫淋巴结9枚;转移淋巴结数为1~93枚,淋巴结平均转移数为7枚。胸骨劈开34例患者的上纵隔淋巴结分区转移情况见表3。7例患者为上纵隔单一区域淋巴结转移,27例(27/34,79.4%)患者存在≥2个上纵隔淋巴结分区转移。34例胸骨劈开的患者中,行3区淋巴结清扫的患者中仅1例清扫范围包括3A区和3P区,其余33例患者均仅清扫3A区淋巴结。

5.术后并发症情况:
94例患者中无围手术期死亡患者,41例(43.6%)出现术后并发症。术后喉返神经麻痹13例(13.8%,13/94),新发永久性甲状旁腺功能减退(甲状旁腺功能减退持续超过术后6个月)6例(6.4%,6/94),新发暂时性甲状旁腺功能减退26例(27.7%,26/94),淋巴漏2例(2.1%,2/94,均保守治疗有效),1例(1.1%,1/94)胸骨劈开患者术后第22天出现不明原因感染发热(抗感染治疗有效)。1例(1.1%,1/94)颈部入路患者术后第7天出现食管瘘伴感染,保守治疗期间(术后第24天)出现动脉出血,紧急行右侧颈总动脉、无名动脉、锁骨下动脉结扎止血,后继续保守治疗2个月后切口愈合出院。
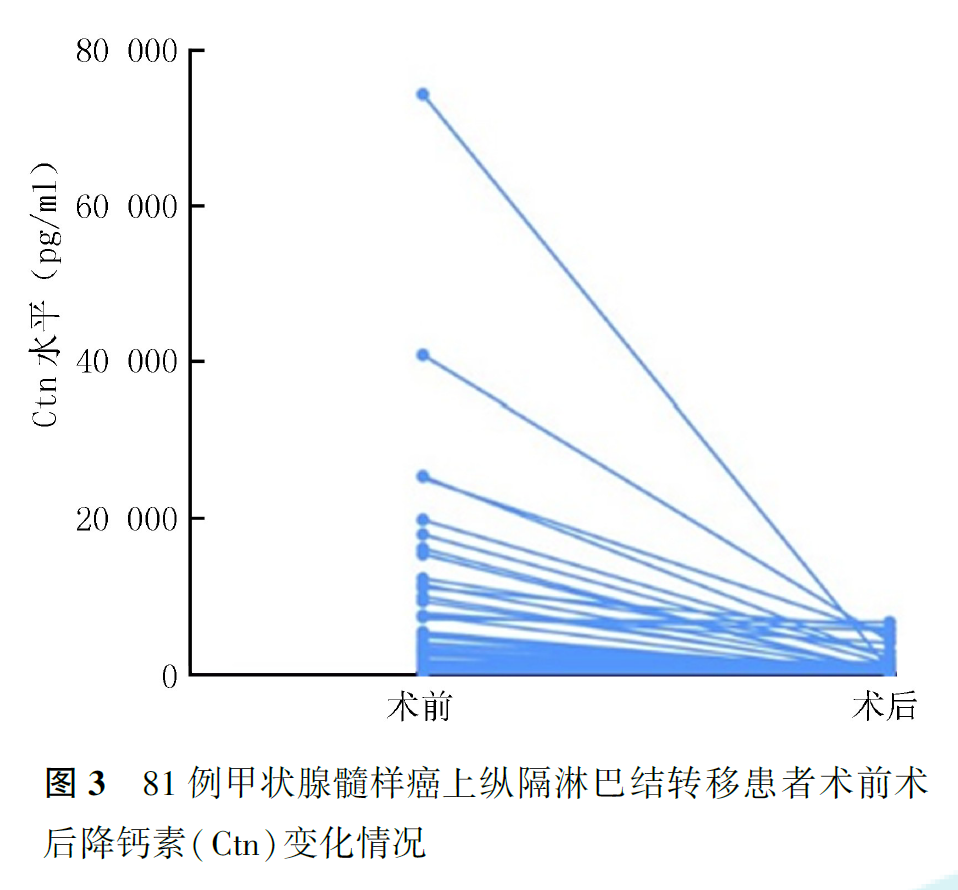
6.上纵隔淋巴结清扫Ctn生化缓解情况:
术后1个月复查Ctn时,94例患者中,失访8例,失访率为8.5%。94例患者中,13例患者术前术后Ctn水平资料不全,81例患者Ctn达到生化缓解水平。14.8%(12/81)的患者术后1个月达到生化治愈(Ctn≤12 pg/ml),其中sMLNM组5例(颈部入路3例,胸骨入路2例)。Ctn下降情况见图3,81例患者中,Ctn下降比例<29%、30%~59%、60%~89%、90%~100%的患者例数分别为11、13、25和32例,39.5%(32/81)的患者Ctn下降比例>90%,70.4%(57/81)的患者Ctn下降比例>60%。获得随访的86例患者术后6个月影像学证据均提示达到解剖学完全缓解。


MTC常见淋巴结转移,与分化型甲状腺癌比较,MTC的颈部淋巴结转移出现更早,对预后影响更大,因此推荐更广泛、更彻底的手术范围。上纵隔范围上至胸骨上缘,下至主肺动脉上缘水平,约7.2%~26.6%的MTC患者可能出现sMLNM。有研究显示,甲状腺被膜外侵犯、远处转移、术前Ctn水平、对侧颈侧淋巴结转移、双侧颈侧淋巴结转移是sMLNM的高危因素,其中甲状腺被膜外侵犯是sMLNM的独立危险因素(OR=5.1,95% CI:1.1~24.7, P=0.044)。本研究单因素分析显示,术前Ctn水平、术前CEA水平、远处转移、淋巴结被膜外侵犯、中央区淋巴结转移数与sMLNM有关,此外,脉管瘤栓与sMLNM相关性差异无统计学意义,但仍需大样本研究进一步验证。由于本研究样本量受限,有些组别发生事件数甚少(如无sMLNM组中无远处转移患者),导致进一步多因素分析困难,多因素分析未发现sMLNM相关独立危险因素。对于存在高危因素的患者,需行影像学检查评估sMLNM风险,以免遗漏病灶。
sMLNM的术前诊断是目前临床实践的一大难点,不同于颈部淋巴结超声引导下穿刺的便利性,上纵隔可疑转移淋巴结术前常无法行细针穿刺活检术。术前诊断和手术方案的制定一般依赖影像学结果,颈胸部增强CT是最常用的影像学手段。虽然有研究显示,18F-DOPA正电子发射计算机断层扫描筛查MTC器质性病变的灵敏度更高,但是费用较贵常难以普及,因此还是CT检查应用更为普遍。目前,CT诊断淋巴结转移的准确性尚待提高,目前文献报道的CT高度怀疑sMLNM最终术后病理确诊sMLNM的概率为53%~80%。本研究中94例患者均术前影像学证据高度怀疑sMLNM,术后病理确诊sMLNM 69例(73.4%),因此,除了影像学证据外,还需要其他指标辅助诊断。
术前Ctn水平可能对sMLNM也有提示作用,Ctn联合诊断或许能提高影像学单独诊断的准确性。MTC来源于甲状腺滤泡旁C细胞,癌细胞会分泌Ctn和CEA,因此,患者血液检验这2个指标可用于评估MTC的疾病状态。2010年一项头对头研究纳入300例初治的MTC,分析比较术前术后的Ctn水平,结果显示,随着术前Ctn水平的升高,颈侧淋巴结转移、双侧颈侧淋巴结转移、远处转移的发生率均逐步升高,26例胸骨入路的sMLNM术前Ctn水平均>500 pg/ml。本研究中90.9%的胸骨入路患者术前Ctn>500 pg/ml,术前Ctn水平预测sMLNM的最佳临界值为1500 pg/ml,AUC为0.759,而术前CEA预测sMLNM的能力较弱。对于影像学高度怀疑sMLNM的患者,联合术前Ctn>1500 pg/ml的指标进一步筛选出来的患者中,89.1%(41/46)存在sMLNM,提示影像学联合术前Ctn诊断sMLNM存在临床应用前景。
胸骨劈开依据IASLC淋巴结分区,上纵隔淋巴结包括2R区、2L区、3A区、3P区、4R区、4L区。3P区淋巴结位于气管后方,开放性手术难以清扫该区域,绝大多数的患者3区淋巴结只清扫3A区,目前尚无甲状腺癌方面3P区淋巴结转移情况的文献报道。本研究显示,MTC患者不同分区转移率由高到低分别为2R区(82.4%)、2L区(58.8%)、4R区(58.8%)、3区(23.5%)、4L区(11.8%),淋巴结转移规律与另一项针对甲状腺乳头状癌sMLNM的研究结果相似。胸骨劈开二次手术风险大,多数患者没有二次清扫机会,结果提示,上纵隔2~4区淋巴结转移率均>20%,并且79.4%(27/34)的患者存在2个及2个以上上纵隔分区转移,因此,首次胸骨劈开术式清扫上纵隔淋巴结至少应包括2R区、2L区、3A区、4R区、4L区,降低患者二次手术风险。
由于MTC肿瘤细胞不摄碘,因此无法使用放射性碘治疗作为辅助治疗,这使得手术治疗成为其唯一明确有效的治疗手段。MTC淋巴结转移往往呈侵袭性生长,侵犯范围广,由于上纵隔包含无名动脉、上腔静脉等在内的重要大血管,手术难度高且风险极大,决定手术治疗也需要更加慎重。本研究显示,手术并发症发生率高达43.6%(41/94),除了有可能引起甲状旁腺功能减低、喉返神经麻痹、淋巴漏等常见并发症以外,甚至有可能出现纵隔感染、出血的风险。有研究显示,术者的手术量与MTC疾病复发有关。这提示上纵隔淋巴结清扫手术必须由有相关方面丰富经验的高年资医师执行,并且需要在有多学科合作条件的三级以上医疗机构进行,以保证手术的安全性。
手术有效性的评估主要是以术后Ctn下降水平为依据。Ctn和CEA倍增时间是评估疾病进展的重要工具,而术后6~8周的Ctn下降水平与临床预后有关。研究表明,未达到生化治愈的患者10年生存率为73%,而达到生化治愈的患者10年生存率为100%,表明干预性治疗使患者维持肿瘤负荷的最小化是非常有利于生存结局的。虽然是否能达到生化治愈与肿瘤分期、术前Ctn水平、是否初治等因素有关,但绝大多数的sMLNM患者在治疗后Ctn水平明显下降。本研究中14.8%(12/81)的患者术后1个月以内达到生化治愈,sMLNM组仅8.3%(5/60)的患者达到生化治愈。虽然对于明确sMLNM的患者,规范的手术治疗期望达到生化治愈的概率<10%,但是仍有约40%的患者术后Ctn下降比例>90%,证明对于手术治疗对于提高sMLNM患者预后有一定的临床意义。
本研究为回顾性研究,有一定局限性,无法避免存在一部分术前检验资料的缺失,尤其是术前CEA水平,因此术前CEA水平联合影像学证据是否能提高sMLNM的诊断准确性还需要更多的证据支持。未来研究将对sMLNM患者进行长期跟踪随访,观察这部分患者长期生化水平缓解率和解剖缓解率,分析sMLNM与预后的相关性。
综上所述,术前Ctn水平、术前CEA水平、远处转移、淋巴结被膜外侵犯、中央区淋巴结转移数与sMLNM有关,对于存在高危因素的患者需仔细评估sMLNM的风险。对于影像学高度可疑的sMLNM,联合术前Ctn水平诊断具有一定的临床指导意义,尤其是对于Ctn>1500 pg/ml的患者。若患者需行胸骨劈开入路,由于上纵隔2~4区淋巴结均存在转移风险,因此,首次胸骨劈开术式清扫上纵隔淋巴结至少应包括上纵隔2~4区域淋巴结,以免残留病灶。手术的抉择和执行均需谨慎对待,虽然sMLNM的患者术后达到生化治愈的概率低,但依然有近40%的患者能在生化水平上从手术方案中获益。
免责声明本文仅供专业人士参看,文中内容仅代表中华肿瘤杂志立场与观点,不代表肿瘤资讯平台意见,且肿瘤资讯并不承担任何连带责任。若有任何侵权问题,请联系删除。
排版编辑:肿瘤资讯-Kate











 苏公网安备32059002004080号
苏公网安备32059002004080号


