一年一度备受瞩目的2018 ASCO年于6月1日至日至5日在芝加哥举办。今年的主题为“Delivering Discoveries: Expanding the Reach of Precision Medicine”。【肿瘤资讯】已经抵达会议现场,将第一时间对本次大会发布的重磅研究进行报道!2018 ASCO年会6月4日的新闻发布会,由ASCO首席医学官Richard Schilsky 教授主持,2018 ASCO 年会4项重磅LBA研究亮相,以下带来详细报道。

LBA3505 高温腹腔化疗并不能给晚期结直肠癌患者带来获益
研究者:Francois Quenet教授

这一研究是“少即是多”又一典型案例,研究结果提示很多结直肠癌患者可以免于不必要的,且经常合并严重副作用的化疗。
作者感言——法国Regional Cancer Institute in Montpellier Francois Quenet教授
15年前,当首次引入这一治疗策略时,是治疗腹腔转移肿瘤最有效的方法,然而手术过程中的高温腹腔化疗是不是这一治疗策略的重要组成部分,我们尚未确定。本研究是第一项随机研究评估这一特定化疗模式在晚期结直肠癌患者中的作用,结果显示,这一模式并不能额外增加手术的获益。
过去10年,对选择性的可以进行肉眼完全切除的结直肠癌起源的腹膜种植转移癌(PC)患者,采用减瘤手术联合高温腹腔化疗显示出有前景的治疗效果。本研究是第一项随机研究评估在减瘤手术后联合高温腹腔化疗治疗PC的疗效。
PRODIGE 7是一项随机III期多中心临床研究,入组了组织学确诊的孤立性PC,腹膜癌症指数<=25。患者随机1:1分配,分层因素包括研究中心,完全肉眼切除率(R0/R1)和新辅助系统性化疗。主要研究终点为OS,次要研究终点包括无复发生存(RFS)和毒性。统计设计要求264例患者的中位OS能够从30个月延长到48个月(HR=0.625),双侧α = 0.046,检验效能为80%。
2008-2至2014-2研究从17个中心入组了265例患者,其中不接受/接受高温腹腔化疗的患者分别有132/133例。患者的中位年龄位60岁(范围:30-74)。两组的基线特征均衡。总体的术后病死率为1.5%,两组无显著差异。30天的合并症发生率两组没有差异。60天时,3-5级的合并症发生率,接受高温腹腔化疗组显著更高,分别为24.1% vs. 13.6%, p= 0.030。在中位随访63.8个月后(95% CI: 58.9-69.8),不接受高温腹腔化疗组和接受高温腹腔化疗组的患者,中位OS分别为41.2个月(95% CI 35.1-49.7)和41.7个月(95% CI: 36.2-52.8),HR = 1.00 (95% CI: 0.73-1.37) ,p = 0.995。不接受vs 接受高温腹腔化疗组中位RFS分别为11.1个月(95% CI: 9-12.7)和13.1个月(95% CI: 12.1-15.7),HR = 0.90 (95% CI: 0.69-1.90) (p = 0.486),1年的RFS率两组分别为46.1%和59%。
 对于结直肠癌起源的PC患者,接受减瘤术后治疗可以取得较满意的生存结果,联合高温腹腔化疗并不影响OS。
对于结直肠癌起源的PC患者,接受减瘤术后治疗可以取得较满意的生存结果,联合高温腹腔化疗并不影响OS。
下一步研究计划
后续需要进行更多的研究是否有部分患者仍然可以从手术过程中的高温腹腔化疗中获益。这一研究中的一个亚组分析提示高温腹腔化疗可能对腹膜癌症指数中等范围对患者有效,但目前这类患者的人数较少,很难得到确定的结论。对于腹膜癌症指数低的患者可以免于高温腹腔化疗,而腹膜癌症指数高的患者接受手术或高温腹腔化疗都无益。同时,其他类型的化疗方案可能比奥沙利铂(高温腹腔化疗的方案之一)更有效。
LBA4001 新的化疗方案可以延长胰腺癌患者近20个月的生存期
研究者:Thierry Conroy教授

众所周知,胰腺癌是一类侵袭性很强的疾病,预后很差。这一研究显示一个新的化疗方案可以显著改善这类患者的总生存,这是一个巨大的进步。
我们的研究首次发现辅助FOLFIRINOX方案化疗显著优于传统的吉西他滨化疗,可以使得胰腺癌患者活得更长。此外,这一研究结果比预期更好,非常鼓舞人心。
研究介绍
胰腺癌术后接受辅助吉西他滨治疗对比单纯手术,可以显著延长患者的总生存,改善患者的治愈率(5年生存率对比,吉西他滨辅助 vs 单纯手术:21% vs 10%)。过去10年,吉西他滨一直是胰腺癌辅助治疗的标准方案。
PRODIGE 24/CCTG PA.6研究入组了非转移性胰腺导管腺癌(PDAC),患者已经接受了肿瘤全切或接近全切(即术后外科医生肉眼未观察到肿瘤细胞,但显微镜下仍有残留肿瘤细胞)。PDAC是最常见的一类胰腺癌,约占所有患者的90%。总体而言,仅10-20%的胰腺癌患者可以接受手术治疗。预计2018年全美有55,400例新发胰腺癌患者。
术后3-12周,493例加拿大患者和法国患者分别参与随机,接受吉西他滨治疗或mFOLFIRINOX方案治疗6个月。mFOLFIRINOX方案包含4个化疗药物:奥沙利铂,亚叶酸钙,伊立替康和5-氟尿嘧啶。目前,在转移性胰腺癌中,已经使用了一个类似的方案,这一研究显示FOLFIRINOX方案同样能使早期患者获益。
在中位随访33.6个月后,mFOLFIRINOX组的mDFS显著优于吉西他滨组(21.6个月vs 12.8个月),此外,两组的OS也有显著差异(mOS分别为54.5个月vs 35.0个月)。亚组分析显示,所有亚组患者均从mFOLFIRINOX治疗方案中获益。此外,mFOLFIRINOX方案还能显著延长至远处转移时间,两组分别为30.4个月vs 17.0个月。
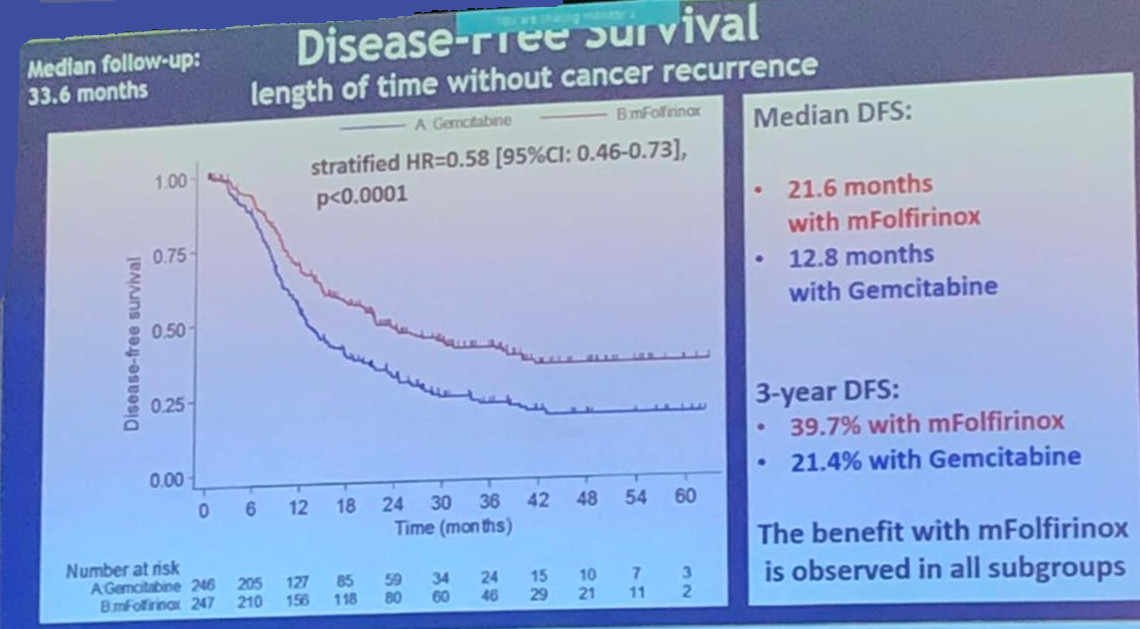
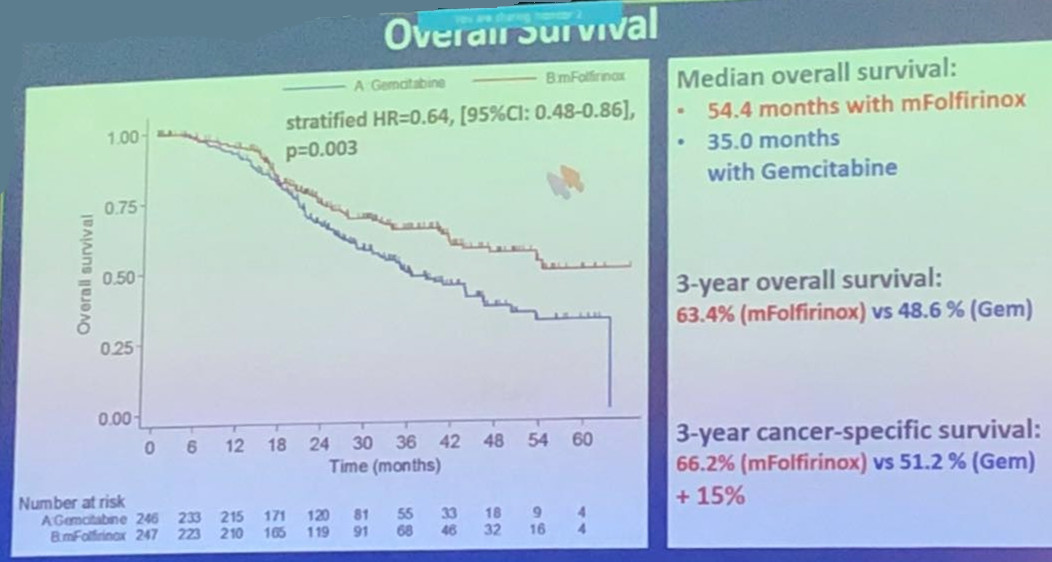 总体而言,mFOLFIRINOX组的患者发生严重不良事件(SAE)的患者比例更高,分别为76% vs 53%,但患者副作用可管理。出现治疗相关死亡的患者,吉西他滨组有1例,mFOLFIRINOX组没有。此外,两个治疗方案的AE也有所不同。吉西他滨组最常见的AE为头疼,发热,流感样症状,水肿和白细胞计数减低。mFOLFIRINOX组最常见的AE为腹泻,恶心呕吐和乏力。两组发生粒缺性发热的患者比例相当。既往合并缺血性心肌病的患者是两个治疗方案的危险因素,对于mFOLFIRINOX方案尤其明显。因此,患者在接受辅助化疗前,应该进行心脏疾病评估。
总体而言,mFOLFIRINOX组的患者发生严重不良事件(SAE)的患者比例更高,分别为76% vs 53%,但患者副作用可管理。出现治疗相关死亡的患者,吉西他滨组有1例,mFOLFIRINOX组没有。此外,两个治疗方案的AE也有所不同。吉西他滨组最常见的AE为头疼,发热,流感样症状,水肿和白细胞计数减低。mFOLFIRINOX组最常见的AE为腹泻,恶心呕吐和乏力。两组发生粒缺性发热的患者比例相当。既往合并缺血性心肌病的患者是两个治疗方案的危险因素,对于mFOLFIRINOX方案尤其明显。因此,患者在接受辅助化疗前,应该进行心脏疾病评估。
研究启示
接下来,研究将进一步探索化疗的时机。患者有可能从新辅助治疗中获益,新辅助治疗不仅可以缩小肿瘤,还能够消灭潜在的未转移,增加肿瘤的完全切除率。因此,作者认为mFOLFIRINOX方案可能是一个很好的新辅助化疗方案。另一种探索策略可以是患者在手术前接受一半周期数的化疗,术后再接受另一半周期数化疗,即围术期化疗。目前,已经有研究正在探索这两种治疗策略。
LBA4002 术前新辅助化放疗可以延长胰腺癌患者的OS
研究者:Geertjan Van Tienhoven教授

ASCO观点——ASCO专家Andrew Epstein教授点评
这一研究是探索患者最佳治疗方案的典型案例。对于极其难治的胰腺癌患者而言,这一研究使我们朝正确的方向又前进了一步。
作者感言——荷兰阿姆斯特丹医学中心Geertjan Van Tienhoven教授
这是第一项随机研究显示术前新辅助治疗可以改善可手术早期胰腺癌患者的总生存。我们相信这一研究的结果将改变临床实践。
研究介绍
对于潜在可切除的胰腺腺癌患者,目前标准的治疗方案为手术加术后辅助治疗。既往有研究提示新辅助治疗可能给患者带来获益。基于此,我们进行了这一III期多中心随机对照研究,评估术前放化疗的疗效。
研究入组了潜在可切除的胰腺癌患者,经病理确认,随机分配至先行手术(A组)或术前新辅助化放疗后手术(B组),两组均序贯辅助化疗。术前新辅助化放疗方案包括15次,每次2.4Gy的放疗联合吉西他滨1000mg/m2,第1,8,15天用药,之后再接受1个周期的吉西他滨化疗。主要研究终点为OS,次要研究终点为R0切除率,DFS,无远处转移生存(DMFI),局部无复发生存(LRFI)和毒性。入组时间为2013-4-23至2017-6-25.
研究共纳入了246例患者,定义为意向性人群(ITT人群),其中A组和B组分别有127例和119例。根据统计设计,在进行主要结果分析时需要达到的事件数为176例,目前已经达到142例。结果显示,B组患者的OS显著优于A组,A组和B组的mOS分别为13.5 vs 17.1个月,HR 0.71;P=0.047。两组的R0切除率也存在显著统计学差异,分别为31% vs 65%,P<0.001,此外,两组的DFS(7.9 vs. 11.2个月; HR 0.67; p = 0.010), DMFI (10.2 vs 17.1 个月; HR 0.63; p = 0.012)和LRFI (11.8 vs 尚未达到; HR 0.47; p < 0.001)均存在显著差异。A组和B组的切除率分别为72%(91/127)和62%(74/119),P=0.15。两组3度或以上的AE发生率没有显著差异,P=0.17.亚组分析显示,在接受手术切除的患者中,两组患者的mOS分别为16.8个月 vs 29.9个月(P<0.001)。
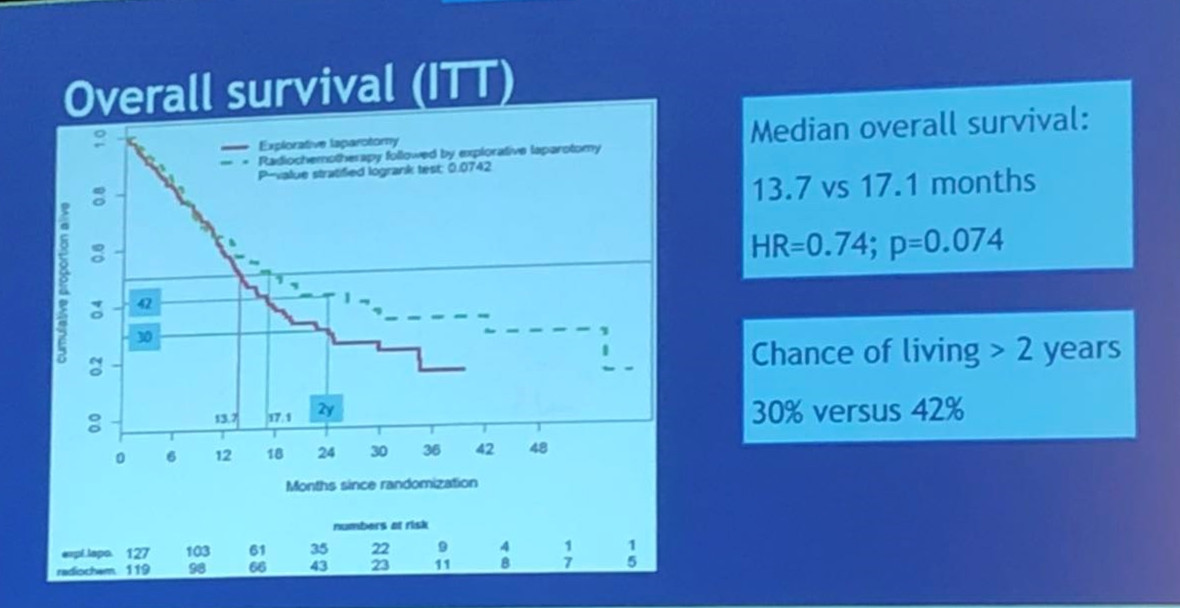
 这一研究初步结果显示,对比直接手术,术前放化疗可以显著改善潜在可切除胰腺癌患者的OS。后续将会继续更新进一步的研究结果。
这一研究初步结果显示,对比直接手术,术前放化疗可以显著改善潜在可切除胰腺癌患者的OS。后续将会继续更新进一步的研究结果。
下一步研究计划
据作者介绍,在本研究完成分析和发表后,接下来将会进一步探索更有效的新辅助治疗方案。其他研究显示,FOLFIRINOX方案化疗或FOLFIRINOX方案联合立体定性放疗(SBRT)可能是有前景的治疗方案,后续应该进行随机对照研究,对比这些新辅助方案与术前吉西他滨联合放疗方案。
将酸药物联合阿司匹林可为巴雷特食管患者带来中等程度的获益
研究者:Janusz Jankowski教授

ASCO观点——ASCO专家Andrew Epstein教授点评
巴雷特食管患者有罹患食管癌的风险,对于这些患者,这一治疗方案可以减少胃酸返流性疾病的严重并发症,降低患者任意原因的患者死亡,包括食管癌,且几乎没有副作用。因此,巴雷特食管患者应该和其医生讨论这一治疗方案。
作者感言——英国国家健康与卓越护理研究所Janusz Jankowski教授
基于这一研究数据,我们认为有烧心感的人群应该和他们的医生讨论巴雷特食管的风险,而不应该自行购买并服用这些药物。我们希望英国国家健康与卓越护理研究所以及全球其他地区的官方机构在制定食管癌预防策略时应采纳这一研究的结果。
食管腺癌是全球第6大癌症死因。目前,主要依靠胃镜筛查来发现和监测巴雷特食管患者,以期尽早发现癌变病灶,从而进行管理。这一策略对食管腺癌患者而言,效果有限,且目前没有高级别的证据支持。
本研究入组了英国和加拿大>=1cm的巴雷特食管患者,患者在基线时未合并高级别不典型增生或食管腺癌。为了实现盲法分配,所有入组的患者均由中心统计室进行分配。研究采用2X2析因设计,双盲1:1:1:1分配至4个研究组:高剂量(40mg,bid)或低剂量(20mg,qd)质子泵抑制剂(PPI)单药,或分别联合低剂量阿司匹林300mg/天(加拿大采用330mg/天)。主要研究终点为复合终点,至任意原因死亡或出现食管腺癌或高级别不典型增生的时间,采用加速失败时间模型,校正了一些潜在隐私,如年龄,巴雷特食管的长度和肠上皮化生。

研究共招募了2563例巴雷特食管患者,中位随访8.9年(IQR:8.2-9.8),随访时长为20095年。达到复合终点的事件数为313。高剂量PPI治疗显著优于低剂量PPI(p = 0.037, N = 2535,时间风险比(TR) 1.27, 95% CI = 1.01-1.58)。阿司匹林显示出获益的趋势,但没有统计学意义(p = 0.068, N = 2280, TR = 1.24, 95% CI = 0.98 – 1.57)。相比于低剂量PPI未联合阿司匹林,高剂量PPI联合阿司匹林显示出最强但疗效(TR = 1.59, 95% CI = 1.14 to 2.23, p = 0.007)。详细记录患者的副作用(记录了99.9%的数据),严重不良事件的发生率很低(1%)。

本研究是目前为止在巴雷特食管患者中进行的最大样本量的随机对照预防性研究。我们观察到高剂量PPI联合阿司匹林的预防效果,尤其是这一组合疗法可以显著降低死亡,食管腺癌和高级别不典型增生的发生率,且安全耐受。
尽管这是目前在巴雷特食管患者中进行的最大样本量的预防性随机对照研究,且随访时间最长,但后续仍应该进行更多的研究。这一研究仅在5个国家中进行,且多数入组患者为白人,因此,黑人和亚裔人群是否也对这一预防性策略同样有效,目前尚未可知。此外,研究者还希望继续随访这些患者,以评估9-10年这一预防策略是否继续有效,因为随着治疗时间的延长,也会增加药物副作用的风险。











 苏公网安备32059002004080号
苏公网安备32059002004080号


