【35 under 35】风采展示第二轮已经开始啦!本轮正经名叫“病例实战分析”,不正经名叫“互相伤害”,哈哈哈~100位入围选手每人提交一个有意思的病例,并就病例提出一个问题,形成一个病例库!然后100位入围选手从病例库中任意选择一个非自己提供的病例进行解读并回答问题!最后,我们将呈现病例+别人的点评+病例提供者自己的点评,同步展示!
 100位小伙伴已将自己的病例提交,并提出了问题,让我们一起先阅读下精彩病例吧!
100位小伙伴已将自己的病例提交,并提出了问题,让我们一起先阅读下精彩病例吧!
患者,男性,52岁,因“排便困难伴便血3个月入院。”于2015年8月14收治入院。
入院评估:
一般情况:体质指数(BMI)21.5kg/m²,营养风险评分0分,日常活动能力(ADL)评级I级,东部肿瘤协作组(ECOG)评分0分,体表面积(BSA):1.68m²。
体格检查:PS评分0分,血压130/89mmHg,皮肤巩膜无黄染,,心肺无殊,腹平软,全腹无明显压痛反跳痛,未及明显肿块,肝脾下界未触及。
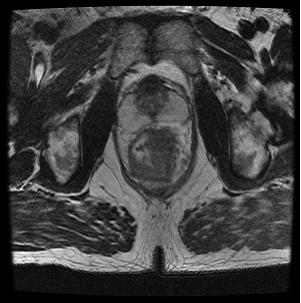
肛门指诊:肛门外观无殊,距肛4cm可及直肠右后侧壁菜花样占位,活动度差,上缘未及,退指指套染血。
入院检查:
外院肠镜:距肛5cm菜花样占位,肠镜至回盲部。我院活检病理会诊:中分化腺癌。
直肠MR ( 2015-8本院):距肛4cm上方直肠肿块,约累及肠2/3圈,长约3.7cm,增强后中度强化,浆膜面毛糙,直肠系膜内多枚强化淋巴结。cT3bN2b,MRF+,EMVI+。
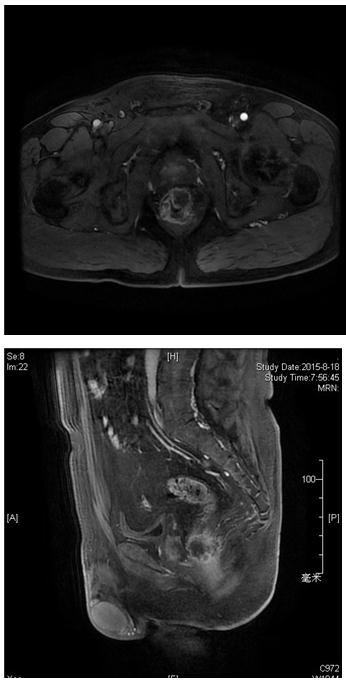
上腹部MRI( 2015-8本院): 肝右叶多发转移瘤。
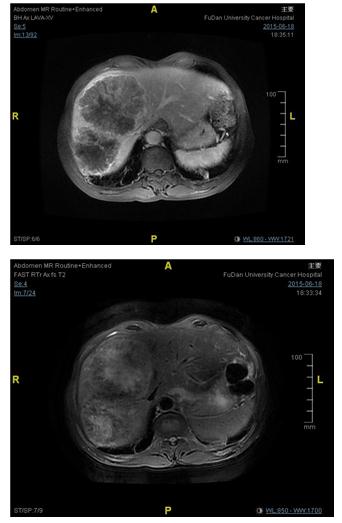
PET-CT:直肠肠壁增厚,FDG高代谢,考虑为MT。肝脏右叶FDG高代谢,考虑为转移。
实验室检查:
血红蛋白 126g/L,肝肾功能正常。
CEA:>1000ng/ml,CA19-9:202.10U/ml,CA72-4:20.90U/ml, CA50:141.42IU/mL, CA242:>150.00U/ml
否认肿瘤遗传病史及既往病史。
KRAS、NRAS、BRAF野生型。
诊断:直肠癌伴肝脏多发转移(cT3bN2bM1a)
问题:该患者接下来一步的治疗方法和方案以及治疗的依据是什么?
此病例共有1位入围选手点评:90-肖乾;病例提供作者为:72-李大卫。详情如下:
点评医生简介:90-肖乾
 点评内容分享:
点评内容分享:
1.诊断:
直肠癌,肝转移癌
2.分期:
cT3bN2bM1a,IVA期
3.原发灶评估:
该患者为低位直肠癌,肿瘤下极距肛约4cm,环周切缘阳性,直肠系膜内多枚肿大强化淋巴结,暂无出血、梗阻、穿孔等急诊手术指征。
4.转移灶评估:
所示影像学图片见肝右叶占位,考虑为肠癌肝转移。CRS评分如下:同时性肝转移,淋巴结阳性,CEA>200ng/ml,多发肝转移,最大径直径超过5cm,总分5分。该患者肝转移癌手术切除技术上相对困难,且肿瘤生物学行为差。
5.治疗方案:
直肠原发灶5*5Gy短程放疗,结束后立即进行全身化疗,采用mFOLFOX6/FOLFIRI +AVASTIN,或FOLFOXIRI±AVASTIN,4周期后评估疗效决定进一步治疗方案。
该患者治疗难点在于肝转移灶,需要进行积极的全身治疗,目标是争取转化后手术R0切除肝脏肿瘤,实现NED(No Evidence of Disease)。
直肠原发肿瘤治疗目标也是根治,但暂时无急诊外科局部干预指征。直肠局部放疗可降期、增加保肛机率并降低局部复发率,但长疗程放疗会明显推迟后续全身化疗。因此本患者选择5*5Gy短程放疗更合适,短程放疗结束后立即进行全身化疗。如肝脏肿瘤转化成功后可行肠、肝同期手术切除,或者肝脏手术后分期行直肠手术治疗。如果肝脏不能局部根治,直肠局部是否还需要手术治疗,目前尚没有定论,需要从患者实际情况出发,充分交流沟通利弊后做出决定。
全身治疗方案建议采用较强的两药联合化疗方案+分子靶向治疗或三药联合化疗方案±分子靶向治疗。该患者为RAS突变型,靶向药物建议采用贝伐珠单抗,即:mFOLFOX6/FOLFIRI +AVASTIN,或FOLFOXIRI±AVASTIN,双周方案。治疗4周期后影像学评估,MDT团队评估肝脏能否手术根治:如PR可手术治疗,停用AVASTIN单用化疗2周期后手术治疗;如PR或SD但无法手术根治,继续原方案化疗4周期后再次评估;如果PD则需更换为二线方案治疗。总体而言,该患者分期较晚,预后较差,需要多次MDT把握治疗策略,如能争取肝脏手术根治,5年生存率有望从不足5%提升至30%-40%。
--------------------------------------
病例提供作者简介:72-李大卫

病例提供作者自评:
第一阶段治疗经过
•2015.09.07 至 2015.10.14患者入院予长程放化疗
•放疗5000cGY/25F,放疗期间予卡培他滨+奥沙利铂周化疗增敏
•放疗结束2周后给予Xelox方案化疗3程,末次2016.2.6
化疗结束后再次行肝脏和直肠病灶评估
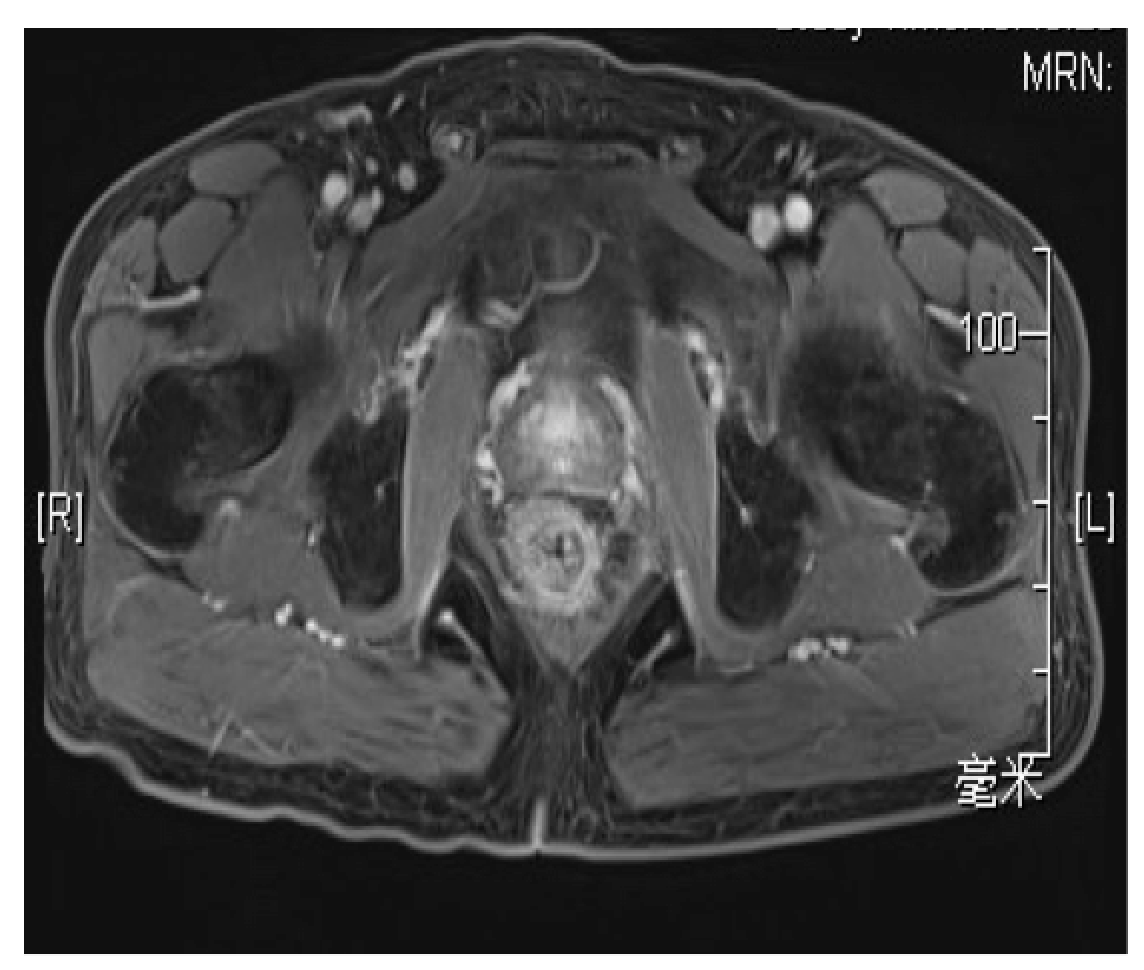
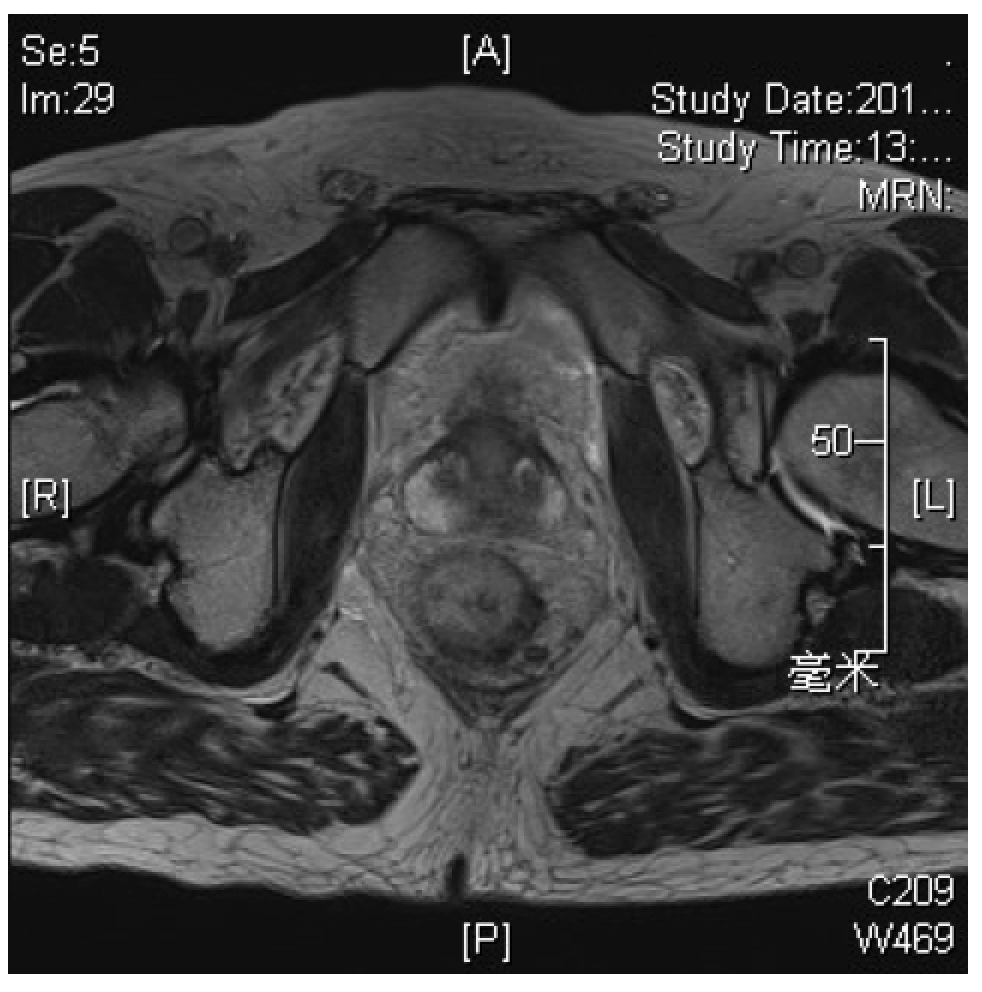
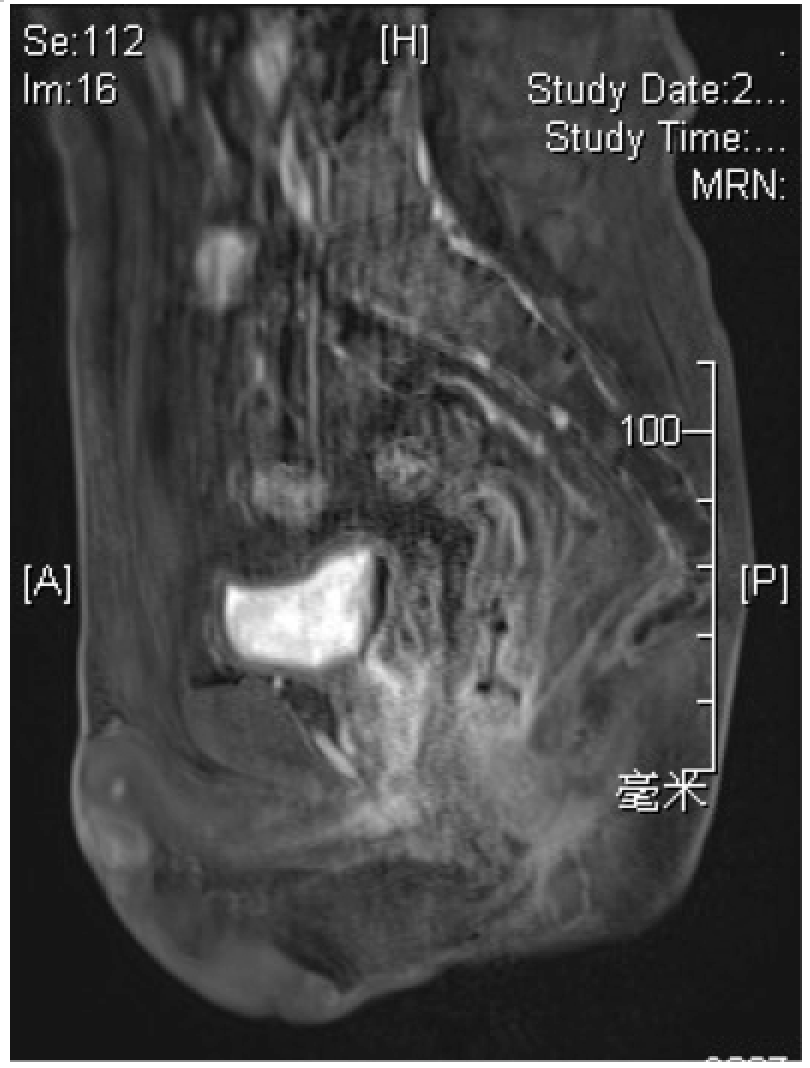 2015.11直肠MR:直肠癌复查,直肠肿块较前退缩,T2N0,MRF-,EMVI-
2015.11直肠MR:直肠癌复查,直肠肿块较前退缩,T2N0,MRF-,EMVI-
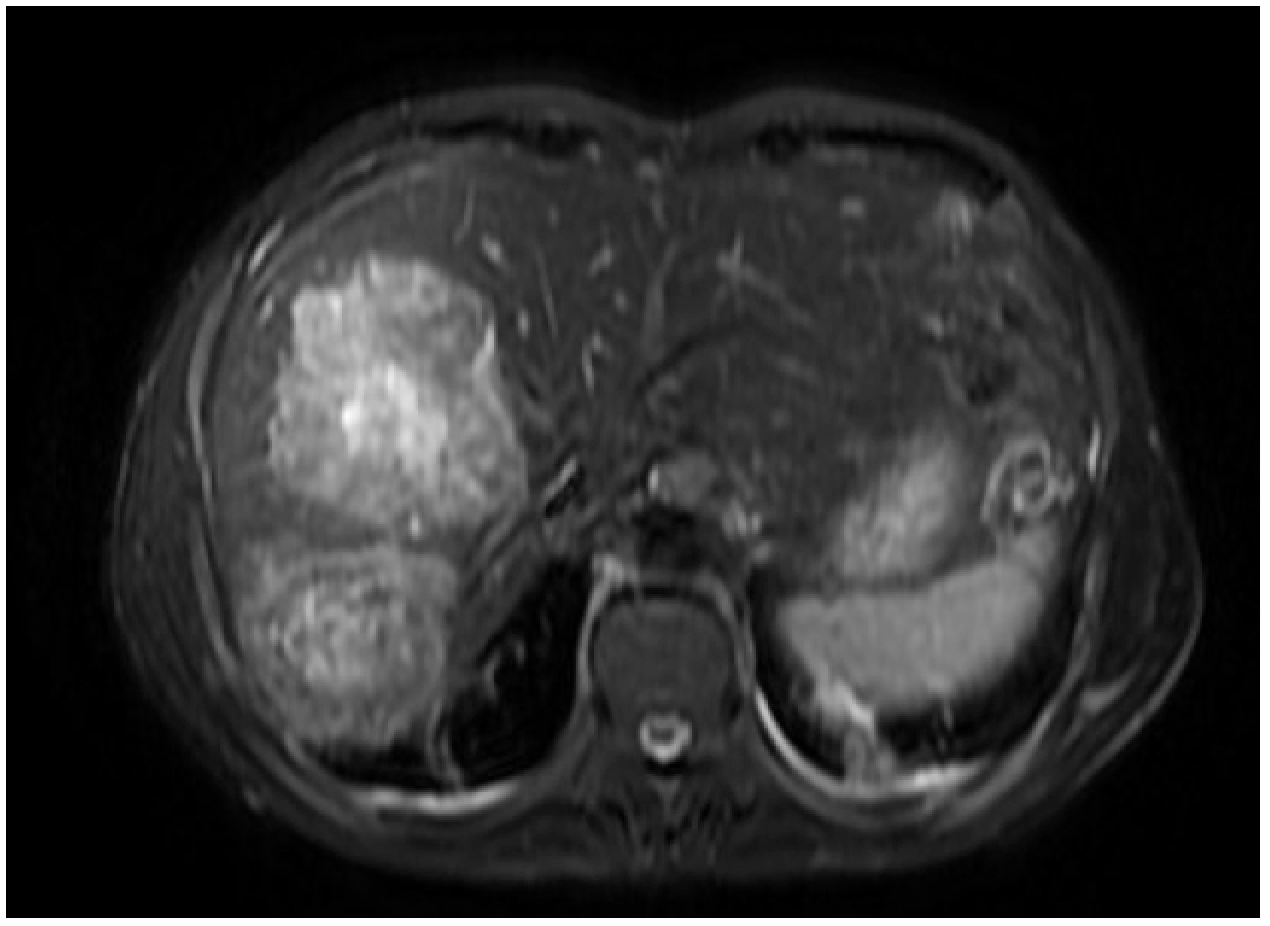
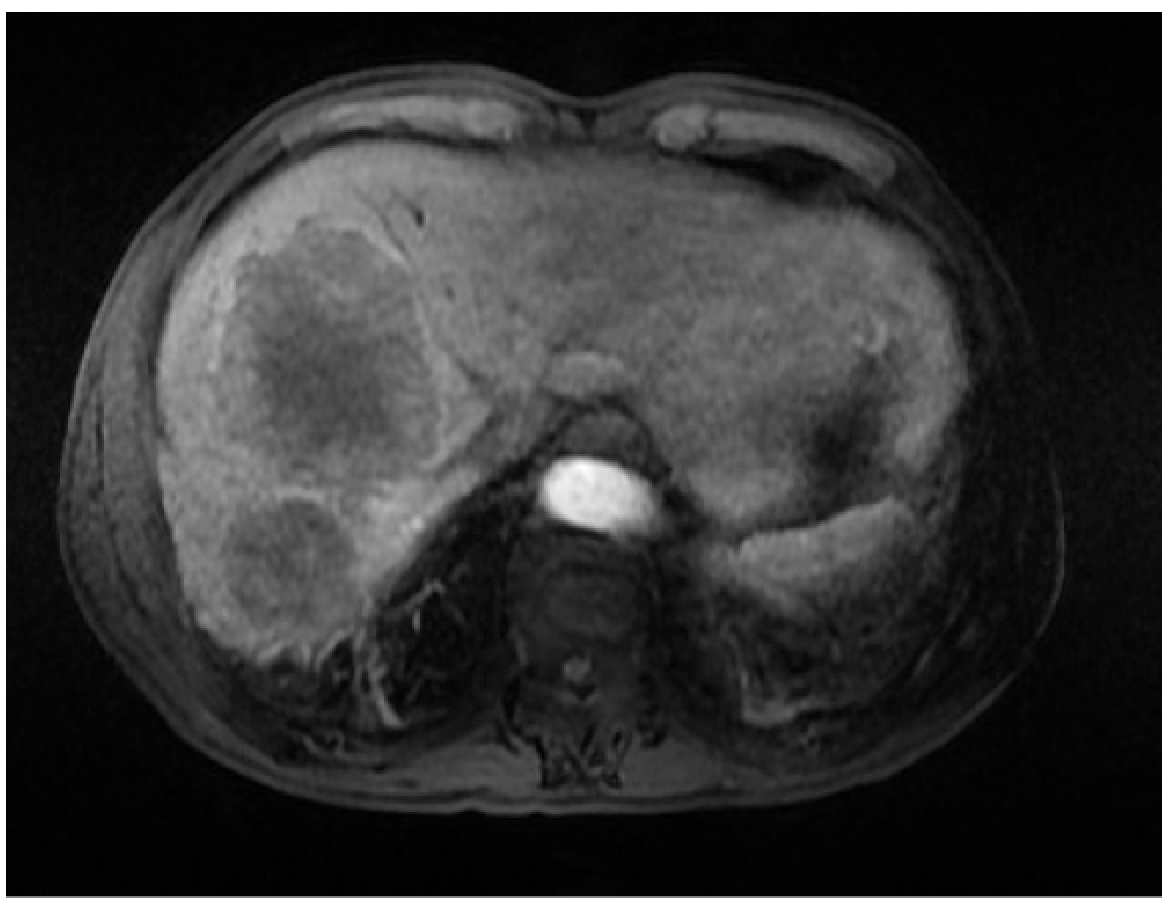 2016/2肝脏MR:肝脏右叶多发转移,较治疗前退缩。
2016/2肝脏MR:肝脏右叶多发转移,较治疗前退缩。
第二阶段治疗经过
2016.2行腹腔镜直肠APR手术+开腹扩大右半肝切除术
术后病理:
•肿瘤大体类型:溃疡型
•肿瘤大小:2.4*3.4*0.3cm。
•组织学类型:腺癌,癌细胞伴有退变,并见钙化及纤维组织显著增生,符合治疗后改变。
•TRG评分:2
•肠壁全层淋巴反应:无
•肿瘤周围淋巴反应(CROHN样):无
•组织学分级:中分化 侵犯邻近器官:病理学上难以评价
•浸润深度:浸润至固有肌层外纤维脂肪组织 环形切缘:阴性
•脉管内癌栓:未见肯定脉管癌栓 神经侵犯:(-)
•另送上切缘:(-) 另送下切缘:/
•淋巴结转移情况 :总数:(1/6)(转移数/淋巴结总数)未见癌转移,其中
•肿瘤周围淋巴结:(0/2); 肠系膜淋巴结:(1/3)
•最高群淋巴结:(0/1)。
(扩大右半肝)见多灶腺癌转移,大小8.5*8*4cm,7*6*3cm,切缘(-); (胆囊)慢性炎
第三阶段治疗经过 :
•术后1个月开始继续给予Xelox方案化疗,共4程
•之后进入定期随访复查
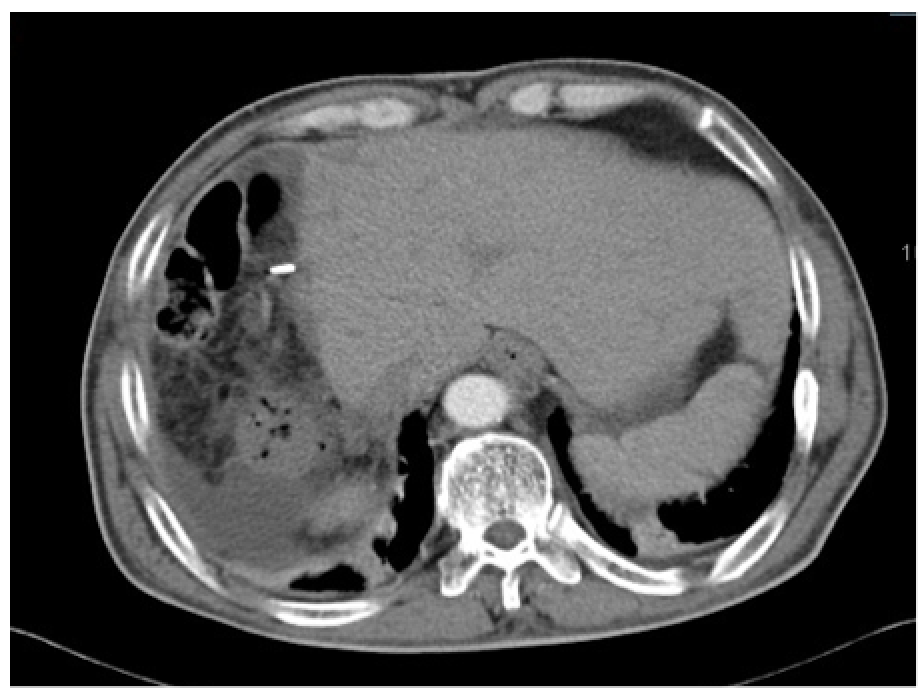 2016.5复查CT:肝脏切除术后改变,未见新发病灶。
2016.5复查CT:肝脏切除术后改变,未见新发病灶。
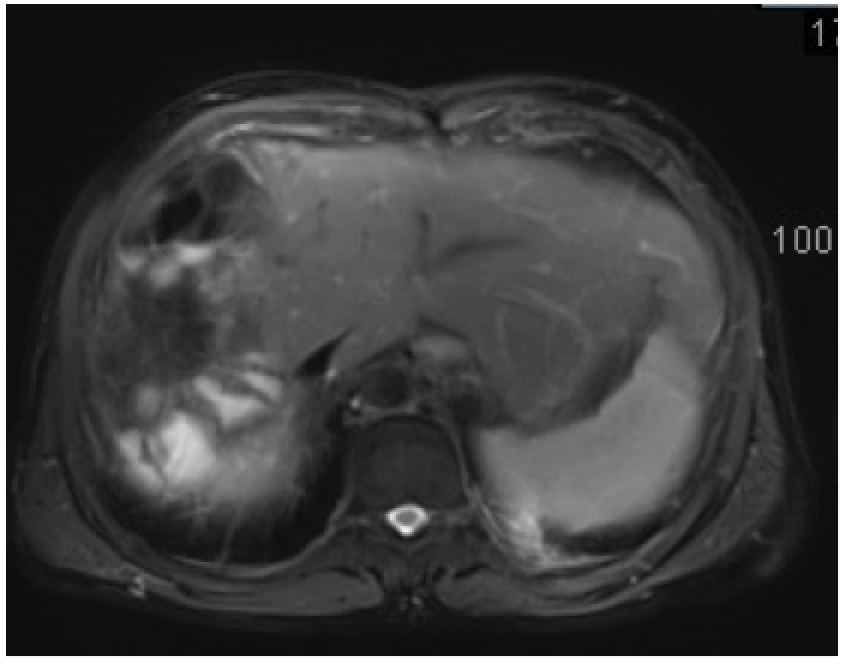
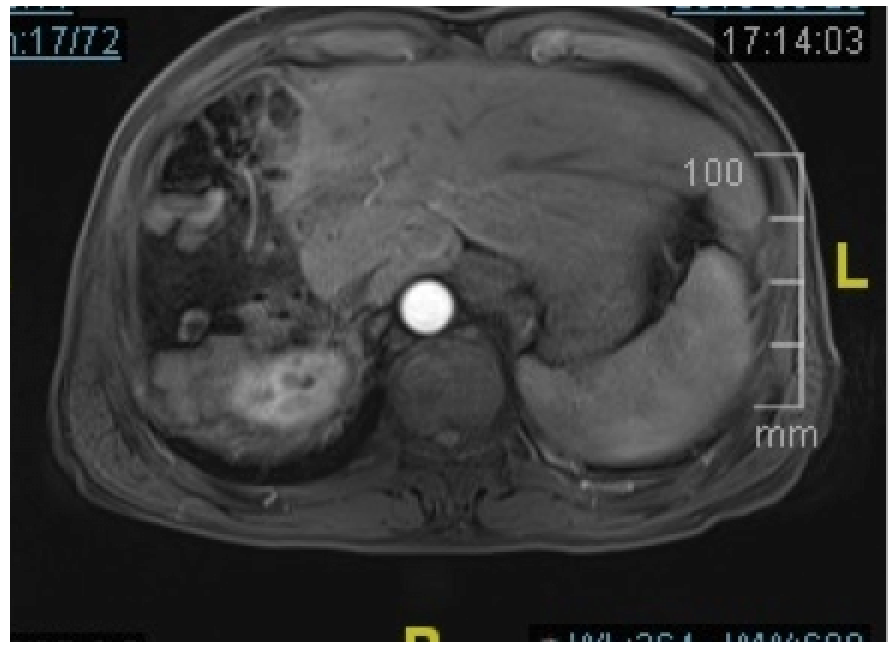 最近一次随访2017/1 MR :右半肝切除术后,术区及邻近腹膜增厚,建议密切随访。 残留肝内散在小囊肿可能,建议随访。 双肾囊肿同前。 胃底静脉曲张。
最近一次随访2017/1 MR :右半肝切除术后,术区及邻近腹膜增厚,建议密切随访。 残留肝内散在小囊肿可能,建议随访。 双肾囊肿同前。 胃底静脉曲张。
肿瘤指标:CEA:8.82ng/ml,CA199:6.83U/ml,CA125:3.38U/ml ,CA50:8.44IU/Ml
目前一般状态良好,全身未见复发转移
病例解读:
本例病例是一例局部进展期直肠癌合并同时性肝转移病例。病例特点为:(1)临床分期 cT3bN2bM1a;(2)直肠局部晚期,ESMO指南复发风险分组:极差;(3)肝脏CRS评分:3分,肝转移瘤特点:同时性转移,多发肝转移灶,可切除;(4)生物学特征:肿瘤指标升高,KRAS、NRAS、BRAF野生型;(5)治疗目标:治愈性。
直肠癌合并同时性肝转移病人是目前临床MDT讨论中较为复杂的病例,因为往往涉及到直肠癌的术前放化疗,肝转移的术前系统化疗两者的协调问题,同时还需要兼顾到病灶特点(原发灶有无出血、梗阻、穿孔,病期等)、疾病特征(分子特征、治疗反应性等)和病人特征(身体耐受力、意愿等)等因素,需要按照目标导向,全程管理的策略进行综合考量和策略制定。
如何兼顾直肠局部治疗和全身系统化疗,主要还是依据原发病灶和转移灶的危险程度。直肠复发风险评分我们采用ESMO指南的推荐,本例病人属于极差组(极低位,cT3bN2b,MRF+,EMVI+)。肝脏病灶较大,但占据半肝,技术上属于可切除。CRS评分属于较高风险组。因此,直肠放化疗和系统化疗应该贯穿到术前治疗中。按照ESMO指南看来,传统长程CRT对于转移性直肠癌的价值相对有限。根据Polish II的初步结果,在局部进展期直肠癌中,短程放疗加延迟化疗对比常规放化疗两组R0切除率和pCR率、DFS和累积复发率均无明显差异,同时治疗毒性更低。而短程放疗加延迟化疗所带来的时间效益和全身病灶的兼顾,使其在晚期直肠癌的治疗中显示出更大的优势。因此,短程放疗加延迟期系统化疗对这个病人是一种合理的选择。同时,我院多学科团队在前期临床实践基础上,对晚期直肠癌采用相当于全剂量强度的联合方案(CAPEOX或mFOLFOX6)同步长程放疗,在局部控制的同时,远处病灶也能得到兼顾,值得探索和实践。本例病人就是采用的第二种策略,并取得较好的疗效,目前病人仍处于NED状态。
因此,直肠癌合并肝转移病例的治疗,需要根据原发病灶和转移病灶的不同复发风险和疾病特点,同时结合病灶特点、疾病特征和病人特征等因素,在MDT框架下综合考虑后制定整体治疗策略。
以上为【35 under 35】的观点,您怎么看?欢迎广大肿瘤医生在下方留言发表您的观点!
以上所有点评参考文献略。














 苏公网安备32059002004080号
苏公网安备32059002004080号


