肢端肥大症是由生长激素(GH)长期过量分泌引起的慢性内分泌疾病,其中约95%的患者源于分泌GH的垂体腺瘤。持续升高的GH和胰岛素样生长因子-1(IGF-1)水平可导致心血管疾病、糖代谢异常、骨关节病变等多种并发症,显著影响患者健康、生活质量及预期寿命,故早期诊断与治疗至关重要。当前治疗手段包括手术、放疗及药物治疗,以手术切除垂体GH腺瘤为首选。但研究表明,术后约43.2%的患者生化指标未达标,影响长期预后。对于术后仍未缓解者,生长抑素类似物(如奥曲肽)可有效控制GH与IGF-1水平,缓解症状并提升综合治疗效果。
本文结合三组病例,从精准影像评估到个体化治疗策略,从外科手术操作到长期内分泌随访,全方位展示了“以手术为主导、药物为中坚、放疗为保障、MDT为核心”的现代综合治疗理念,为肢端肥大症的规范化管理与临床实践提供了有益参考。
病例一
病例汇报:
颜小荣教授 福建医科大学附属第一医院
病例点评:
肖德勇教授 厦门大学附属第一医院
张峰林教授 厦门大学附属中山医院
陈曦教授 厦门大学附属第一医院
医学博士、副主任医师、副教授、硕士研究生导师
福建医科大学附属第一医院神经外科副主任
世界华人神经外科协会神经内镜青年医师联盟委员
中国垂体协作组青年委员
中国医师协会毕业后教育委员会神经外科专委会副总干事
福建省脑重大疾病与脑科学研究院脑肿瘤研究所副所长
复旦大学华山医院福建医院下丘脑垂体诊疗中心秘书
福建省医学会神经外科学分会内镜学组委员
海医会台海医学发展委员会委员
福建医科大学第一临床医学院外科教研室神经外科教研组秘书
病例介绍
颜小荣教授分享了9例具有代表性的肢端肥大症患者的手术过程,病例类型涵盖多种临床情境,包括:肿瘤无明显侵袭表现的典型病例、疑似侵犯海绵窦的病灶、向上突破鞍隔的肿瘤、体积较大但主要位于鞍内的病变、术前影像提示疑似侵犯颈内动脉外间隙但术中证实未侵的情况、实际侵犯颈内动脉下间隙的病例,以及肿瘤明确累及左侧海绵窦内侧壁的复杂个案。
从手术录像中可以看到,无论是常规病例还是复杂的侵袭性肿瘤,颜教授团队都在术中充分展现了高超的操作技巧与严谨的手术思路,力求实现最大程度的安全全切。其中,尤其是在处理涉及视交叉前方区域的病变时,操作极为精细,显示了极高的技术水准。
颜教授强调,影像评估固然关键,但术中视野才是最后判断依据;对侵袭性强、结构复杂的病灶尤需耐心操作,做到“分步推进、步步为营”;对无功能、操作风险高的腺瘤则可保守处理;尽量避免在肿瘤未完全切除前使用明胶制剂进行术中止血、防止其干扰视野;术后可根据切除程度辅以药物、放疗等手段。
病例小结
术前GH(生长激素)水平是术后生化缓解的重要预测因子:术前GH水平是影响患者术后生化指标是否缓解的关键因素,且为独立预测因子。相比之下,术前IGF-1水平的差异未显示出统计学显著性,提示其对术后缓解的预测作用有限。
Knosp分级并非独立危险因素,需结合实际侵袭情况解读:多因素分析结果显示,Knosp分级并非术后生化缓解的独立危险因素。其原因可能在于部分Knosp分级较高的病例中,肿瘤与海绵窦的关系主要为推挤而非真正的侵袭,因此这类肿瘤在术中更易于完整切除,残留风险较低。
肿瘤包绕颈内动脉角度大于135°具有较高预测价值:肿瘤包绕颈内动脉角度超过135°是提示其侵犯颈内动脉的重要影像学特征,具有良好的预测价值。其敏感性和特异性分别为88.9%和84.1%。此外,该征象也是影响神经内镜经鼻蝶手术后生化缓解率的独立危险因素,应在术前评估中予以重点关注。
病例二
病例汇报:
颜晓芳教授 福建医科大学附属第一医院
病例点评:
孙志纯教授 泉州市第一医院
黄志纯教授 厦门大学附属中山医院
主任医师、副教授、博士
福建医科大学附属第一医院内分泌科主任医师,
福建省医学会糖尿病学分会委员
福建省医学会罕见病分会委员
福建省医学会内分泌学分会青年委员会副主任委员
福建省医学会内科学分会青年委员会委员、秘书
福建省医学会内分泌学分会高尿酸痛风学组委员
中国微循环分会糖尿病与微循环专业委员会委员
福建省老年学会理事
福州市医学会医疗事故技术鉴定专家库成员
福建省药监局药物不良反应委员会委员
福建省母婴安全多学科协作省级专家库成员
福州市医保基金监管专家库专家成员
《中国新药与临床杂志》审稿专家
擅长糖尿病、甲亢、垂体瘤、垂体功能减退、尿崩症、甲减、甲状腺结节、矮小症
先后主持省厅级科研课题4项,发表国家级和省级科研论文10余篇
患者基本情况
一般资料:女,43岁。
主诉:
突发意识模糊、恶心、呕吐18小时。
现病史:
入院前18小时午餐后突发神志模糊,呼之反应差,多次恶心、呕吐胃内容物,非喷射性,伴中上腹钝痛。
既往史、家族史:无特殊。
辅助检查:
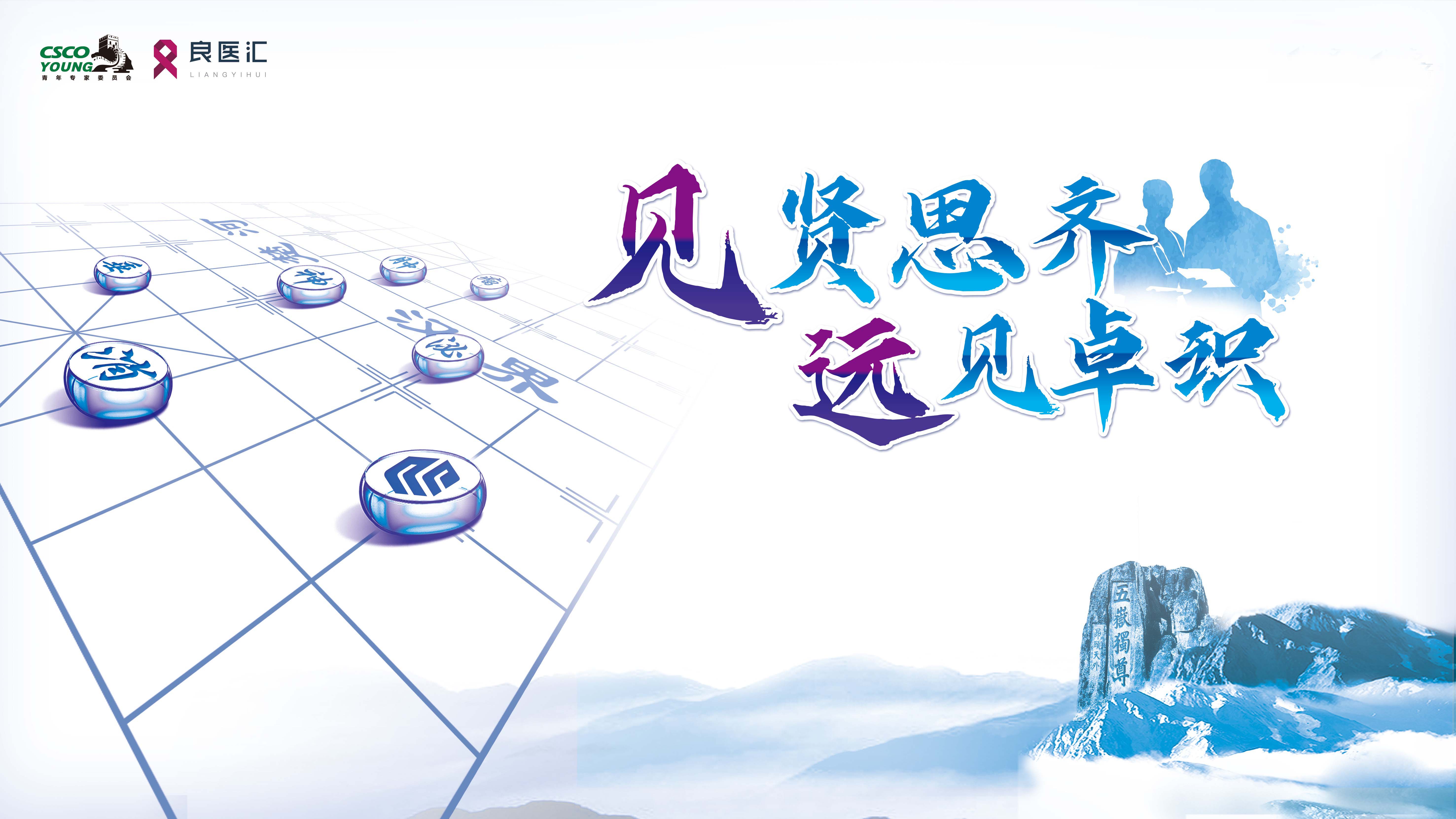
胰腺CT平扫+增强示:胰腺形态饱满,伴周围渗出改变,符合急性胰腺炎改变。入院查体发现患者面容较其身份证照片有显著变化,表现出典型的肢端肥大症样特征。进一步检测显示GH水平升高,IGF-1初次检测正常。在积极纠正酮症酸中毒与急性胰腺炎后,行垂体核磁共振(MRI)检查,发现垂体大腺瘤。
诊断:
糖尿病酮症酸中毒;急性胰腺炎;电解质紊乱(低钾低钙血症);混合型高脂血症;肢端肥大症。患者垂体生长激素腺瘤引发继发性糖尿病,糖尿病导致高脂血症,进而诱发急性胰腺炎及酮症酸中毒。病因链条明确,最终病根在垂体。
诊疗经过
患者首次检测时IGF-1水平正常,考虑为高血糖状态下检测受干扰所致。后续复查及综合评估后,将患者转入神经外科进一步治疗。术前监测发现患者存在中重度阻塞性睡眠呼吸暂停综合征。为降低手术风险并改善全身状态,给予长效奥曲肽微球术前治疗三个月。治疗后复查提示肿瘤体积明显缩小,症状及体征明显改善,随后患者顺利接受了垂体瘤切除手术。
病例小结
该病例为一名43岁女性患者,因突发意识模糊、恶心、呕吐18小时入院。入院后查体发现患者面容较其身份证照片明显改变,呈典型肢端肥大症特征。CT显示胰腺形态饱满并伴周围渗出,符合急性胰腺炎表现。进一步内分泌检查发现GH水平升高,初次IGF-1检测正常。经纠正糖尿病酮症酸中毒与胰腺炎后行垂体MRI,确诊为生长激素型垂体大腺瘤。为降低手术风险、改善代谢状态,术前给予长效奥曲肽微球治疗3个月,复查显示肿瘤体积缩小、症状显著改善,随后成功行垂体瘤切除术,术后恢复良好。
病例三
病例汇报:
李军教授 中国人民解放军联勤保障部队900医院
病例点评:
姜智鑫教授 贵州医科大学附属肿瘤医院
刘显一教授 毕节市七星关区人民医院
主治医师、博士
联保部队第九〇〇医院神经外科颅底组执行组长
福建省抗癌协会神经肿瘤专委会委员
主持及参与省部级课题3项、校级课题1项
发表十余篇核心期刊及SCI论文
2025年“颅阵-军医亮剑”手术视频大赛三等奖获得者
参编《垂体腺瘤诊断与治疗》、《神经外科护理交班手册》、《颅脑损伤诊治问答》3部专著
实用新型专利2项
患者1基本情况
一般资料:女,24岁。
主诉:
手足增大伴面容改变8年,视力下降1月。
病史:
8年前开始出现面容粗陋,鞋码增大。17岁月经来潮,经期不规律,闭经2年。近1个月视力下降。
体格检查:
声音低沉,肢端肥大外貌。双侧视力减退,右眼颞侧偏盲,左眼上方周边视野缺损。
辅助检查:
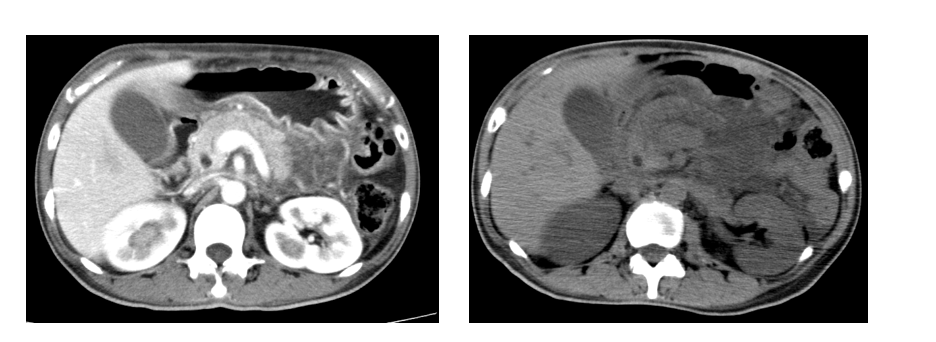
术前MRI示垂体大腺瘤,侵袭右侧海绵窦,侵袭蝶窦。KnospIV级。术前激素水平检查示OGTT-GH >40 ng/mL。彩超检查示结节性甲状腺肿;心包少量积液。
诊疗经过
患者于2017年3月接受经鼻蝶入路垂体腺瘤切除术,术中见肿瘤呈灰白色,质地较软,血供不丰富。术后第2天行垂体MRI增强扫描,提示右侧海绵窦内仍有肿瘤残留。术后病理诊断为生长激素型垂体腺瘤,Ki-67指数为8%。术后OGTT-GH为8.73 ng/mL。
术后2个月起开始使用长效生长抑素类似物治疗。2020年7月,在北京某大型三甲医院再次行内镜下经蝶手术,因术中解剖困难,颈内动脉阻挡导致未能成功切除肿瘤。
2021年4月开始接受伽马刀治疗,至2021年7月出现小腹膨隆,发现意外妊娠。2021年6月进行最后一次产前用药,产后恢复SSA治疗,OGTT-GH谷值为8.99 ng/mL,IGF-1控制在参考范围内(16-356 ng/mL)。自2017年3月至2022年9月,ACTH、皮质醇、FT4等指标波动均在正常范围。
目前患者仍规律使用SSA维持治疗,2024年1月复查内分泌功能示FT4为14.03 pmol/L,ACTH为19.3 pg/mL,皮质醇为12.42 μg/dL,提示腺垂体功能正常。2025年5月随访结果显示IGF-1为175 ng/mL(参考范围:71-234 ng/mL),随机GH为6.23 ng/mL。
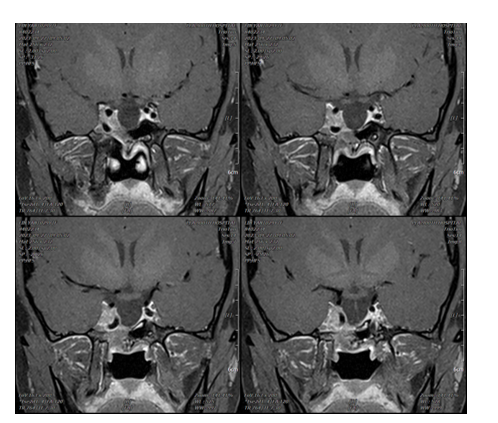
图:近期随访结果。患者规律使用SSA治疗,IGF-1 175 ng/ml,随机GH 6.23 ng/ml。
患者2基本情况
一般资料:女,29岁。
主诉:面容改变伴手足肥大4年。
体格检查:下颌突出、鼻唇增大,手足肥大。
辅助检查:内分泌功能检测示GH >40 ng/ml,IGF-1 618 ng/ml,OGTT-GH >40 ng/ml。
诊疗经过
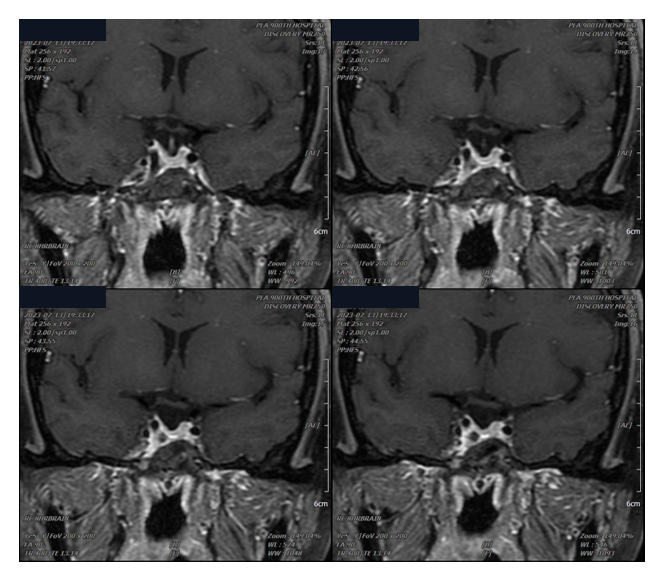
患者经左侧鼻孔入路手术,切开海绵窦前下壁,依次切除垂体窝及右侧海绵窦内肿瘤,达次全切除(因ICA遮挡)。术后GH降至20 ng/ml。病理提示生长激素细胞腺瘤。因海绵窦前下壁为单层结构,极为薄弱,磨除骨质时易破裂。由于肿瘤侵犯海绵窦,术中继发性大出血虽较少见,但仍需警惕。通过尽可能扩大前下壁显露范围,即便未完全达到内镜可视化程度,仍可在切除内侧壁并部分开放前下壁的基础上,获得较充分的操作空间,从而较满意地切除外侧间隙内肿瘤。
术后病理示致密型生长激素细胞腺瘤,Ki-67约4%。术后1个月患者一般状况良好,OGTT-GH 6.2 ng/ml,IGF-1 675 ng/ml,开始接受SSA(奥曲肽)治疗。3个月复查提示生化缓解。缓解后出院随访,半年后复查出现异常,予以再次给药。1个月后(术后11个月,2022-08-16)OGTT-GH降至0.42 ng/ml,恢复正常;同期IGF-1为159 ng/ml(参考值116~358)。
术后3个月MRI增强显示治疗效果理想。2022-07-12(术后1年)MRI增强提示右侧海绵窦斑块状强化影,考虑复发。经规律SSA治疗后,肿块明显缩小。2025年1月随访:IGF-1 208 ng/ml,随机GH 0.216 ng/ml,病情稳定。
病例小结
第一例病例为意外妊娠的肢端肥大症患者,其完成婚育愿望是当前的重要目标之一。在疾病管理过程中,多学科团队的协作对于制定科学、个体化的治疗与生育策略至关重要。临床实践表明,育龄期女性肢端肥大症患者宜在生长激素水平恢复正常后再考虑妊娠,以降低母婴风险。然而,亦存在在激素水平未完全控制的情况下妊娠的个体差异性案例,提示我们需在管理上保持灵活性与谨慎性。本病例提醒,处于生育年龄阶段的肢端肥大症患者在疾病未稳定前应明确避孕指征,避免意外妊娠带来的风险与治疗干扰。通过多学科诊疗模式的指导,可帮助患者在兼顾疾病控制与生育需求之间寻求最佳平衡。
第二例病例表明,肢端肥大症涉及神经外科、内分泌科、影像科及放疗科等多学科领域,需要多学科协作以实现最佳疗效。手术在最大程度切除肿瘤的同时,可显著降低术后综合管理的复杂度,并有助于促进生化指标达标;药物治疗与放射治疗则是术后巩固与长期控制的重要手段。由于患者个体差异显著,需加强随访管理,制定个体化的治疗与监测方案。同时,应积极推动肢端肥大症的早期筛查与干预,以改善患者预后和生活质量。总之,手术治疗是肢端肥大症管理的“核心”,药物治疗是“中流砥柱”,而放射治疗则为“长期控制的保障”。
总结
随着临床经验的积累,我们越来越认识到,肢端肥大症的治疗远不止于完成一台手术或单一治疗措施,更重要的是为患者提供持续、全面、个体化的管理。因为很多时候,患者的病情远比表面看到的更为复杂,单一学科难以全面覆盖,只有通过多学科共同评估与干预,才能真正优化治疗效果,改善患者预后。
排版编辑:肿瘤资讯-jyy











 苏公网安备32059002004080号
苏公网安备32059002004080号


