快速进展性痴呆(RPD)是一组以1~2年内从独立生活状态快速进展至完全依赖为特征的异质性疾病,涵盖感染、免疫、肿瘤、代谢及神经退行性病变等多种病因,其中朊病毒病(如克雅病,CJD)是经典且致命的类型,而原发性中枢神经系统淋巴瘤(PCNSL)作为罕见的中枢神经系统原发恶性肿瘤,因部分病例临床表现与CJD重叠,且影像学、实验室检查易出现干扰信号,成为RPD鉴别诊断中的“隐形陷阱”。PCNSL年发病率约0.45/10万,其变异型“脑淋巴瘤病”更易模拟CJD的非典型表现,而脑活检虽为诊断金标准,但糖皮质激素等免疫抑制剂的提前使用可能改变疾病自然病程,导致活检结果非诊断性,进一步增加诊疗难度。本文报道1例以RPD为首发表现的PCNSL患者,历经18个月多线误诊与治疗,最终通过二次脑活检确诊并成功治疗的病例,结合文献分析诊断难点与鉴别要点,为临床提供参考。

病例介绍:69岁女性以快速进展性痴呆起病,多学科检查陷入朊病毒病诊断迷雾
基本情况
患者,69岁女性,既往有类风湿关节炎病史、10年前因乳腺癌行双侧乳腺切除术+激素治疗史及特发性震颤病史(长期服用普萘洛尔,病情进展后需加量),因“进行性神经功能恶化3个月” 入院。入院前3个月,患者出现认知功能进行性下降、嗜睡(每日睡眠14~16小时)、短期记忆丧失,新发双下肢无力并需借助助行器行走;追溯病史,入院前18个月已出现疲劳、恶心呕吐、步态不稳及向右侧倾倒倾向,症状呈渐进性加重。
辅助检查关键结果
影像学检查
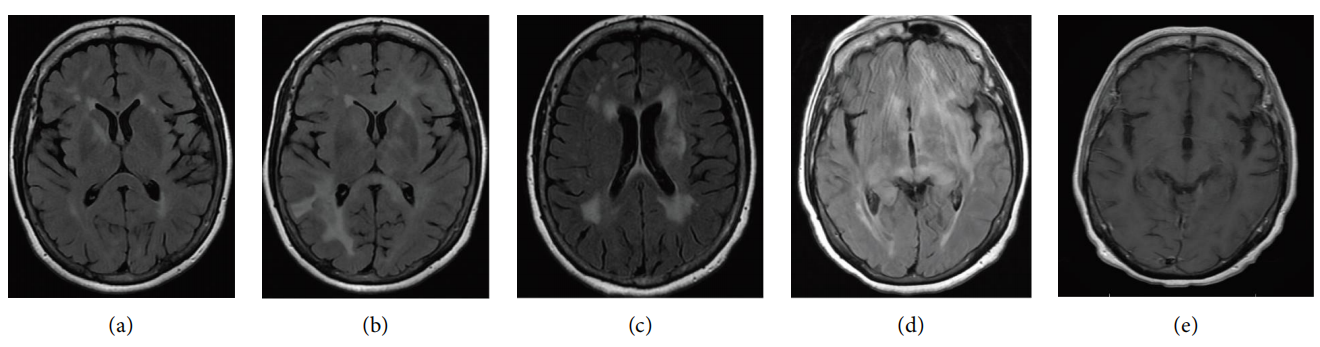
首次MRI(症状出现时,外院):脑MRI平扫+增强提示右侧颞叶、内囊前肢/基底节区及放射冠区白质信号异常,考虑脱髓鞘病变或急性播散性脑脊髓炎(ADEM),无明显占位效应。
随访MRI(症状出现3个月后):右侧颞叶病灶增大,侧脑室周围(左额、顶叶为主)出现多发新强化灶,提示病变进展;脊髓MRI未见异常。
入院前9个月MRI:新增2处强化病灶,右侧颞叶病灶持续强化;头颅至大腿中段PET-CT未见局灶性FDG高代谢灶,排除全身肿瘤转移或原发灶。
入院时MRI:幕上病灶进一步加重,病灶累及幕下区域,双侧胼周/扣带回、左放射冠、左基底节区及右顶叶外侧出现新强化灶,侧脑室室管膜边缘见新发强化,影像学表现与朊病毒病典型的灰质受累模式不符。
实验室检查
脑脊液(CSF)分析:多次腰穿结果显示蛋白升高(60-68mg/dL,参考值 17-50mg/dL)、髓鞘碱性蛋白升高(9.3-11.8ng/mL,参考值 0-4.7ng/mL),寡克隆带持续阴性,感染性指标(如病毒、细菌检测)均阴性;入院时 CSF 送至国家朊病毒病病理监测中心,结果显示实时震颤诱导转化试验(RT-QuIC)阳性、14-3-3γ蛋白升高(9154AU/mL,参考值 173-1999AU/mL),Tau蛋白正常(580pg/mL,参考值 0-1149pg/mL),提示98%朊病毒病可能性。
血清学检查:补体C3/C4、C反应蛋白、类风湿因子、血管紧张素转换酶、可溶性IL-2水平正常;自身免疫性脑炎/副肿瘤抗体谱、髓鞘少突胶质细胞糖蛋白抗体、水通道蛋白4抗体均阴性,排除自身免疫性或副肿瘤性神经系统疾病。
电生理与病理检查
脑电图(EEG):入院时EEG显示左额区显著宽尖波,呈1Hz周期性发放,右额区见少量独立宽尖波,提示癫痫发作风险升高,可能继发于左额区结构性病变,伴轻度弥漫性脑病。
脑活检:入院前9个月首次立体定向脑活检提示“局灶性富含巨噬细胞的白质病变,病因未明,倾向活动性炎症脱髓鞘病变”;入院后二次左额叶立体定向活检显示“非黏附性异型细胞浸润,细胞中等大小、染色质中度浓缩,弥漫累及胶质实质(无血管中心性分布)”,免疫组化示CD20、PAX5、BCL6、MUM1阳性,CD10、BCL-2、c-MYC、CD5、cyclin D1阴性,EBV原位杂交阴性,Ki67增殖指数升高;分子检测示免疫球蛋白重链基因重排阳性、MYD88 L265P突变阳性,FISH检测MYC、BCL-2、BCL6重排阴性,符合“非生发中心亚型原发性中枢神经系统弥漫大B细胞淋巴瘤” 诊断。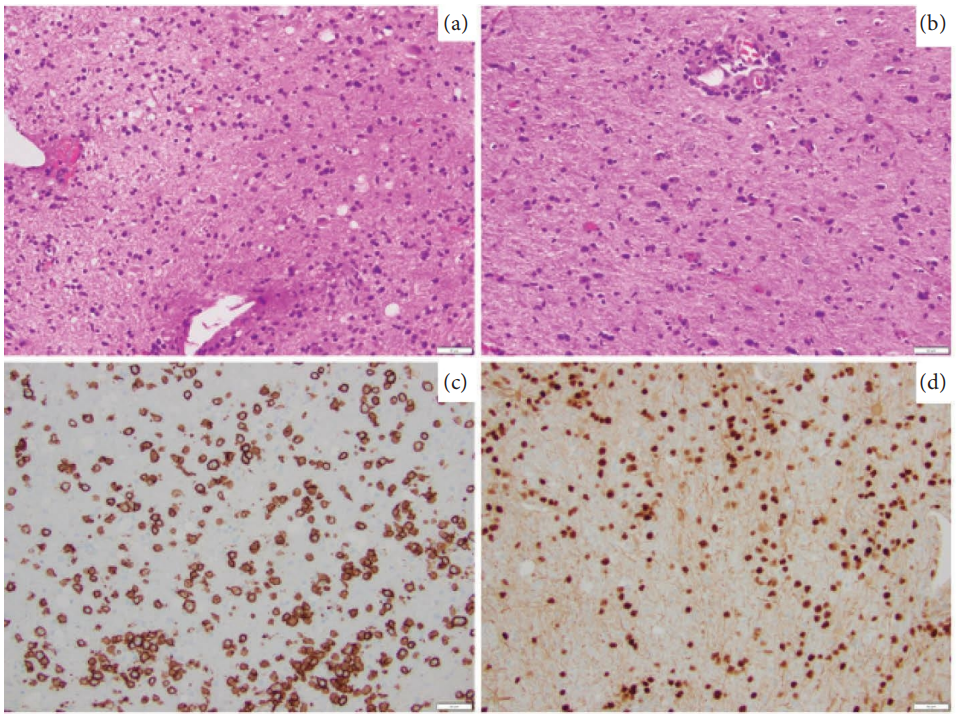
二次朊病毒检测:二次脑活检标本送至国家朊病毒病病理监测中心,朊病毒蛋白单克隆抗体(3F4)免疫染色阴性,排除CJD。
治疗经过:从误诊对症治疗到确诊精准干预,自体造血干细胞移植实现完全缓解
误诊阶段治疗(症状出现至入院前)
症状出现时:因MRI提示ADEM,且患者近期有流感感染史,予静脉甲泼尼龙1g/日×5天,症状轻度改善。
症状出现3个月后:因病灶进展、平衡障碍加重,再次予甲泼尼龙1g/日×3天,症状暂时缓解。
入院前9个月:神经肿瘤与神经免疫科会诊后,结合活检结果考虑“水通道蛋白4抗体阴性的视神经脊髓炎谱系疾病”,予利妥昔单抗1g(每2周1次,共2次),症状改善,后续口服泼尼松逐渐减量。
入院前3个月:患者出现持续复视,予环磷酰胺联合静脉免疫球蛋白(IVIG)治疗,症状无明显缓解,随后出现快速进展性认知下降、吞咽困难及言语障碍。
确诊后治疗(入院后)
化疗:入院第9天明确PCNSL诊断后,予静脉甲氨蝶呤3000mg/m²(总剂量5310mg)单药化疗,每14天1次;第3周期起加用利妥昔单抗,第7周期加用替莫唑胺。化疗第2周期(入院第23天)患者失语、吞咽困难显著改善,言语治疗评估后允许经口进食固体食物与稀液体;第7周期后可独立在跑步机行走10分钟。
自体造血干细胞移植(auto-HSCT):完成8周期化疗后,予卡莫司汀+噻替哌预处理,随后行auto-HSCT挽救治疗。移植后2个月复查脑MRI显示既往强化病灶完全消失,头颅至大腿中段PET-CT未见FDG高代谢灶,评估为PCNSL完全缓解。
随访情况
移植后8个月,患者神经系统症状无进展,影像学持续提示完全缓解,未出现朊病毒病相关症状(如肌阵挛、快速认知恶化),进一步排除朊病毒病诊断。
寻根溯源:解析PCNSL误诊关键因素,提炼RPD诊疗中肿瘤与朊病毒病的鉴别核心策略
病例核心困境:PCNSL与朊病毒病的鉴别难点
本例诊疗过程长达18个月,核心挑战在于PCNSL的非典型表现与朊病毒病生物标志物假阳性的叠加干扰,具体可从三方面解析:
临床表现重叠:PCNSL与CJD均可表现为RPD,本例患者早期出现认知下降、步态不稳,与文献报道的“PCNSL相关RPD更易伴记忆障碍、言语异常、步态异常,少见头痛、癫痫、肌阵挛”特点相符,但这些症状缺乏特异性,难以与CJD鉴别。需注意的是,CJD患者中位生存期仅5个月,而本例患者从症状出现至确诊已18个月,且经淋巴瘤治疗后显著缓解,病程与朊病毒病的快速致命性不符,这是重要的临床鉴别线索。
影像学不典型性:PCNSL典型MRI表现为T1等/稍高信号、T2低信号、强化明显,多位于脑室周围,但本例早期以白质病变为主,首次MRI拟诊ADEM,后续病灶进展仍缺乏淋巴瘤典型的占位效应,与朊病毒病“灰质受累(基底节、丘脑、皮层)”的模式差异未被早期识别;直至二次MRI出现室管膜强化、幕下受累,才提示肿瘤性病变可能,提示影像学动态变化对鉴别诊断的重要性。
生物标志物假阳性:RT-QuIC与14-3-3蛋白是朊病毒病的重要诊断指标,RT-QuIC特异性高达98%~100%,但文献已报道其在中枢神经系统炎症(如自身免疫性脑炎、类固醇反应性脑炎)中可出现假阳性,机制可能与炎症导致的神经元损伤释放异常蛋白有关;14-3-3蛋白为非特异性神经元损伤标志物,在卒中、脑炎、肿瘤中均可能升高。本例中,RT-QuIC与14-3-3γ假阳性推测因PCNSL导致的神经元破坏,二次活检朊病毒蛋白染色阴性进一步证实这一结论,提示“生物标志物阳性需结合临床与影像学综合判断,不可单独作为确诊依据”。
治疗对诊断的影响:免疫抑制剂的“双重作用”
本例首次活检结果倾向“炎症脱髓鞘病变”,与早期使用糖皮质激素、利妥昔单抗密切相关:糖皮质激素可抑制PCNSL细胞增殖,导致肿瘤细胞减少、病灶缩小,甚至出现“假性脱髓鞘样改变”,降低活检阳性率;利妥昔单抗作为B细胞清除剂,可能进一步减少淋巴瘤细胞数量,掩盖病理真相。文献显示,约30%~50% PCNSL患者在免疫抑制剂治疗后会出现影像学或病理“假阴性”,延误诊断,因此临床对RPD患者使用免疫抑制剂前,需尽可能排除肿瘤性病变,尤其是在非侵入性检查无法明确病因时,应尽早考虑脑活检。
PCNSL的诊疗启示:从“误诊”到“精准”的关键策略
诊断策略:对RPD患者,需遵循“先非侵入性检查,后侵入性检查”的流程,但当影像学、实验室检查矛盾(如本例RT-QuIC阳性但MRI为白质受累)或治疗无应答时,应尽早行脑活检——二次活检是本例确诊的关键,提示“首次活检阴性不能完全排除PCNSL,需结合临床进展重复病理评估”。此外,分子检测(如MYD88突变、免疫球蛋白基因重排)对PCNSL诊断至关重要,尤其是在病理形态不典型时。
治疗策略:PCNSL对甲氨蝶呤为基础的化疗敏感,本例患者经甲氨蝶呤联合利妥昔单抗、替莫唑胺治疗后达到缓解,后续auto-HSCT巩固疗效,符合当前PCNSL治疗指南;需注意的是,PCNSL患者治疗后需长期随访影像学(如MRI、PET-CT),监测复发,而本例移植后8个月持续缓解,证实规范治疗的有效性。
小结
本病例报道1例69岁女性因PCNSL表现为RPD,历经18个月误诊(先后考虑ADEM、视神经脊髓炎谱系疾病、朊病毒病),最终通过二次脑活检(结合免疫组化与分子检测)确诊,经甲氨蝶呤为基础的化疗联合auto-HSCT达到完全缓解。该病例提示:
PCNSL是RPD的可治疗病因,其临床表现与影像学可能模拟炎症性或朊病毒病,需警惕“非典型表现”;
RT-QuIC与14-3-3蛋白存在假阳性可能,尤其在中枢神经系统肿瘤或炎症时,诊断需结合病程、影像学及病理综合判断;
免疫抑制剂可能掩盖PCNSL病理特征,对疑似病例应尽早行脑活检,必要时重复活检,分子检测可提高诊断准确性。
关于以快速进展性痴呆(RPD)为表现的原发性中枢神经系统淋巴瘤(PCNSL),下列说法正确的是:
A.首次脑活检提示“炎症脱髓鞘病变”时,若治疗无应答,需考虑重复活检以排除PCNSL
B.脑脊液RT-QuIC试验特异性100%,阳性即可确诊朊病毒病,排除PCNSL
C.PCNSL典型MRI表现为灰质(基底节、丘脑)受累,与朊病毒病影像学完全一致,无法鉴别
D. PCNSL对甲氨蝶呤为基础的化疗无应答,治疗首选手术切除病灶
E. 朊病毒病患者中位生存期约18个月,本例患者病程符合朊病毒病特点
上一期《【寻根溯源】免疫治疗时代,我们如何为ALL患者精准选择HSCT时机?》的答案为C
Lei Y, Asharf A, Amos J, et al. Diagnostic Odyssey: Primary CNS Lymphoma (Lymphoma Cerebri) Presenting as Rapidly Progressive Dementia[J]. Case Reports in Hematology, 2025, 2025(1): 8819799.
排版编辑:Mathilda











 苏公网安备32059002004080号
苏公网安备32059002004080号


