免疫治疗正重塑晚期肺癌生存格局,长生存已成为评估疗效的重要标准。替雷利珠单抗展现突破性生存优势,无论鳞癌或非鳞癌,让1/3患者活过4年,持续治疗人群4年OS率约高达90%以上,刷新了晚期肺癌免疫治疗生存纪录。与此同时,替雷利珠单抗在肺癌全线治疗中都展现出了卓越的生存获益。RATIONALE-315研究开启围术期免疫治疗新格局,41% pCR率为早中肺癌"临床治愈"带来希望;RATIONALE-312研究建立ES-SCLC一线免疫治疗新标准,1/4患者活过3年。基于确证性Ⅲ期临床证据,替雷利珠单抗成为2025版CSCO指南中唯一获五大适应症全人群最高级别推荐的PD-1抑制剂。本期【肿瘤资讯】特别邀请上海市东方医院 周斐教授进行专访,以飨读者。
本期特邀专家——周 斐 教授
上海市东方医院 肿瘤科
医学博士,副主任医师,副教授,博士生导师
IASLC 全球多学科实践标准委员会 委员
中国临床肿瘤学会非小细胞肺癌专委会 委员兼秘书
中国临床肿瘤学会小细胞肺癌专委会 委员
中国临床肿瘤学会转化医学专委会 委员
中国抗癌协会非小细胞肺癌专委会 委员兼秘书
中国抗癌协会青年理事会 青年理事
上海市申康青年岗位能手
上海市青年科技英才“扬帆”计划
上海市“医苑新星”青年医学人才
上海市浦东新区卫健委拔尖人才青年项目
CSCO“35 under 35”“最具潜力青年肿瘤医师”、“科研达人奖”
以一作或通讯作者在Nat Rev Clin Oncol, Lancet Oncol, Signal Transduction Targeted Ther, J Thorac Onocl等期刊发表SCI论文20余篇
担任Ann Oncol, Cell Host & Microb, JNCC, BMC Medicine等期刊审稿人
2025 CSCO指南更新,替雷利珠单抗获双指南五项I级推荐
Q1.替雷利珠单抗作为肺癌获批适应症最多的原研免疫药物,已然成为肺癌免疫治疗标准方案,请您结合2025版CSCO指南更新,谈谈替雷利珠单抗相关更新内容对临床实践的指导作用?
周斐教授:肺癌作为我国高发癌种之一,其治疗进展备受关注,尤其是在免疫治疗,2025年CSCO指南带来了令人振奋的消息。新版指南的两大新突破主要体现在:一是 “中国元素”增多,充分展现了中国肿瘤诊疗的独特优势;二是新版指南引入更多创新药物和优化方案,使得肿瘤治疗可及性和有效性显著提升。同时,CSCO指南内容充分考虑了中国人群临床试验、可及性药物、NMPA审批情况、医保覆盖等多种情况,其治疗推荐符合中国临床实践需求。
众所周知,近年来我国抗肿瘤药物研发成果卓著,2015年—2024年全球共批准了393款抗肿瘤药物。同期, 中国国家药品监督管理局( NMPA)共批准了158款抗肿瘤新药, 其中72款新药为我国原研产品。免疫检查点抑制剂是关注肺癌治疗医生接触比较多的一类抗肿瘤新药,并且这类药物在临床使用有近10年的时间,无论是疗效还是安全性,都经过了临床的广泛验证,为广大肺癌患者提供了更好的治疗手段和显著的生存获益。
根据CSCO最新指南,替雷利珠单抗(Tislelizumab)作为我国原研的免疫治疗药物,基于其在肺癌治疗中的表现卓越,成为唯一获得CSCO指南五大适应症全人群Ⅰ级推荐的免疫检查点抑制剂。此次CSCO非小细胞肺癌及小细胞肺癌诊疗指南的更新,替雷利珠单抗凭借扎实的临床证据,正式确立了其在肺癌全病程管理中的重要治疗作用。替雷利珠单抗自获批以来,先后在肺癌领域获批鳞状NSCLC一线、非鳞状NSCLC一线、NSCLC二线及后线、广泛期小细胞肺癌一线及可手术NSCLC围术期治疗五大适应症。本次指南更新,除延续替雷利珠单抗在晚期NSCLC的三项I级推荐之外,其在广泛期小细胞肺癌和可手术NSCLC围术期治疗的推荐均上调至I级推荐。
本次推荐不仅反映了替雷利珠单抗在临床应用中的广泛认可,符合CSCO指南更新精神,同时也为肺癌患者的治疗带来了新的希望。随着指南的发布,医保的覆盖,替雷利珠单抗的推荐将有助于更多的肺癌患者获得高效、可及、可负担的治疗方案。
替雷利珠单抗演绎晚期NSCLC免疫治疗价值,长生存指标彰显真实临床获益
Q2. 在RATIONALE-304/307研究中,替雷利珠单抗治疗展示出“长拖尾效应”,请您谈谈替雷利珠单抗长生存数据的临床意义,以及在临床实践中优化治疗策略?
周斐教授:众所周知,免疫治疗具有独特的治疗特点,就是部分晚期患者在接受治疗后会出现长期生存。从生存曲线上来看,表现出“长拖尾的效应”。这部分患者从免疫治疗中获得了持续的免疫应答,从而很好的控制疾病,甚至在完成治疗乃至停药以后,仍然能够继续从这种持续的免疫应答中获益。
机制层面,“长拖尾效应”的产生主要归功于免疫细胞的“记忆功能”。T淋巴细胞在清除癌细胞的过程中,部分会转化为记忆性T淋巴细胞。这些具备记忆的免疫细胞能够长期存留,对清除残余癌细胞、防止复发以及实现患者的长期生存至关重要。随着免疫治疗的广泛应用,受益于“长拖尾效应”,肺癌患者长期生存正逐步成为现实,肺癌也进入了一个慢病化管理时代。
KEYNOTE 189研究显示帕博利珠单抗联合化疗较单纯化疗治疗晚期EGFR/ALK野生型非鳞NSCLC患者的总生存得到有效提升,整体人群5年生存率为19.4%,单纯化疗作为对照组,5年生存率仅仅只有11.3%;KEYNOTE 407研究也取得一致的结果,患者5年生存率由对照组的9.7%提升至18.4%,证实免疫治疗可以改善约1/5患者的长期预后。
替雷利珠单抗相关研究结果再次补充和巩固免疫治疗长生存证据。RATIONALE-304长随访结果显示替雷利珠单抗联合化疗组的4年总生存率达到32.8%;同样,RATIONALE-307研究长随访结果显示,替雷利珠单抗联合化疗一线治疗晚期肺鳞癌显著延长患者生存,4年总生存率达32.2%。无论鳞癌或非鳞癌,已全面实现三分之一患者活过4年。从研究曲线不难观察到,接受免疫治疗患者在42个月后的生存进入平台期,有望后续维持持久、稳定的肿瘤缓解。
研究还发现,年轻、体能状态较好、PD-LI表达水平或TMB较高以及持续治疗患者往往更容易获得“长拖尾效应”。近期公布的RATIONALE-304/307研究中完成≥35周期的替雷利珠单抗长治疗(Long-term exposure, LTE)人群4年OS率分别高达89.3%和97.5%(图1-2),相比ITT人群4年OS率提升超55%。因此,结合患者情况,若能持续、规范完成至少2年的免疫治疗,将极大地改善患者的长期预后,突破晚期患者生存瓶颈。
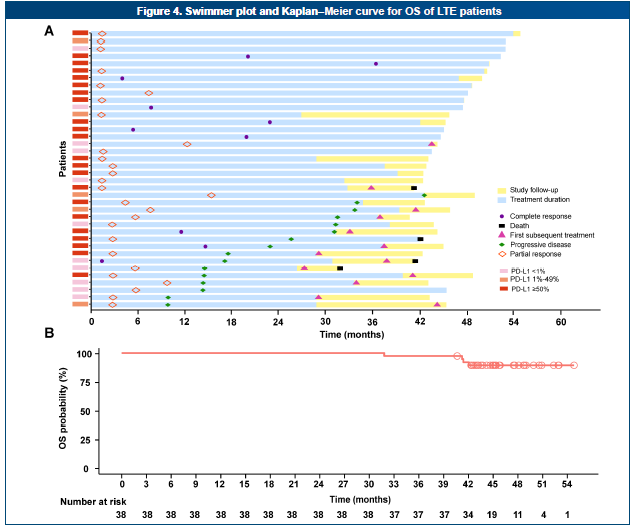
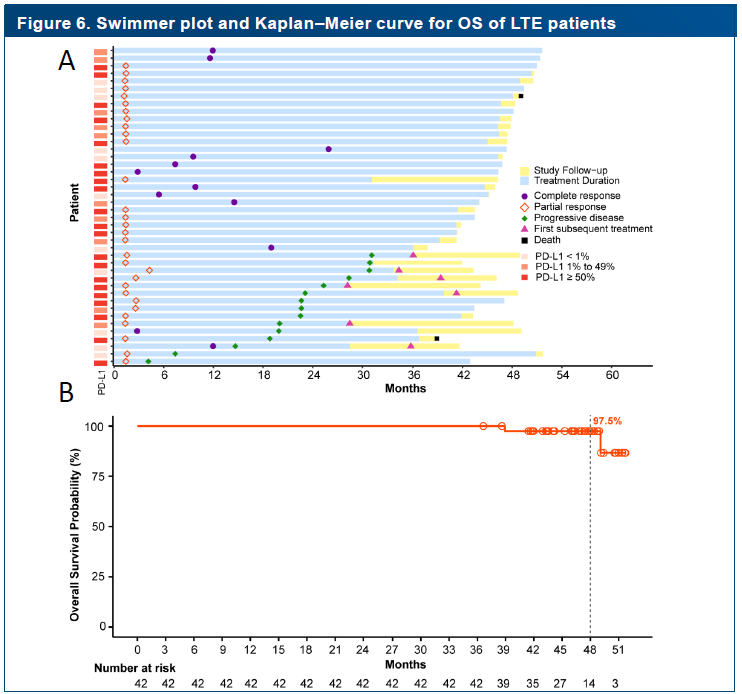
通过精准筛选优势人群并确保规范化的持续治疗,免疫治疗可使约1/3晚期肺癌患者获得4年以上长期生存,部分患者甚至可能实现临床治愈。这标志着肺癌诊疗正从"延长生存"向"追求治愈"发生关键性的转变。
免疫治疗策略拓展进一步提升疗效,扩大受益人群
Q3. 随着免疫治疗成为晚期非小细胞肺癌(NSCLC)的标准治疗手段,其联合策略不断拓展,从经典的免疫联合化疗,到联合抗血管生成药物、ADC乃至双特异性抗体,治疗选择日益丰富。您如何看待这些免疫治疗策略的持续改进?
周斐教授:时至今日,免疫治疗成为晚期、中期以及早期肺癌治疗中不可或缺的重要手段,尤其对于驱动基因阴性的非小细胞肺癌患者。目前也在尝试多种联合治疗策略,通过和免疫治疗产生协同作用,达到1加1大于2的治疗效果。其中,抗血管生成治疗和免疫治疗的联合是目前非常热门的研究领域。抗血管生成治疗可使异常的肿瘤血管向正常化转变,促进更多的免疫杀伤性细胞进入肿瘤微环境,从而与免疫治疗形成协同效应。这一思路为拓展免疫治疗联合策略提供了非常扎实的理论支撑。
近期公布的免疫联合抗血管生成治疗的多项研究取得了不错的进展,理论基础在临床实践中得到了进一步证实。如今年ASCO大会上公布的III期CAMPASS研究,既PD-L1单抗(贝莫苏拜单抗)联合安罗替尼头对头对比帕博利珠单抗一线治疗驱动基因阴性且PD-L1表达≥1%的晚期NSCLC患者。该联合方案将免疫单药的中位PFS由 6-7个月显著提升至11个月,特别是在PD-L1表达≥50%的亚组分析中,PFS获益更为显著,从免疫单药组的7.2个月延长至13.3个月。CAMPASS研究的成功证实抗血管生成药物与免疫检查点抑制剂具有协同作用,联合治疗后可以进一步延长免疫治疗的持续获益。
同时我们注意到,除了免疫和抗血管生成治疗的联合,目前双特异性抗体类药物,比如靶向 PD-1 和 VEGF 的双特异性抗体,也是近些年取得快速进展的领域。HARMONi-2这项关键的III期研究对PD-1/VEGF双特异性抗体(依沃西单抗)和帕博利珠单抗单药一线治疗PD-L1表达阳性(PD-L1 TPS≥1%)的局部晚期或转移性NSCLC进行了头对头的比较,研究结果证实,在PD-L1阳性的晚期NSCLC患者中,依沃西单抗相比帕博利珠单抗显著延长了患者的中位无进展生存期(mPFS),mPFS从5.82个月延长至11.1个月。同时,也观察到了治疗有效率的提升,以及OS的获益趋势。同时,可以看到依沃西单抗在晚期肺鳞癌患者中也取得了很好的治疗作用。既往我们知道VEGF类的单抗是鳞癌患者治疗的一个禁区,但是由于这种双靶的联合,可以使药物更加聚集在肿瘤微环境中,从而减少了对正常血管的影响,因此在鳞癌患者中,同样观察到了很好的协同作用。CAMPASS研究和HARMONi-2研究两项III期研究证实, PD-1联合VEGF可能成为晚期驱动基因阴性 PD-L1 阳性NSCLC患者一种新的治疗选择。
ADC药物在NSCLC后线治疗中展现出非常有前景的治疗结果,具备了重塑肺癌治疗格局的潜力。芦康沙妥珠单抗是首个获批肺癌适应症的TROP2 ADC,其获批主要基于一项II期研究,主要入组经过靶向治疗以及含铂双药化疗后HER2敏感突变的患者,使用芦康沙妥珠单抗相比标准的二线治疗多西他赛,显著提高了有效率,延长PFS。同时,靶向HER2的ADC药物也已在后线治疗中获得适应症批准。随着研究进展,ADC在晚期NSCLC中的应用正逐步从后线治疗向前线治疗拓展。在驱动基因阴性患者中,II期OptiTROP-Lung01研究进一步探索了芦康沙妥珠单抗联合PD-L1抑制剂(塔戈利单抗)在驱动基因阴性晚期非鳞NSCLC一线治疗中的应用,整体人群中确认的ORR达到59.3%,中位持续缓解时间(DoR)达到16.5个月,mPFS达15个月。同样,II期TROPION-Lung02研究结果显示Dato-DXd 联合PD-1单抗一线治疗晚期或转移性非小细胞肺癌(a/mNSCLC),整体人群中确认的ORR为54.8%,mPFS达到11.2个月。目前,我们中心也正在开展芦康沙妥珠单抗联合帕博利珠单抗在PD-L1≥1%以及晚期一线人群中的III期研究。这些研究有望为ADC在NSCLC一线治疗中的应用提供重要循证依据。
综上所述,免疫治疗联合抗血管生成治疗以及ADC药物,已经初步展现出了非常好的协同作用。部分III期研究,包括HARMONi-2等,目前已经成为晚期PD-L1阳性肺癌患者的标准治疗的策略之一。未来,正在开展中的III期研究,需进一步优化精准治疗策略,筛选获益人群,探索更高效的联合模式,推动肺癌治疗格局的持续革新。
总结
随着替雷利珠单抗在肺癌治疗中的成功应用,目前已经成为全球唯一,全线获益,全面医保和指南一致推荐的免疫治疗药物。未来的研究方向将更加关注如何优化免疫治疗,从后线到前线,从晚期到早期肺癌进一步提高患者的生存率。同时,ADC、抗血管生成等其他治疗也在不断探索中,期待未来持续扩充研究证据,助力我国肺癌治疗体系的规范化与精准化发展。
排版编辑:肿瘤资讯-王俊澔











 苏公网安备32059002004080号
苏公网安备32059002004080号


