病史摘要:患者,女性,70岁,因“左侧乳腺癌术后1月”入院,术后病理诊断 左侧乳腺癌(pT2N0(sn)M0 II期 luminalB型)。因有辅助化疗指征,拟返院行化疗。患者既往有:肺大疱;卵巢肿物。
症状体征:入院体格检查无特殊。
诊断方法:石蜡病理提示:1. 组织学类型:乳腺浸润性癌,非特殊类型。2. 组织学分级:评分 7/9分,Nottingham II级。3. 免疫组化:10号片浸润癌ER60%(+)、PR(-)、Ki-67 20%(+)、Her-2(3+)。
治疗方法:EC-THP,具体使用药物及剂量为表柔比星90mg/m2,环磷酰胺600mg/m2,序贯白蛋白紫杉醇260mg/m2,曲妥珠单抗8mg/kg首剂、6mg/kg后续,帕妥珠单抗840mg首剂、420mg后续。使用化疗药物期间使用艾多(硫培非格司亭注射液6mg)进行预防升白细胞处理。
临床转归:第1疗程化疗结束后患者出现IV度中性粒细胞减少,并且合并粒缺性发热,经抗感染、升白细胞、营养支持等治疗后患者恢复正常;第2疗程始降低化疗药物剂量,患者耐受性好,在粒细胞支持下患者未出现II度及以上中性粒细胞减少及粒缺性发热的事件。患者目前已顺利完成第5疗程化疗联合靶向治疗,辅助治疗仍在继续。
适合人群:肿瘤科;乳腺科
关键词:中性粒细胞减少;粒缺性发热;老年性乳腺癌;硫培非格司亭注射液
前言
随着社会人口老龄化的趋势日益明显,老年乳腺癌患者的数量正在逐年上升。老年人群体往往伴有多种基础疾病,体力状态较弱,认知功能有所下降,以及脏器功能衰退等特点,这使得他们成为一个需要特别关注的特殊群体。目前,大多数临床试验很少包括老年患者,导致针对这一人群的高证据级别治疗建议相对缺乏。然而,现有指南认为,不应仅因年龄因素就剥夺老年患者接受全身治疗的权利,因为这可能会提高他们复发和转移的风险。本文旨在通过报告一例老年乳腺癌患者在术后辅助治疗的经历和管理过程,为老年乳腺癌患者的全身治疗提供一些临床实践的见解。
临床资料
一般资料
患者,女性,70岁,因“左侧乳腺癌术后1月”于2021年8月21日入院。
现病史:患者于2021年7月12日于我院查乳腺彩超:左侧乳腺小囊肿声像(BI-RADS 2类),左侧乳腺实性结节声像(BI-RADS 4a类,建议进一步检查),右侧乳腺未见占位(BI-RADS 1类)。乳腺钼靶:双侧乳腺外上象限结节,BI-RADS 3类;左乳上象限不对称斑片状致密影,BI-RADS 4a类。我院查乳腺MR:左侧乳腺上象限可见一肿块样强化灶:形态为卵圆形,边缘不光滑,见毛刺征,内部环形强化,动态增强曲线呈流出型,增强早期强化显著。病灶最大层面约20mm×26mm×23mm,靠近乳头、胸壁、皮肤未见直接累及。平扫病灶周边实质部分DWI呈高信号,ADC图呈低信号,T2WI呈高信号,T1WI呈低信号。另左乳外上象限可见一直径约9mm的结节影,信号及强化方式与上述病灶类似。考虑左侧乳腺上象限肿块影,考虑乳腺癌伴内部坏死,BI-RADS 6类。左乳外上象限结节,拟乳腺癌子灶与乳内淋巴结(不除外转移灶)相鉴别。于我院行左侧乳腺肿物穿刺,病理提示:(左乳肿物)乳腺浸润性癌,非特殊类型。免疫组化:ER60%(+)、PR(-)、AR70%(+)、E-cad(+)、P53 70%(+)、Ki-67 25%(+)、Her-2(3+)。我院完善其他全身检查未见转移迹象。2021-7-22于我院行左侧乳房单纯切除术+前哨淋巴结探查术;术后病理示:1. 组织学类型:乳腺浸润性癌,非特殊类型。2. 组织学分级:评分 7/9分,Nottingham II级(腺管形成3分;核异型2分;核分裂2分)。3. 镜下肿瘤最大径:2.7cm。4. 肿瘤坏死:无。5. 导管原位癌:浸润性癌周围可见中级别导管原位癌。6. 切缘:(基底切缘)切片未见癌。7. 脉管侵犯:未见癌侵犯。8. 神经侵犯:未见癌侵犯。9. 乳头侵犯:未见癌侵犯。10. 皮肤侵犯:未见癌侵犯。11. 微钙化:无。12. 瘤旁及其他病变:镜下见乳腺导管内乳头状瘤。13. 缝线处结节镜下为淋巴结,切片未见癌。14. 前哨淋巴结:(左前哨淋巴结①0/1)(左前哨淋巴结②0/1)(左前哨淋巴结③0/1)淋巴结未见癌。15. 免疫组化:10号片浸润癌ER60%(+)、PR(-)、AR45%(+)、CK5/6灶性(+)、P53 30%(+)、Ki-67 20%(+)、Her-2(3+);14号片导管上皮ER(班驳+)、CK5/6(+)、P63示肌上皮存在。总结:左侧乳腺单纯切除标本,乳腺浸润性癌(非特殊类型),Nottingham II级,pT2Nsn0M0 IIA期。患者术后恢复良好,患者于我科行输液港植入术,过程顺利,因拟行术后辅助治疗入院。
既往史:患者平素身体健康。入院期间胸部CT发现右侧肺大泡,无临床症状;腹部CT发现卵巢肿物;否认肝炎史。否认结核史。否认疟疾史。否认脑血管病史。否认精神病史。否认其他手术史。否认外伤史。否认输血史。否认食物、药物过敏史。预防接种史不详。否认高血压史。否认心脏病史。否认糖尿病史。
个人史:出生于原籍,无烟酒、药物等嗜好,否认冶游史,无疫区、疫水接触史,无工业毒物、粉尘、放射性物质接触史。已婚已育,配偶及子女体健。
家族史:否认家族中有恶性肿瘤病史、遗传性病史及精神病史等。
疾病治疗难点及决策:
老年乳腺癌的全身治疗如何选择及治疗期间的病人管理是此例患者治疗难点。老年人的生理机能差异很大,并且伴随疾病各不相同,及部分患者及家属对于化疗的抗拒等情绪给临床治疗带来了不少难度。尤其是化疗的副作用,如常见的骨髓抑制,胃肠道反应,发热等化疗相关并发症,需要临床医师综合评估患者的生理年龄、合并疾病、体能状态、预期寿命、身体脏器机能等多方面的因素进行方案的最终制定。此例患者体力评分1分,既往无基础疾病,通过综合评估认为此例患者可耐受常规的治疗方案,具体方案为EC-THP。但需在治疗期间注意骨髓抑制的预防及心脏的保护。
诊疗相关检查
2021年8月26日、2021年8月28日、2021年8月30日、2021年9月2日、2021年10月1日、2021年10月21日、2021年11月1日、2021年12月6日血常规变化。
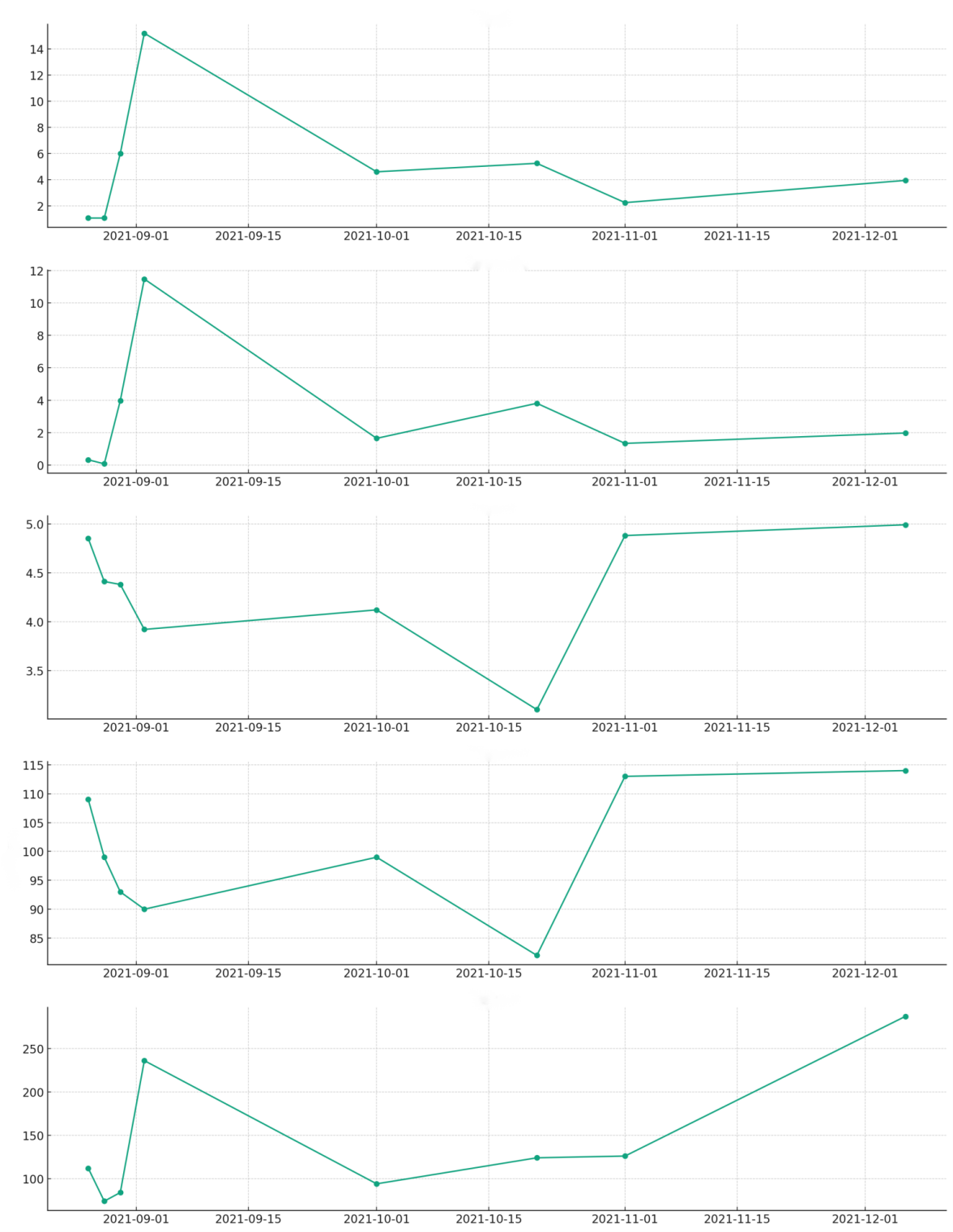
图1.血常规检查
诊断与鉴别诊断
诊断:1.手术后恶性肿瘤化学治疗;2.左侧乳腺癌(pT2Nsn0M0 IIA期 luminalB型);3.肺大泡;4.卵巢肿物。
鉴别诊断:病理活检诊断明确,无需鉴别。
治疗
术后辅助治疗采纳EC-THP方案,具体药物及其剂量包括:表柔比星150mg(等效于体表面积计算的90mg/m2)和环磷酰胺1g(等效于体表面积计算的600mg/m2)依次使用,紧随其后的是白蛋白紫杉醇(按体表面积计算的260mg/m2),曲妥珠单抗的初始剂量为8mg/kg,继续治疗剂量调整为6mg/kg,帕妥珠单抗的初始剂量为840mg,随后调整为420mg。治疗周期为每三周进行一次。
治疗结果、随访及转归
患者于2021年8月21日完成了第一疗程的辅助化疗。2021年8月28日,由于IV度骨髓抑制和中性粒细胞减少性发热,患者被住院治疗。治疗措施包括对症抗感染治疗(使用头孢哌酮舒巴坦3g,每12小时一次),短效升白细胞治疗(应用重组人粒细胞集落刺激因子300ug,每天一次),以及营养支持(确保热量摄入和水电解质平衡)。五天后,患者体温恢复正常,白细胞数回升至正常范围,随后顺利出院。患者在2021年9月24日、10月26日和11月20日顺利完成了术后第二、三、四疗程的化疗。从第二疗程开始,化疗药物的剂量被下调15%,同时使用硫培非格司亭注射液6mg进行升白细胞预防处理。2021年12月18日,患者接受了第五疗程的术后辅助治疗,过程顺利。从第二个疗程开始,血常规复查未发现Ⅱ度及以上的中性粒细胞减少,Ⅰ度骨髓抑制得到了适当的短效升白细胞治疗。在治疗期间,定期的复查未发现复发或转移现象。疗效评估为疾病稳定(SD)。目前,患者仍在继续接受辅助治疗阶段的治疗。
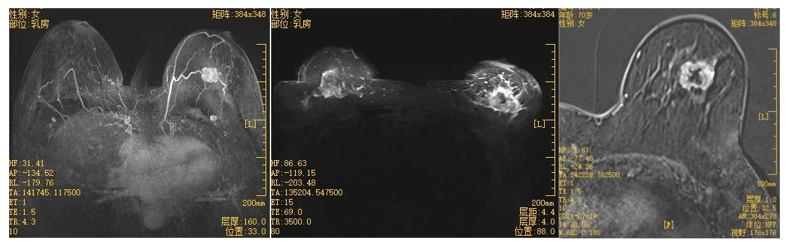
图3.患者MRI检查
讨论
世界卫生组织国际癌症研究机构(IARC)发布的2020年最新全球癌症数据显示,2020年全球新增癌症患者约1930万,其中乳腺癌占11.7%,成为全球新诊断人数最多的癌症;乳腺癌死亡人数为680,000人,死亡人数在所有癌症中排名第四[1]。术后辅助化疗是乳腺癌的重要治疗方法,辅助化疗可使乳腺癌死亡率平均降低约1/3[2]。NCCN 和 ESMO 指南将术后辅助化疗列为乳腺癌的标准治疗方法。
本病例展示了老年乳腺癌患者在辅助全身治疗方案选择及化疗期间管理的挑战。老年患者接受全身治疗时面临诸多争议和不确定性,这与他们常伴随的基础疾病多样性、病情复杂性、脏器功能降低及认知能力减弱等因素有关。尽管临床治疗中存在难度,我们不能因此而剥夺这一人群的治疗机会。老年患者的生理年龄和身体机能可能有较大差异,因此,仅有通过系统和综合评估,才能为不同的老年患者制定出个性化的治疗方案。2012年版欧洲老年肿瘤学会关于老年乳腺癌的指南推荐使用老年人健康综合评估(CGA)对老年患者进行评估[3],并在决定进行化疗前,充分告知患者及家属老年人群接受化疗的副作用风险高于普通人群,确保他们充分理解后再进行治疗。
化疗的最常见副作用包括骨髓抑制、胃肠道反应和脱发等,其中骨髓抑制尤其需引起重视。特别是当患者出现中性粒细胞减少性发热(FN)时,不仅增加治疗成本、延迟治疗过程,还可能导致患者死亡的严重后果。根据FN的风险分级及并发症评估,决定是否采取一级预防措施[4]。中性粒细胞减少症是由骨髓抑制性化疗药物所致的一项主要不良反应,其程度和持续时间与患者的感染风险乃至死亡风险紧密相关。肿瘤患者一旦出现发热性中性粒细胞减少(FN),可能会导致化疗药物剂量减少或治疗延期,进而降低治疗效果,还可能引发严重的感染并发症,甚至致命。大多数标准剂量的化疗方案可导致中性粒细胞减少持续6至8天,伴有严重的FN并发症,约20%至30%的患者需要住院治疗。在当前的医疗条件下,当患者的中性粒细胞减少症持续时间超过21天时,其感染率显著升高。FN患者中,感染或潜在感染的发生率超过60%,菌血症发生率超过20%,FN的死亡率相对较高,实体瘤、淋巴瘤和白血病患者的FN致死率分别为8.0%、8.9%和14.3%[5]。为预防化疗后出现中性粒细胞减少,我们在化疗结束后24-48小时内通过皮下注射硫培非格司亭注射液6mg采取一级预防措施。实践证明,通过这种预防措施,我们成功控制了患者的骨髓抑制情况。
硫培非格司亭,作为聚乙二醇化的重组人粒细胞刺激因子(PEG-rhG-CSF),通过特异性修饰提高了疗效,减少了血浆清除率,延长了半衰期。与传统的重组人粒细胞集落刺激因子相比,其能显著提高治疗效果。本病例中,虽然已采用硫培非格司亭进行了一级预防,但患者在第一疗程后仍出现了粒缺性发热[6],说明在没有采取预防措施的情况下,化疗的风险将更高。在处理患者后续治疗中出现的骨髓抑制问题时,我们将继续运用我们丰富的临床经验,实施一系列综合管理措施。这些措施旨在确保患者的安全和优化治疗效果。我们将密切监测患者的病情变化,根据其具体情况灵活调整治疗方案。在必要时,我们可能会重新评估并恢复到化疗的标准剂量,以期达到最佳的治疗效果。
这一案例强调了在临床实践中,对于老年乳腺癌患者的辅助化疗,应更加积极地采取一级预防措施,以减少由化疗引起的严重不良反应。
[1]Zhang, Yan et al. “Changes of Tumor Markers in Patients with Breast Cancer during Postoperative Adjuvant Chemotherapy.”Disease markers vol. 2022 7739777. 19 May. 2022, doi:10.1155/2022/7739777
[2]Early Breast Cancer Trialists' Collaborative Group (EBCTCG)et al. “Comparisons between different polychemotherapy regimens for early breast cancer: meta-analyses of long-term outcome among 100,000 women in 123 randomised trials.” Lancet (London, England) vol. 379,9814 (2012): 432-44. doi:10.1016/S0140-6736(11)61625-5
[3]中国老年乳腺癌治疗共识专家组. 中国老年乳腺癌治疗专家共识(2018)[J]. 协和医学杂志, 2018(4):307-312.
[4]中国临床肿瘤学会指南工作委员会. 肿瘤放化疗相关中性粒细胞减少症规范化管理指南[J]. 中华肿瘤杂志, 2017, 39(11):11.
[5]肿瘤放化疗相关中性粒细胞减少症规范化管理指南.中华肿瘤杂志, 2017, 39(11) : 868-868. DOI: 10.3760/cma.j.issn.0253-3766.2017.11.011
[6]硫培非格司亭注射液说明书[EB/OL].2019-12-23[2020-03-12].https: / /redsenol.com/24237.html.
排版编辑:肿瘤资讯-momo











 苏公网安备32059002004080号
苏公网安备32059002004080号


