
李贺, 左婷婷, 曾红梅, 等. 不同年龄女性乳腺癌患者的临床特征及预后分析[J]. 中华肿瘤杂志, 2021, 43(1):126-131.
DOI: 10.3760/cma.j.cn112152-20191212-00801
目的
分析不同年龄段女性乳腺癌患者的5年净生存率以及发病年龄与乳腺癌死亡风险的关系。
方法
回顾性收集2006—2010年北京市4所医院北京户籍的乳腺癌患者首诊病例资料。共纳入浸润性、原发性女性乳腺癌患者3470例,随访截至2018年12月31日,获取全部患者的生存信息。采用寿命表法分析各年龄组乳腺癌患者的5年净生存率,采用Cox比例风险模型分析不同年龄组乳腺癌患者发生乳腺癌死亡的风险,采用限制性立方样条模型分析发病年龄与乳腺癌死亡风险之间的剂量反应关系。
结果
3470例女性乳腺癌患者的平均年龄为53.2岁,其中45~54岁年龄组发病人数最多(1289例),占37.15%;<35岁年龄组发病人数最少(126例),仅占3.63%。随访期间,死于乳腺癌的患者528例(15.22%),乳腺癌5年净生存率为90.72%(95%CI为89.74%~91.70%);<35岁和≥65岁乳腺癌患者的5年净生存率较低,分别为88.68%(95%CI为83.09%~94.27%)和87.05%(95%CI为84.27%~89.82%)。控制潜在的混杂因素后,以乳腺癌发病年龄为45~54岁为参照,<35岁和≥65岁年龄组发生死亡的HR分别为1.72(95%CI为1.06~2.81)和1.89(95%CI为1.43~2.49),且在Luminal A和Luminal B分子分型中,≥65岁患者具有更高的乳腺癌死亡风险(Luminal A型:HR=1.70, 95%CI为1.17~2.46;Luminal B型:HR=3.84, 95%CI为1.74~8.49)。限制性立方样条模型分析结果显示,乳腺癌发病年龄与乳腺癌死亡风险的关联呈现非线性的J形剂量反应关系(非线性检验P<0.0001)。
结论
年龄为影响乳腺癌患者预后的独立因素,年轻和老年乳腺癌患者的预后均较差。
【关键词】乳腺肿瘤;女性;年龄;分子分型;净生存率
乳腺癌是威胁全球女性健康的主要恶性肿瘤,2018年全球女性乳腺癌新发病例约208.9万,世标发病率为46.3/10万,死亡病例约62.7万,世标死亡率为13.0/10万,位居女性恶性肿瘤发病和死亡顺位的首位。在我国,女性乳腺癌疾病负担不断增加,2000—2013年间,我国女性乳腺癌发病率和死亡率分别以每年3.5%和1.0%的速度增长;2015年我国女性乳腺癌新发病例约30.4万,中标发病率为31.54/10万,占女性全部恶性肿瘤发病人数的17.1%,位居女性恶性肿瘤发病首位;死亡病例约7.0万,中标死亡率为6.67/10万,占女性全部恶性肿瘤死亡人数的8.2%,位居女性恶性肿瘤死亡第5位。我国女性乳腺癌患者的平均发病年龄较欧美等西方国家年轻10岁。有研究显示,不同年龄组女性乳腺癌患者的临床特征存在异质性,且年龄为影响女性乳腺癌患者预后的重要影响因素,但这些研究多集中于西方女性人群。本研究中,我们采用以医院为基础的多中心回顾性队列研究设计,收集了北京4所医院2006—2010年确诊的北京市户籍人口的乳腺癌患者,旨在分析不同年龄组乳腺癌患者的临床特征和预后情况,从而为我国女性乳腺癌患者的诊疗策略提供科学数据。
1.临床资料:
选取2006—2010年就诊于北京市4所医院(3所三级医院和1所二级医院)的乳腺癌患者共5044例。纳入标准:(1)北京市户籍的乳腺癌患者;(2)原发性、浸润性乳腺癌患者。排除标准:(1)男性乳腺癌患者(16例);(2)非浸润或非原发性乳腺癌患者(135例);(3)临床分期不明(331例);(4)分子分型不明(839例);(5)结局不明(249例);(6)死因不明(4例)。共3470例浸润性、原发性女性乳腺癌患者纳入分析。按照乳腺癌确诊时年龄<35岁、35~44岁、45~54岁、55~64岁和≥65岁将3470例乳腺癌患者分为5组。
2.病例资料收集:
(1)临床资料:从北京市肿瘤登记处获取包括发病年龄、发病日期、病理类型和分化度等常规登记信息。采用工作人员病例摘录的方式获取研究对象的性别、年龄、身高、体重、婚姻状况、绝经状况、吸烟和饮酒等基本信息以及包括肿瘤大小、组织学分级、病理类型、TNM分期、雌激素(estrogenreceptor, ER)、孕激素(progesteronereceptor, PR)、人表皮生长因子受体2(humanepidermal growth factor receptor 2,HER-2)等临床特征资料。(2)随访资料:基于北京市肿瘤登记处人群随访系统,所有研究对象采用被动随访的方式收集患者的生存信息,包括是否死亡(若死亡,获取具体死因和死亡日期),随访截至2018年12月31日,中位随访时间为6.66年。
3.临床分期和分子分型:
根据美国癌症联合委员会(AmericanJoint Committee on Cancer,AJCC)第7版划分为Ⅰ、Ⅱ、Ⅲ和Ⅳ期。分子分型根据乳腺癌患者受体状态分为luminalA型[ER(+)和(或)PR(+),HER-2(-)]、luminalB型[ER(+)和(或)PR(+),HER-2(+)]、HER-2过表达型[ER(-),PR(-),HER-2(+)]和三阴性([ER(-),PR(-),HER-2(-)]乳腺癌。
4.统计学分析:
采用SAS9.4软件进行统计学分析。计数资料的比较采用χ2检验,呈正态分布的计量资料比较采用t检验,采用方差分析比较不同年龄组患者在体质指数(bodymass index,BMI)分布间的差异。采用寿命表法分析各年龄组和总体乳腺癌患者的5年净生存率(指女性从确诊为乳腺癌到因乳腺癌死亡的生存情况),采用Logrank检验比较各年龄组间5年净生存率是否存在差异,采用Cox比例风险模型计算不同年龄组乳腺癌患者发生乳腺癌死亡的风险,采用限制性立方样条模型(restrictedcubic spline,RCS)分析发病年龄与乳腺癌死亡风险之间的剂量反应关系。RCS为评估连续性变量与结局之间非线性关系的一种有效方法。所有检验均为双侧检验,检验水准α=0.05。
1.不同年龄乳腺癌患者的临床特征比较:
3470例女性乳腺癌患者的年龄为(53.2±11.5)岁,其中45~54岁年龄组发病人数最多(1289例),占37.15%;55~64岁、35~44岁和≥65岁年龄组发病人数分别为812例(23.40%)、666例(19.19%)和577例(16.63%);<35岁年龄组发病人数最少(126例),占3.63%。各年龄组乳腺癌患者的BMI分布差异有统计学意义(P<0.0001),<35岁年龄组BMI最低(22.62±3.59)kg/m2,55~64岁年龄组BMI最高(25.99±3.95)kg/m2。不同年龄组乳腺癌患者的组织学分级和病理类型分布差异均无统计学意义(均P>0.05),肿瘤大小、ER、PR、HER-2、临床分期和分子分型的差异均有统计学意义(均P<0.05)。<35岁和55~64岁年龄组女性乳腺癌患者中肿瘤直径>5mm所占比例分别为11.11%和7.64%,高于其他年龄组,且这两组乳腺癌患者中晚期(Ⅲ期和Ⅳ期)和非Luminal分型(HER-2和三阴性)患者所占比例更高(表1)。
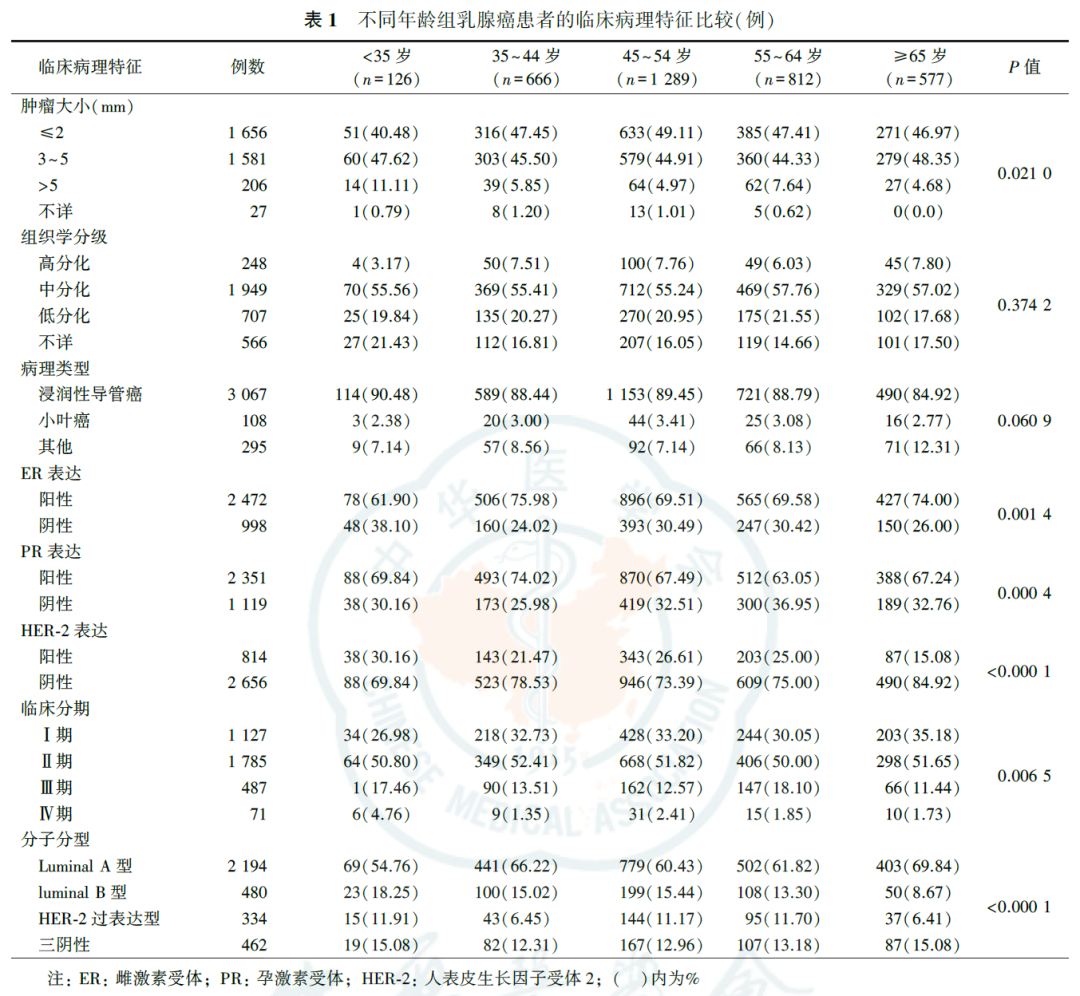
2.不同年龄组乳腺癌患者的5年净生存率:
3470例乳腺癌患者中,528例(15.22%)死于乳腺癌,70例死于其他原因(2.02%),生存2872例(82.77%)。乳腺癌患者的总体5年净生存率为90.72%(95%CI为89.74%~91.70%),不同年龄组的乳腺癌净生存率差异有统计学意义(P<0.0001),其中<35岁和≥65岁乳腺癌患者的5年净生存率较低,分别为88.68%(95%CI为83.09%~94.27%)和87.05%(95%CI为84.27%~89.82%),35~44岁年龄组净生存率为93.09%(95%CI为91.13%~95.04%,表2)。
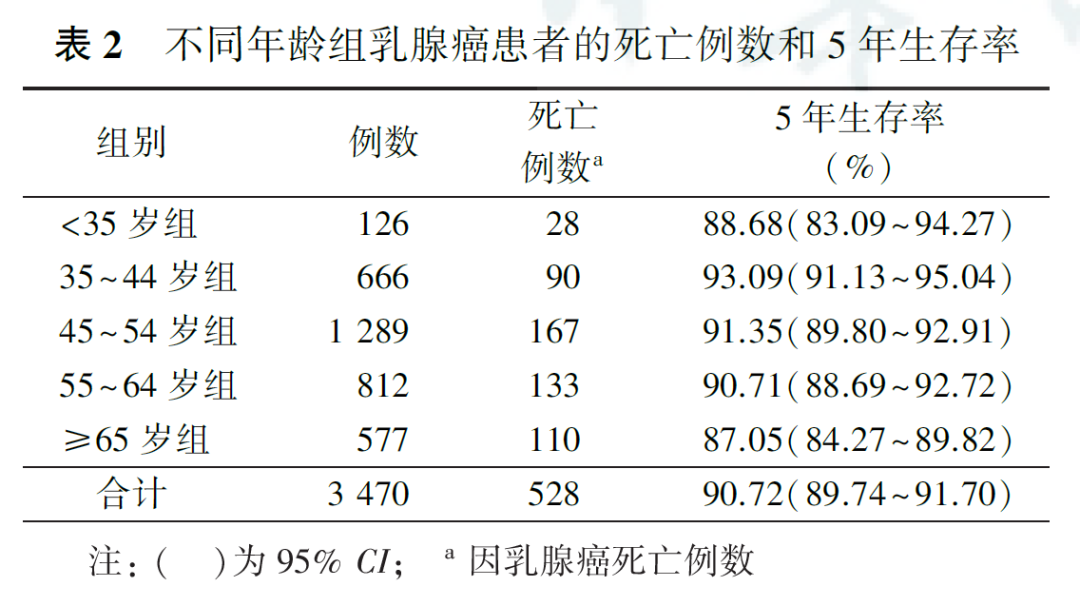
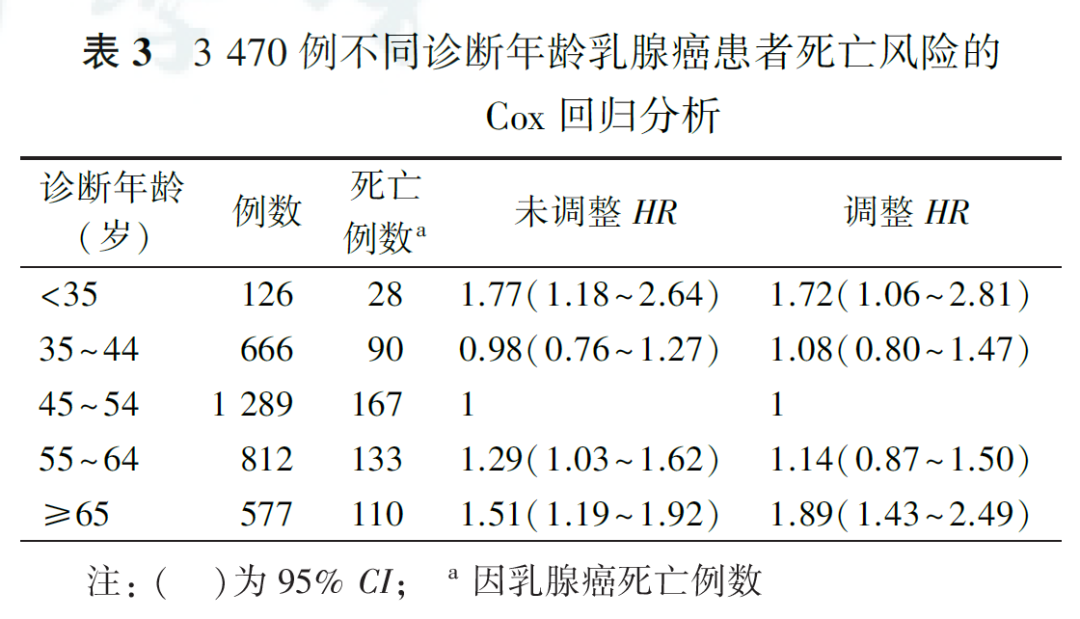
3.年龄与乳腺癌死亡风险的关系:
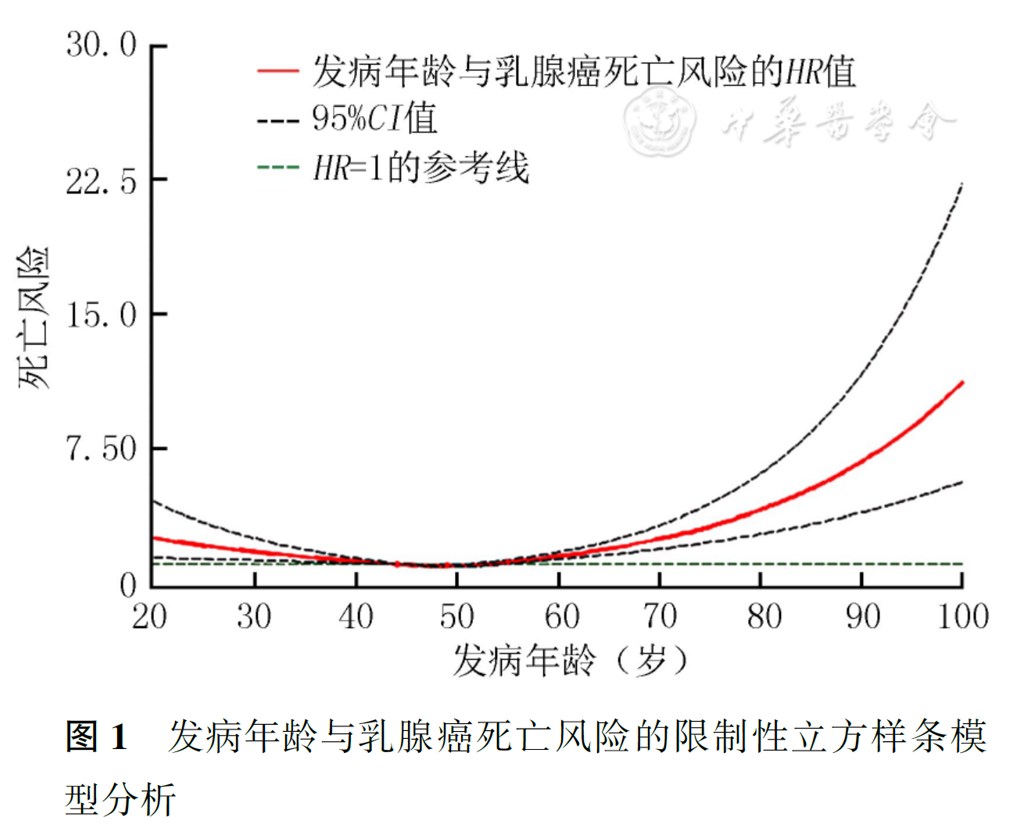
在调整了潜在混杂因素(BMI、肿瘤大小、绝经状态、临床分期、分子分型)后,以乳腺癌发病年龄45~54岁为参考组,<35岁和≥65岁年龄组患者具有更高的乳腺癌死亡风险,HR分别为1.72(95%CI为1.06~2.81)和1.89(95%CI为1.43~2.49,表3)。不同分子分型的亚组分析结果显示,与45~54岁年龄组患者比较,≥65岁的乳腺癌患者在LuminalA和LuminalB分子分型中,乳腺癌死亡风险HR分别为1.70(95%CI为1.17~2.46)和3.84(95%CI为1.74~8.49,表4)。
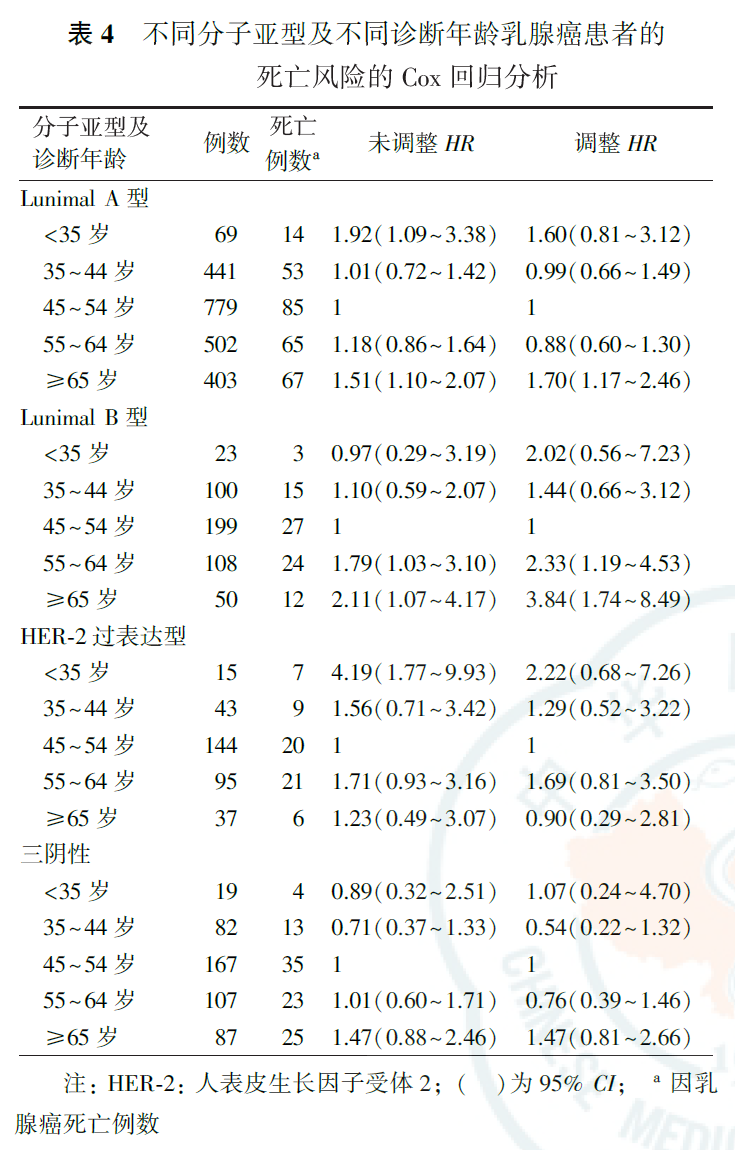
4.RCS分析:
调整BMI、肿瘤大小、临床分期和分子分型后,乳腺癌发病年龄与乳腺癌死亡风险的关联呈现非线性J形剂量反应关系(非线性检验P<0.0001)。当发病年龄<45岁时,乳腺癌患者发生乳腺癌死亡风险随年龄的增加而降低,当年龄≥45岁时,患者的乳腺癌死亡风险随年龄的增加而增加(图1)。
本研究中,3470例乳腺癌患者的平均发病年龄为53.2岁,年轻乳腺癌(<35岁)以及≥65岁老年乳腺癌比例分别为3.63%和16.63%,年龄分布特征与国内外相关研究结果相似。本研究中,45~54岁年龄组发病人数最多(1289例),所占比例为37.15%,而北京地区女性自然绝经年龄为48.41岁,这一结果提示女性绝经前后是乳腺癌的高发期,应当引起高度重视。
目前,关于年龄与乳腺癌预后关系的研究结果不尽相同。有研究显示,年龄并不是乳腺癌患者的独立预后因素。但也有研究结果显示,年龄为影响乳腺癌患者预后的独立影响因素。基于挪威人群肿瘤登记数据的分析结果显示,50岁以下女性乳腺癌患者预后较差,与45~49岁患者比较,<35岁和35~39岁年龄组乳腺癌死亡风险分别增加1.02倍(HR=2.02,95%CI为1.53~2.66)和0.42倍(HR=1.42,95%CI为1.16~1.74)。基于瑞典和韩国人群肿瘤登记数据的研究结果也显示,<35岁女性乳腺癌患者的预后效果差,HR分别为1.63(95%CI为1.32~2.01)和1.56(95%CI为1.36~1.79)。此外,一项基于美国监测、流行病学和最终结果(surveillance,epidemiology, and endresults,SEER)数据库中486118例乳腺癌患者的随访分析结果显示,>65岁乳腺癌患者具有更高的乳腺癌死亡风险,其中65~74岁、75~84岁及≥85岁年龄组HR分别为1.08(95%CI为1.05~1.11)、1.37(95%CI为1.33~1.42)和1.65(95%CI为1.58~1.73)。本研究结果也显示,年龄是影响乳腺癌患者预后的独立影响因素,与45~54岁年龄组比较,<35岁患者乳腺癌死亡风险增加72%,≥65岁患者乳腺癌死亡风险增加89%。此外,将年龄作为连续性变量,通过RCS分析也显示,发病年龄与乳腺癌死亡风险的关联呈非线性的J形剂量反应关系,为年轻和老年乳腺癌患者的预后效果较差提供证据。
临床分期和分子分型是影响乳腺癌预后的重要因素,国内外多项研究均显示,晚期(Ⅲ期+Ⅳ期)和非Luminal型(HER-2过表达型+三阴性)乳腺癌患者生存率低,预后效果差。本研究结果显示,各年龄组在恶性肿瘤分期及分子分型的分布上有明显差异,其中年轻乳腺癌患者(<35岁)晚期和非Luminal型乳腺癌所占比例最高,分别为22.22%和26.99%。此外,该年龄组患者预后效果较差,5年净生存率为88.68%(95%CI为83.09%~94.27%),明显低于35~64岁各年龄组乳腺癌患者。
以我国人群为基础的乳腺癌发病和死亡数据显示,女性乳腺癌发病率在55~60岁左右达到高峰,随后呈下降趋势,但是死亡率在65岁以后持续上升,这一结果提示我国老年女性乳腺癌患者预后效果差。本研究结果显示,≥65岁乳腺癌患者临床特征恶性程度较低,具有最高比例的恶性肿瘤早期(Ⅰ期和Ⅱ期)和Luminal型乳腺癌(LuminalA和LuminalB)患者和最低比例的低分化癌和浸润性导管癌患者,≥65岁年龄组乳腺癌患者的5年净生存率最低,为87.05%(95%CI:84.27%~89.82%),这与其他相关研究结果一致。各分子分型的亚组分析结果显示,在Luminal型乳腺癌患者中,老年患者发生乳腺癌死亡的风险更高,与45~54岁年龄组比较,≥65岁老年患者LuminalA型和LuminalB型乳腺癌死亡风险分别为1.70(95%CI为1.17~2.46)和3.84(95%CI为1.74~8.49),这一结果提示对于预后效果较好的Luminal型乳腺癌,老年患者仍是需要重点关注的目标群体。有研究指出,老年乳腺癌患者在治疗过程中的依从性差(对疾病认识不足、药物不良反应以及同时服药过多等原因导致),联合化疗的治疗效果随着年龄增加而降低,加之目前仍缺乏针对老年乳腺癌的治疗指南等综合因素造成了老年乳腺癌患者的预后差。由此可见,加强乳腺癌防治知识的宣传教育,正视疾病、树立科学抗癌理念,并逐步建立针对老年乳腺癌患者的治疗策略等一系列工作将是我国乳腺癌临床诊疗工作的重点。
本研究存在一定的局限性。首先,本研究为回顾性队列研究,患者资料的收集源于既往的临床诊疗资料,数据的完整性和准确性直接影响研究质量。其次,在诊疗信息方面,本研究仅收集是否进行手术、放疗、化疗,并未收集详细的治疗方式(如手术术式等),且由于本研究为回顾性研究,上述相关治疗信息不完整,因此,未将诊疗信息作为多因素模型中的调整变量。此外,本研究所纳入的研究对象来源于北京市4所医院,在人群代表性和结果外推性方面具有一定局限性。
综上所述,年龄是影响乳腺癌患者预后的独立因素,年轻与老年乳腺癌患者预后效果均较差,且在Luminal型乳腺癌中,老年患者仍有较差的预后。
免责声明本文仅供专业人士参看,文中内容仅代表中华肿瘤杂志立场与观点,不代表肿瘤资讯平台意见,且肿瘤资讯并不承担任何连带责任。若有任何侵权问题,请联系删除。
排版编辑:肿瘤资讯-Kate











 苏公网安备32059002004080号
苏公网安备32059002004080号


