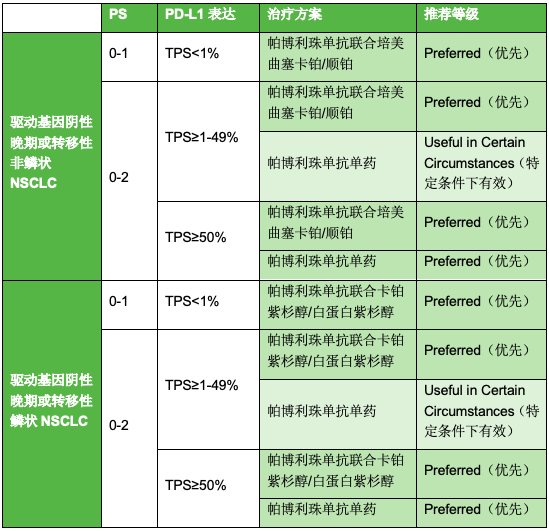
2019年12月23日,美国国家综合癌症网络(NCCN)发布了非小细胞肺癌指南2020年第2版。在针对驱动基因阴性的晚期或转移性非小细胞肺癌(NSCLC)的治疗方案推荐描述中,帕博利珠单抗联合含铂化疗仍然是唯一被优先(Preferred)推荐的针对驱动基因阴性的、PS=0-2的PD-L1表达阳性(TPS≥1%)或PS=0-1的PD-L1表达阴性(TPS<1%)的晚期NSCLC的一线治疗方案 [1]。
表1:NCCN NSCLC指南(V2.2020)中帕博利珠单抗在晚期或转移性NSCLC一线治疗中的推荐情况
 在国内,帕博利珠单抗在2019年获批了三个针对晚期NSCLC的一线治疗适应证:
在国内,帕博利珠单抗在2019年获批了三个针对晚期NSCLC的一线治疗适应证:
2019年3月28日,国家药品监督管理局(NMPA)批准帕博利珠单抗联合培美曲塞和铂类化疗药物适用于EGFR基因突变阴性和ALK阴性的转移性非鳞状 NSCLC 的一线治疗;
2019年9月29日,NMPA批准帕博利珠单抗单药适用于PD-L1表达阳性(TPS≥1%)的EGFR基因突变阴性和ALK阴性的局部晚期或转移性NSCLC一线治疗;
2019年11月22日,NMPA批准帕博利珠单抗联合卡铂和紫杉醇适用于转移性鳞状NSCLC的一线治疗。
帕博利珠单抗在2019年获批的三个一线治疗适应证意味着国内的晚期NSCLC免疫治疗从二线飞跃到一线,而且也意味着,在NSCLC治疗领域,我国医生手中握有的“武器装备”与欧美国家的医生已无差异。
截至2020年2月29日,国内已获批的PD-1/PD-L1单抗已达到8个(6个PD-1单抗,2个PD-L1单抗),覆盖瘤种包括晚期NSCLC、恶性黑色素瘤、经典型霍奇金淋巴瘤、Ⅲ期不可切除的NSCLC,以及广泛期小细胞肺癌(SCLC)。
但免疫治疗在国内的临床实践的现状如何?是否与欧美国家在临床应用普及和规范程度上的发展同步?PD-1单抗之间能否在临床应用中互换?PD-1与PD-L1单抗的临床疗效是否相同?如果2019年晚期肺癌的免疫治疗实现了从0到1的飞跃,那从1之后,是直接跨跃到10还是100,还是1000.......?
在第一届“大默无限”默沙东肿瘤高峰论坛上,记者带着这些问题采访了中国医学科学院肿瘤医院的王洁教授和中山大学肿瘤防治中心的张力教授。

中国医学科学院肿瘤医院肿瘤内科科主任
国家杰出青年基金获得者
中国抗癌协会肺癌专业委员会副主任委员
中国临床肿瘤学会(CSCO)副理事长
北京医学会肿瘤分会副主任委员
中国临床肿瘤学会小细胞肺癌专家委员会副主任委员
中国临床肿瘤学会非小细胞肺癌专家委员会副主任委员
中国临床肿瘤学会肉瘤专家委员会副主任委员
《中华结核与呼吸杂志》、《中国肺癌杂志》、Lung Cancer、Clin Lung Cancer、Thoracic Cancer 编委
中国胸部肿瘤协作组(Chinese Thoracic Oncology Group, CTONG)委员
国家百千万人才工程入选者
获中国突出贡献中青年专家称号
国务院政府特殊津贴获得者

中山大学附属肿瘤医院内科 主任,博导,肺癌首席专家
中国抗癌协会肿瘤康复与姑息治疗专业委员会候任主任委员
中国抗癌协会临床试验专业委员会副主任委员
中国临床肿瘤学会(CSCO)常务理事
CSCO-免疫治疗专家委员会候任主委
广东省抗癌协会肿瘤化疗专业委员会主任委员
广东省抗癌协会肺癌专业委员会副主任委员
广东省医学领军人才、“特支计划”杰出人才(南粤百杰)
国家重点研发计划“精准医学研究”肺癌的诊疗规范及应用方案的精准化研究项目负责人
一线免疫治疗意味着什么?
国内目前大概有多少初诊的NSCLC患者接受一线PD-1单抗治疗?
 王洁教授:如果说2018年是肺癌免疫治疗的元年,那么2019年可以说是肺癌一线免疫治疗的元年,因为在不到8个月的时间内,NMPA批准了三个一线免疫治疗的适应证。对于晚期或转移性NSCLC的治疗,一线免疫治疗时代的到来意味着晚期或转移性NSCLC也有治愈或者长期生存的可能性,对于历经百年的肿瘤研究和临床实践来说,这是一个里程碑。我们国家在短短8个月内快速批准三个一线治疗晚期或转移性NSCLC的适应证也凸显了国家对于提升肿瘤患者长期生存,加强晚期肺癌创新治疗药物可及性的重视。
王洁教授:如果说2018年是肺癌免疫治疗的元年,那么2019年可以说是肺癌一线免疫治疗的元年,因为在不到8个月的时间内,NMPA批准了三个一线免疫治疗的适应证。对于晚期或转移性NSCLC的治疗,一线免疫治疗时代的到来意味着晚期或转移性NSCLC也有治愈或者长期生存的可能性,对于历经百年的肿瘤研究和临床实践来说,这是一个里程碑。我们国家在短短8个月内快速批准三个一线治疗晚期或转移性NSCLC的适应证也凸显了国家对于提升肿瘤患者长期生存,加强晚期肺癌创新治疗药物可及性的重视。
目前,一线免疫治疗晚期或转移性NSCLC的实际临床应用情况可能根据不同地区会略有不同。在北京、上海、广州和深圳等相对发达省市,或者在一些省会城市的大型三甲或肿瘤专科医院,一线免疫治疗的临床实践可能会更普遍,使用的患者会更多一点。

张力教授:2018-2019年期间,免疫治疗为我国的肿瘤治疗开启了一个全新时代,但免疫治疗的临床普及应用与美国等发达国家相比,还是相差很大的距离;保守的估计可能不到10%的NSCLC患者当前在一线使用免疫治疗。这其中涉及很多原因,有医生经验的因素,也有患者认知的因素,但药品可及性可能是中国和欧美等发到国家差距背后的一个最重要的原因。
在美国,一旦一个创新药物获批,保险公司就会把它纳入保险目录。而对于中国这样一个14亿人口的国家来说,我们的医保目录目前还只能聚焦低水平药物的高覆盖率,所以创新药物的医保报销与欧美国家存在很大的差异。
编者注:在2019年11月公布的新版国家医保药品目录中,肺癌领域没有PD-1/PD-L1抑制剂等免疫治疗药物被纳入。
王洁教授:对于任何一个新生事物的认识都有一个由浅入深、由表及里的发展过程。随着国内临床医生来对肿瘤免疫药物的认识更深入,随着临床应用经验更丰富,临床实践更规范,使用免疫治疗的患者人数自然会增加,从中得到生存获益的比例也会越来越高。所以我对未来免疫治疗的临床实践还是充满着希望。
张力教授:随着国内PD-1单抗临床实践的成熟,随着未来更多的一线治疗方案获批和上市带来良性竞争的升级,也随着我国医保目录调整越来越动态和及时,我觉得在肺癌领域,免疫一线治疗药物的使用率有望提升,并能够赶上美国;未来1~2年的发展前景是非常美好的。
编者注:2019年12月中国初级保健基金会运行的“生命之钥”患者援助项目已调整了援助方案,为那些符合条件的NSCLC患者降低了使用免疫一线治疗的支付"门槛”达60%。
当前免疫一线治疗的临床实践是否规范?
王洁教授:任何临床实践都必须遵循循证医学证据。在晚期肺癌的免疫一线治疗领域,当前的循证医学证据是,如果是患者的PD-L1表达指标高于50%,给予帕博利珠单抗一线单药治疗,能够获得很好的疗效和总生存(OS)获益。如果PD-L1表达水平低于50%或者是表达阴性,针对不同的病理类型,我们可以选择免疫联合不同的含铂化疗的一线治疗方案。
虽然帕博利珠单抗已在国内获批单药一线治疗PD-L1表达阳性(TPS≥1%)的局部晚期或转移性NSCLC,但在临床实践中,对于那些症状比较明显,肿瘤负荷高的患者,联合化疗能让肿瘤快速缩小,以快速缓解症状。所以在临床实践当中我们要根据实际情况来判断最佳的一线治疗方案。
当前也有研究在探索免疫联合抗血管生成药物一线治疗晚期NSCLC,但临床实践仍需要未来有更多的高级别的循证医学证据来支撑。
张力教授:虽然当前国内有多个PD-1/PD-L1单抗获批,但除了三个PD-1单抗均获批霍奇金淋巴瘤,在晚期肺癌治疗领域,几乎PD-1和PD-L1单抗获批适应证没有重叠。因为临床实践必须遵循循证医学证据,所以我个人觉得目前PD-1/PD-L1单抗类药物的临床实践还是相对规范,不是很乱。相对于靶向治疗,免疫治疗在国内的临床实践刚刚开始,还没到“乱”的那个地步。
当然现在的问题是,医生或患者可能会选择一些价格相对便宜,但还没有适应证的PD-1单抗,这种现象在临床实践中确实存在。我们希望临床医生尽量遵循获批适应证来用药,这一点上我觉得无论怎么强调都不过分。是不是PD-1/PD-L1单抗临床效果都一样,所以只要获批任何适应证上市了,就可以应用于所有的适应证?当前还没有任何这样的证据。反而,当前的循证医学证据更多地指向不同PD-1单抗,PD-1和PD-L1单抗之间的临床疗效可能会是不同的。
所以因为价格原因而引起的“超适应证”临床应用PD-1单抗,虽然“情有可原”,不能怨我们的临床医生和患者,但我们还是鼓励大家按适应证用药。没有适应证怎么办?那就得等,等着适应证获批!
王洁教授:我非常同意张教授的意见。临床医生应尽可能还是在适应证的范围内用药;同时,也期待我们国家相关部门能够尽快让免疫一线药物在获批后,或有高级别的循证医学数据宣布后,就像美国一样,创新药物也能很快被医保覆盖。
另外,国家卫生健康委员会也明确不主张超适应证应用抗肿瘤药物。即使是在迫不得已的情况之下,也要合规申报超适应证临床应用,并在患者充分知情的情况下使用。
编者注:2019年12月20日国家卫生健康委办公厅发布关于印发《新型抗肿瘤药物临床应用指导原则(2019年版)》的通知,其目的之一在于规范小分子靶向和大分子单克隆抗体抗肿瘤药物的临床应用;指导原则强调了抗肿瘤药物临床应用须遵循药品说明书,不能随意超适应证使用。对于“特殊情况下”应用,指导原则也作了明确的规定 [2] 。
 张力教授:未来规范临床实践,更多的是要靠医保行政部门。在美国,临床诊疗的规范化并不是靠医院或者说某一个行业协会制定的指南,而是靠医疗保险公司,因为保险公司是出钱支付,所以它必须重视规范的诊疗路径,这一点是非常重要的。为什么美国的医生要遵循NCCN指南,因为医保公司参与了该指南的制定,而且会遵循该指南评估是否给予医院或诊所报销。未来,如果我们国家的医保局参与了晚期肺癌的诊疗指南,那临床实践,至少那些被纳入报销目录药物的临床使用,就会越来越规范。
张力教授:未来规范临床实践,更多的是要靠医保行政部门。在美国,临床诊疗的规范化并不是靠医院或者说某一个行业协会制定的指南,而是靠医疗保险公司,因为保险公司是出钱支付,所以它必须重视规范的诊疗路径,这一点是非常重要的。为什么美国的医生要遵循NCCN指南,因为医保公司参与了该指南的制定,而且会遵循该指南评估是否给予医院或诊所报销。未来,如果我们国家的医保局参与了晚期肺癌的诊疗指南,那临床实践,至少那些被纳入报销目录药物的临床使用,就会越来越规范。
PD-1和PD-L1免疫检查点抑制剂孰优孰劣?
2019年12月26日,JAMA Oncology杂志在线刊登了王洁教授团队发表的对比PD-1和PD-L1单抗的临床研究Meta分析结果,结果显示PD-1单抗要比PD-L1单抗在延长OS上似乎展示了更好的数据,但是在药物安全性上面,两者却没有显示统计学的差异。在采访结尾,我们请王洁教授谈了如何看待这个研究的意义?
王洁教授:虽然我相信对于这个研究结果还是会有很多不同的声音,但我觉得科学就是科学,数据就是数据。
做这个研究的出发点,是因为当前要做一个PD-1单抗和一个PD-L1单抗的头对头对比的临床研究的可能性基本上是没有的。所以在这种情况之下,我们才想了借助”镜像法则“来做对比的办法,希望能够更客观的去对比这两大类药物的临床疗效和安全性。那么在临床的治疗和安全性上,两者有没有差异?回顾了在2001年1月至2019年3月期间的19项国际多中心的Ⅲ期的临床研究结果,最后我们就得出这样的一个结果:PD-1抑制剂可能在泛瘤种治疗上,比PD-L1抑制剂要更好一点,而两者的安全性却是非常接近 [3] 。
我觉得对于这个研究的意义在于,我们可以通过这样的对比分析方法来做两种药物的对比,为医生和研究者提供了一种可能是全新的分析方法。我觉得这种方法学在很多问题上都可以给出一个相对比较客观的分析。
*本采访由默沙东支持
本资料仅代表个人观点,仅作学术交流之用,请勿分发或转发。
03-2021-CN-LAM-00041
[1] 《NCCN临床实践指南:非小细胞癌(V2.2020)》。
[2] 国家卫生健康委办公厅关于印发《新型抗肿瘤药物临床应用指导原则(2019年版)》的通知,国家卫生健康委员会,http://www.nhc.gov.cn/yzygj/s7659/201912/3922e93c3ef84c54879f36777db73568.shtml。
[3] Duan J,Cui L,Zhao X,et al.Use of Immunotherapy With Programmed Cell Death 1 vs Programmed Cell Death Ligand 1 Inhibitors in Patients With Cancer:A Systematic Review and Meta-analysis[EB/OL].JAMA oncology,2019 Dec 26.














 苏公网安备32059002004080号
苏公网安备32059002004080号


