自体造血干细胞移植(ASCT)联合大剂量美法仑巩固治疗,是适合移植的新诊断多发性骨髓瘤(NDMM)患者的标准治疗方案,能显著延长患者缓解持续时间(DOR)和无进展生存期(PFS)。然而,由于年龄、合并症、体能状态或虚弱等因素,相当一部分NDMM患者不适合进行移植,这类患者需接受延长多药联合治疗,但疗效往往不及移植患者。目前,临床上对多发性骨髓瘤(MM)不适合移植的定义缺乏统一标准,不同研究和医疗机构的判定依据存在显著差异,这给临床决策、研究结果解读和跨研究比较带来了极大挑战。近日,British Journal of Haematology杂志发表的一项系统综述研究,通过分析55项相关随机对照试验(RCT),揭示了当前MM不适合移植定义的异质性问题,为临床标准规范化提供了重要参考。

研究背景:移植标准判定乱象,临床与研究双重需求迫切
MM是一种多见于老年人群的血液系统恶性肿瘤,随着支持治疗的进步,ASCT的适用人群不断扩大,过去三十年全球ASCT使用率增长了七倍。但即便如此,仍有大量患者因各种原因无法接受移植,这部分人群的治疗方案选择、疗效评估均依赖于“不适合移植”这一核心判定标准。
然而,目前全球范围内尚未建立基于证据的不适合移植统一定义,临床判定多依赖主观临床判断,不同机构、不同研究的标准差异显著:部分研究仅以年龄作为硬性截断值,部分结合合并症或体能状态,还有些研究未明确说明判定依据。这种混乱状况导致:一方面,临床中相似病情的患者可能因就诊机构不同而获得截然不同的治疗建议;另一方面,不同临床试验因入组标准不统一,研究结果难以横向比较,无法为临床实践提供可靠的循证依据。此外,“移植延迟”人群(潜在适合移植但因患者偏好、后勤限制等因素推迟移植)的出现,进一步增加了分类复杂性。因此,系统梳理当前临床试验中不适合移植的定义现状,明确存在的问题,成为解决临床与研究困境的关键。
研究方法:系统综述 55 项 RCT,全面剖析定义现状
本研究为一项系统综述,严格遵循系统综述和荟萃分析优先报告条目(PRISMA)指南,通过检索MEDLINE/PubMed、Embase、Clinicaltrials.gov和Cochrane RCT注册库四大数据库,纳入截至2025年3月发表的、明确纳入不适合移植或移植延迟NDMM患者的Ⅱ、Ⅲ、Ⅳ期RCT。
初始检索截至2023年10月,后更新至2025年3月,共筛选出264项骨髓瘤相关RCT,最终纳入55项符合条件的研究,其中Ⅱ期研究13项(24%)、Ⅲ期研究39项(71%)、Ⅳ期研究1项(2%);89%为完整手稿,11%为会议摘要。两名独立研究者进行文献筛选和数据提取,分歧通过共同讨论解决。
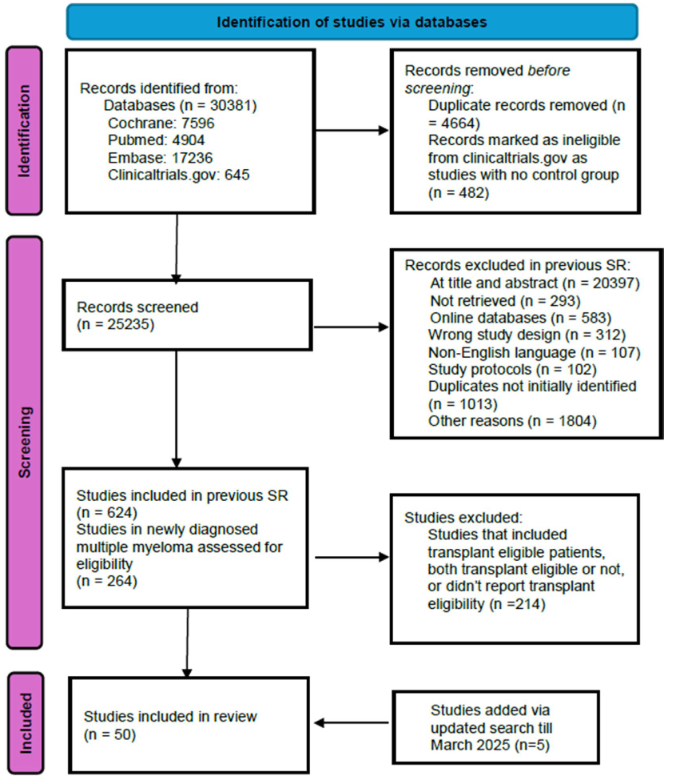
主要终点为评估骨髓瘤RCT中不适合移植标准的定义方式;次要终点包括这些试验中虚弱评估工具的使用情况,以及入组患者中位年龄的时间变化趋势。通过Spearman相关性分析和加权线性回归分析年龄趋势,采用描述性统计总结定义标准、合并症、体能状态和衰弱评估等数据。
研究结果:定义异质性显著,年龄依赖严重,虚弱评估不足
不适合移植定义:仅47%明确说明,标准五花八门
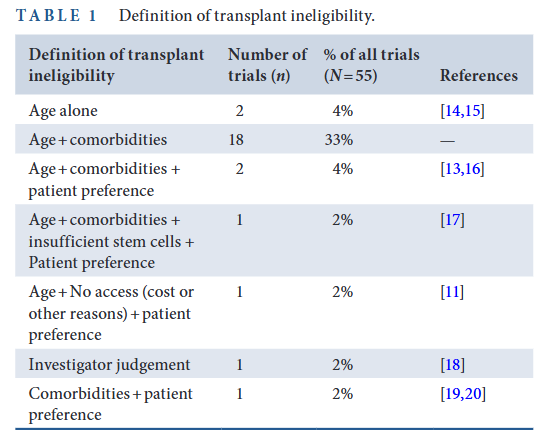
55项研究中,仅26项(47%)明确界定了不适合移植标准,其余53%未给出清晰定义。
表1.不适合移植的定义
 在明确定义的研究中:
在明确定义的研究中:
44%(24项)采用年龄截断值联合或不联合其他标准,其中最常用的年龄截断值为≥65岁(22 项),仅2项采用≥70岁;
33%(18项)将“年龄 + 合并症”作为联合判定标准,但仅2项(4%)明确列出了具体的不合格合并症类型,其中1项详细定义了器官功能障碍标准(左心室射血分数<40%、第一秒用力呼气容积<40%、胆红素>1.5倍正常上限、AST/ALT>2.5倍正常上限、肌酐清除率<60mL/min);
仅1项研究将经济因素或其他非医疗原因列为不适合移植标准,但未进一步明确具体原因。
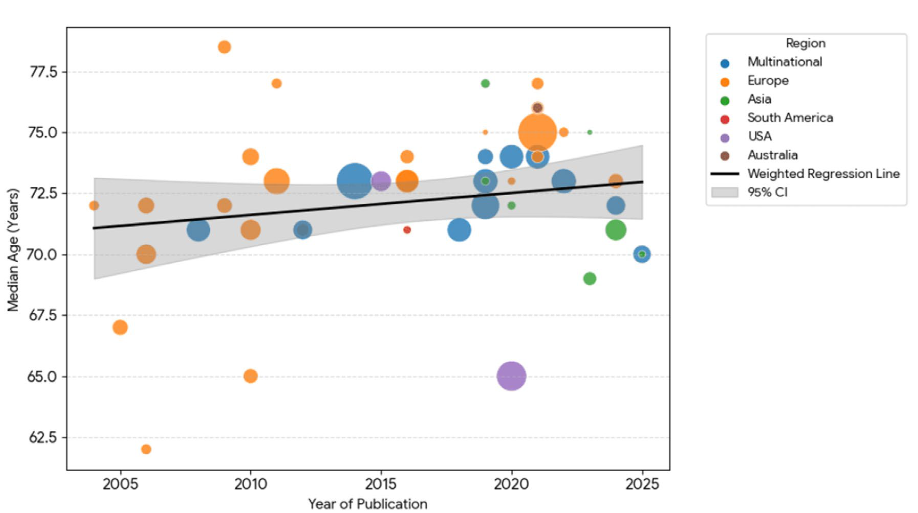
入组患者特征:年龄呈上升趋势,体能状态报道不一
年龄分布:90%(49项)的研究报告了入组患者中位年龄,范围为62-78.5岁,且随时间呈上升趋势(Spearman相关系数 ρ=0.219,P=0.1388),加权线性回归估计中位年龄每年增加0.09岁(95%CI -0.06-0.24,P=0.236),虽未达统计学显著性,但趋势明显;67%(37项)的研究纳入了80岁及以上患者。
体能状态:无研究将体能状态单独列为不适合移植标准,但75%(41项)将其作为研究入组标准:31%(17项)限制为东部肿瘤协作组(ECOG)体能状态0-2分,4%(2项)为0-1分,18%(10项)为0-3分,18%(9项)为0-4分(其中ECOG 3-4分患者占比1%-26%);11%(6项)采用卡氏体能状态评分(KPS),5 项要求KPS>60%,1项要求KPS>50%。
虚弱评估:仅22%使用工具,应用极不普遍
仅12项(22%)研究报告使用了衰弱评估工具,包括国际骨髓瘤工作组(IMWG)虚弱评分(8项,15%)和简化衰弱评分(4项,7%)。其中,1项(2%)仅纳入虚弱患者,1项(2%)完全排除虚弱患者,其余10项(22%)纳入的虚弱患者占比为24%-54%。值得注意的是,3项研究的虚弱评估数据通过滚雪球法从单独发表的文献中获取,其主研究原稿未提及相关信息。
地理与时间分布:近年研究激增,地域差异明显
地域分布:71%(39项)的研究局限于单一地理区域(亚洲、欧洲、南美洲或澳大利亚),22%(12项)为多区域研究,7%(4项)仅在美国开展。
时间趋势:1996-2005年仅发表3项(5%)相关研究,2006-2015年增至19项(35%),2016-2025 年达33项(60%),反映出不适合移植人群的治疗研究关注度显著提升。
总结
本系统综述首次全面揭示了MM临床试验中不适合移植定义的严重异质性问题:仅不足半数研究明确界定了判定标准,多数依赖任意年龄截断值(以≥65岁为主),合并症定义模糊,衰弱评估工具应用率低,非医疗因素(如后勤、经济)几乎未被纳入考量。这种混乱状况不仅导致临床治疗决策的主观性和不一致性,还严重影响了临床试验结果的可比性和外部有效性,阻碍了该领域的研究进展。
研究同时发现,尽管不适合移植临床试验的入组患者中位年龄呈上升趋势,反映出临床对老年患者移植可行性的认知提升,但判定标准仍未同步优化,年龄依然是最主要的判定依据。然而,大量证据表明,年龄并非生理储备的可靠替代指标,75岁以上适合移植的患者仍能获得良好预后,非复发死亡率仅1%-3%,与年轻患者差异不大;而虚弱评估作为多维健康状况评价工具,能更准确反映患者对强化治疗的耐受性,却未得到广泛应用。
该研究存在一定局限性:仅纳入RCT,未包含真实世界研究或回顾性分析;部分研究缺乏完整试验方案,可能遗漏关键判定标准;美国单一地区研究数量有限,无法分析地域差异。未来需要:
制定基于证据的统一不适合移植定义标准,整合年龄、合并症、体能状态、衰弱评估等多维指标,摒弃单纯年龄截断值;
推广标准化虚弱评估工具在临床和研究中的应用,优化患者分层;
临床试验中明确报告不适合移植判定依据,包括非医疗因素;
开展前瞻性研究验证新定义的临床实用性和预后预测价值。
总体而言,当前MM不适合移植定义的混乱现状已成为临床实践和研究的重要障碍,亟需通过多学科协作制定统一、科学的标准。这不仅能为患者提供更个体化的治疗决策,还能提升临床试验的科学性和可比性,最终推动不适合移植MM患者治疗水平的整体提升。
Neupane K, Singstock M, Shah D, et al. Inconsistent definitions of transplant ineligibility in multiple myeloma: A systematic review[J]. British Journal of Haematology, 2026.
排版编辑:Mathilda











 苏公网安备32059002004080号
苏公网安备32059002004080号


