
中国临床肿瘤学会老年肿瘤防治专家委员会. 老年晚期肺癌治疗专家共识(2025版)[J]. 中华肿瘤杂志, 2025, 47(7): 575-598. DOI: 10.3760/cma.j.cn112152-20250326-00128.
中国肺癌的发病率与死亡率居高不下,其中肺癌的发病率在65岁后显著上升。随着人口老龄化加剧,老年肺癌患者数量显著增加,其在肺癌人群中的占比亦明显上升,因此规范化的老年肺癌诊疗对于该群体至关重要。《老年晚期肺癌内科治疗中国专家共识(2022版)》为中国老年晚期肺癌患者的临床实践提供了重要的指导,但随着国内外临床循证医学证据的更新和医药产业的发展,亟需对老年晚期肺癌诊疗共识进行更新和完善。在此背景下,中国临床肿瘤学会老年肿瘤防治专家委员会基于国内外最新研究进展,在《老年晚期肺癌内科治疗中国专家共识(2022版)》的基础上,从老年人群定义及特点、老年晚期肺癌患者的综合评估、老年晚期非小细胞肺癌(NSCLC)治疗、老年广泛期小细胞肺癌(ES-SCLC)治疗和老年肺癌治疗不良反应管理五大方面进行了修订和更新,形成了《老年晚期肺癌治疗专家共识(2025版)》。共识更新的核心特色主要体现在以下方面:(1)精细化年龄分层管理,明确将老年患者细分为低龄(65~74岁)、中龄(75~84岁)和高龄(85岁及以上)3个年龄分层,强调不同分层的精准化管理;(2)强化老年综合评估核心地位,提升老年综合评估至“须重视”的高度,明确其作为贯穿诊疗全程的核心工具;(3)制定分层精准的治疗策略,强调老年NSCLC和ES-SCLC患者应根据年龄分层、老年综合评估等方面选择治疗策略,以平衡疗效与生活质量获益;(4)注重药物安全性管理及相互作用,在强调选择安全性更优药物和加强不良反应监测的基础上,尤其突出需关注药物之间的相互作用。共识形成9条核心推荐意见,以期为中国老年晚期肺癌的临床工作提供参考和指导,推动老年晚期肺癌诊疗的合理化和规范化。
【关键词】 肺肿瘤;晚期;老年患者;专家共识
肺癌是我国发病率及死亡率较高的恶性肿瘤。流行病学数据显示,肺癌发病率在65岁后显著上升。此外,随着我国老龄化程度加剧,规范化老年肺癌诊疗迫在眉睫,但目前肿瘤研究中的老年患者比例严重不足,远低于老年恶性肿瘤患者的真实比例。
《老年晚期肺癌内科治疗中国专家共识(2022版)》为临床实践提供了指导,但随着国内外临床循证医学证据更新和发展,进一步完善老年晚期肺癌诊疗共识显得尤为重要。中国临床肿瘤学会老年肿瘤防治专家委员会在2022版共识的基础上完善老年患者的评估、诊疗及不良反应的管理,提出在老年人群定义及特点、老年晚期肺癌患者的评估、老年晚期非小细胞肺癌(non-small cell lung cancer, NSCLC)治疗、老年广泛期小细胞肺癌(extensive-stage small cell lung cancer, ES-SCLC)治疗和老年肺癌治疗不良反应管理五大方面9条具体指导意见,以期能够更好推动我国老年肺癌治疗合理化、规范化,并为未来的研究和临床实践提供坚实基础。
1. 共识机构和专家组成员: 本共识由中国临床肿瘤学会(Chinese Society of Clinical Oncology,CSCO)老年肿瘤防治专家委员会发起,联合国内肿瘤内科、胸外科、放疗科、呼吸科等多学科专家组成的专家组牵头制定。
共识制定工作自2024年12月20日启动,经过2轮会议讨论。第1轮共识讨论会确定共识框架和老年晚期肺癌治疗核心要点;随后撰写初稿,并于2025年3月8日在第2轮共识讨论会确定9大共识要点,并于当天针对共识要点进行线上投票表决,最终于2025年3月20日对共识修改内容进行定稿。本共识专家组成员均不存在与本共识相关的利益冲突。
2. 文献检索: 本共识根据老年肺癌核心临床问题设置关键检索词,并通过不同平台检索引擎的筛选功能,检索不同的研究类型文献。检索数据库主要为PubMed、Embase、国际大会官网、中国知网和万方数据知识服务平台,检索时限为建库至2025年3月1日。
文献纳入类型包括国内外指南、共识、随机对照试验、系统性综述、荟萃分析、汇总分析、前瞻性队列研究、回顾性队列研究和单臂临床研究等。通过阅读文献摘要筛选与具体临床问题有关的文献,将支持共识形成的重要文献证据整理到共识证据中,此外还纳入各药物说明书,通过阅读筛选将具有参考价值的内容纳入到共识证据中。
3. 证据等级评定标准和推荐强度: 本共识推荐意见按推荐等级和证据级别分别进行评估,见表1。
4. 使用人群: 本共识可供肿瘤内科、呼吸科、放疗科、老年科医师及多学科团队等医疗专业人士使用,以及基于老年综合评估后为65岁及以上(细分为低龄、中龄、高龄3层)的晚期NSCLC或ES-SCLC患者制定治疗方案时参考使用。
共识意见 1
65岁以上老年晚期肺癌患者在临床诊疗中根据年龄分层进一步分为低龄老年人(65~74岁)、中龄老年人(75~84岁)和高龄老年人(85岁及以上),在诊疗时需给予特别关注( 证据级别:中,推荐等级:高 )。
(一)老年人群的定义
由于地区及国家发展的不均衡特征,不同预期寿命国家对老年人群的划分标准并不一致。目前WHO指出,65岁是多数国家统计老龄化的基准年龄;而在低收入国家和地区,则建议将60岁作为这些地区老年人的分界,这一结果被多个指南所采纳。
在肿瘤领域,国际权威机构对老年肿瘤患者的定义尚无统一标准。从2006—2025年3月,美国国立综合癌症网络(National Comprehensive Cancer Network, NCCN)将65岁及以上恶性肿瘤患者定义为老年恶性肿瘤人群。而国际老年肿瘤学会(International Society of Geriatric Oncology, SIOG)与欧洲肿瘤内科学会(European Society for Medical Oncology, ESMO)则推荐采用70岁作为老年肿瘤患者的基准年龄分界。监测、流行病学和最终结果数据库分析显示,65岁是恶性肿瘤发病率和死亡率的显著拐点,65岁以上人群恶性肿瘤发病率为1.96%,死亡率为0.93%,分别比65岁以下人群增加8.9倍和17.9倍。
考虑到老年人群的高度异质性,多个指南对65岁及以上老年人进一步提出了年龄分层体系,分为低龄老年人:65~74岁;中龄老年人:75~84岁;高龄老年人:85岁及以上。值得注意的是,年龄分层需结合个体健康差异,避免“一刀切”。
这一分层体系在65岁以上晚期恶性肿瘤人群中具有诊疗意义。多项研究表明,低龄老年人群会保留更多的器官功能,对治疗的耐受性更高。而中龄老年人群,因为代谢能力下降需密切监测合并用药的影响,并且严重相关不良反应较低龄老年人组升高。对于≥80岁老年人组,随着肝肾功能衰退需警惕药物蓄积风险,中位总生存时间(overall survival, OS)水平也是远低于低龄老年人组。
(二)老年人群的特点
1. 随着年龄增长,人体多系统功能呈现加速衰退导致药物耐受性降低: 多项研究表明,65岁后人体多系统功能衰退显著。65岁后骨骼肌质量以每年1%~2%的速度流失,85岁时直接导致跌倒风险增加2.3倍( OR =2.332,95% CI :1.447~3.758)。65岁后肝脏的细胞色素P450 3A4(cytochrome P450, CYP3A4)酶活性降低40%~50%,使地西泮等药物半衰期延长2~3倍。65岁时肾小球滤过率均值仅为青年期的约60%。65岁以上糖尿病患病率较中年期升高2.8倍。在听觉功能方面,WHO数据显示,65岁以上老年人发生中度或中度以上的听力损失的比例超过1/3。在呼吸系统方面,65岁后肺功能衰退明显,65岁时肺活量较最大值减少25%。多器官储备功能下降导致老年肺癌患者对抗肿瘤药物的吸收、分布、代谢和排泄受到不同程度的影响,使得方案选择和剂量优化方面难度增加。
2. 老年患者合并基础疾病增多,导致合并用药比例增高: 来自中国国家卫生健康委的数据显示,中国65岁以上人群合并慢性病的比例较55~64岁组别提高29%。老年肺癌患者2种或2种以上慢性疾病共存现象(以下称为共病)尤为普遍。一项研究显示,约60%的≥70岁NSCLC患者至少存在1种严重的共病。值得注意的是,肺癌高危人群,如吸烟者及中老年人,往往不同程度地伴有呼吸系统、内分泌系统、循环系统等多系统的共病。在呼吸系统共病中,慢性阻塞性肺病(chronic obstructive pulmonary disease, COPD)及间质性肺病(interstitial lung disease, ILD)是较为常见,大约40%~70%的肺癌患者患有COPD。此外,肺间质异常也是主要发生于年龄>60岁人群的合并症,且肺间质异常的患病率随着年龄的增长而增加。一项来自解放军总医院36 015例65岁及以上老年恶性肿瘤住院患者的共病分析显示,恶性肿瘤患者平均共病数量为1.73种;其中在支气管和肺恶性肿瘤的共病中,肺成像诊断中的异常发现(23.4%)、其他呼吸性疾病(15.5%)、其他胸膜情况(9.1%)和肺炎(8.3%)等肺部相关疾病的顺位较高。肺癌的发生发展、疗效不佳与肺癌共病的存在密切相关。共病导致的多重用药在老年肿瘤患者中特别常见。一项前瞻性队列研究ELDERS显示,老年(≥70岁)相比年轻(<70岁)肿瘤患者,共病负担评分和多重用药(≥5种)率均显著升高(11和7分, P <0.001;61.4%和37.1%, P =0.004)。多重用药加重了肝肾功能的负担,在行抗肿瘤治疗时可能会增加药物蓄积的风险。
综上所述,建议以65岁为老年人群的分界点,并根据年龄分层来指导老年肿瘤患者的诊疗。
共识意见 2
老年晚期肺癌患者临床实践须重视老年综合评估,结合量表及患者个体差异,通过多学科协作优化治疗决策,最终实现生活质量的提高和生存期的延长( 证据级别:中,推荐等级:高 )。
(一)老年晚期肺癌患者评估的目的及意义
老年晚期肺癌患者由于生理功能衰退、共病高发、多重用药及认知障碍等因素,存在高度的异质性。基础的肿瘤评估如卡氏功能状态评分和美国东部肿瘤协作组(Eastern Cooperative Oncology Group, ECOG)功能状态(performance status, PS)评分等均不足以精准指导抗肿瘤治疗。因此对于计划接受抗肿瘤治疗的老年肺癌患者来说,通过老年综合评估,可以更加充分了解老年晚期肺癌患者的躯体功能状态、治疗风险、营养状况、合并症及合并用药、认知及心理状态等综合指标,发现常规肿瘤治疗中疏漏的老年问题。此外,老年综合评估可以预测治疗不良反应的风险。研究显示,基于老年综合评估调整治疗方案可获得相同的预后(无治疗失败生存期分别为3.1和3.2个月, P =0.32)且降低不良反应发生率(93.4%和85.6%, P =0.015)。通过选择合适的量表工具,结合肿瘤生物学行为、患者体能状态及合并症,还可以进一步预测生存期与预后。在治疗期间可通过针对性识别和管理疼痛、呼吸困难、疲乏等症状,关注患者的心理社会需求,从而确保患者在生存期内获得最佳生活质量,实现更好的治疗获益。
(二)老年晚期肺癌患者综合评估的量表工具
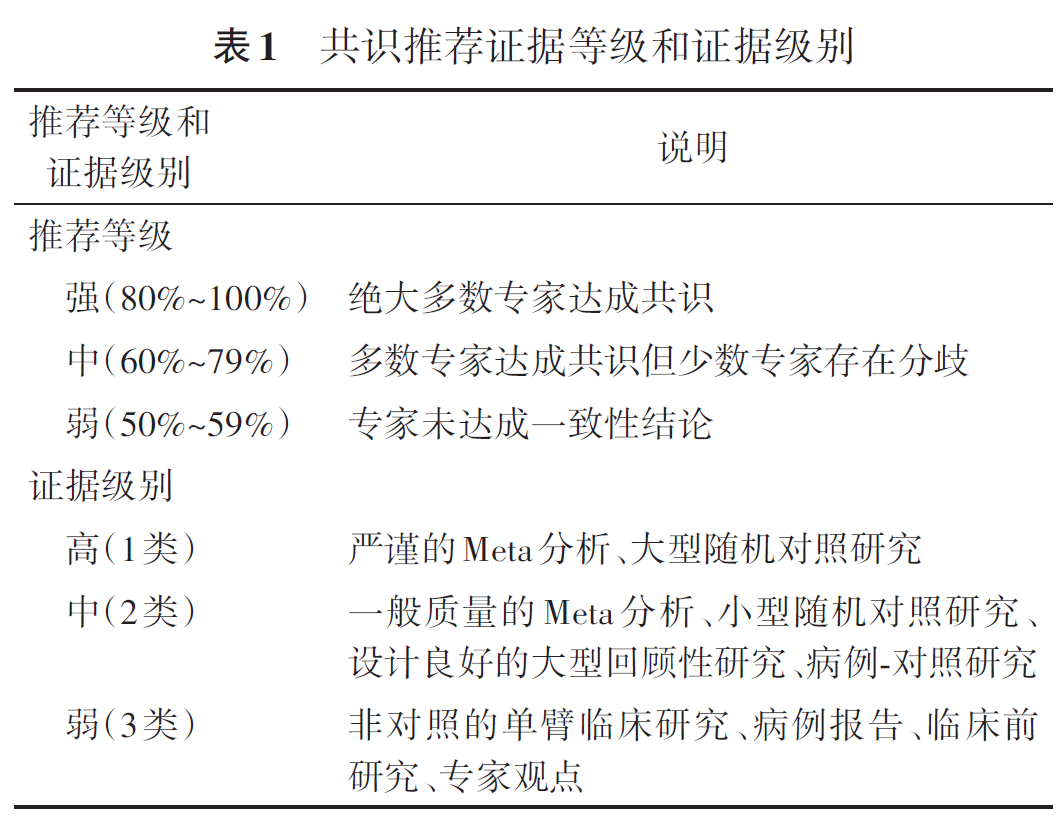
老年综合评估需结合老年晚期肺癌患者的疾病特点,从医学相关疾病评估、功能状态评估、治疗风险评估、营养状态评估、合并症及药物管理评估、认知与心理评估、社会支持与环境评估等多个维度出发充分评估患者接受抗肿瘤治疗的耐受程度及预后风险(表2),常用的评估工具包括以下内容。
1. 功能状态评估工具:①Barthel 指数: 评估日常活动能力(如进食、如厕、行走),得分≤60分提示依赖风险,需调整护理计划或治疗强度。 ② 老年筛查工具 -8 (geriatric -8 ,G -8 )量表: G-8是一种快速筛查工具,包含营养、体重变化、活动能力、认知及合并症等8项条目,总分≤14分提示需进一步老年综合评估。研究显示,G-8评分≤14分与术后并发症风险增加、化疗耐受性降低显著相关。G-8量表的敏感性高但特异性不足,作为筛查工具可快速识别高风险患者,但其预测化疗毒性的特异性较低,需结合癌症与衰老研究组(Cancer and Aging Research Group, CARG)化疗风险评估量表或老年化疗风险评估量表(chemotherapy risk assessment scale for high-age patients, CRASH)进一步验证。通过日常生活活动、工具性日常生活活动、计时起立行走测试及步速评估,步速下降提示生存期缩短,需警惕治疗风险。
2. 治疗风险评估工具: CARG化疗风险评估量表由癌症与衰老研究组开发,有11项参数,总分≥10分提示3~5级化疗毒性风险显著增加。Meta分析显示,CARG化疗风险评估量表的 OR =1.266( P =0.015),受试者操作特征(receiver operating characteristic, ROC)曲线下面积(area under curve,AUC)=0.681( P =0.010)。CRASH分为血液学和非血液学不良反应预测两部分,总分≥10分提示高风险。评分高者需减少化疗剂量或选择低毒性方案。此外CRASH对血液学不良反应的预测效能(ROC-AUC=0.665)优于CARG(ROC-AUC=0.564)。CARG量表适用于总体不良反应预测,而CRASH在血液学不良反应预测中更具优势,临床实践中可联合使用以提高准确性。生活质量问卷-肺癌模块(QLQ-LC13)专为肺癌患者设计,包含肺癌特异性症状,评估咳嗽、咯血、气促、胸痛等10个核心症状和3个单一条目,聚焦肺癌相关症状及治疗不良反应,并被应用在多个临床试验中。
3. 营养状态评估工具: 微型营养评定简表(mini nutritional assessment-short-form, MNA-SF)包含6项(体重下降、体质指数、活动能力、心理应激、神经心理疾病、疾病急性期),总分0~14分:≤7分:营养不良;8~11分:营养不良风险;≥12分:营养正常。有研究显示,相对于营养不良通用筛查工具和2002年营养风险筛查,MNA-SF在预测治疗相关不良反应方面表现最高。研究显示,MNA-SF≤11分者化疗后严重血液学不良反应风险较营养正常患者显著升高( RR =1.64;95% CI :1.02~2.64, P =0.042)。
4. 合并症与药物管理评估工具: Charlson合并症指数、老年累积疾病评分量表用于评估死亡风险和治疗耐受性;Beers标准与STOPP/START(Screening Tool of Older Persons' Prescriptions/Screening Tool to Alert doctors to Right Treatment)工具识别潜在不适当用药(如长效苯二氮䓬类)及遗漏治疗(如骨质疏松预防),降低药物相互作用风险。不同维度评估工具见表2。
(三)老年晚期肺癌患者的评估方法
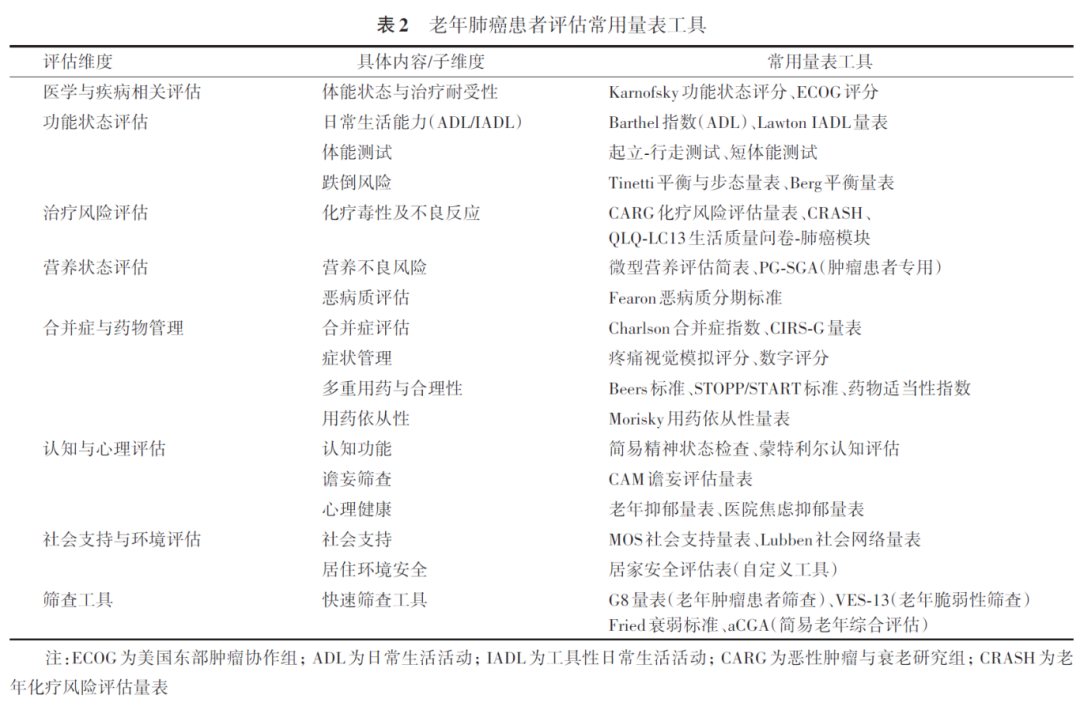
1. 老年晚期肺癌患者进行老年评估的流程: 1例老年患者进行老年综合评估通常需30~60 min,然而并不是所有的患者都需要接受完整的老年综合评估。《NCCN老年肿瘤指南》指出,对于有决策能力并有意愿接受肿瘤特异性治疗的老年患者,如果一般状况良好,可以通过快速筛查工具、G-8、Fried衰弱标准、Barber问卷、分诊风险筛查工具进行初筛。初筛无异常患者可接受标准的抗肿瘤治疗方案。对于初筛存在异常的患者和初诊时一般状况不佳的患者,建议针对不同的评估维度选择合适的量表对患者进行老年综合评估,并根据量表结果判断老年肿瘤患者是否存在功能、营养状态欠佳、治疗风险高、合并症及合并用药偏多、认知及心理障碍等异常情况。对于评估存在可纠正的异常患者,建议在治疗前进行干预性治疗,改善患者状况后进行抗肿瘤治疗;对于评估存在不可纠正的异常患者,如果存在毒性更低的可替代治疗方案,则可进行对应抗肿瘤治疗;对于无毒性更低的可替代治疗方案的患者,则建议行最佳支持治疗或姑息治疗。老年晚期肺癌患者进行老年评估的流程图见图1所示。有研究表明,初筛异常的老年患者在通过全面老年综合评估后,25.3%的患者的治疗方案受到了更积极的改变。
2. 建议诊疗期间动态评估与个体化调整: 老年患者的身体储备和治疗耐受性随治疗进程波动。动态老年综合评估可早期发现功能状态恶化,避免因延迟干预导致的治疗中断或毒性累积。一项多中心研究显示,化疗期间进行动态老年综合评估可以反映患者的功能状态变化,恶化的功能状态与更差的OS和生活质量相关。此外,老年晚期肺癌患者的治疗目标可能从“延长生存”向“维持生活质量”转变,而动态老年综合评估可以为这一转换提供客观依据。
综上所述,建议老年肺癌患者可结合老年综合评估选择合适的治疗方案。
老年晚期NSCLC患者的治疗原则总体与非老年患者一致。但老年患者在方案选择时需结合老年综合评估、年龄分层及体力状态等因素,以确保治疗的安全性和有效性。
(一)靶向治疗
共识意见 3
驱动基因阳性老年晚期NSCLC患者均推荐优选靶向治疗,可结合突变类型、年龄分层及老年综合评估选择合适的联合治疗方案( 证据级别:高,推荐等级:强 )。
现有研究显示,不同的靶点老年患者突变比例与非老年患者不尽相同。表皮生长因子受体(epidermal growth factor receptor, EGFR)突变、ROS原癌基因1(ROS proto-oncogene 1, ROS1)融合和BRAF V600E突变在老年患者与非老年患者中相似;间变性淋巴瘤激酶(anaplastic lymphoma kinase, ALK)融合、人表皮生长因子受体2(human epidermal growth factor receptor 2, HER-2) 20号外显子插入、RET重排在老年患者中更低;KRAS、MET扩增/MET14号外显子跳跃突变在老年患者中更高。大多数靶向药物的Ⅲ期临床研究中均对年龄进行了分层分析,亚组分析显示,老年与非老年患者获益一致,故国内外指南中靶向治疗药物推荐未对年龄有限制。
1. EGFR 靶向治疗: EGFR是最常见的突变类型,突变率为45%~55%。目前大部分第三代表皮生长因子受体-酪氨酸激酶抑制剂(epidermal growth factor receptor-tyrosine kinase inhibitors, EGFR-TKIs)已在国内获批,头对头研究证实第三代EGFR-TKIs疗效优于第一、二代EGFR-TKIs。
第三代EGFR-TKIs的大型Ⅲ期研究中,奥希替尼、阿美替尼、伏美替尼、贝福替尼、兰泽替尼等第三代EGFR-TKIs对比一代EGFR-TKIs治疗均进行了年龄相关的分层,亚组分析显示,年龄≥65岁EGFR阳性NSCLC患者的生存获益与总体人群相似。对于更高龄的老年患者,HOT2002研究中,奥希替尼一线治疗EGFR阳性NSCLC患者,亚组分析提示,75~79岁及≥80岁患者中位无进展生存时间(progression-free survival, PFS)均有获益趋势,但差异无统计学意义( P =0.66)。因此,老年患者应与指南推荐的整体人群药物治疗一致。
除EGFR-TKI单药治疗外,其他多种新型联合治疗方式也不断涌现。Ⅲ期FLAURA2研究中,奥希替尼联合化疗一线治疗对比奥希替尼单药治疗557例EGFR突变NSCLC患者,亚组分析提示,在≥65岁患者中联合化疗组相较于单药组有PFS获益趋势( HR =0.68,95% CI :0.47~0.98)。Ⅲ期BEVERLY研究中,厄洛替尼联合贝伐珠单抗对比厄洛替尼治疗160例EGFR突变NSCLC患者,亚组分析提示,在≥65岁患者中联合治疗组相较于单药组有OS获益趋势( HR =0.67,95% CI :0.38~1.16)。Ⅲ期FL-ALTER研究中,吉非替尼联合安罗替尼对比吉非替尼一线治疗315例EGFR突变NSCLC患者,亚组分析提示,在≥65岁患者中联合治疗组相较于单药组PFS有获益趋势( HR =0.48,95% CI :0.27~0.85)。Ⅲ期MARIPOSA研究中,埃万妥单抗联合兰泽替尼对比奥希替尼或兰泽替尼单药治疗1 074例EGFR突变NSCLC患者,亚组分析提示,在≥65岁患者中联合治疗组相较于单药组无PFS获益趋势( HR =1.06,95% CI :0.80~1.41),在≥75岁患者中联合治疗组相较于单药组有PFS获益趋势( HR =0.77,95% CI :0.46~1.30)。
对于EGFR非经典突变,Ⅲ期PAPILLON研究中,埃万妥单抗联合化疗对比化疗一线治疗308例EGFR 20号外显子插入突变NSCLC患者,亚组分析提示,在≥65岁患者中联合化疗组相较于化疗组有PFS获益趋势(经盲态独立中心评估, HR =0.44,95% CI :0.27~0.70)。因此,对于EGFR突变的老年晚期NSCLC患者,建议可结合突变类型、年龄分层及老年综合评估选择合适的靶向治疗方案。
2. ALK 靶向治疗: ALK重排或融合的阳性率为5%~10%。针对ALK阳性晚期NSCLC的药物包括第一代ALK-TKI克唑替尼,第二代ALK-TKIs塞瑞替尼、阿来替尼、布格替尼、伊鲁阿克、依奉阿克,第三代ALK-TKIs洛拉替尼等,以上药物均已在国内获批一线或二线适应证,这些药物对比克唑替尼一线治疗ALK阳性NSCLC患者的Ⅲ期研究中,均进行了年龄相关分层分析,结果显示,在低、中龄老年ALK阳性NSCLC患者中获益与总体人群相似。其中,以阿来替尼为代表的ALK-TKI在不同年龄段的患者中均有获益趋势,但是目前针对老年患者的现有研究有限,仍需进一步证实。
3. 其他靶点靶向治疗: 在其他罕见靶点中,针对MET ex14跳跃突变的研究相对较多。特泊替尼治疗≥75岁METex14跳跃突变NSCLC患者的中位PFS为10.4个月,与非老年患者疗效相似,提示均可获益。Ⅱ期研究中,赛沃替尼治疗MET ex14跳跃突变的NSCLC患者,≥75岁人群占比23%,总体人群客观缓解率(objective response rate, ORR)为42.9%。伯瑞替尼治疗≥75岁MET ex14的NSCLC患者,ORR达85.7%,与整体人群获益一致。故老年患者治疗方法仍与指南推荐一致,特泊替尼、赛沃替尼、伯瑞替尼、卡马替尼、谷美替尼等可用于治疗老年MET ex14跳跃突变的NSCLC患者。但目前研究有限,仍需更多探索。
除以上靶点外,其他靶点暂无老年患者相关数据。故仍根据CSCO指南推荐,恩曲替尼及克唑替尼可用于治疗ROS1融合的NSCLC患者,塞普替尼和普拉替尼可用于治疗RET融合的NSCLC患者,恩曲替尼和拉罗替尼可用于治疗NTRK基因融合的NSCLC患者。
此外,老年患者在靶向治疗过程中整体耐受性良好,安全可控。在各药物说明书的剂量调整建议中,也未见特别针对老年患者的剂量调整[参考甲磺酸奥希替尼片中文说明书(2025年1月2日修订版);甲磺酸阿美替尼片中文说明书(2022年5月5日修订版);甲磺酸伏美替尼片中文说明书(2024年6月28日修订版);克唑替尼胶囊中文说明书(2024年9月17日修订版);塞瑞替尼胶囊中文说明书(2023年3月21日修订版);盐酸阿来替尼胶囊中文说明书(2025年2月25日修订版);盐酸恩沙替尼胶囊中文说明书(2022年3月16日修订版);布格替尼片中文说明书(2022年12月27日修订版);洛拉替尼片中文说明书(2022年4月27日修订版);伊鲁阿克片中文说明书(2024年11月13日修订版);枸橼酸依奉阿克胶囊中文说明书(2024年6月11日核准版)],但应密切监测老年患者合并药物对治疗药物代谢的影响,以及警惕药物蓄积风险,以确保安全性和有效性(靶向治疗不良反应管理详见本共识老年不良反应管理)。
综上所述,驱动基因阳性老年晚期NSCLC患者整体治疗原则与非老年患者一致,推荐靶向治疗,但应结合突变类型、年龄分层及老年综合评估选择合适的靶向治疗方案。
(二)化疗治疗
共识意见 4
拟行化疗的老年晚期NSCLC患者应结合年龄分层、老年综合评估选择合适的化疗方案,以减少不良反应,提高疗效( 证据级别:中,推荐等级:强 )。
共识意见 5
抗体药物偶联(antibody-drug conjugate, ADC)类药物目前可推荐在低龄老年晚期NSCLC患者后线治疗中使用( 证据级别:弱,推荐等级:强 )。
对于驱动基因阴性老年晚期NSCLC患者,结合既往研究及共识建议,应结合老年综合评估结果选择合适的化疗方案。
1. 双药化疗: 研究显示,对于≥65岁的晚期NSCLC患者,含铂双药治疗的中位OS为12.5个月;≥70岁的晚期鳞状NSCLC患者,分别给予纳米白蛋白结合型紫杉醇单药治疗和联合化疗(卡铂/顺铂/奈达铂/长春瑞滨/吉西他滨),结果显示,联合化疗组相较于单药组显著延长中位OS;年龄≥70岁的晚期NSCLC患者,紫杉醇脂质体联合奥沙利铂相较于单药组中位PFS延长1.5个月( P =0.024)。另一项研究中,50例25~73岁的NSCLC患者,给予紫杉醇脂质体联合顺铂,50例34~76岁的NSCLC患者紫杉醇联合顺铂一线治疗,两组中位OS差异无统计学意义(9和9.3个月, P =0.342)。一项Ⅲ期研究中,纳入534例肺鳞状细胞癌患者,给予顺铂联合吉西他滨与顺铂联合紫杉醇脂质体一线治疗,亚组分析提示,在≥65岁( HR =1.07,95% CI :0.76~1.49)及≥70岁( HR =1.02,95% CI :0.56~1.87)患者中,两组PFS获益趋势无差异。一项中国前瞻性随机对照研究中,纳入63例38~73岁NSCLC患者,给予伊立替康联合顺铂及吉西他滨联合顺铂治疗,两组均具有良好的临床疗效,无显著性差异(中位PFS为4和4.2个月, P >0.05)。一项Ⅰ/Ⅱ期研究中,纳入56例38~77岁的NSCLC患者,给予伊立替康联合紫杉醇一线治疗,46例可评估的患者中,ORR为41.3%。
对于≥75岁老年人群,一项Ⅲ期临床研究结果表明,卡铂+培美曲塞联合治疗组相较于多西他赛单药组的中位OS有获益(中位OS为18.7和15.5个月, HR =0.850,95% CI :0.684~1.056, P =0.003)。
对于高龄老年人群,目前尚无支持双药化疗的证据。
2. 单药化疗:(1 )常规单药化疗可耐受: ①对于低龄老年人群:ELVIS研究纳入191例≥70岁,ECOG PS=0~2分的晚期NSCLC患者,其中24%的患者ECOG PS=2分,长春瑞滨相较于最佳支持治疗组延长了中位OS(28和21周, P =0.03),并提高了1年OS率(32%和14%)。②对于中龄老年人群:一项Ⅱ期研究2009—2011年期间纳入46例≥75岁的晚期非鳞状NSCLC患者,接受培美曲塞单药一线治疗的中位OS为18.2个月。③对于高龄老年人群:目前尚无支持单药化疗的证据。 ( 2 )常规单药化疗不耐受: 节拍/减剂量治疗指降低化疗剂量并增加给药频率,通过长时间不间断给药以达到延长血浆活性药物稳态浓度的目的。对于低龄老年人群,一项意大利研究纳入92例NSCLC患者,其中36%的患者≥68岁,给予节拍长春瑞滨治疗,结果显示,总体人群中位OS为32.3周。另一项回顾性研究纳入293例晚期NSCLC患者,71%患者≥70岁,61%的患者ECOG PS≥2分,伴合并症的中位数为3个,给予节拍口服长春瑞滨治疗,结果表明,节拍口服长春瑞滨在老年和体弱患者中显示出良好的疾病控制率(72%),且不良反应相对较低,主要因疾病进展中断治疗,因不良事件中断治疗的比例较低。对于中、高龄老年人群,目前尚无支持节拍化疗的证据。
3. ADC 治疗: 近年来,以Dato-DXd为代表的ADC药物为老年NSCLC患者带来新的希望。Ⅲ期研究TROPION-Lung01的亚组分析显示,TROP2 ADC Dato-DXd治疗≥65岁患者的PFS获益趋势明显,但OS获益趋势较小。Dato-DXd组≥3级治疗相关不良事件发生率及导致减量或停药的比例均低于多西他赛组,整体安全性可控、可管理。国产Trop2 ADC药物芦康沙妥珠单抗已获批用于成人经EGFR-TKI和含铂化疗失败的局部晚期或转移性EGFR突变NSCLC的治疗,其在老年人群的疗效数据有待披露。一项全球、多中心、Ⅱ期DESTINY-Lung02研究,不同剂量的T-DXd二线治疗≥18岁HER-2突变的转移性NSCLC患者,两组患者年龄范围分别为31~84岁和28~86岁,ECOG PS=0~1分,结果表明,整体人群中5.4 mg/kg剂量组的中位PFS为9.9个月,中位OS为19.5个月。虽然在研究中暂无对年龄分层的数据,但T-DXd说明书中提到,65~75岁患者给药时无需调整剂量[参考注射用德曲妥珠单抗(优赫得)中文说明书(2024年11月14日修订版)]。因ADC类药物目前在老年人群探索的较少,所以尚无更细的老年分层证据。
尽管老年患者通常合并较多基础疾病和伴有生理功能减退等问题,但化疗及ADC药物治疗老年患者整体安全可控,耐受性良好。不过在治疗过程中,除需严格评估骨髓抑制、心脏不良反应及神经不良反应风险外,同时也需关注衰弱状态及合并症对预后的影响(化疗不良反应管理详见本共识老年不良反应管理)。
综上所述,建议对于驱动基因阴性的老年晚期NSCLC患者,应根据年龄分层和老年评估来选择合适的化疗方案。此外,ADC药物在低龄老年患者后线治疗中也显示出一定的疗效和可耐受的安全性,但目前相关研究仍较少,未来需要更多的临床研究来进一步探索其在老年人群中的应用潜力。
(三)免疫治疗
共识意见 6
对于不耐受化疗的驱动基因阴性老年晚期NSCLC患者,推荐阿替利珠单抗单药治疗;对于程序性死亡受体配体1(programmed cell death-ligand 1, PD-L1)表达阳性的驱动基因阴性老年晚期NSCLC患者,也可选择帕博利珠单抗单药治疗( 证据级别:高,推荐等级:强 )。
共识意见 7
对于可耐受化疗的驱动基因阴性老年晚期NSCLC患者(低龄、中龄)推荐免疫联合化疗,但需结合老年综合评估选择合适的化疗方案( 证据级别:高,推荐等级:强 )。
以免疫为基础的治疗方案已成为驱动基因阴性晚期NSCLC患者的标准治疗,其包括免疫单药、免疫联合化疗、免疫联合抗血管及双免联合等多种治疗模式。多项Ⅲ期研究结果显示,老年人群接受免疫治疗有获益趋势,但不同治疗模式获益趋势不同。因此,需要综合考虑老年患者PD-L1表达状态、年龄和老年综合评估等情况,以确保选择最适合的治疗模式,从而最大化地提高治疗效果和老年患者的生活质量。
1. 免疫单药治疗
临床实践中,因体能状态较差(ECOG PS≥2分)和/或患有多种合并症且治疗耐受性差的老年人达40%以上,通常这类患者被认为不适合接受含铂治疗。IPSOS研究作为全球首个且唯一纳入了453例不耐受含铂化疗NSCLC患者(ECOG PS=2~3分或年龄≥70岁且存在大量合并症或铂类药物化疗的其他禁忌证)的前瞻性Ⅲ期研究,其结果显示,阿替利珠单抗对比单药化疗的2年OS率分别为24%和12%(中位OS为10.3和9.2个月, HR =0.78,0.63~0.97, P =0.028)。亚裔人群中位OS达15.8个月,2年OS率达35.0%。目前阿替利珠单抗单药已在欧盟获批不耐受含铂化疗的晚期NSCLC一线治疗。
此外,IMpower110研究、KEYNOTE-024研究、KEYNOTE-042研究、EMPOWER-Lung1等研究的亚组数据显示,免疫单药方案能够改善≥65岁PD-L1高表达NSCLC患者的生存时间。意大利胸部肿瘤学会国际专家小组会议也提出免疫单药适用于PD-L1高表达的老年晚期NSCLC患者。
针对中龄老年人群,基于KEYNOTE-024、KEYNOTE-042研究的荟萃分析显示,在≥75岁且PD-L1高表达的晚期NSCLC患者中,帕博利珠单抗组相较于化疗组OS有获益趋势(27.4个月, HR =0.41,95% CI :0.23~0.73)。美国食品药品监督管理局汇总分析和一项回顾性研究显示,≥75岁PD-L1高表达的晚期NSCLC患者使用免疫单药对比联合化疗获益趋势一致,提示PD-L1高表达的老年晚期NSCLC患者可采用免疫单药治疗。一项解放军总医院的回顾性分析纳入111例不限PD-L1表达的≥75岁晚期NSCLC患者,其中70例接受免疫联合化疗,41例接受免疫单药治疗,结果显示,免疫联合化疗组和免疫单药组中位OS分别为17.7和17.9个月,两组间OS无统计学差异,提示对于中龄老年患者,免疫单药和免疫联合获益趋势一致,且不受PD-L1表达的影响。
对于≥85岁的高龄老年人群,目前研究数据有限。一项小样本回顾性研究纳入了16例≥85岁的晚期NSCLC患者,其中7例PD-L1高表达,研究结果提示免疫单药在高龄、PD-L1高表达人群中仍表现出良好疗效。此外,另一项基于IMpower110、KEYNOTE-024和KEYNOTE-042研究的对比分析显示,阿替利珠单抗对比帕博利珠单抗具有相同的生存获益,且阿替利珠单抗的安全性更好。
因此,对于不耐受化疗的驱动基因阴性老年晚期NSCLC患者,推荐阿替利珠单抗单药治疗;对于PD-L1表达阳性的驱动基因阴性老年晚期NSCLC患者,推荐阿替利珠单抗或帕博利珠单抗单药治疗。
2. 免疫联合治疗
(1 )免疫联合化疗: ①对于低龄老年人群,IMpower132、KEYNOTE-189、KEYNOTE-407、Camel、CameL-sq、RATIONALE-304、RATIONALE-307研究等亚组数据显示,免疫联合化疗在≥65岁的非鳞状/鳞状NSCLC患者中,均有生存获益。对于非鳞状NSCLC患者,IMpower132研究提示,65岁以上患者的获益趋势较65岁以下患者更加明显。此外一项老年晚期NSCLC的Meta分析显示,在>65岁亚组中,免疫联合化疗相较于化疗可显著延长OS( HR =0.81,95% CI :0.74~0.88; P <0.000 01)。②对于中龄老年人群,一项对IMpower130、IMpower132研究老年患者的汇总分析显示,阿替利珠单抗联合化疗在≥75岁亚组中OS有获益趋势(28.2和15.9个月, HR =0.65,95% CI :0.39~1.07)。此外一项日本真实世界J-TAIL-2研究中,亚组分析显示,阿替利珠单抗联合化疗治疗≥75岁的患者有生存获益趋势。③对于高龄老年人群,暂无证据。
(2 )免疫联合化疗+ 抗血管药物: ①对于低龄老年人群,IMpower150研究、IMpower151研究亚组显示,阿替利珠单抗联合化疗+贝伐珠单抗在≥65岁非鳞状NSCLC患者中PFS有获益趋势。多中心Ⅲ期ONO-4538-52研究中,纳武利尤单抗联合化疗+贝伐珠单抗对比安慰剂组治疗550例非鳞状NSCLC患者,亚组分析提示,在≥65岁非鳞状NSCLC患者中,联合治疗组相较于安慰剂组PFS有获益趋势(12.9和8.3个月, HR =0.65,95% CI :0.47~0.88)。②对于中龄老年人群,IMpower150亚组分析提示,阿替利珠单抗联合化疗+贝伐珠单抗相较于化疗+贝伐珠单抗组PFS有获益趋势(9.7和6.8个月, HR =0.78)。③对于高龄老年人群,暂无证据。
(3 )免疫联合抗血管药物: ①在低龄老年人群中,一项Ⅱ期单臂多中心WJOG @Be研究中,阿替利珠单抗联合贝伐珠单抗治疗39例41~75岁、PD-L1高表达的非鳞状NSCLC患者,中位PFS达15.9个月。Ⅱ期SUNRISE研究中,信迪利单抗联合安罗替尼对比化疗治疗99例33~75岁的NSCLC患者,亚组分析提示,在PD-L1高表达人群中,联合治疗组相较于化疗组PFS有获益趋势(未达到和4.4个月, HR =0.47,95% CI :0.17~1.31)。②对于中、高龄老年人群,暂无证据。因此,对于可耐受化疗的驱动基因阴性老年晚期NSCLC患者(低龄、中龄)推荐免疫联合化疗,但需结合老年综合评估选择合适的化疗方案。而因纳入老年患者的免疫联合抗血管药物研究有限,未来仍需开展更多研究进行探索。
3. 双免治疗
(1 )双免+ 化疗治疗: ①对于低龄老年人群,Ⅲ期POSEIDON研究中,替西木单抗联合度伐利尤单抗+化疗对比化疗治疗1013例晚期NSCLC患者,亚组分析提示在≥65岁患者中联合治疗组相较于化疗组OS有获益趋势( HR =0.74,95% CI :0.58~0.94)。CheckMate-9LA研究亚组分析提示,在65~74岁患者中纳武利尤单抗联合伊匹木单抗及2个周期诱导化疗相较于化疗组OS有获益趋势(19.4和11.9个月, HR =0.62,95% CI :0.46~0.85)。②对于中、高龄老年人群,目前暂无证据。
(2 )双免治疗: ①对于低龄老年人群,CheckMate-227研究亚组分析提示,在65~74岁晚期NSCLC患者中纳武利尤单抗联合伊匹木单抗相较于化疗组OS获益趋势并不明显(16.6和14.5个月, HR =0.91,95% CI :0.70~1.19)。Ⅲ期Energy-GFPC 08-2015研究中,纳武利尤单抗联合伊匹木单抗对比含铂双药化疗(卡铂联合培美曲塞)治疗216例≥70岁且ECOG PS=0~2分或<70岁且ECOG PS=2分的NSCLC患者,结果显示,在总人群中双免治疗组相较于化疗组OS获益趋势不明显(中位OS:14.7和9.9个月, HR =0.85,95% CI :0.62~1.16);在年龄≥70岁/ECOG PS为0~1分亚组中,双免治疗组的中位OS长于化疗组(22.6和11.8个月, HR =0.64,95% CI :0.46~0.96);而在ECOG PS=2分亚组中,双免治疗组OS则短于化疗组(2.9和6.1个月, HR =1.32,95�:0.82~2.11)。②对于中龄老年人群,CheckMate-227研究亚组分析提示,在≥75岁晚期NSCLC患者中纳武利尤单抗联合伊匹木单抗相较于化疗组OS获益趋势并不明显(13.5和11.4个月, HR =0.92,95% CI :0.57~1.48)。③对于高龄老年人群,目前暂无证据。
由于双免±化疗治疗在老年患者中获益趋势并不一致,所以未来仍需开展更多的临床研究进一步探索与验证。此外,对于免疫治疗在老年患者中的安全性问题,各免疫药物说明书显示,免疫治疗在老年患者与非老年患者中安全性总体相似,且总体可控[注射用卡瑞利珠单抗中文说明书(2024年6月6日修订版);信迪利单抗注射液中文说明书(2024年12月1日修订版);替雷利珠单抗注射液中文说明书(2025年2月7日修订版);阿替利珠单抗注射液中文说明书(2024年10月29日修订版);纳武利尤单抗注射液中文说明书(2024年10月29日修订版);帕博利珠单抗注射液中文说明书(2025年2月19日修订版);阿得贝利单抗注射液中文说明书(2023年9月8日修订版);舒格利单抗注射液中文说明书(2023年4月23日修订版)]。回顾性研究显示,不同年龄组间(<65岁,65~74岁,≥75岁)的免疫相关不良事件(immune-related adverse events, irAEs)发生类型、发生频率和严重程度差异无统计学意义。但需要关注随着年龄增长,不良事件风险相对提高以及治疗中断率相应增加的问题(免疫治疗不良反应管理详见本共识老年不良反应管理)。
综上所述,在驱动基因阴性的老年晚期NSCLC患者治疗中,单药免疫可适用于不耐受含铂化疗和PD-L1表达阳性的老年人群,但老年患者是否选择免疫联合方案应根据老年综合评估结果及年龄分层进行考量。由于目前针对高龄老年患者的研究有限,未来应积极开展更多临床研究,以期为老年患者带来更多获益。
共识意见 8
对于老年ES-SCLC人群,需结合年龄分层及老年综合评估,优选免疫联合化疗±抗血管一线治疗( 证据级别:高,推荐等级:强 )。
在小细胞肺癌(small cell lung cancer, SCLC)患者中,约有半数年龄超过65岁,超过70岁者亦占三成左右。自从IMpower133研究奠定了免疫联合方案作为ES-SCLC患者一线标准治疗方案的基础后,近年来多个免疫药物在ES-SCLC的治疗上取得了阳性的结果。综合以上研究结果,老年患者的生存获益和安全性与总体人群一致,但需结合年龄分层、老年综合评估及化疗耐受性等因素选择合适的药物,才能尽可能获得疗效与安全性的平衡。
1. 免疫联合化疗: 对于低龄老年人群,IMpower133研究中纳入了186例老年SCLC患者,占比46.15%,亚组分析显示,在≥65岁患者中获益趋势更明显,OS延长4.8个月( HR =0.59),这提示在≥65岁、ECOG PS=0~1分的老年患者中,阿替利珠单抗联合化疗治疗ES-SCLC有生存获益趋势。一项Meta分析纳入了包括IMpower133、CASPIAN、KEYNOTE-604三个ES-SCLC Ⅲ期研究在内的2 775例患者,结果显示,在年龄<65岁和≥65岁、ECOG PS评分为0~1分的亚组中,免疫联合化疗队列均有明显获益。一项来自日本的真实世界研究也验证了阿替利珠单抗联合化疗在老年患者中具有良好疗效,老年组和非老年组的ORR分别为80.5%和65.5%,且中位OS获益一致(15.4和15.9个月, P =0.24)。2024 ESMO Asia更新了lMpower133研究数据,首次报道阿替利珠单抗联合化疗组6年OS率可达11%。国产免疫检查点抑制剂近年来在SCLC领域也不断进行了探索,Ⅲ期ASTRUM-005研究中,斯鲁利单抗联合EC方案(卡铂和依托泊苷)对比安慰剂联合EC方案一线治疗585例ES-SCLC患者,亚组分析提示,在≥65岁患者中联合治疗组相较于安慰剂组OS有获益趋势(15.4和10个月, HR =0.60,95% CI :0.40~0.89)。Ⅲ期CAPSTONE-1研究中,阿得贝利单抗联合EC方案对比安慰剂联合EC方案一线治疗462例ES-SCLC患者,亚组分析提示,在≥65岁患者中联合治疗组相较于安慰剂组OS有获益趋势( HR =0.70,95% CI :0.48~1.00)。Ⅲ期RATIONALE-312研究中,替雷利珠单抗联合铂类和依托泊苷对比安慰剂联合铂类和依托泊苷一线治疗457例ES-SCLC患者,亚组分析提示,在≥65岁患者中联合治疗组相较于安慰剂组OS有获益趋势( HR =0.74,95% CI :0.53~1.03)。另外,EXTENTORCH研究中特瑞普利单抗联合化疗组纳入年龄≥65岁的患者占35.4%,整体人群中位OS达到14.6个月( HR = 0.798,95% CI :0.648~0.982),但目前并无老年患者疗效数据披露。综合以上这些研究显示,在≥65岁、ECOG PS=0~1分的老年患者中,免疫联合化疗治疗ES-SCLC有生存获益趋势。
对于中、高龄老年人群,目前暂无证据。
2. 免疫联合化疗+ 抗血管药物: 对于低龄、中龄老年人群,Ⅲ期ETER701研究中,贝莫苏拜单抗联合化疗+安罗替尼对比安慰剂联合化疗一线治疗ES-SCLC患者,亚组分析提示,在≥65岁患者中联合治疗组相较于安慰剂组OS有获益趋势( HR =0.54,95% CI :0.35~0.81)。这些结果提示免疫联合化疗+抗血管药物方案也是老年ES-SCLC患者的一线可选方案,整体安全可控,但特别需要关注患者的基础状态以及在治疗过程中的相关不良事件。
对于高龄老年人群,目前暂无证据。
在真实世界数据研究中,高达1/3的SCLC患者PS评分为2分。所以对PS评分较高的老年患者治疗探索也至关重要。一项回顾性研究分析了梅奥诊所医疗系统在2016年1月至2021年1月期间接受免疫联合化疗治疗的ES-SCLC患者数据,共纳入82例患者,其中26例患者ECOG PS=2~3分,结果显示,ECOG PS=0~1分组与ECOG PS=2~3分组的PFS和OS获益均相似,中位PFS分别为5.8和4.1个月( P =0.299 4),中位OS分别为10.6和9.3个月( P =0.271 8)。提示PS评分较高的患者也可从免疫治疗中获益。
另外一项多中心、随机、双盲、安慰剂对照的Ⅲ期临床研究证实,曲拉西利对接受化疗的中国ES-SCLC患者的骨髓保护效果,在中位随访14.1个月后,曲拉西利组相较于安慰剂组OS有获益趋势(12.0和8.8个月, HR =0.69,95% CI :0.40~1.22),可考虑用于骨髓功能较差的ES-SCLC患者。
在老年ES-SCLC的化疗选择中,通常推荐含铂双药联合方案,如依托泊苷联合卡铂或顺铂。对于PS评分较好且基础状态良好的老年患者,可考虑标准剂量;而基础状态差或有危险因素的患者则建议采用低剂量含铂方案。在卡铂与顺铂的选择上,二者疗效相似,但如果考虑到相关不良事件,卡铂较顺铂的耐受性更佳。对于PS评分高且基础状态较差的老年患者,口服单药依托泊苷也是一种选择,但需密切监测其骨髓抑制等不良反应。
综上所述,基于目前的临床研究数据,对于老年ES-SCLC患者应结合年龄分层及老年综合评估的结果,推荐进行合适的免疫联合化疗±抗血管一线治疗选择,但未来仍需更多临床研究的探索。
共识意见 9
针对老年患者的特点,应选择疗效确切且安全性相对更好的药物。治疗过程中需更加注意药物之间的相互作用,加强监测,及时识别和处理不良反应( 证据级别:中,推荐等级:强 )。
鉴于老年患者在生理机制和疾病管理上所具有的特殊性,如生理衰老、药物代谢排泄功能降低、多病共存、合并用药及药物相互作用更常见等。老年晚期肺癌患者在抗肿瘤用药应用时应注重这些特征,选择疗效确切且安全性相对更好的药物,并及时识别和处理不良反应。
(一)老年患者器官功能下降会导致对药物耐受性降低,不良反应增加
老年患者的药物吸收、分布、代谢和排泄均会发生显著变化。如药物吸收会受到消化道黏膜萎缩、胃肠血流减少和蠕动减弱的影响。年龄导致肌肉流失而体脂增加,身体含水量减少,使得脂溶性药物的分布体积增加而水溶性药物的分布体积减少,忽视这一改变可能会影响以体重计算剂量的药物的耐受性。伴随年龄增长肝脏血流减少,酶活性下降,如70岁以上老年人CYP酶含量下降30%,而绝大部分口服靶向药(>90%)、紫杉烷类和长春碱类药物均由CYP3A4代谢,导致老年患者对这些药物的代谢能力减弱。药物排泄方面,50岁以后肾脏的血流量每年减少1%,40岁以后肾小球滤过率每年下降0.75 ml/min。然而因为同时存在肌肉量的下降,约1/3的人肌酐清除率没有变化,因此肾功能的下降并不必然导致血肌酐水平的上升,血肌酐水平也并非评估老年患者肾功能的合适参数,如临床上最常用的Cockcroft-Gault和Jelliffe公式,对老年人就不一定合适,70岁以上的人群中Cockcroft-Gault公式计算值总是低于实测的24 h肌酐清除率。由于老年患者肝肾功能的下降,必须谨慎考虑经肝肾代谢的化疗和靶向药物的剂量。表3总结了老年晚期肺癌常用化疗和抗血管生成药物根据器官功能评估调整药物剂量的建议。
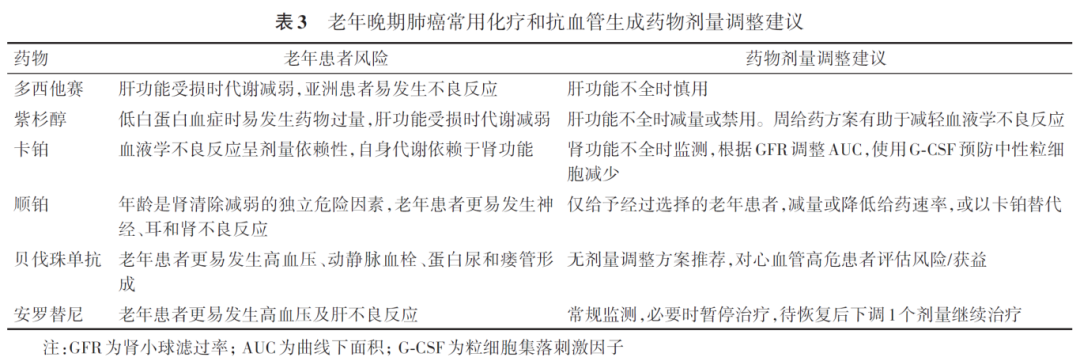
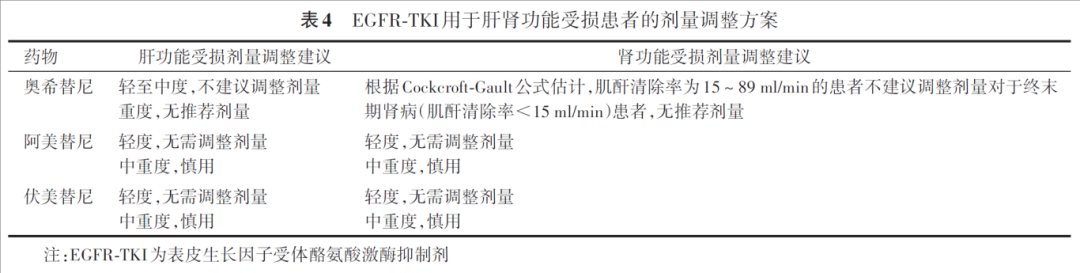
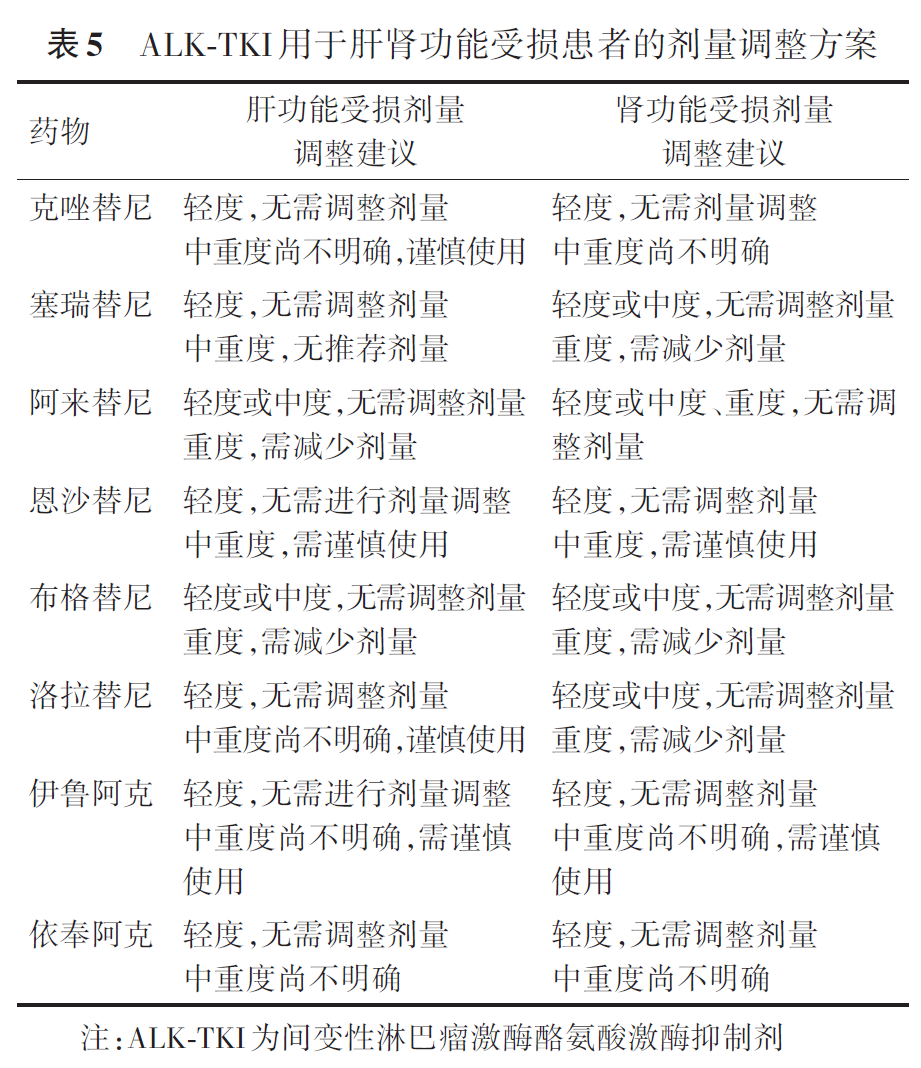
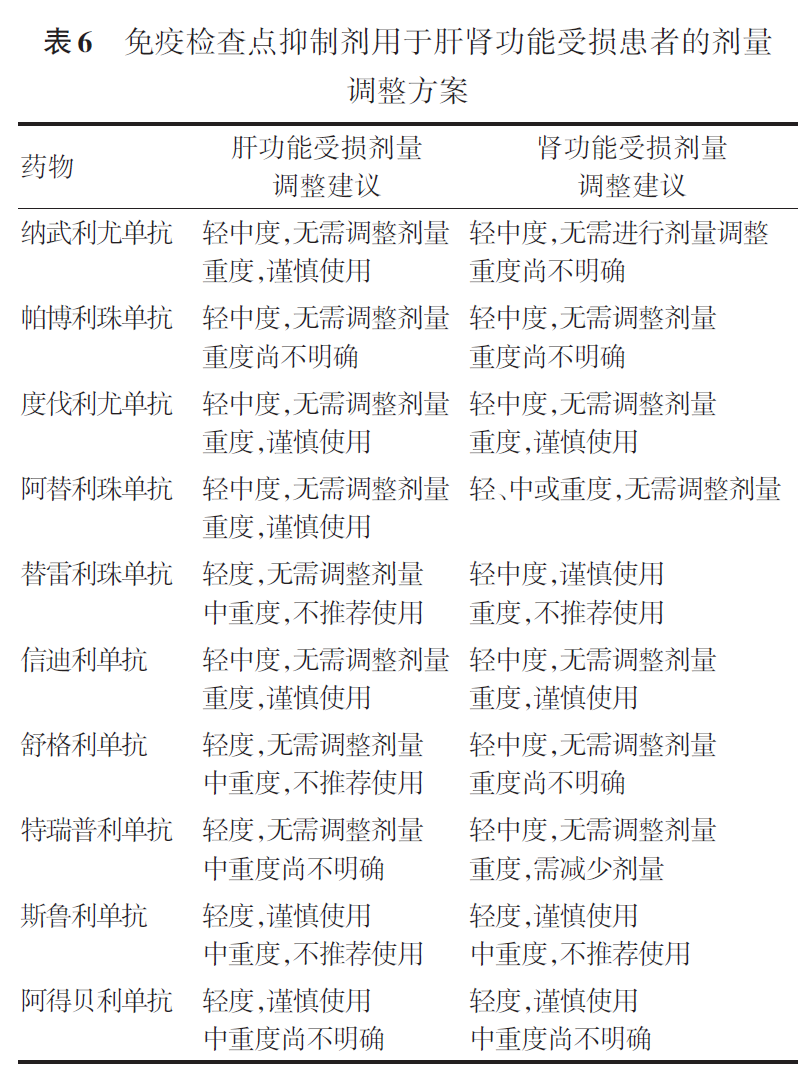
靶向治疗方面,在轻中度肝、肾功能受损的老年患者中,奥希替尼无需调整剂量,在轻度肝、肾功能受损的老年患者中,阿美替尼及伏美替尼无需调整剂量[参考甲磺酸奥希替尼片中文说明书(2025年1月2日修订版);甲磺酸阿美替尼片中文说明书(2022年5月5日修订版);甲磺酸伏美替尼片中文说明书(2024年6月28日修订版)]。在ALK-TKIs的应用中,对于中度以下肝功能损伤及肾功能损伤的患者,阿来替尼相对于其他ALK-TKI无需调整剂量[参考克唑替尼胶囊中文说明书(2024年9月17日修订版);塞瑞替尼胶囊中文说明书(2023年3月21日修订版);盐酸阿来替尼胶囊中文说明书(2025年2月25日修订版);盐酸恩沙替尼胶囊中文说明书(2022年3月16日修订版);布格替尼片中文说明书(2022年12月27日修订版);洛拉替尼片中文说明书(2022年4月27日修订版);伊鲁阿克片中文说明书(2024年11月13日修订版);枸橼酸依奉阿克胶囊中文说明书(2024年6月11日核准版)]。免疫治疗方面,在轻中重度肾功能受损患者中,阿替利珠单抗是唯一无需调整剂量的免疫药物;在中度肝损伤患者中,替雷利珠单抗、舒格利单抗、斯鲁利单抗、阿得贝利单抗不推荐使用或尚不明确。表4、5和表6总结了第三代EGFR-TKIs、ALK-TKIs和免疫检查点抑制剂根据肝肾功能调整药物剂量的建议[参考甲磺酸奥希替尼片中文说明书(2025年1月2日修订版);甲磺酸阿美替尼片中文说明书(2022年5月5日修订版);甲磺酸伏美替尼片中文说明书(2024年6月28日修订版);克唑替尼胶囊中文说明书(2024年9月17日修订版);塞瑞替尼胶囊中文说明书(2023年3月21日修订版);盐酸阿来替尼胶囊中文说明书(2025年2月25日修订版);盐酸恩沙替尼胶囊中文说明书(2022年3月16日修订版);布格替尼片中文说明书(2022年12月27日修订版);洛拉替尼片中文说明书(2022年4月27日修订版);伊鲁阿克片中文说明书(2024年11月13日修订版);枸橼酸依奉阿克胶囊中文说明书(2024年6月11日核准版);注射用卡瑞利珠单抗中文说明书(2024年6月6日修订版);信迪利单抗注射液中文说明书(2024年12月1日修订版);替雷利珠单抗注射液中文说明书(2025年2月7日修订版);阿替利珠单抗注射液中文说明书(2024年10月29日修订版);纳武利尤单抗注射液中文说明书(2024年10月29日修订版);帕博利珠单抗注射液中文说明书(2025年2月19日修订版);度伐利尤单抗注射液中文说明书(2024年10月16日修订版);阿得贝利单抗注射液中文说明书(2023年9月8日修订版);斯鲁利单抗注射液中文说明书(2025年1月8日修订版);舒格利单抗注射液中文说明书(2023年4月23日修订版)]。
(二)老年患者共病多,合并用药多,潜在药物相互作用会增加不良反应的发生
老年患者多共病,导致合并用药增多,临床上需关注由于药物相互作用可能导致的老年肺癌患者不良反应发生率升高。
研究显示,COPD、ILD和肺间质异常与罹患肺癌,以及肺癌患者死亡率升高相关,也被报道与肺癌生存期缩短存在相关性。合并COPD的老年肺癌患者,其部分COPD治疗用药可能导致QT间期延长,而肺癌治疗药物可增加发生致命的尖端扭转型室性心动过速风险。在病情需要合并用药时,应密切监测心电图。此外,肺癌合并COPD的患者使用免疫治疗会增加肺炎风险,但也有研究显示,轻、中度的患者可能具有更好的生存获益。合并ILD的老年肺癌患者,靶向治疗可能使患者发生肺不良反应的风险增加;对于免疫治疗,尽管免疫检查点抑制剂治疗后肺炎的发生率增加,但免疫检查点抑制剂的临床结局并未受到预先存在的ILD的显著影响。合并肺间质异常的老年肺癌患者,研究显示将增加合并放射性肺炎或免疫检查点抑制剂相关间质性肺炎的风险。
对于糖尿病等内分泌系统共病和心血管疾病等循环系统共病,涉及的药物治疗策略更为多样,表7总结了老年晚期肺癌常用药物说明书中提示关注的药物相互作用。

(三)不同药物不良反应谱或发生率不同,需结合患者情况以及药物特异性选择合适的药物
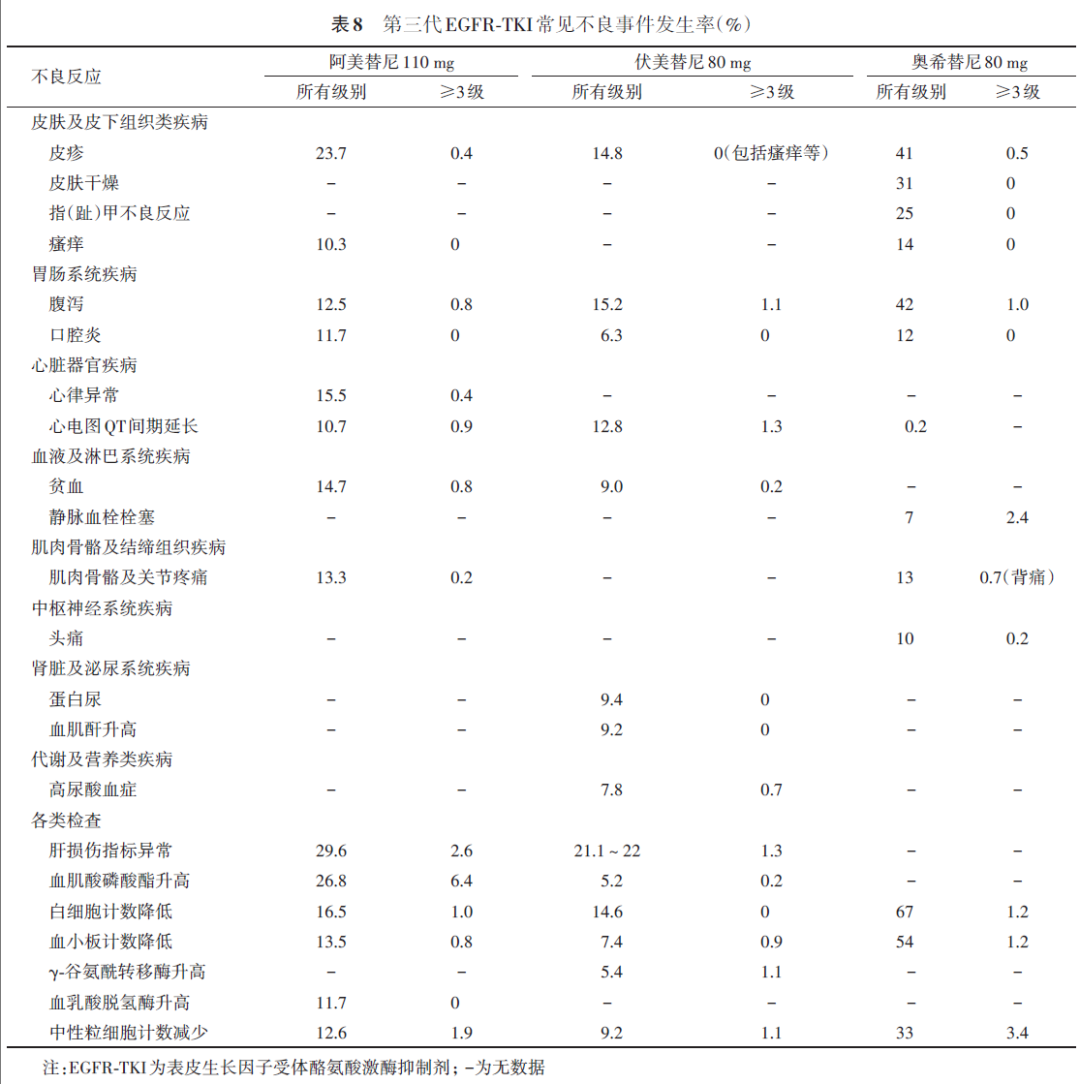
由于靶向药物不良反应谱存在差异,可考虑在同类药物中选择不良反应谱对老年患者影响最小的药物,如第三代EGFR-TKI中,奥希替尼的间质性肺病发生率高于阿美替尼和伏美替尼(3.7%、0.4%、0.4%),此外在血液及淋巴系统疾病方面的不良事件发生率较高。而阿美替尼和伏美替尼的肝不良反应高于奥希替尼(29.9%、22.0%、16%),阿美替尼在心脏器官疾病和肝损伤指标异常方面的发生率较其他两种药物高,伏美替尼在肾脏及泌尿系统疾病如蛋白尿和血肌酐升高发生率较高。不同第三代EGFR-TKIs常见不良事件见表8。ALK-TKI中克唑替尼、塞瑞替尼、阿来替尼、恩沙替尼、布格替尼、洛拉替尼、伊鲁阿克和依奉阿克(按照获得国家药品监督管理局批准上市时间排序)均可能引发胃肠道反应(恶心、呕吐、腹泻、便秘)、皮疹、疲劳、水肿(除伊鲁阿克外其他药物)、贫血及药物性肝损伤、肾损伤等不良反应,大多数ALK-TKI药物引起的不良事件为1~2级,但需特别注意依奉阿克治疗引发的呕吐和腹泻,发生率分别高达约81%和约90%,塞瑞替尼治疗引发的恶心和腹泻发生率分别高达74.7%和82.1%,远高于其他ALK-TKI药物。恩沙替尼引起的包括皮疹、瘙痒在内的皮肤不良反应高达82.5%,其中3~4级不良反应为16.1%。洛拉替尼引发的水肿发生率为56%。除以上不良事件外,ALK-TKI仍有其特异性不良事件,如塞瑞替尼、布格替尼治疗引发的腹部疼痛发生率为46.1%和24%;阿来替尼治疗引发的光敏反应发生率为8.3%;布格替尼及洛拉替尼治疗引发的周围神经病变发生率分别为11%及34%;布格替尼、洛拉替尼及伊鲁阿克引发的高血压发生率分别为32%,18%及25.4%;洛拉替尼治疗引发的高胆固醇血症发生率高达约91%,高甘油三酯血症发生率高达约95%。高脂血症会增加动脉粥样硬化性心脏病、急性胰腺炎风险,在ALK患者长期生存获益的背景下,这些并发症的处理尤显重要。此外还需注意,接受洛拉替尼治疗的患者可能出现多种中枢神经系统反应,包括癫痫发作、精神影响以及认知功能(如意识、记忆、时空定位、注意力等)、情绪(包括自杀意念)、言语精神状态和睡眠改变,总体发生率为35%[参考克唑替尼胶囊中文说明书(2024年9月17日修订版);塞瑞替尼胶囊中文说明书(2023年3月21日修订版);盐酸阿来替尼胶囊中文说明书(2025年2月25日修订版);盐酸恩沙替尼胶囊中文说明书(2022年3月16日修订版);布格替尼片中文说明书(2022年12月27日修订版);洛拉替尼片中文说明书(2022年4月27日修订版);伊鲁阿克片中文说明书(2024年11月13日修订版);枸橼酸依奉阿克胶囊中文说明书(2024年6月11日核准版)]。一项Meta分析显示,在所有级别不良事件方面,6种ALK-TKIs之间无显著差异,根据累积排名曲线下面积的安全性排名,阿来替尼在3~4级不良事件方面安全性最高,其次是克唑替尼、布格替尼、恩沙替尼、塞瑞替尼和洛拉替尼。综上所述,阿来替尼在所有ALK-TKIs药物中安全性最优。在中度以下肝损伤及肾功能损伤、高脂血症等老年患者中优先推荐阿来替尼。临床实践中可据此制定老年患者的个性化用药方案。
对于免疫治疗在老年患者中的安全性问题,各免疫药物说明书显示,免疫治疗在老年患者中总体安全可控[参考注射用卡瑞利珠单抗中文说明书(2024年6月6日修订版);信迪利单抗注射液中文说明书(2024年12月1日修订版);替雷利珠单抗注射液中文说明书(2025年2月7日修订版);阿替利珠单抗注射液中文说明书(2024年10月29日修订版);纳武利尤单抗注射液中文说明书(2024年10月29日修订版);帕博利珠单抗注射液中文说明书(2025年2月19日修订版);度伐利尤单抗注射液中文说明书(2024年10月16日修订版);阿得贝利单抗注射液中文说明书(2023年9月8日修订版);斯鲁利单抗注射液中文说明书(2025年1月8日修订版);舒格利单抗注射液中文说明书(2023年4月23日修订版)]。回顾性研究显示,不同年龄组间(在<65岁,65~74岁,≥75岁)的irAEs发生类型、发生频率和严重程度差异无统计学意义。中龄老年患者总体耐受性良好,不良反应可控,且无新的安全性问题发生。但需要关注随着年龄增长,不良事件风险相对提高以及治疗中断率相应增加的问题。此外,目前对于其他免疫联合治疗模式在不同年龄群体中的安全性研究仍较为匮乏。一项系统综述和网络荟萃分析旨在全面评估免疫检查点抑制剂药物在恶性肿瘤治疗中的安全性,通过综合分析36项随机对照研究的数据,基于所有级别不良事件(1~5级)和严重或危及生命的不良事件(3或4级)的综合评估,针对不同靶点的免疫检查点抑制剂药物的安全性从高到低排名,PD-L1抑制剂>PD-1抑制剂>CTLA-4抑制剂。
(四)老年患者的药物不良反应需多学科管理
老年晚期肺癌患者的不良反应管理应强调评估、注重预防。建议由多学科专家进行老年评估,制定包括药物剂量调整在内的个体化治疗策略。多学科专家应包括医师、护士、营养师、临床心理师和临床药师等,从合并症、多重用药、认知能力、跌倒风险、营养状况和抑郁程度等多维度评估患者安全性风险。GAP70+研究表明,基于老年评估的干预措施对比常规治疗减少了20%的老年肿瘤患者的严重不良反应,且不影响总生存。SIOG在2025年老年恶性肿瘤患者免疫检查点抑制剂相关不良反应管理推荐中建议,治疗决策应优先考虑多学科老年综合评估的结果,而不是仅基于年龄或体力状态。老年晚期肺癌患者多学科指导下的药物常见不良反应处理原则参见表9。

综上所述,结合老年晚期肺癌患者的个体差异,建议选择疗效确切且安全性相对更好的药物。同时在治疗过程中,需更加注意药物之间的相互作用,加强监测,及时识别和处理不良反应。另外,多学科管理在老年不良反应管理中也发挥着较大价值。
随着我国人均预期寿命的不断提升,老年肺癌患者的临床诊疗亟需突破传统诊疗模式,构建更为精准的医学诊疗体系。所以,老年肺癌患者在诊断评估、治疗选择及不良反应处理等方面需予以特别关注。
在评估层面,尽管精准评估可为老年肺癌患者的风险预测提供依据,但目前仍缺乏大规模前瞻性研究证据以进一步指导其在临床决策或实践中的应用。同时,未来临床上针对老年肺癌患者评估工具的使用尚需进一步普及,从而精准选择治疗方案。
治疗策略的优化需以循证医学证据为支撑。然而,在当前的抗肿瘤临床试验中,老年患者的代表性不足,尤其是高龄老年人群,导致现有研究数据对老年肺癌诊疗的指导价值有限。因此,未来在新药研发中应考虑纳入更多针对老年患者的疗效和安全性评估。此外,积极探索老年肺癌患者的新型治疗方法同样重要。例如嵌合抗原受体T细胞疗法、蛋白降解靶向嵌合体和调节肠道菌群等新型疗法。有研究显示,通过调节肠道菌群有望改善患者的治疗应答和预后,提高其生活质量和生存率。此外,对于生物制剂给药途径的创新或进一步提升老年人群的便利性和依从性。研究显示,皮下给药的方式更节省时间,且医师和患者的满意度更高。
在不良反应管理方面,老年患者的不良反应处理可建立从预测到干预的闭环体系。有研究表明,血浆蛋白质组学和代谢组学可为预测老年晚期肺癌患者的irAEs提供新的思路。此外,也有老年肿瘤患者化疗相关不良反应的预测模型来更精准指导老年患者用药。未来,更多先进技术的应用或有助于预测和管理不良反应。
此外,新技术的应用或将为老年肺癌的诊疗带来革命性变化。一方面,多模态组学技术的突破性进展可为个体化诊疗提供了分子层面的革新视角。该技术整合了不同层次的组学数据(如基因组学、转录组学、蛋白质组学、代谢组学和表观遗传学等),通过系统性分析挖掘老年晚期肺癌的分子特征,为老年患者的诊疗提供更多科学依据。另一方面,人工智能技术已逐步在肺癌的诊断和治疗中发挥重要作用。智能决策支持系统将整合患者的基因变异、合并症等数据,或可为老年患者描绘最优治疗图景。同时,DeepSeek等新兴的人工智能工具也可为老年患者提供更便捷的诊疗服务,成为老年肺癌诊疗生态中的“智能协作者”。例如可辅助支持诊断与影像分析、个体化治疗、不良反应管理和医患沟通与心理支持等多个维度,实现技术温度与医学深度的融合。
综上所述,未来老年肺癌诊疗将着力于精准诊疗、研究探索和技术革新等方面,让老年患者获得更加“个体化、有温度”的治疗。
参考文献略。











 苏公网安备32059002004080号
苏公网安备32059002004080号


