第18届国际恶性淋巴瘤会议(18-ICML)于2025年6月17日~21日在瑞士卢加诺(Lugano, Switzerland)盛大启幕。本次会议聚集了来自世界各地的血液肿瘤学精英,为参会者打造了一个无与伦比的学术交流平台,旨在促进全球血液肿瘤研究的深入发展与临床实践的革新。
其中,高级别B细胞淋巴瘤治疗相关内容引发了与会专家的热烈讨论。【肿瘤资讯】现对“Challenge Case”专场的精华内容进行提炼,供大家学习。

本次会议上,在斯坦福大学Ranjana Advani教授主持下,来自IOR肿瘤研究所的Maria Cristina Pirosa博士分享了一例老年高级别B细胞淋巴瘤病例,华盛顿大学Brad S. Kahl教授,BC癌症中心Laurie Sehn教授,Copenhagen大学Lena Specht教授参与讨论,共同探讨该类高级别淋巴瘤的个体化诊疗策略与挑战。
病例简介
Maria Cristina Pirosa教授分享了一例男性72岁患者,因发热、盗汗、体重减轻及持续骨痛入院。该患者既往病史包括冠心病及因心肌梗死接受经皮冠状动脉介入治疗。通过查体发现患者的颈部、腋窝及腹股沟淋巴结肿大。
行右侧腋窝淋巴结活检,病理结果显示:结合形态、免疫组化及分子检测符合:高级别B细胞淋巴瘤,伴有MYC和BCL2基因重排。结合患者骨髓活检,脑脊液检查及PET-CT影像,该患者最终诊断为HGBL-DH, IVB期(侵犯膈肌上下多处淋巴结,纵隔,心包、肾脏及骨髓),IPI评分4分(高危),中枢神经系统国际预后指数 (CNS-IPI)5分(高风险)。
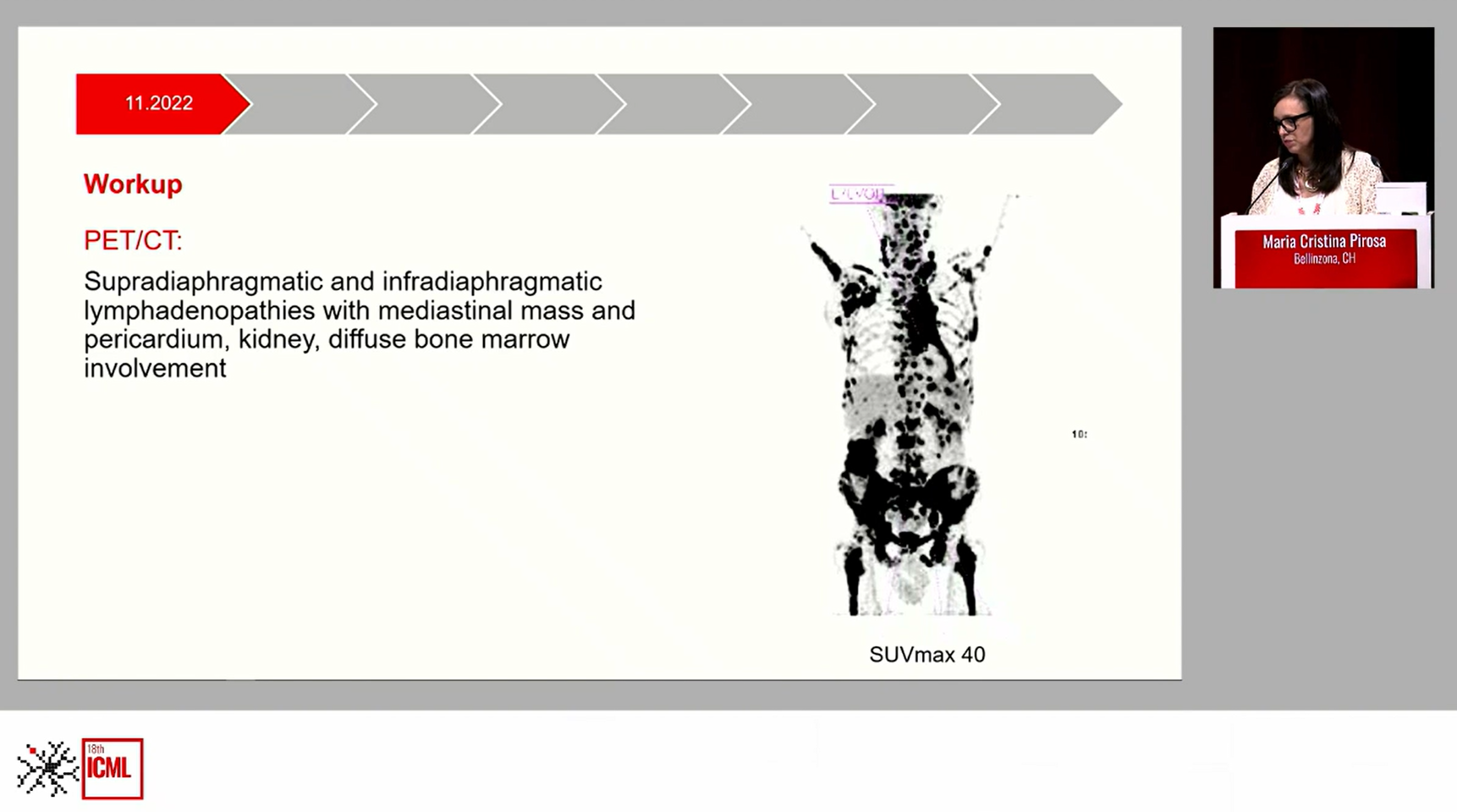
治疗经过
该患者接受一线DA-EPOCH-R 2周期,并使用中枢预防鞘内注射。中期PET-CT评估Deauville评分 (DS) 5分,疗效评估部分代谢缓解。
然而,患者出现头痛、复视、左侧面部感觉异常及颏神经感觉减退,其头颅CT及腰穿检查均为阴性;头颅及颌面部MRI检查示病灶侵犯卵圆孔水平的三叉神经(第五对颅神经)。
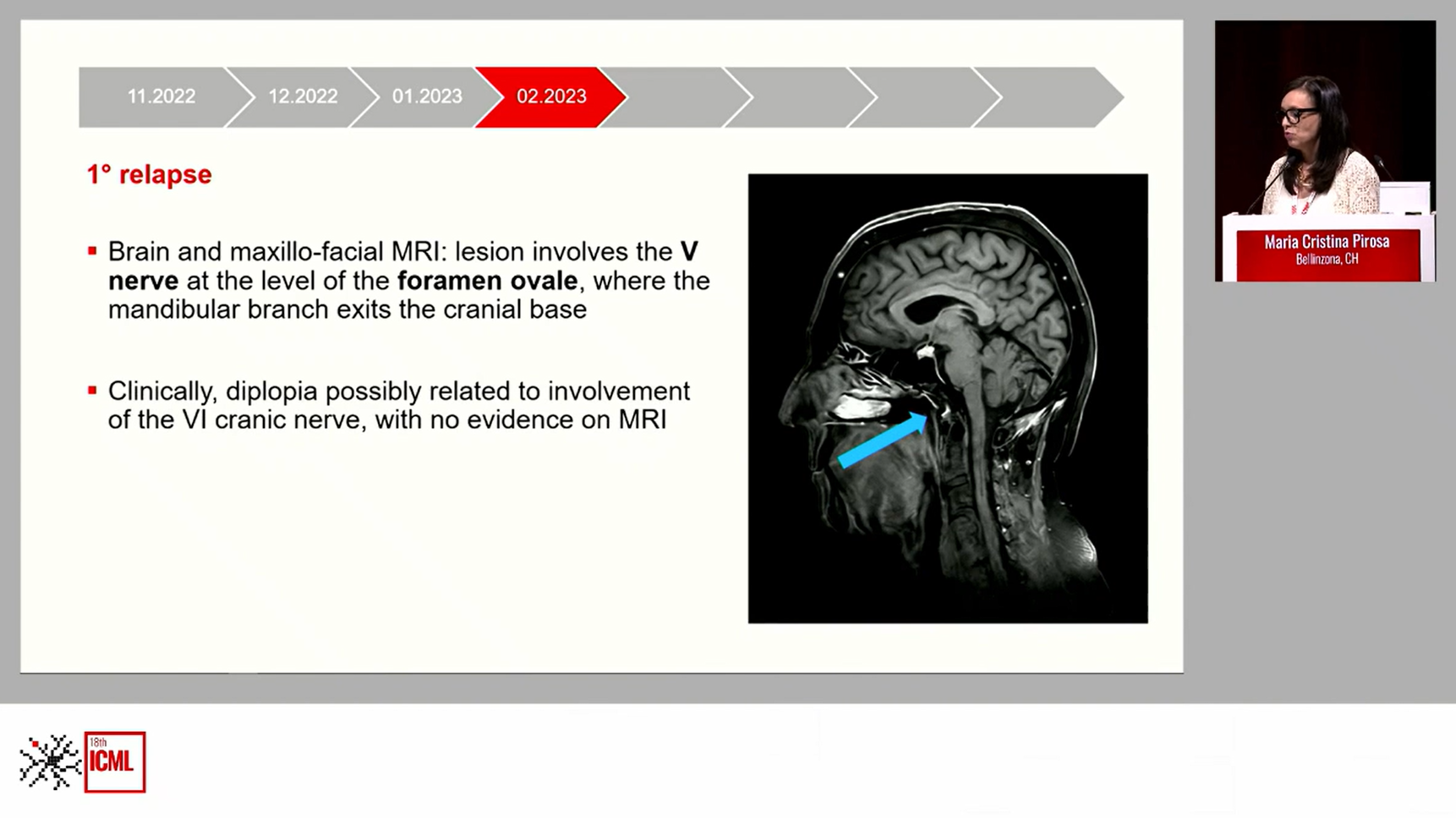
在二线治疗中,患者接受 R-MTX-AraC 方案(一个周期) 与 R-ICE 方案(一个周期) 交替治疗。治疗后PET-CT显示膈肌上及膈肌下淋巴结以及骨骼病灶在形态和代谢上均有进展,椎管内(D3-D4水平)出现新的病理性局灶性摄取灶,右腿出现新的软组织病灶,提示患者出现第二次病情进展。
患者进行了中枢受累野放射治疗作为桥接治疗后,接受CAR-T细胞治疗,且在治疗1月后,其复视及其他神经系统症状缓解,PET-CT DS 4分,疗效评估达部分缓解。
在CAR-T细胞治疗3月后,患者的PET-CT DS 3分,疗效评估达完全缓解,脑部MRI未见病灶。目前,该患者处于CAR-T细胞治疗2年后且仍在完全缓解中。

专家讨论
Laurie Sehn教授: 根据WHO造血与淋巴组织肿瘤分类,高级别B细胞淋巴瘤,伴MYC与BCL2基因重排被明确为独立亚型,临床预后差。
然而,并非所有的双打击淋巴瘤预后均一致,其中具有高级别形态的患者往往比弥漫大B细胞淋巴瘤(DLBCL)形态的患者预后稍差一些。如该患者为年轻患者,则会倾向于采用更强烈的治疗方案,如R-CODOX-M/R-IVAC方案,随后尝试进行自体干细胞移植。如该患者的病理倾向DLBCL形态,则通常会更倾向于采用DA-EPOCH-R方案。
另外,该例患者的治疗难点还在于其年龄偏大,有多种合并症,包括心梗病史等,而且其疾病分期晚,预后评分高,继发中枢受侵的风险高。因此,一线方案的选择受到患者本身状况及其合并症的限制。
该患者前两个周期的化疗对于控制非中枢肿瘤负荷控疗效良好,但由于其中枢受侵需要更换化疗方案,并对患者的治疗做更长远的设计。基于患者的基线特征,二线方案如采用在DA-EPOCH-R方案中插入HD-MTX方案, 其耐受性将较差。
此外,该患者对化疗敏感,且自体干细胞移植也是中枢淋巴瘤长期控制的有效治疗方案。R-CHOP和HD-MTX交替方案,并以进行自体造血干细胞移植为目的的治疗,有时也能获得较好的疗效。
该患者使用两线方案,包括中枢治疗药物后仍出现疾病快速进展,证明了HGBL-DH的高侵袭性和预后较差的临床特点。因此,选择有效的桥接治疗后进行CAR-T细胞治疗是首选方案。
Brad S. Kahl教授: 对于这类老年高危患者,一线治疗通常会选用耐受性良好的DA-EPOCH-R方案。基于近期公布的相关研究数据,Pola-R-CHP 方案在双打击淋巴瘤中可能略有优势。如患者不符合DA-EPOCH-R的适用标准(如器官功能或耐受性问题),我个人会考虑采用Pola-R-CHP方案。
另外,中枢神经系统的预防性治疗是不可忽视的环节,通常会在DA-EPOCH-R方案治疗期间给予患者中枢预防鞘内注射治疗,或者治疗结束后继续使用大剂量甲氨蝶呤(HD-MTX)预防中枢复发。
在患者出现中枢受侵后,CAR-T细胞治疗潜在的下一线治疗策略,但CAR-T细胞治疗前,仍需要减少患者的肿瘤负荷,加强疾病控制。基于临床实践和病例报道,CAR-T细胞治疗有望使这部分患者达到有效的缓解。
Lena Specht教授: 关于该患者中枢系统进展后的MRI显示,患者的病灶范围已涉及卵圆孔区域。但事实上,第六对颅神经是脑膜疾病最常累及的神经,因为其在蛛网膜下腔中的走行路径最长。因此,即使MRI结果中无明确病灶,患者出现的复视症状也提示该神经也受到了累及。这也表明了该患者的实际病情应比影像显示的局部问题更为广泛。
该例患者出现中枢侵犯,而常规治疗很难为其带来缓解。因此,CAR-T细胞治疗是目前的首选。但在控制CNS和非CNS病灶之间,我个人更倾向考虑脑部放疗作为CAR-T细胞治疗的桥接治疗。
总结
本病例报告展示了1例72岁高龄、伴有冠心病等合并症的晚期高危HGBL-DH高级别淋巴瘤患者的诊治经过。
该患者对一线高强度方案DA-EPOCH-R(联合中枢预防)方案反应不佳,短期内即出现中枢神经系统侵犯。后续应用包含中枢活性药物的二线交替方案(R-MTX-AraC/R-ICE)同样快速进展,凸显该亚型的高度侵袭性和治疗难度。
最终,通过受累野放疗进行桥接治疗后,患者接受了CAR-T细胞治疗,且疗效令人鼓舞。在安全性方面,患者仅出现轻度CRS和可控感染。
此案例为难治性高龄双打击淋巴瘤患者,特别是伴有中枢侵犯者,应用CAR-T细胞治疗提供了宝贵的成功经验,展现了其作为深度挽救治疗的巨大潜力。
排版编辑:Cherry











 苏公网安备32059002004080号
苏公网安备32059002004080号


