1
、
MET
第
14
外显子跳跃突变
(
METex14
)
的致病机制
2
、
METex14
的发生率
从目前研究数据来看, METex14
突变的患者,发生率不一, 为
1%-4%
,腺癌发生率在
2-3%
之间,肉瘤样癌发生比例最高,可达
7-30%
之间。
既往一项纳入 11205
例患者的研究分析了 METex14
的发生率,整体突变率为 2.7%
,其中,腺癌发生率为 2.9%
,肉瘤样癌的发生率为 7.7%
;在另一项纳入 687
例患者的测序数据中, 2.62%
的患者可以检测到这一突变,腺癌患突变率为 2.6%
,腺鳞癌患者为 4.8%
,肉瘤样癌为 31.8%
;一项纳入 850
例东亚人群的研究中, METex14
的发生率为 3.3%
,预后与不携带驱动基因突变的患者相似;而基于中国人群的一项分子流行病学研究发现,该突变的发生率仅为 0.9%
。目前, MET
基因的激活方式包括扩增、蛋白过表达及第 14
外显子的跳跃突变等,目前尚未发现这三种基因突变之间存在相关性。

3
、哪些药物可供选择
?
目前,公布注册性临床研究的药物包括卡马替尼、谷美替尼、伯瑞替尼、特泊替尼、赛沃替尼等。
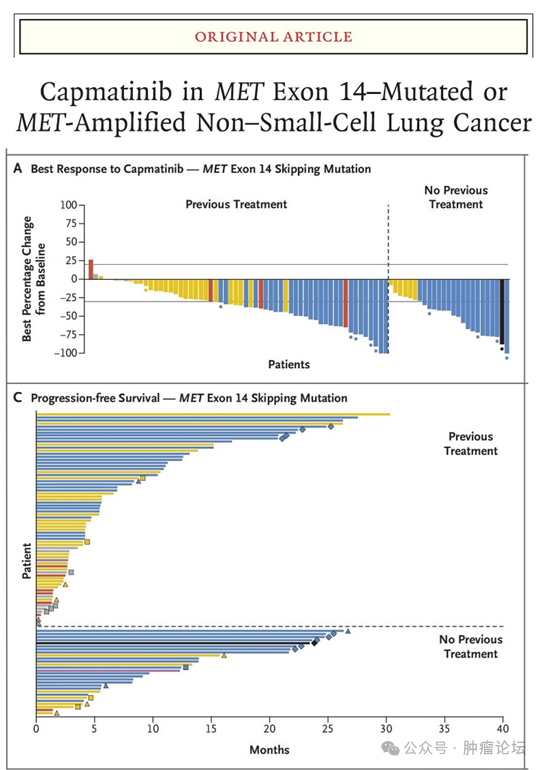
卡马替尼:
GEOMETRY
mono-1
研究探索了卡马替尼治疗 METex14
及扩增患者的疗效及安全性。 卡马替尼剂量为
400mg
,口服,每日两次,
研究结果率先在 2019
年 ASCO
年会上公布并同步发表于《新英格兰医学杂志》。这项研究共纳入 69
例既往经过 1-2
线治疗的和 28
例初治的携带 METex14
突变的肺癌患者。 经治和初治患者的
ORR
分别为
41%
和
68%
,
中位反应持续时间分别为 9.7
个月和 12.6
个月;独立评审委员会评估的 中位
PFS
分别为
5.4
个月和
12.4
个月;
13
例患者存在基线脑转移且病灶可评估的患者, 颅内
ORR
为
54%
。
3
度以上全因不良反应发生率为
67%
,
13%
的患者出现治疗相关的严重不良事件并导致 11%
的患者治疗永久终止。 2%
的患者因外周水肿导致治疗终止。
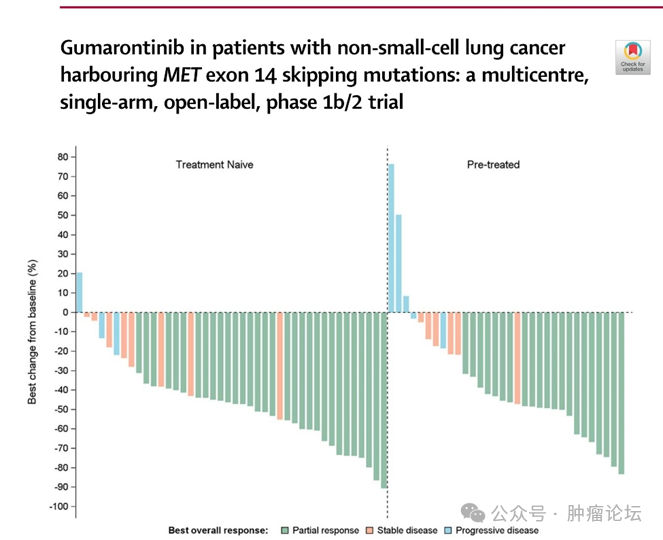
谷美替尼:
GLORY
研究是一项开放标签、多中心、 Ib/II
期临床研究,纳入不适合接受化疗或既往接受过 1-2
线系统治疗后出现疾病进展的 METex14
患者。符合入组标准的患者接受 谷美替尼
300mg
,口服,每日一次
治疗。 84
例患者入组, 79
例患者纳入疗效分析,包括 44
例初治及 35
例经治患者。 整体人群的
ORR
为
66%
,初治和经治患者
ORR
分别为
71%
和
60%
;
整体中位 DOR
为 8.3
个月,初治和经治患者分别为 15.0
个月和 8.2
个月;整体 DCR
为 84%
;整体中位
PFS
为
8.5
个月,初治和经治患者分别为
11.7
个月和
7.6
月,整体中位
OS
为
17.3
个月,初治和经治患者分别为不可评估和
16.2
个月。
14
例基线有脑转移的患者, 5
例靶病灶可评估的患者均观察到颅内客观响应。 治疗相关
3
度及以上不良反应发生率为
54%
,
较常见的为水肿、粒细胞下降, 21%
的患者出现严重治疗相关不良反应,分别有 41%
和 37%
的患者因不良反应而导致谷美替尼治疗中断及剂量降低, 12%
的患者因不良反应而导致治疗永久性终止治疗。
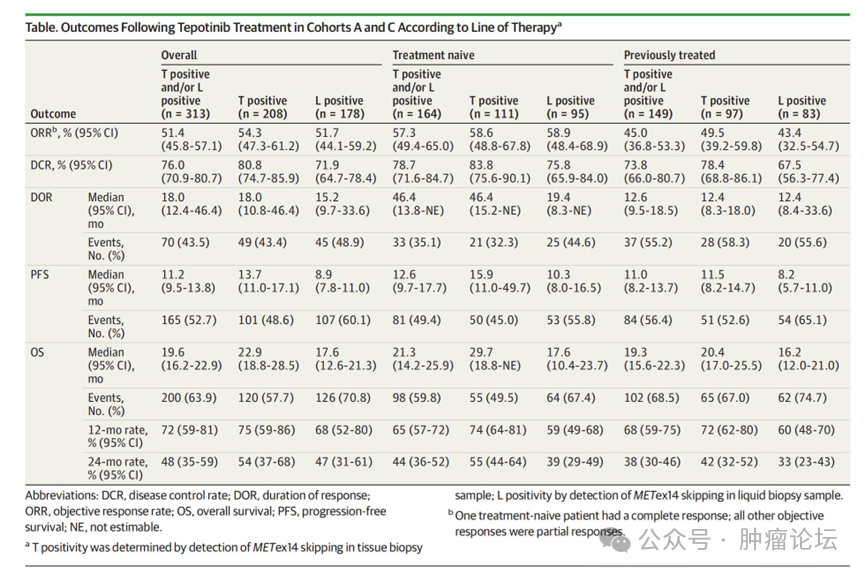
特泊替尼 : VISION 研究为特泊替尼的上市提供了关键的循证医学证据,研究结果发表于《新英格兰医学杂志》,并在 JAMA Oncology 杂志发表了后续的数据更新。这是一项 II 期、单臂、多队列开放标签临床研究,其中队列 A 和队列 C 纳入 METex14 突变的患者。队列 A 作为首要分析集,队列 C 作为验证集,而两者之间的数据合并提供安全性分析数据。既往接受超过两线治疗的患者不允许入组, 特泊替尼剂量为 500 mg ,口服,每日一次。 队列 A 和队列 C 共计入组 313 例患者,全队列 ORR 为 51.4% , DCR 为 76.0% ,中位 PFS 和中位 OS 分别为 11.2 个月和 19.6 个月;在初治的 164 例患者中, ORR 为 57.3% , DCR 为 78.7% ,中位 PFS 为 12.6 个月,中位 OS 为 21.3 个月。在经治的 149 例患者, ORR 为 45.0% , DCR 为 73.8% ,中位 PFS 和中位 OS 分别为 11.0 个月和 19.3 个月。两个队列治疗相关任何级别不良反应发生率为 91.7% , 3 度及以上不良反应发生率为 34.8% , 33.5% 的患者因不良反应而导致剂量降低, 14.7% 的患者因不良反应导致治疗永久终止。外周水肿是最常见的治疗相关不良反应,发生率为 67.1% , 11.2% 的患者出现 3 度及以上外周水肿。
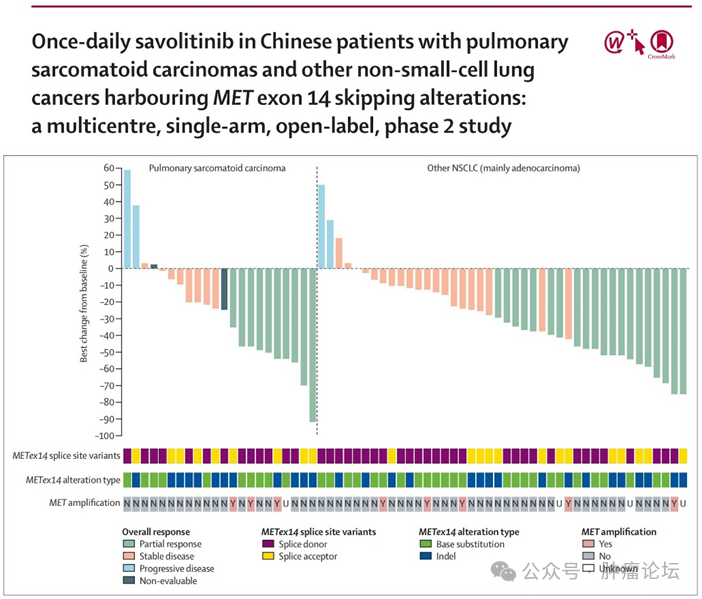
赛沃替尼:
该研究主要聚焦中国人群,研究设计与前几个研究相似,但入组的病理类型更聚焦于肺肉瘤样癌,既往接受过 1~2
种系统治疗的患者允许入组,符合入组标准的患者 按照体重
(
以
50kg
作为截断值
)
给予
600mg
或
400mg
,口服,每日一次
的赛沃替尼治疗,主要研究终点为独立评审委员会评估的 ORR
。最终,共计 84
例患者接受筛查, 70
例患者入组,中位随访时间 17.6
个月,全组患者
ORR
为
42.9%
,中位响应持续时间 8.3
个月, DCR
为 82.9%
。 中位
PFS
为
6.8
个月
, 6
个月 PFS
率为 52.0%
,中位 OS
为 12.5
个月。所有患者均出现任何级别治疗相关不良反应,其中,
3
度以上不良反应发生率为
46%
,最常见的为肝功能损伤。
埃万妥单抗:
埃万妥单抗作为针对 EGFR
和 MET
的双特异性抗体,除了在 EGFR
第 20
外显子插入突变大放异彩,在 METex14
的患者中同样有布局。 2021
年世界肺癌大会公布了 CHRYSALIS
I
期临床研究中,该药治疗 METex14
患者的早期数据。研究共纳入 16
例患者接受推荐的标准剂量治疗, 69%
为女性,中位治疗线数为 2
线, 3
例患者既往接受过克唑替尼、 1
例接受过卡马替尼、 2
例接受过特泊替尼治疗。 9
例患者至少进行了 1
次疗效评估,其中 4
例患者评估为客观缓解。 6%
的患者因治疗相关不良反应导致治疗终止或中断。
伯瑞替尼:
研究结果于近期发表于 JCO
杂志,这是一项多中心、多队列、开放标签、单臂、 II
期临床研究。 剂量为
200mg
,口服,每日两次。
其中,队列 1
纳入 METex14
且既往未接受过 MET
抑制剂治疗的非小细胞肺癌患者。研究共纳入 52
例患者, 35
例患者为初治, 17
例经治患者中,接受化疗、靶向治疗和免疫治疗的患者,占比分别为 94.1%
、 17.6%
和 29.4%
。 全组患者
ORR
为
75%
,
DCR
为 96.2%
,中位 DOR
为 15.9
个月, 中位
PFS
为
14.1
个月,中位
OS
为
20.7
个月。
初治患者 ORR
为 77.1%
。 5
例有脑转移的患者,系统 ORR
为 100%
。全因、任何级别不良反应发生率为 100%
,最常见的治疗相关不良反应包括外周水肿 82.7%
, Q-T
间期延长 30.8%
和血肌酸激酶升高 28.8%
。
3
度及以上不良反应发生率为
61.5%
。
因不良反应导致治疗终止、剂量降低和治疗暂停的患者占比分别为 7.7%
、 21.2%
和 50.0%
。

4
、是否可以借助外周血检测筛选患者?
可以。
VISION
研究中,基于组织及外周血检测入组的患者,接受治疗后 ORR
及 PFS
相似。
在 VISION
研究中,组织阳性和外周血阳性的患者分别有 208
例和 178
例患者,两组 ORR
分别为 54.3%
和 51.7%
, DCR
分别为 80.8%
和 71.9%
,中位 DOR
分别为 18.0
个月和 15.2
个月,中位 PFS
分别为 13.7
个月和 8.9
个月,中位 OS
分别为 22.9
个月和 17.6
个月。
初治患者中,基于组织检测阳性和基于外周血检测阳性入组,分别有 111
例和 59
例患者, ORR
分别为 58.6%
和 58.9%
, DCR
分别为 83.8%
和 75.8%
,中位 DOR
分别为 46.4
个月和 19.4
个月,中位 PFS
分别为 15.9
个月和 10.3
个月,中位 OS
分别为 29.7
个月和 17.6
个月。
5
、耐药机制如何?
6
、免疫治疗效果如何?
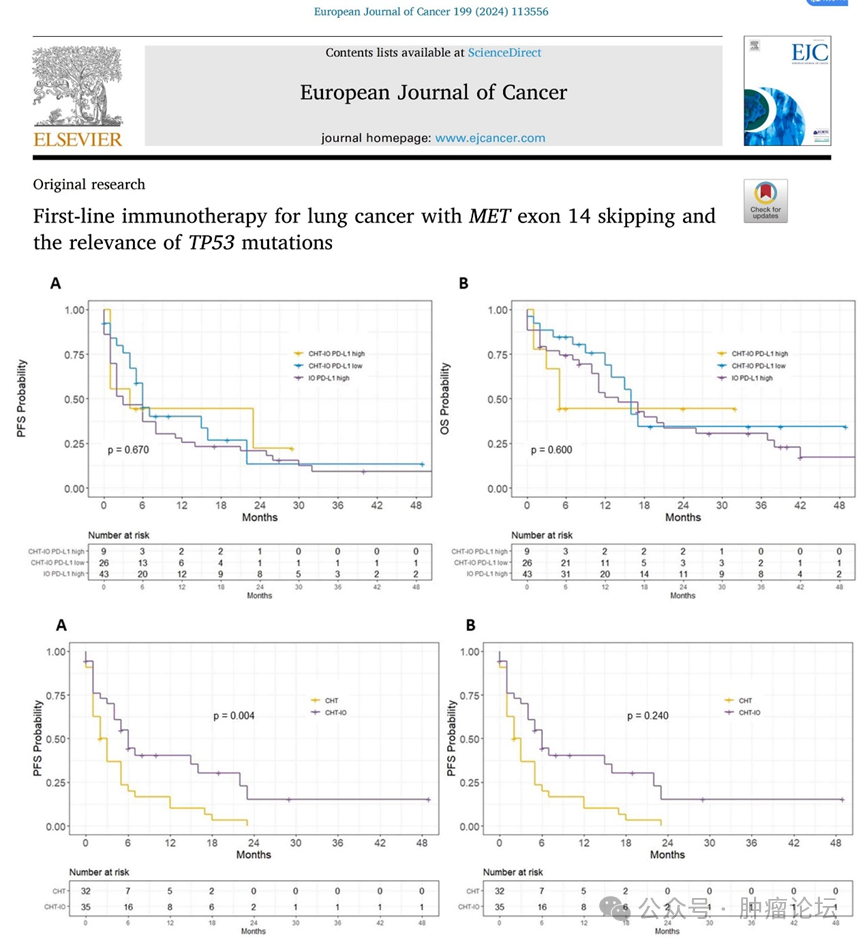
免疫治疗在这部分患者中的疗效目前存有争议。
2024
年 1
月,《欧洲癌症杂志》基于德国 10
家研究中心回顾性分析了 110
例接受化疗 +
免疫、单纯免疫、单纯化疗的患者的疗效。研究发现,在化疗的基础上联合免疫相较于单纯化疗具有更好的 PFS
(6
个月和 2.5
个月, P=0.004)
,更好的 ORR(49%
和 28%
, P=0.086)
和更好的 OS(16
个月和 10
个月, P=0.240)
;而免疫单药与免疫联合化疗在整体患者中具有相似的 OS
(14
个月和 16
个月 )
。进一步分析发现, PD-L1
表达水平与患者接受免疫治疗的疗效无关,但是携带 TP53
突变的患者具有更好的 ORR
(56%
和 32%
, P=0.088)
、中位 PFS
(6
个月和 3
个月, P=0.160)
及更好的 OS
(HR=0.54
, P=0.034)
。后线治疗中,接受卡马替尼和特泊替尼治疗的患者相较于克唑替尼治疗具有更好的疗效,两组中位 PFS
分别为 10
个月和 3
个月, P=0.013
,中位 OS
分别为 16
个月和 13
个月, P=0.270
。
而发表于《肿瘤学年鉴》的一项研究发现,免疫治疗在这部分患者中的疗效有限。研究 2
家中心的 147
例携带这一突变的患者。 PD-L1
表达< 1%
、 1-49%
和≥ 50%
的患者占比分别为 37%
、 22%
和 41%
。携带 METex14
的患者, TMB
水平更低。 24
例患者接受免疫治疗且疗效可评估,其中, 22
例患者接受免疫单药治疗, 2
例患者接受 PD-1/PD-L1
联合 CTLA-4
治疗,但 ORR
仅为 17%
,中位 PFS
仅为 1.9
个月。进一步分析发现, PD-L1
≥ 50%
的 11
例患者,仅 2
例观察到客观缓解, ORR
为 18%
; TMB
高的 8
例患者,无患者观察到客观缓解。

Clinical Lung Cancer
杂志发表的另一项研究则聚焦于携带 METex14
突变和 PD-L1
≥ 50%
的这部分患者,理论上,这部分患者接受免疫治疗可能具有更好的疗效。但是,从实际的数据看,携带 METex14
突变的患者显著影响了疗效。这项回顾性研究共纳入 24
例患者接受免疫单药治疗, 21
例疗效可评估的患者中, ORR
为 43%
, DCR
为 57%
,中位 DOR
为 13.9
个月,从这个数据看,虽然免疫治疗效果强还可以,但是,全组的中位 PFS
和中位 OS
分别仅为 3.5
个月和 12.1
个月,明显低于 KeyNote-024
研究中 10
个月和 25
个月左右的中位 PFS
和中位 OS
数值。此外,研究中, 21%
的患者因毒性导致治疗永久终止。而发表于 Thoracic
Cancer
杂志的一项个案报道中,存在 METex14
突变的患者,即使 PD-L1
表达达到 95%
,患者接受帕博利珠单药治疗后仍未能有临床获益。











 苏公网安备32059002004080号
苏公网安备32059002004080号


