近20年来,多发性骨髓瘤(MM)的临床疗效得到了显著改善。然而,早期发病率和死亡率会影响MM患者的预后。因此,来自德国海德堡大学医院的Elias K. Mai博士及其团队分析了新诊断MM(NDMM)诱导治疗期间发病/死亡的发生率和原因,并开发/验证了一个预测性风险评分。对2005~2020年间接受基于新型药物的三联/四联IT治疗的3700例符合移植条件的NDMM患者进行了评估。该研究结果已发表于Leukemia杂志,【肿瘤资讯】现将研究重点内容整理如下,以飨读者。
研究方法
本研究分为训练队列和验证队列。训练队列包括来自德国骨髓瘤多中心组的3项随机多中心Ⅲ期试验(GMMG-HD4;GMMG-MM5;GMMG-HD6)。验证队列包括荷兰-比利时血液肿瘤合作试验组(HOVON)HO65、欧洲骨髓瘤网络(EMN)02/HO95和GMMG-HD7试验。
本分析中纳入的所有患者均为未经治疗的NDMM患者,符合诱导治疗条件,随后接受大剂量美法仑(200mg/m2)和自体干细胞移植。患者至少接受了含硼替佐米的三联诱导方案:硼替佐米-多柔比星-地塞米松(PAD;HD4、MM5、HO65)或硼替佐米-环磷酰胺-地塞米松(VCD;MM5、EMN02/HO95)。在HD6和HD7试验中,诱导治疗包括来那度胺-硼替佐米-地塞米松(RVd)联合或不联合抗SLAMF7单抗埃罗妥珠单抗(HD6)或抗CD38单抗isatuximab(HD7)。
研究的终点是诱导治疗期间的严重感染率、任何原因导致的死亡率或严重感染/任何原因导致的死亡的协同终点,以先发生者为准。
治疗结果
患者特征和治疗完成情况
训练队列包括1333例患者(分别来自HD4、MM5和HD6试验的192、596和545例患者)。患者年龄中位数为58岁(27~70 岁),其中534例(40.1%)年龄大于60岁。诱导治疗的中位持续时间为89天(2~281天)。共有1261例(94.6%)患者完成了常规诱导治疗,1103例(91.9%)患者接受了抗菌药物预防性治疗。
诱导治疗期间严重感染和死亡的发生率、时间和部位
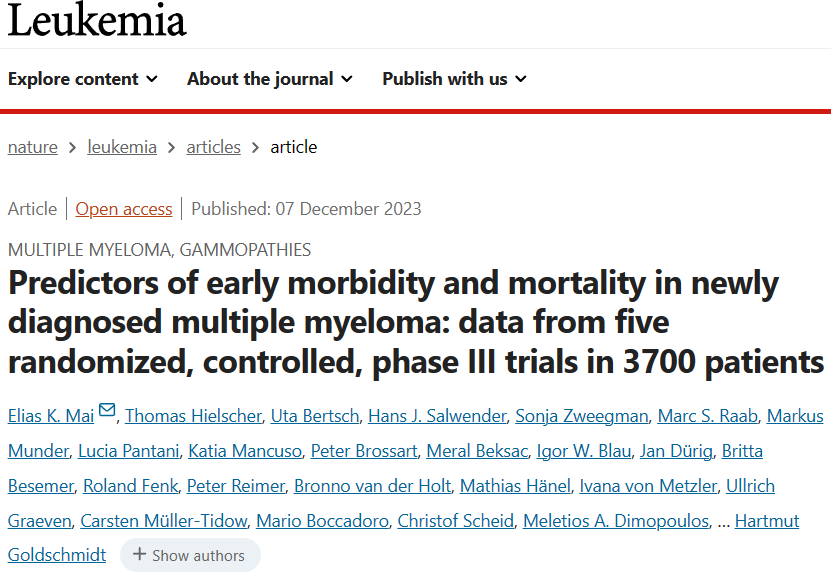
在训练队列中,158/1333(11.8%)例患者出现严重感染,24/1333(1.8%)例患者死亡,167/1333(12.5%)例患者出现严重感染和/或死亡。在随后的试验中,严重感染的发生率有所下降(HD4:27.1%;MM5:10.1%;HD6:8.4%;图1A)。总体而言,在所有试验中,感染是最常见的死亡原因(15/24例死亡;图1B)。
大多数严重感染、死亡或两者兼有的情况都发生在前两个诱导周期: 119/158(75.3%)、16/24(66.7%)和124/167(74.3%;图1A-C)。从诱导治疗开始到首次出现严重感染、死亡或两者兼有的中位时间很短(严重感染:36 天;死亡:66天;严重感染/死亡:37天)。常见的感染部位为呼吸道(30.4%)、不明原因发热(18.4%)、血液/脓毒症(11.4%)、皮肤(8.9%)和胃肠道(8.2%)(图1A)。
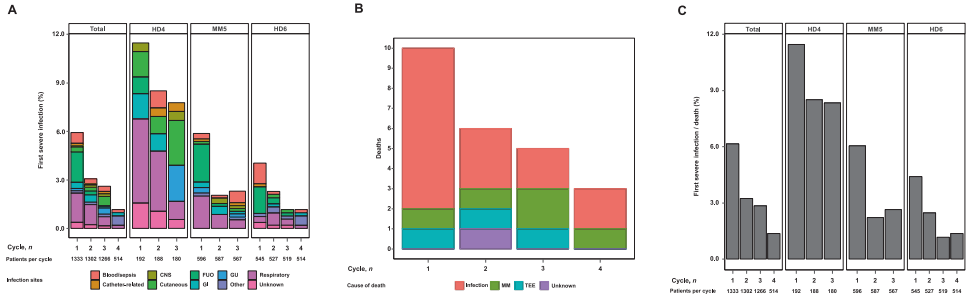 图1. 训练队列中诱导治疗期间严重感染和死亡或两者兼有的发生率
图1. 训练队列中诱导治疗期间严重感染和死亡或两者兼有的发生率
确定诱导治疗期间严重感染、死亡或严重感染/死亡协同终点风险的影响因素
血小板计数低(OR=2.49,P<0.001)、血清钙升高(OR=2.23,P=0.027)、ISS Ⅲ期(OR=2.17,P<0. 001)、WHO表现状况>1(OR=2.07,P=0.021)和年龄>60岁(OR=1.83,P=0.003;图2A)是诱导治疗期间发生严重感染的主要风险因素。
与死亡风险相关性最强的因素是诱导治疗期间发生的≥3级不良事件:严重感染(OR=15.21,P<0.001)和血栓栓塞事件(OR=7.86,P=0.008)。与诱导治疗期间死亡风险增加密切相关的基线参数有:WHO表现状况>1(OR=7.10,P<0.001)、ISS Ⅲ期(OR=4.57,P=0.001)和血小板计数低(OR=3.53,P=0.030,图2B)。
严重感染/死亡协同终点的风险因素与两个独立终点相同:血小板计数低(OR=2.52,P<0.001)、WHO表现状态>1(OR=2.31,P=0.004)、ISS Ⅲ期(OR=2.30,P<0.001)、血清钙升高(OR=2.08,P=0.047)和年龄>60岁(OR=1.74,P=0004,图2C)。
 图2. 对训练队列中诱导治疗期间严重感染、死亡或严重感染/死亡的影响风险因素进行逻辑回归分析
图2. 对训练队列中诱导治疗期间严重感染、死亡或严重感染/死亡的影响风险因素进行逻辑回归分析
诱导治疗期间严重感染/死亡风险预测因素的多变量模型
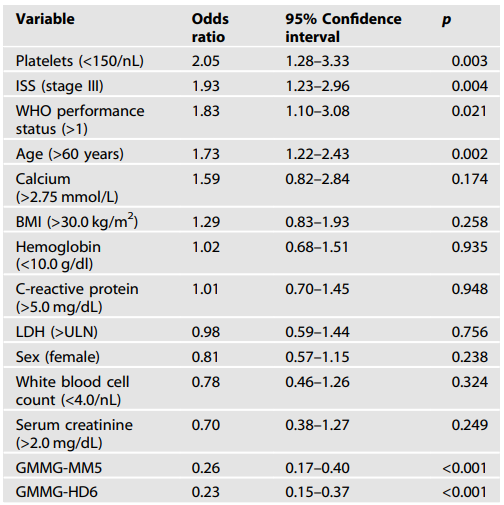
为了解释临床实践中常用于评估感染的参数,基线白细胞计数低和C反应蛋白水平升高也被纳入了本次分析。多变量模型确定了诱导治疗期间严重感染/死亡协同终点的4个独立风险因素:血小板计数低(OR=2.05,P=0.003)、ISS Ⅲ期(OR=1.93,P=0.004)、WHO表现状态>1(OR=1.83,P=0.021)和年龄>60岁(OR=1.73,P=0.002;表1)。
表1. 训练队列中诱导治疗期间严重感染/死亡影响因素的多变量模型
符合移植条件的NDMM患者在诱导治疗期间发生严重感染/死亡的新型风险预测分值
根据已确定的4个主要风险因素建立总分。每个风险因素(低血小板计数<150/nL、ISS Ⅲ期、WHO>1和年龄>60岁)计为1分。通过加权评分确定了3个组别:低风险组(0分)、中风险组(1分)和高风险组(≥2分)。这3组分别包括519/1314例(39.5%)、550/1314例(41.9%)和 245/1314 例(18.6%)患者(图3A)。
风险评分可预测诱导治疗期间严重感染(低风险 7.5% vs. 中风险 10.9% vs. 高风险 21.6%,P<0.0001)、死亡(低风险 0.4% vs. 中风险 1.3% vs. 高风险 5.7%,P<0.0001)和严重感染/死亡协同终点(低风险 7.7% vs. 中风险 11.5% vs. 高风险 23.3%,P<0.0001)的风险增加(图3A)。图3B-D显示了按风险组别划分的3个终点的累积发生率。诱导期间的严重感染/死亡率从中风险组到高风险组翻了一倍(11.5% vs. 23.3%,OR=2.34,P<0.001),从低风险组到高风险组翻了两倍(7.7% vs. 23.3%,OR=3.63,P<0.001;图3B)。
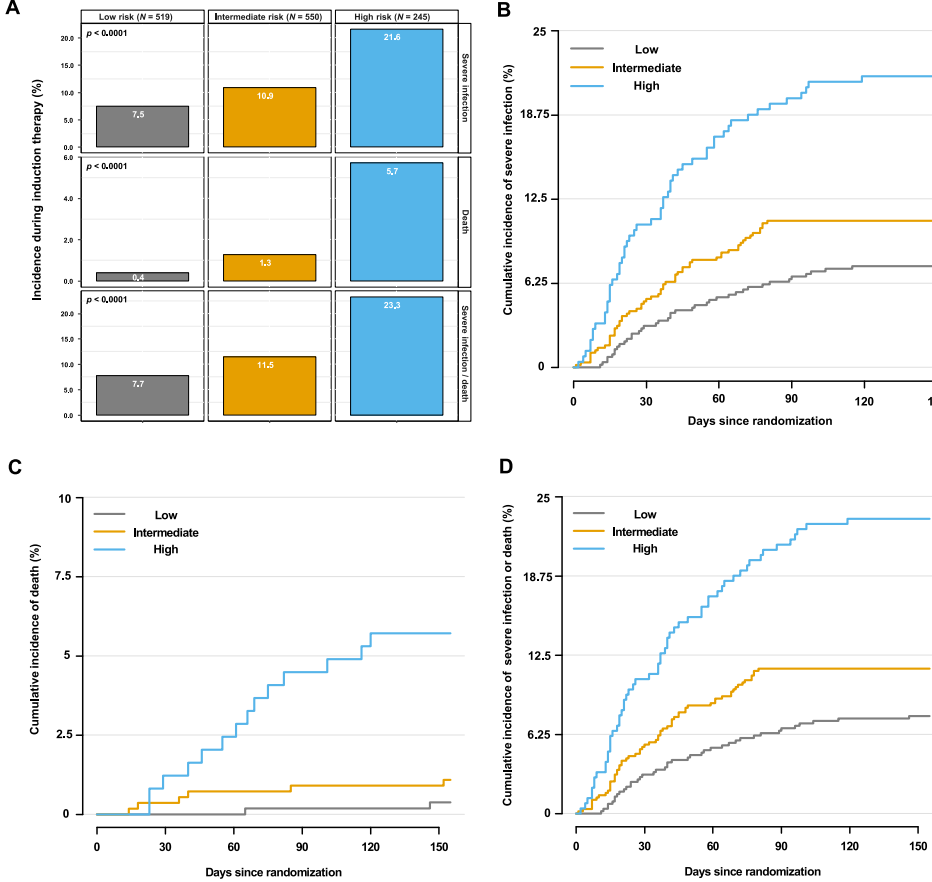 图3. 预测符合移植条件的NDMM患者在诱导治疗期间发生严重感染/死亡的新型风险评分法
图3. 预测符合移植条件的NDMM患者在诱导治疗期间发生严重感染/死亡的新型风险评分法
验证新型风险评分以预测符合移植条件的NDMM患者在诱导治疗期间的严重感染/死亡情况
共有2367例患者被纳入验证队列(HO65:218例;EMN02/HO95:1491例;HD7:658例)。在HO65、EMN02/HO95和HD7试验中,患者的中位年龄分别为57岁、58岁和59岁。
在HO65、EMN02/HO95和HD7试验中,诱导治疗期间发生严重感染/死亡的患者分别有61/218(28.0%)、118/1491(7.9%)和81/658(12.3%)。低风险组患者为90/193(46.6%)、597/1471(40.6%)和260/656(39.6%)例,中风险组患者为65/193(33.7%)、556/1471(37.8%)和264/656(40.2%)例,高风险组患者为38/193(19.7%)例。在HO65、EMN02/HO95和HD7试验中,高风险组可评估患者的比例分别为38/193(19.7%)、318/1471(21.6%)和132/656(20.1%)。
在所有3个风险组中,风险评分均可独立预测严重感染/死亡协同终点(HO65:P=0.02;EMN02/HO95:P<0.001;HD7:P<0.001;图4A-C)。在HO65和EMN02/HO95试验中,低风险组与高风险组相比,患者在诱导治疗期间发生严重感染/死亡的风险增加了一倍多(20.0% vs. 44.7%,OR=3.24,P=0.005;图4A和图5;0% vs. 11.9%,OR=2.56,P<0.001;图4B),而在HD7试验中则增加了两倍(7.7% vs. 23.5%,OR=3.68,P<0.001;图4C)。
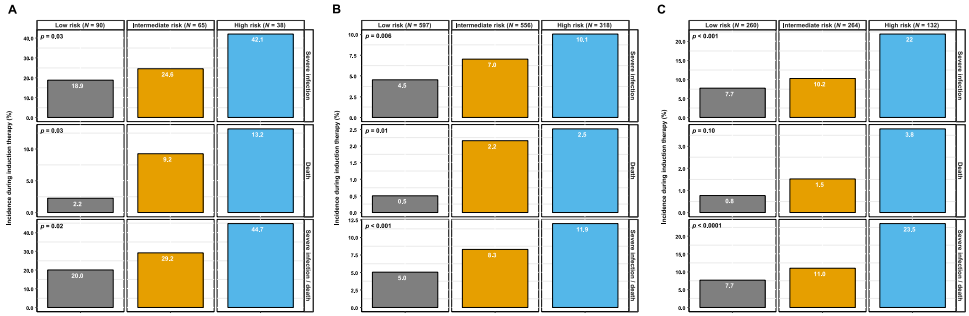 图4. 对HO65、EMN02/HO95和HD7试验中符合移植条件的NDMM患者在诱导治疗期间发生严重感染和/或死亡的预测风险评分进行验证
图4. 对HO65、EMN02/HO95和HD7试验中符合移植条件的NDMM患者在诱导治疗期间发生严重感染和/或死亡的预测风险评分进行验证
总结
总之,本研究强调了新药时代下预测NDMM患者的早期严重感染/死亡风险的重要性。根据本研究报告的风险评分,在评估包括抗CD38单抗在内的最新四联诱导疗法时,可以很容易地预先识别早期严重感染/死亡的高风险患者。
Mai EK, Hielscher T, Bertsch U, et al;Predictors of early morbidity and mortality in newly diagnosed multiPle myeloma: data from five randomized, controlled, Phase III trials in 3700 Patients. Leukemia. 2023 Dec 7. doi: 10.1038/s41375-023-02105-6.
排版编辑:Mathilda











 苏公网安备32059002004080号
苏公网安备32059002004080号


