保膀胱是未转移膀胱癌治疗未来的发展趋势。随着免疫药物的进步和免疫联合治疗的不断发展和不断探索,这些治疗措施为保膀胱治疗患者带来了更多的获益。肿瘤资讯特别邀请中国医科大学附属盛京医院张辉教授分享免疫时代下的中国特色保膀胱治疗探索。
中国医科大学附属盛京医院泌尿外科教授,主任医师,博士学位,硕士生导师
美国凯斯西储大学访问学者
辽宁省医学会泌尿外科学会青年委员
辽宁省抗癌协会泌尿生殖肿瘤青年委员
发表二十余篇中英文学术论文并承担国家级课题、省级课题多项
保膀胱的综合治疗现状
保膀胱治疗已经成为肌层浸润性膀胱癌(MIBC)和非肌层浸润性膀胱癌(NMIBC)患者的重要治疗策略。对于MIBC患者,保膀胱综合提供了更多治疗选择,旨在实现患者长期生存并维持最佳生活质量,同时降低全膀胱切除的死亡和发病风险,达到肿瘤控制的目标。目前,存在多种保膀胱治疗方案,如TMT(放疗+化疗+手术治疗)、最大程度的TURBT联合放疗/化疗、膀胱部分切除联合放化疗等。
对于NMIBC患者,推荐在TURBT术后进行膀胱灌注辅助治疗,其中卡介苗是高危NMIBC患者TURBT术后的首选辅助治疗药物。对于多次复发或膀胱灌注无效的患者,除了全膀胱切除外,亦可选择保膀胱的治疗策略。
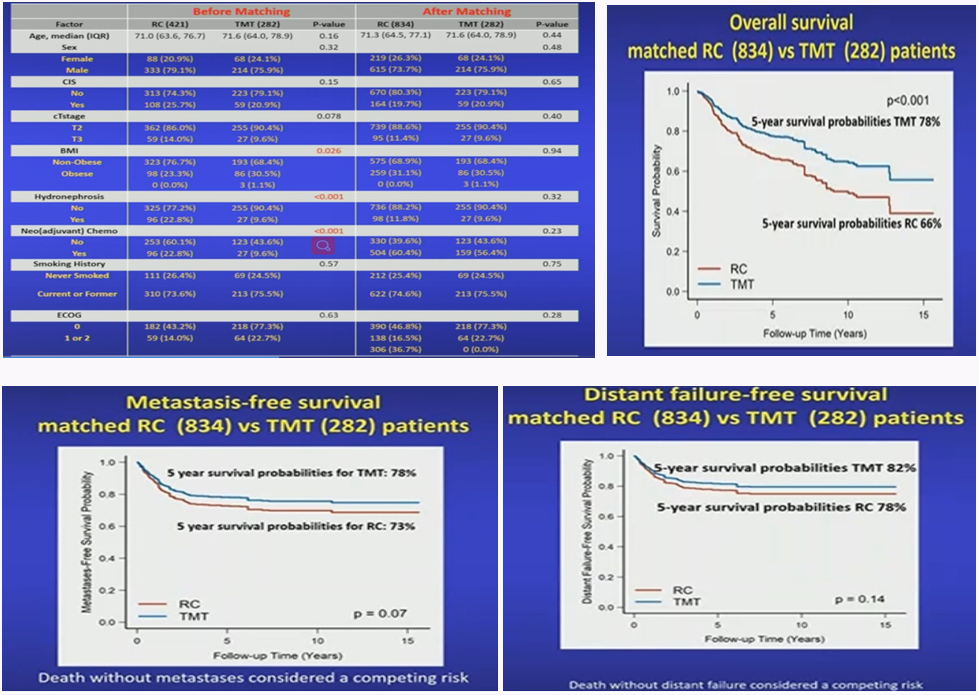
2022年ASCO发布一项长期跟踪调查,显示保膀胱治疗和膀胱全切术的远期生存差别不显著,进一证实了TMT作为膀胱全切的有效替代和补充的地位。该研究回顾性分析了703例MIBC患者,大多数患者是T2到T3期,病变单发且肿瘤小于7厘米,无肾积水或单侧肾积水,无原发多灶癌。匹配队列共包括1116例患者,834例患者接受膀胱全切治疗,282例接受TMT治疗。经比较,膀胱全切组和TMT组五年无转移生存率、无远处转转移生存率以及无盆腔淋巴结转移生存率没有显著差异。此外,五年PFS率为78%和85%,五年os率为70%和78%,总体来说两组差异不大,其中TMT组倾向于表现更好。
BC2001研究表明,接受放化疗治疗的MIBC患者在治疗过程中生活质量可能会恶化,但至少在6个月内可提高到治疗前水平。然而,膀胱全切除术后患者的精神心理社会功能逐渐下降,而同步放化疗不会影响患者的生活质量。
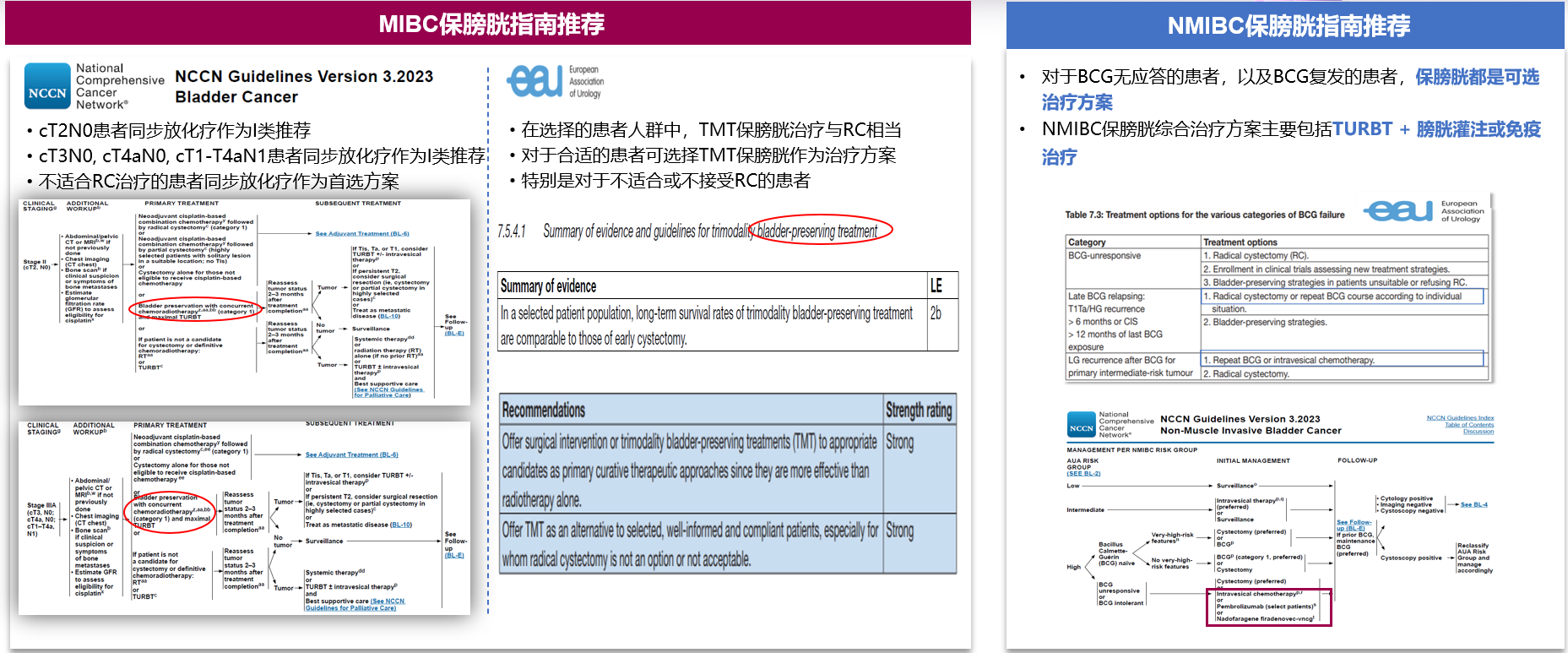
因此,权威指南多次推荐MIBC和NMIBC患者进行保膀胱治疗。根据NCCN指南,T2期MIBC患者可推荐同步放化疗,而T3期和T4期患者也可推荐进行同步放化疗。对于不适合进行膀胱全切除的患者来说,同步放化疗也是首选治疗方案。
另外,EAU指南也推荐对于适合的患者,TURBT加膀胱灌注或免疫治疗与膀胱全切除治疗效果相媲美,尤其对于不适合或不接受膀胱全切除的患者。对于卡介苗无应答或卡介苗灌注后复发的患者,保膀胱治疗也是可选的治疗方法。对于NMIBC的保膀胱治疗,主要包括TURBT联合膀胱灌注或免疫治疗方案。
免疫时代下的保膀胱策略
免疫治疗在保膀胱治疗中起到了积极作用。在MIBC中,免疫联合方案在保膀胱中的研究成果不断涌现。目前有多种免疫保膀胱方案,包括TMT结合免疫治疗、放疗联合双免疫治疗以及放疗联合免疫治疗等。这些研究方案主要以DFS率、完全缓解(CR)率、一年PFS率和五年PFS率等为主要研究终点。结果显示,治疗效果能够达到相对满意的水平。此外,这些治疗方案在毒性和生活质量方面表现良好,尤其是对于患者的心理因素具有较好的改善,因此更多的患者可以接受保膀胱治疗。免疫治疗作为辅助治疗,提高了膀胱保留的可能性,并且可以提高降级手术的比例,为更多的患者提供了保膀胱治疗的机会。
HCRN GU 16-257研显示究,PD-1单抗联合吉西他滨新辅助治疗后达到CR的患者使用免疫维持保膀胱,两年随访结果显示43%的患者可以达到CR,而CR患者的两年生存率是100%,72%的患者仍然保留膀胱。所以,TURBT加上PD-1单抗加上GC化疗的治疗方案在大部分的MIBC患者能达到严格定义的CR。而大多数CR患者,都达到了两年膀胱完整存活率。
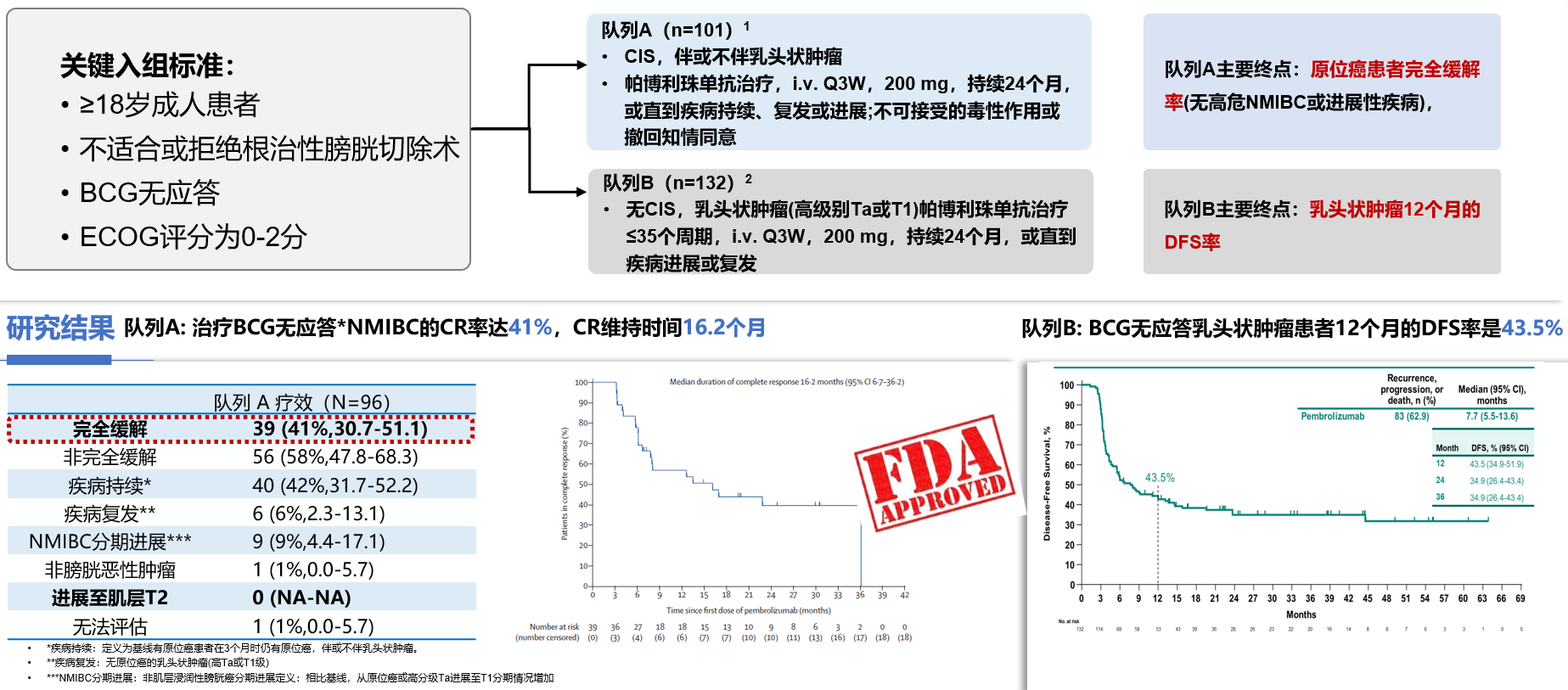
免疫治疗已成为保膀胱治疗的重要一环。目前,NMIBC的免疫治疗已获得FDA的批准。KEYNOTE-057研究显示,队列A组中BCG无应答的NMIBC的CR率达到41%,持续时间为16.2个月。对于队列B的BCG无应答乳头状肿瘤患者,12个月无疾病复发率为43.5%。
中国特色保膀胱治疗的探索
免疫治疗在MIBC保膀胱中的应用
当前中国膀胱癌患者的综合治疗现状显示,仅少数患者进行保膀胱治疗,相较于国外仍存在较大差距。CBCC数据库数据显示,NMIBC中大约85%的患者属于中高危,89.2%的NMIBC患者接受了TUR的治疗。MIBC患者接受膀胱全切手术的比例高达64.1%,是国外数据的1.5倍。与美国癌症数据库进行比较,结果显示在美国接近一半的患者未接受膀胱全切手术,而中国患者中这一比例达到了64.1%。因此,相对于发达国家,中国患者的保膀胱比例仍需提高。对于剩下的35.9% 的NMIBC患者接受的其他治疗方式,包括TURBT,膀胱全切或其他保膀胱治疗方法,部分患者急需规范的综合治疗方案以延缓复发和延长生存。
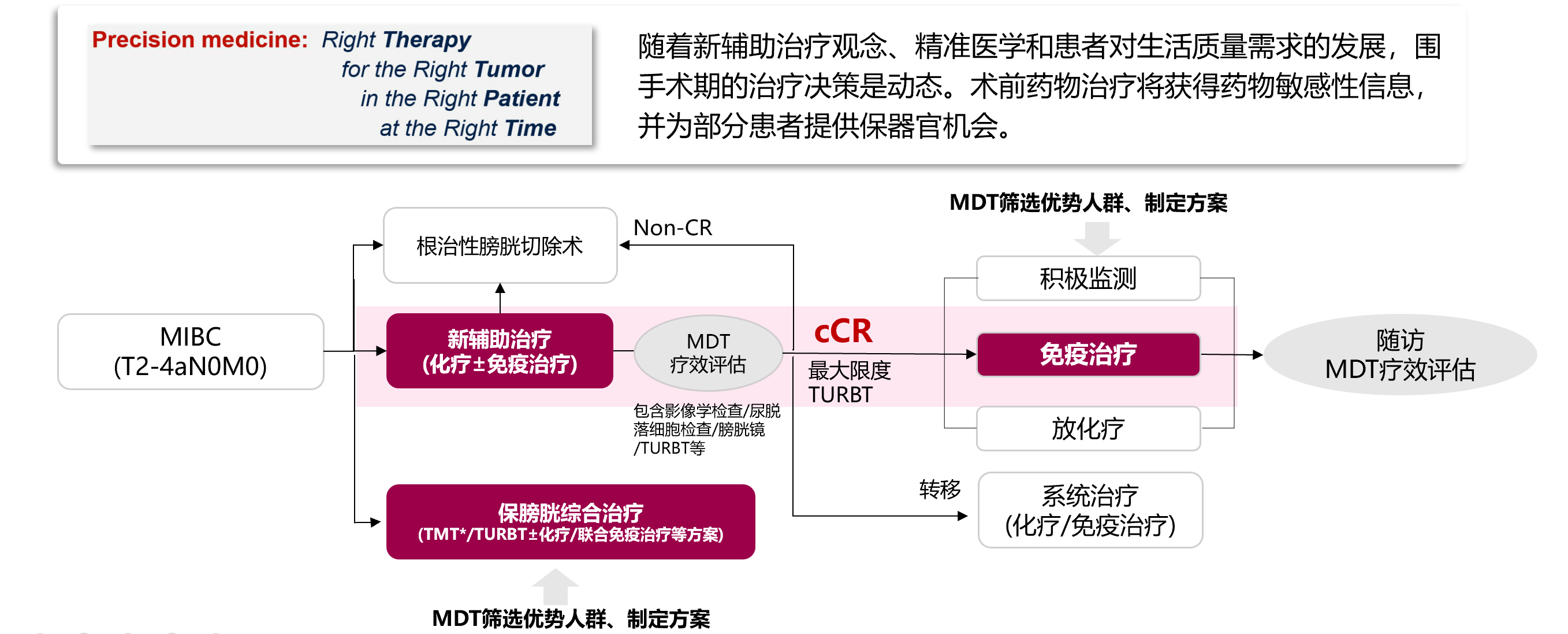
近年来,我国陆续发表了两份保膀胱共识,《肌层浸润性膀胱癌保留膀胱综合治疗专家共识》和《中国膀胱癌保膀胱治疗多学科诊治协作共识》为免疫时代下的NMIBC和MIBC提供规范化的综合治疗决策支持。对于MIBC的保膀胱探索,中国保膀胱共识推荐采用新辅助保膀胱的治疗模式。根据患者的缓解情况和治疗意愿,选择后续治疗方案。在精准医学和患者对生活质量需求的发展背景下,围术期的治疗策是动态的。术前药物治疗可以为患者提供药物敏感性信息,并为部分患者提供保留脏器的机会。中国保膀胱共识推荐MIBC“新辅助保膀胱”模式,根据患者缓解状态及治疗意愿选择后续治疗方案。
近年来,我国开展了多项新辅助保膀胱模式的探索研究,成果斐然,多次登上国际舞台。可以看到中国新辅助保膀胱模式是以免疫为基础的多种联合方案。
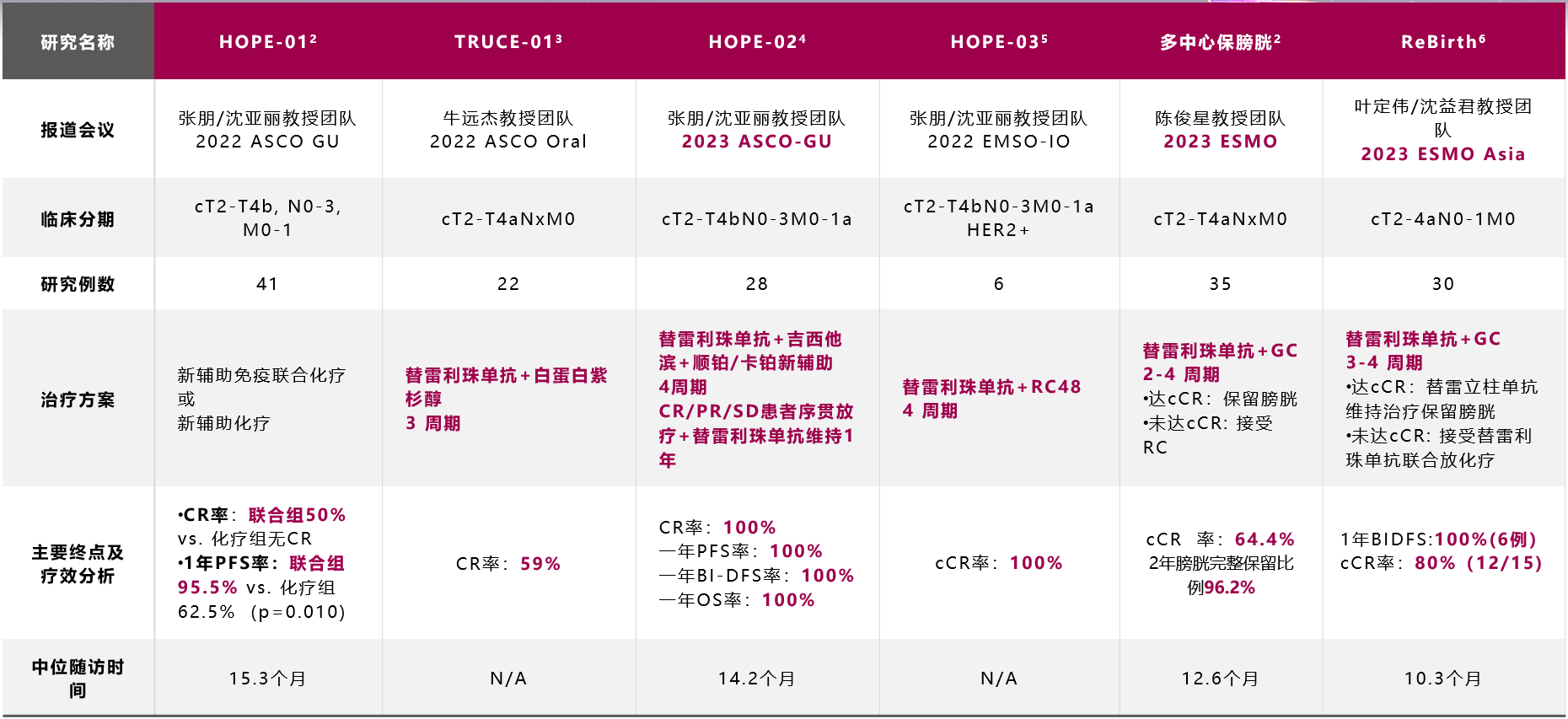
一项国内、多中心、真实世界研究显示,替雷利珠单抗联合GC化疗用于MIBC患者保膀胱治疗安全有的,cCR率高达64.4%,cCR患者2年膀胱保留比例达到96.2%,与非CR患者相比,CR患者2年总生存期是96.6%。
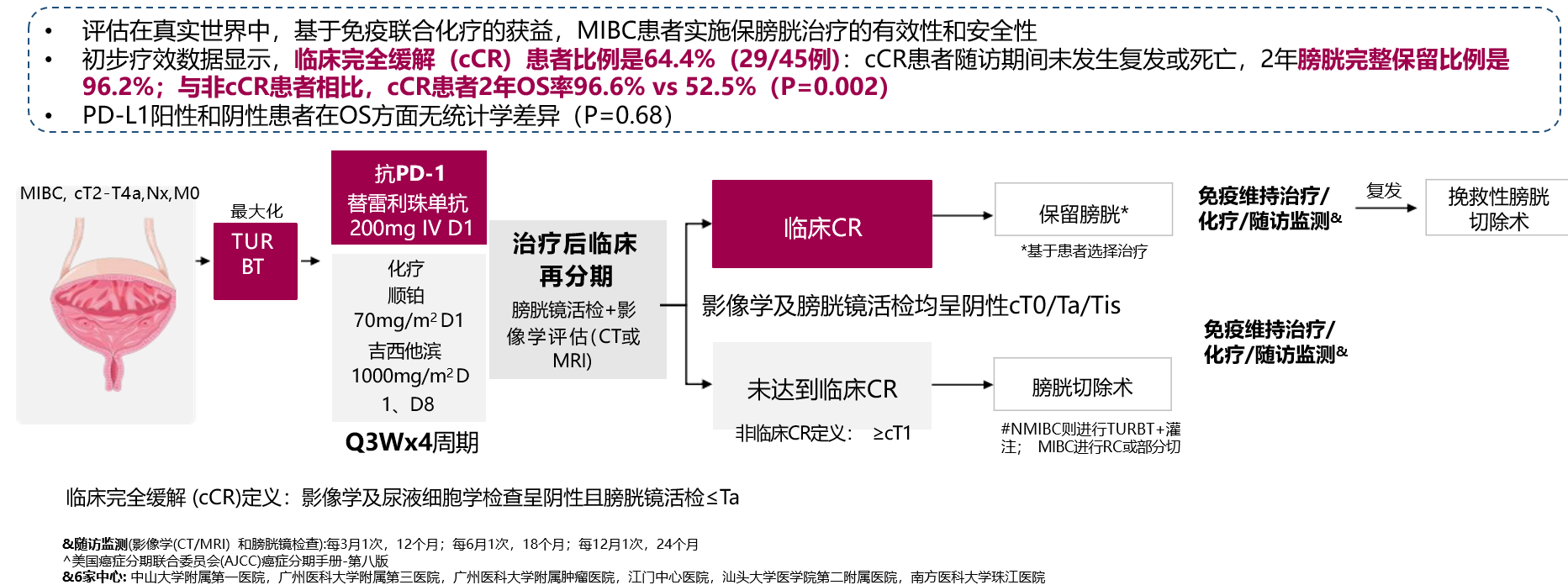
HOPE-02研究纳入患者为T2期-T4期,没有淋巴结和远处转移的MIBC患者,既往未接受过化疗。研究结果提示,新辅助替雷利珠单抗联合化疗后序贯放疗,cCR率高达100%,1年PFS率、1年BI-DFS率和1年OS率均能达到100%;安全性可控,没有患者死亡事件发生。该研究表明替雷利珠单抗联合化疗新辅助后序贯放疗的保膀胱综合治疗方案显示了良好的疗效和安全性;且替雷利珠单抗新辅助可使初始非保膀胱治疗的优势患者有机会转化成为理想的保膀胱患者。
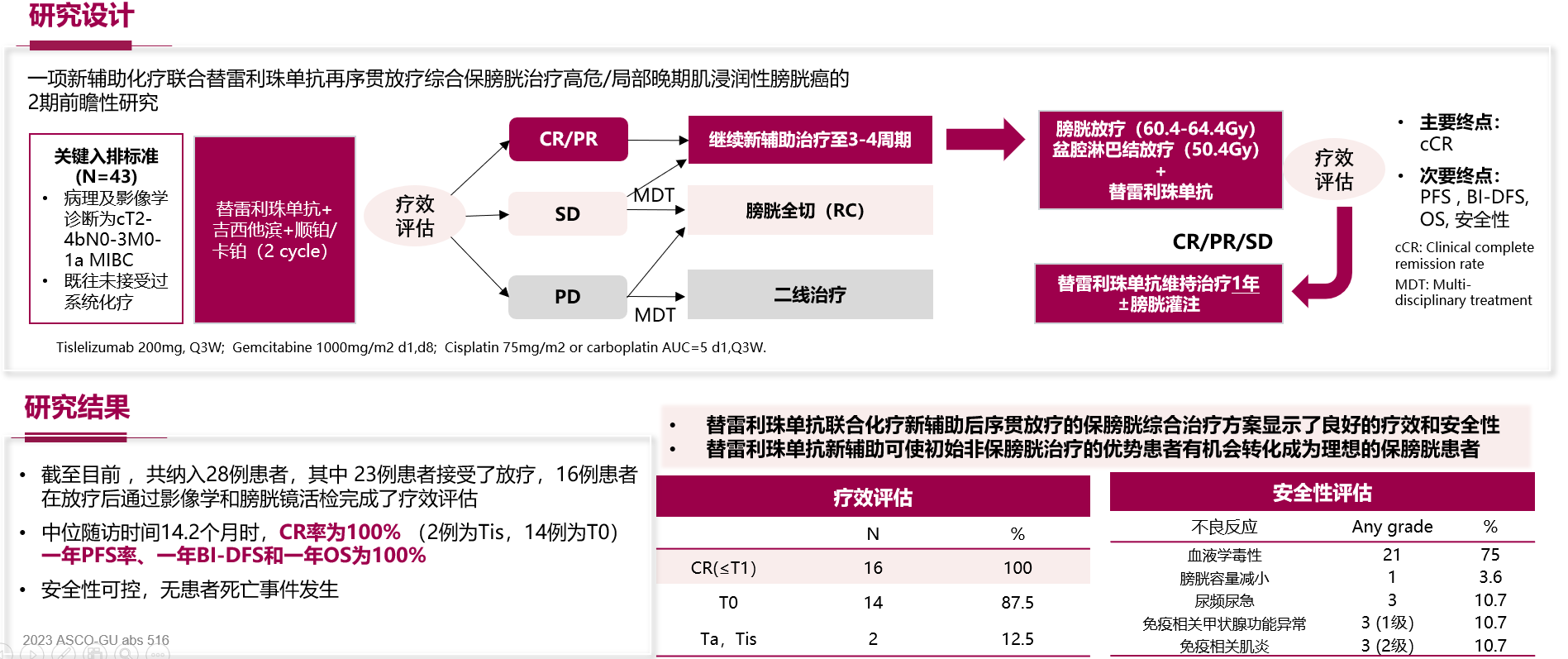
HOPE-03研究纳入T2到T4期的MIBC患者,免疫组化和Her2阳性表达是3+以上,或者是2+或者是1+,既往未接受过系统化疗。探索替雷利珠单抗联合RC48-ADC新辅助在HER2阳性的局部晚期MIBC的疗效和安全性。截止发表,共入组6名患者,其中4名患者完成疗效评估,cCR率 100%。安全性可控,1名患者因2级免疫相关性肌炎暂停治疗,3名患者发生RC48相关毒性:转氨酶升高、皮疹、感觉减退(麻木),均为1级。对于Her 2+阳性的局部晚期的MIBC患者,替雷利珠单抗联合RC48方案初步显示了其有良好的疗效。在入组患者基线较差的情况下,100%获得了CR。研究将进一步扩大样本量进行验证,期待为中国患者带来更多的新辅助的保膀胱的方案的选择。
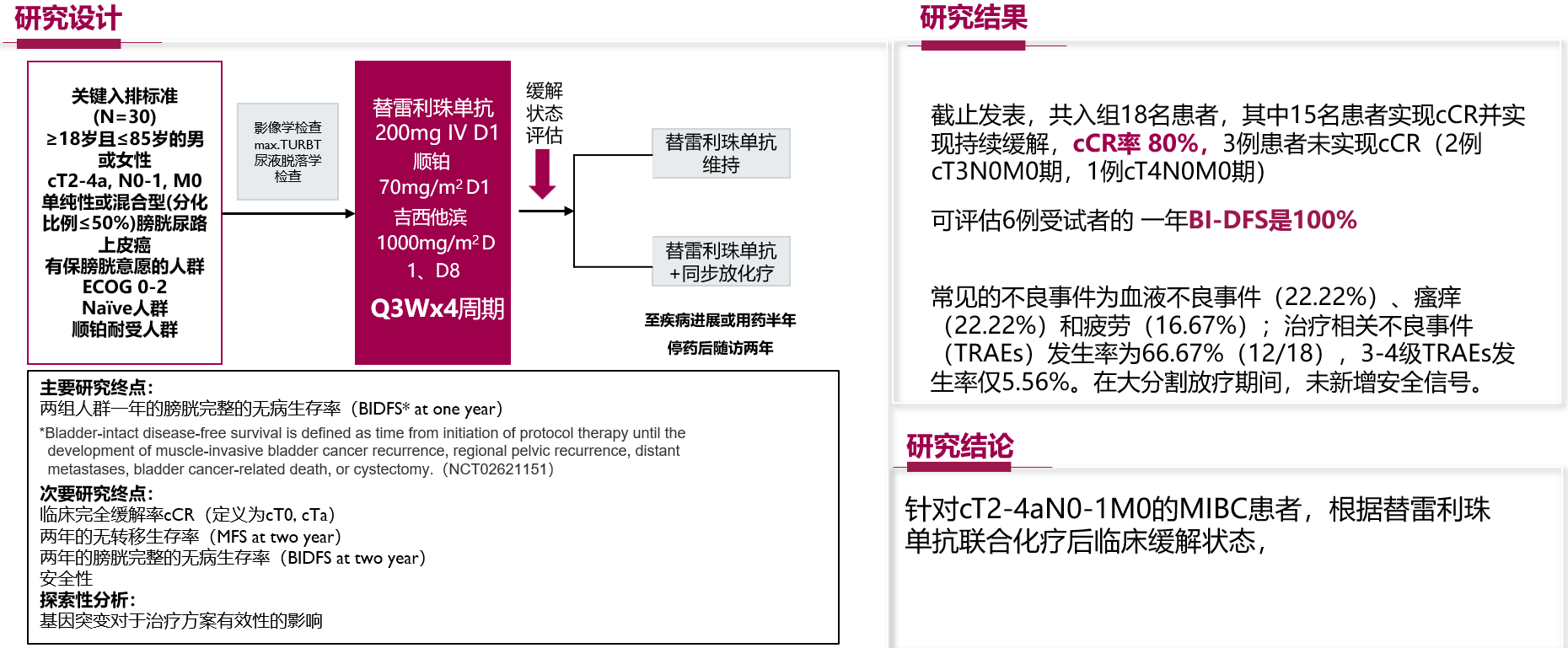
ReBirth研究纳入T2-T4a期,单纯性或混合型的膀胱尿路上皮癌且顺铂耐受人群。患者采用替雷利珠单抗200毫克加上顺铂或加上吉西他滨化疗。研究结果提示,截至发表为止,入组18例患者,其中cCR率能达到80%;可评估的6例受试者,1年BI-DFS率100%。常见不良反应是血液不良事件、瘙痒和疲劳。总体来说,替雷利珠单抗单药或联合同步放化疗维持治疗方案具有潜在疗效且安全性可控。
免疫治疗在NMIBC保膀胱中的应用
中国研究者在高危NMIBC患者保膀胱治疗研究的探索也从未停止。
天津医科大学第二医院开展的TRUCE-02研究是中国首个探索PD-1单抗替雷利珠单抗联合白蛋白紫杉醇用于初治或者高危MIBC患者的研究。初步结果提示,CR率达到55%,一年保膀胱DFS率是62.7%,有效延长患者保留膀胱的时间窗;且无论PD-L1表达状态,患者均一致获益。

中山大学肿瘤防治中心开展了一项探索替雷利珠单抗联合放疗治疗BCG无应答的高级别Ta或任意级别T1的NMIBC的单中心、开放标签、单臂II 期研究,这是中国首个探索PD-1联合放疗用于高危NMIBC患者的研究。初步的结果显示一年DFS率是80%,两年膀胱保留率是100%,两年的OS率是100%。

西京医院团队开展了一项应用替雷利珠单抗加上GC方案探索PD1单抗加上GC化疗联合卡介苗膀胱灌注用于HRR的NMIBC患者的保膀胱治疗研究。中位的随访时间10.5个月时候,85%的患者未发生进展的,膀胱无复发的生存率是76%。

保膀胱综合治疗的思考与展望
免疫治疗时代下的保膀胱治疗强调全程管理,以及多学科MDT综合治疗的重要性。建立以泌尿外科为中心的泌尿肿瘤的MDT团队,为膀胱癌患者提供整体持续性和全面协调性的一个治疗,改善患者的生活质量,让患者获得更长的生存。多领域的治疗模式是为了患者获益最大化,而全程管理则包括预防筛查、综合治疗、康复随访和临终关怀等。
此外, 还需要为患者制定更为精准和个体化的治疗方案。首先就是优势人群的选择,对于MIBC保膀胱治疗的患者选择需要综合考虑患者因素和肿瘤因素;而NMIBC保膀胱治疗的患者选择应包括对于BCG灌注失败或无应答的NMIBC患者,应根据患者个体情况综合考虑选择RC或保膀胱治疗,而对于有意愿保膀胱治疗的NMIBC患者,在充分了解相关风险和可能获益的情况下,建议经由MDT团队讨论后制定保膀胱治疗方案并负责实施。第二就是制定患者随访方案,膀胱综合治疗应密切随访与监测,以提高患者长期生存率,在复发时能尽早实施挽救性治疗;保膀胱治疗期间应每3个月复查膀胱镜,尿脱落细胞学,每6~12个月进行影像学检查(超声、CT和MRI等)。第三是复发后续治疗,也需要根据患者自身病情的不同,如疾病级别、是否浸润、是否出现转移等选择合适的个体化方案。
总结
保膀胱综合治疗是局部晚期MIBC及高危NMIBC患者的可选治疗方案,多项研究表明其预后与RC相当,且患者生活质量更高,已获得多项权威指南推荐。免疫检查点抑制剂为保膀胱综合治疗打开新局面:对于MIBC患者来说,免疫联合保膀胱以及新辅助免疫保膀胱的研究成果层出不穷;对于NMIBC患者来说,FDA已批准PD-1单抗保膀胱相关适应症。中国特色的保膀胱治疗探索勇于创新、敢为人先,多项研究成果登上国际舞台,以替雷利珠单抗为基础的各项联合治疗方案在中国MIBC及NMIBC患者的保膀胱探索中均获得了令人欣喜的疗效和安全性,为推动中国膀胱癌保膀胱临床实践迈出了坚实的一步。随着泌尿肿瘤MDT多学科模式的开展,如何进一步优化及规范化综合治疗策略,包括免疫联合治疗方案、如何筛选合适人群、如何更高效地多学科合作、如何更好地对患者进行全程管理,都是值得探索和深入讨论的方向。
排版编辑:肿瘤资讯-Riddy











 苏公网安备32059002004080号
苏公网安备32059002004080号


