
张鑫鑫, 杨晓帆, 李帅, 等. 晚期胃癌免疫治疗再挑战的临床分析[J]. 中华肿瘤杂志, 2023, 45(7):605-612.
DOI: 10.3760/cma.j.cn112152-20220418-00261.
目的
探讨程序性死亡受体1(PD-1)单抗再挑战治疗在晚期胃癌中的临床疗效及影响因素。
方法
回顾性收集2020年1月至2021年12月就诊河南省肿瘤医院使用PD-1单抗再挑战治疗晚期胃癌患者的临床资料。初次或再次使用PD-1单抗治疗开始至疾病进展或末次随访日期的时间为无进展生存时间(PFS),分别命名为PFS1和PFS2,生存分析采用Kaplan-Meier法和Log rank检验,预后影响因素分析采用Cox比例风险模型。
结果
60例PD-1单抗再挑战治疗患者的中位随访时间为12.2个月,中位PFS2为2.9个月,客观缓解率(ORR)为16.7%,疾病控制率(DCR)为55.0%。首次及再次使用相同PD-1单抗和不同PD-1单抗挑战治疗的中位PFS2分别为3.5和1.9个月(P=0.007)。再挑战治疗中程序性死亡受体配体1表达阳性患者的中位PFS2为3.4个月,ORR为22.7%,DCR为63.6%;中位PFS1≥6个月患者的中位PFS2为4.5个月,ORR为27.3%,DCR为54.5%。多因素分析显示,腹膜转移是PD-1单抗再挑战治疗PFS2的独立影响因素(HR=2.327,95%CI:1.066~5.082,P=0.034)。PD-1单抗再挑战治疗中1~2级不良反应发生率为83.3%(50/60),3~4级为35.0%(21/60),安全性可控。
结论
晚期胃癌中PD-1单抗再挑战治疗是一种可行的治疗方式,但再挑战治疗适宜人群的筛选仍需前瞻性数据分析验证。
【关键词】胃肿瘤; 程序性死亡受体1单抗; 免疫治疗; 再挑战; 临床分析
近年来免疫治疗的发展有效改善了晚期胃癌患者的生存时间。根据Checkmate-649及Keynote-062研究数据,纳武利尤单抗联合化疗及帕博利珠单抗单药已获得批准晚期胃癌一线治疗适应证。部分患者可从免疫治疗用药中得到长期临床获益,但大多数患者不可避免出现原发性或继发性耐药导致疾病进展,因此免疫治疗进展后后线治疗方案如何选择面临着新的挑战。前线免疫治疗进展后后线目前提供的常规治疗包括化疗、靶向治疗或免疫单药治疗,但各项治疗的有效性非常有限。
免疫治疗再挑战在晚期恶性黑色素细胞瘤、非小细胞肺癌(non-small cell lung cancer, NSCLC)及肾细胞癌中的相关研究显示免疫再激发治疗具有良好的有效性和安全性,因此免疫治疗再挑战在晚期胃癌中似乎是一个新的探索方向。目前国产程序性死亡受体1(programmed death-1, PD-1)单抗卡瑞利珠单抗、信迪利单抗及替雷利珠单抗在晚期胃癌的相关临床研究中均可观察到临床获益。本研究中,我们收集60例晚期胃癌患者前线PD-1单抗联合治疗进展后继续PD-1单抗再激发治疗的临床数据,分析PD-1单抗再挑战治疗的临床有效性及安全性,以期为临床医师在PD-1单抗联合治疗进展后后续方案的选择上提供新的参考。


1.临床资料:
收集2020年1月至2021年12月就诊河南省肿瘤医院再次接受PD-1单抗挑战治疗的晚期胃癌患者的临床资料。纳入标准:(1)病理组织学确诊为腺癌,人表皮生长因子受体2表达阴性(免疫组织化学0/1或2+原位杂交阴性);(2)年龄>18岁,性别不限;(3)美国东部肿瘤协作组(Eastern Cooperative Oncology Group, ECOG)评分0~3分;(4)2次PD-1单抗治疗间歇期无其他药物治疗;(5)至少接受2个周期PD-1单抗再挑战治疗,疗效可评估。本研究遵守《赫尔辛基宣言》,且通过河南省肿瘤医院伦理委员会批准(批号:2021-119-001)。
2.治疗方法:
(1)初次PD-1单抗联合治疗:静脉注射卡瑞利珠单抗(江苏恒瑞医药股份有限公司)200 mg d 1或信迪利单抗[信达生物制药(苏州)有限公司] 200 mg d 1或替雷利珠单抗[百济神州(北京)生物科技有限公司] 200 mg d 1联合标准治疗方案(奥沙利铂+卡培他滨/奥沙利铂+替吉奥/顺铂+紫杉烷类/阿帕替尼)。(2)再次PD-1单抗联合治疗:静脉注射卡瑞利珠单抗(江苏恒瑞医药股份有限公司) 200 mg d 1或信迪利单抗[信达生物制药(苏州)有限公司] 200 mg d 1或替雷利珠单抗[百济神州(北京)生物科技有限公司] 200 mg d 1联合标准治疗方案(伊立替康/紫杉烷类/阿帕替尼)。
根据我院病理科检测方法,程序性死亡受体配体1(programmed death-ligand 1, PD-L1)表达阳性定义为联合评分(combined positive score, CPS)≥1%。
3.疗效及不良反应评价:
根据实体瘤疗效评价标准1.1版进行疗效评价。无进展生存时间(progression free survival, PFS)定义为首次使用PD-1单抗治疗直到确认疾病进展(PFS1),PFS2定义为再次使用PD-1单抗治疗直到确认再次疾病进展、死亡或末次随访时间。总生存时间(overall survival, OS)定义为首次使用PD-1单抗治疗直到死亡或末次随访的时间(OS1);OS2定义为再次使用PD-1单抗治疗直到死亡或末次随访的时间。根据不良事件通用术语标准5.0版本进行不良反应分级。
4.随访:
根据本院住院或门诊系统查阅随访,患者于当地医院治疗的通过电话或微信随访。随访截至2022年3月20日,随访时间为9.6~14.7个月,中位随访时间12.2个月。全组患者均获得随访,无失访患者。
5.统计学方法:
采用SPSS 26.0软件进行统计分析。计数资料采用χ2检验或Fisher确切概率法,生存分析采用Kaplan-Meier法和Log rank检验,影响因素分析采用Cox比例风险模型。检验水准α=0.05。


1.临床特征:
全组60例患者年龄为30~76岁,中位年龄为58岁,首次及再次PD-1单抗治疗的周期数均为2~11个周期,中位治疗周期数分别为4个周期和3个周期。60例患者中,首次PD-1单抗治疗中原发耐药19例(31.7%),首次及再次治疗选择相同PD-1单抗50例(83.3%),其中卡瑞利珠单抗18例(36.0%,18/50),信迪利单抗22例(44.0%,22/50),替雷利珠单抗10例(20.0%,10/50)。首次选择PD-1单抗联合化疗50例,进展后再次选择PD-1单抗联合化疗18例(36.0%,18/50),联合抗血管治疗26例(52.0%,26/50),联合其他治疗6例(12.0%,6/50)。全组60例患者中,PD-L1阳性22例(36.7%),中位PFS1≥6个月11例(18.3%)。全组60例患者中一线治疗进展再次使用PD-1单抗挑战28例(联合化疗12例,联合抗血管11例),二线治疗进展再次使用PD-1单抗挑战32例(联合化疗11例,联合抗血管16例)。
2.疗效及生存分析:
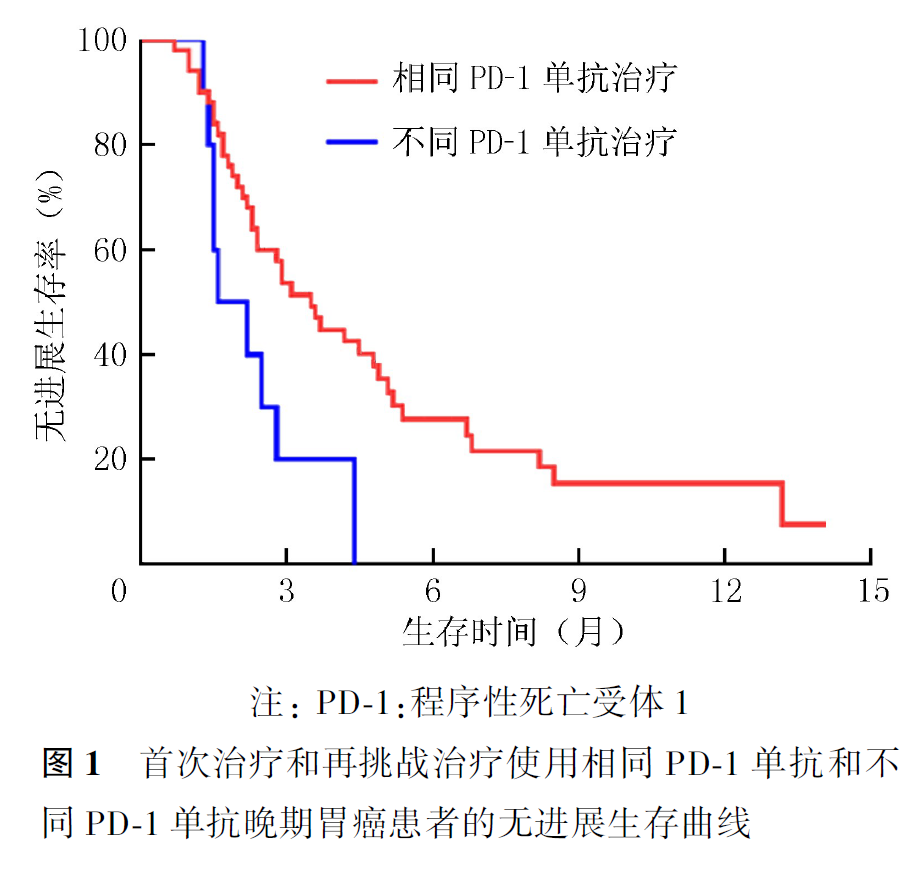
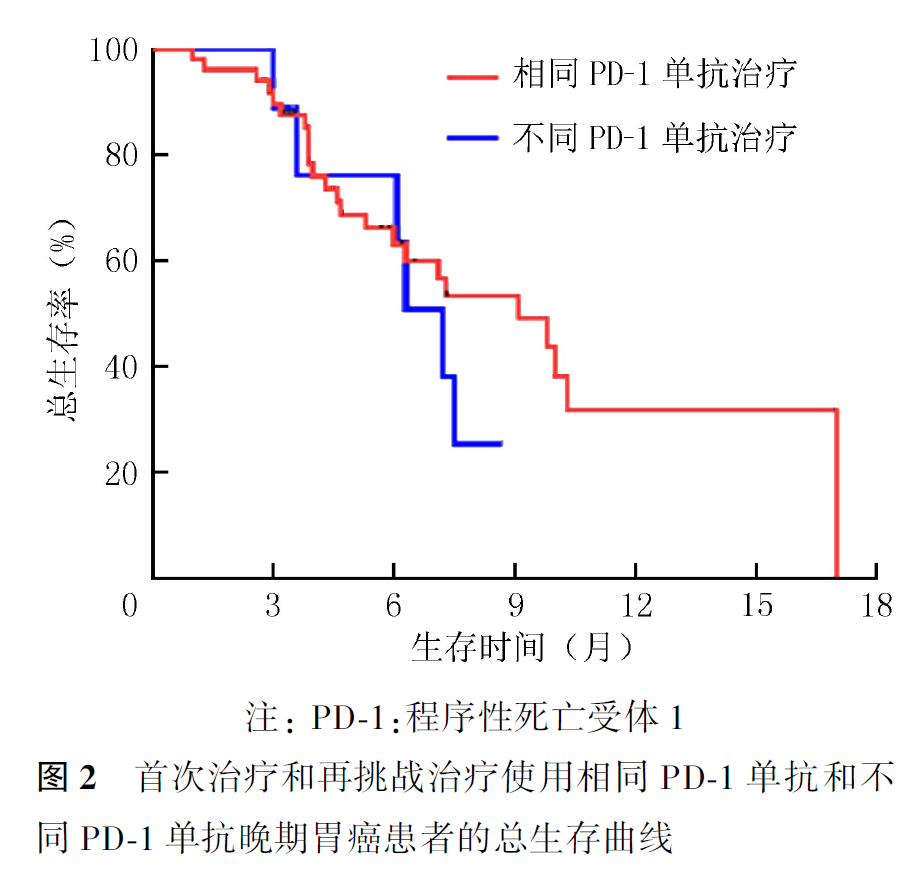
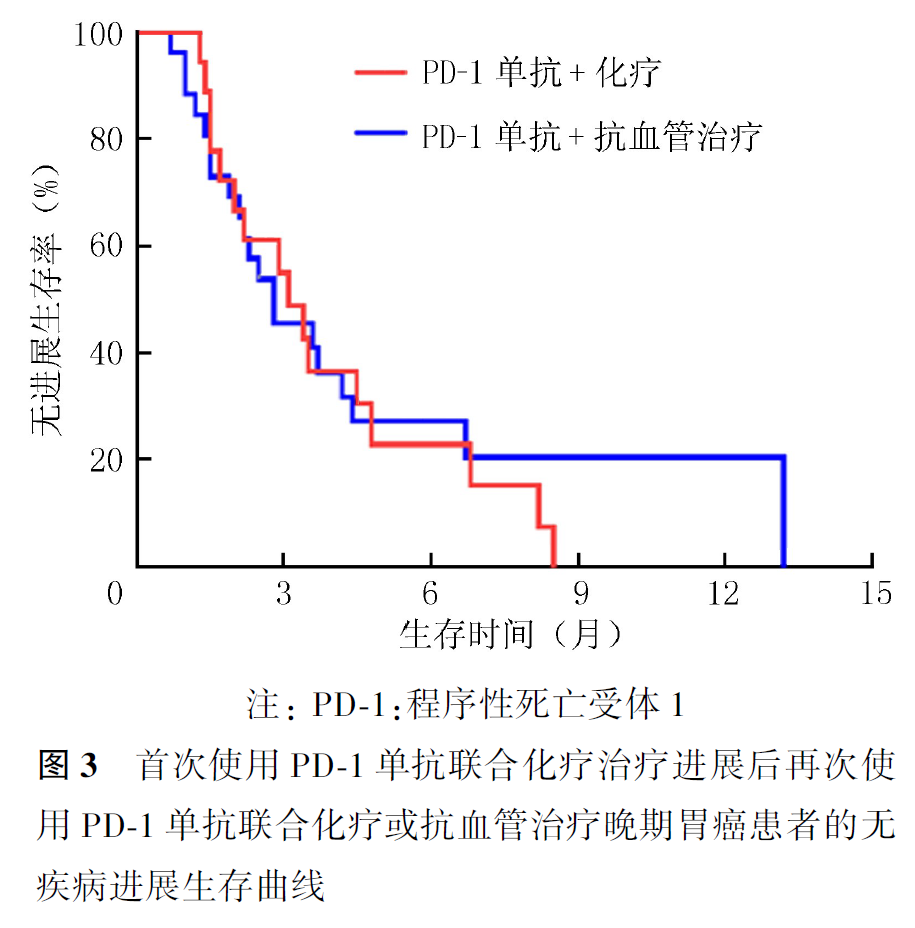
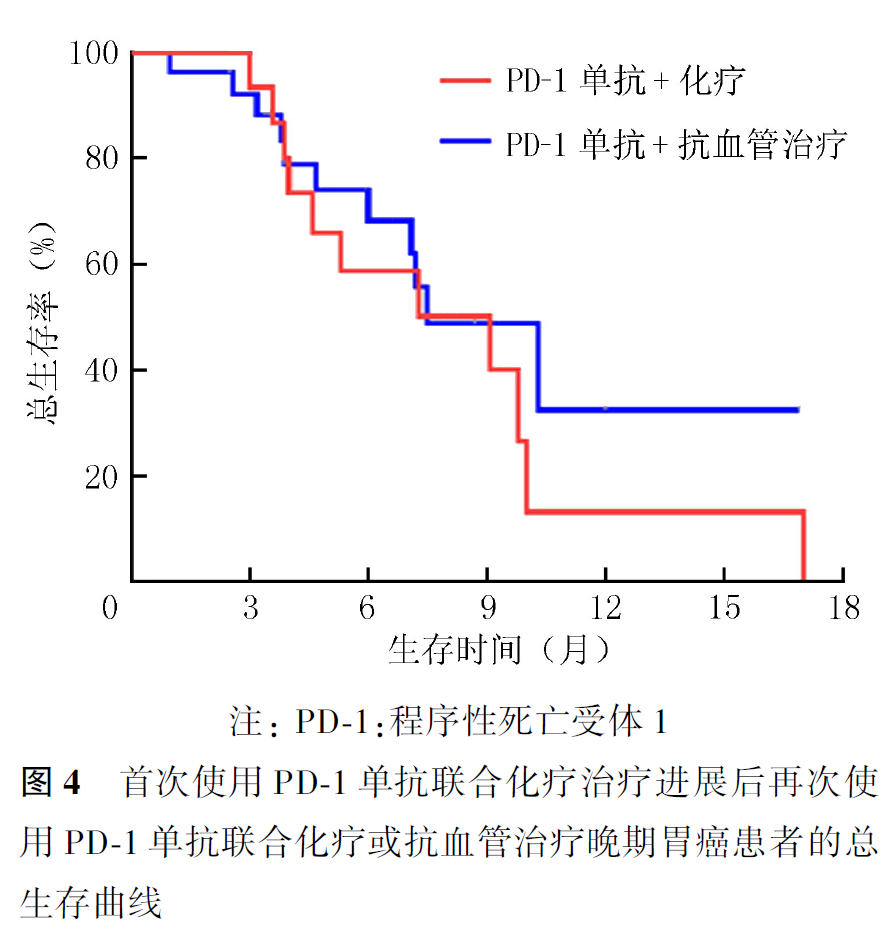
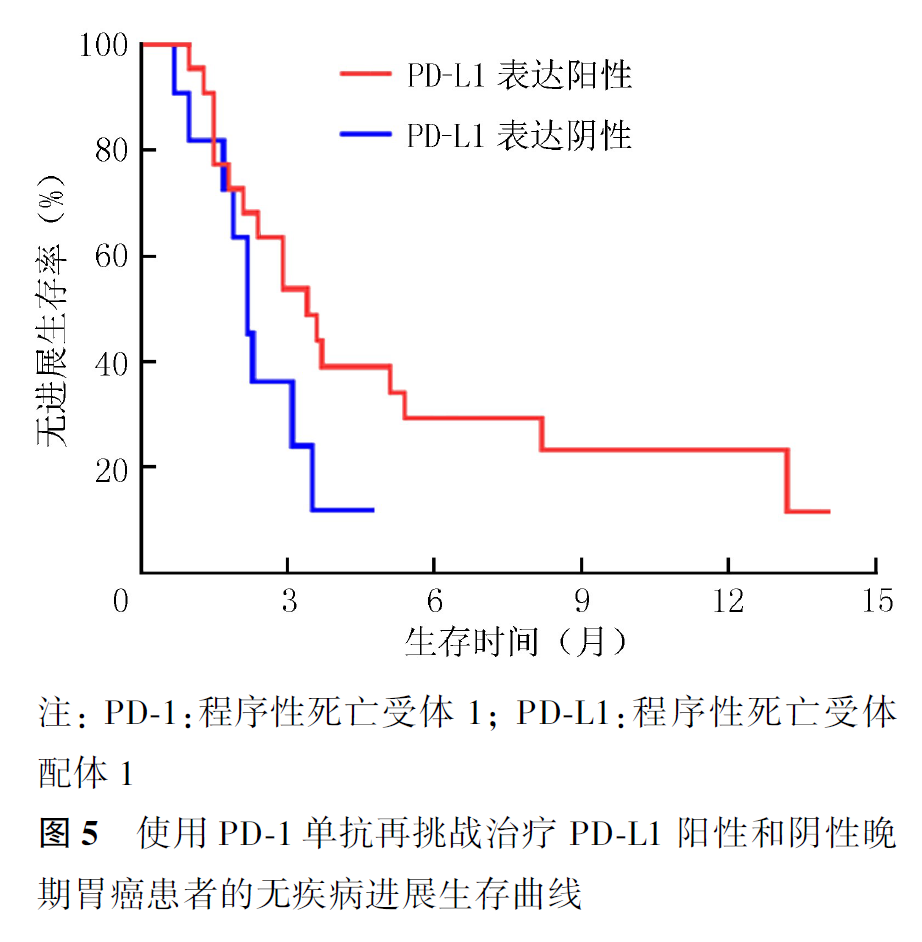
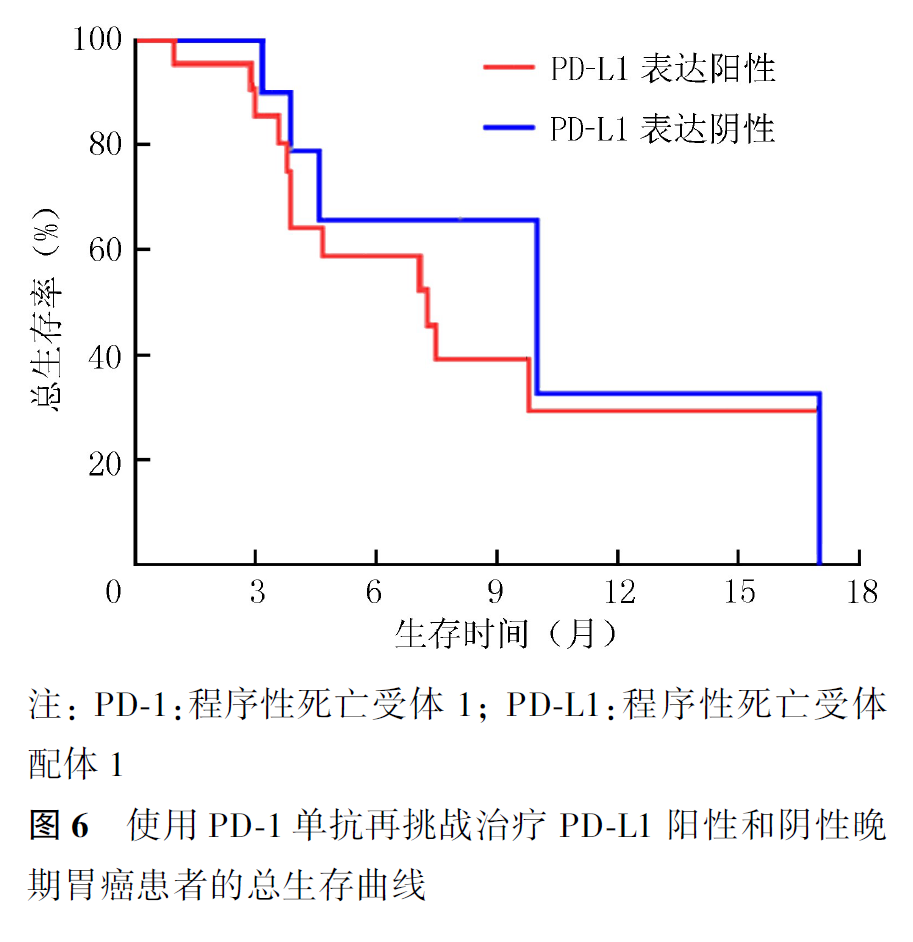
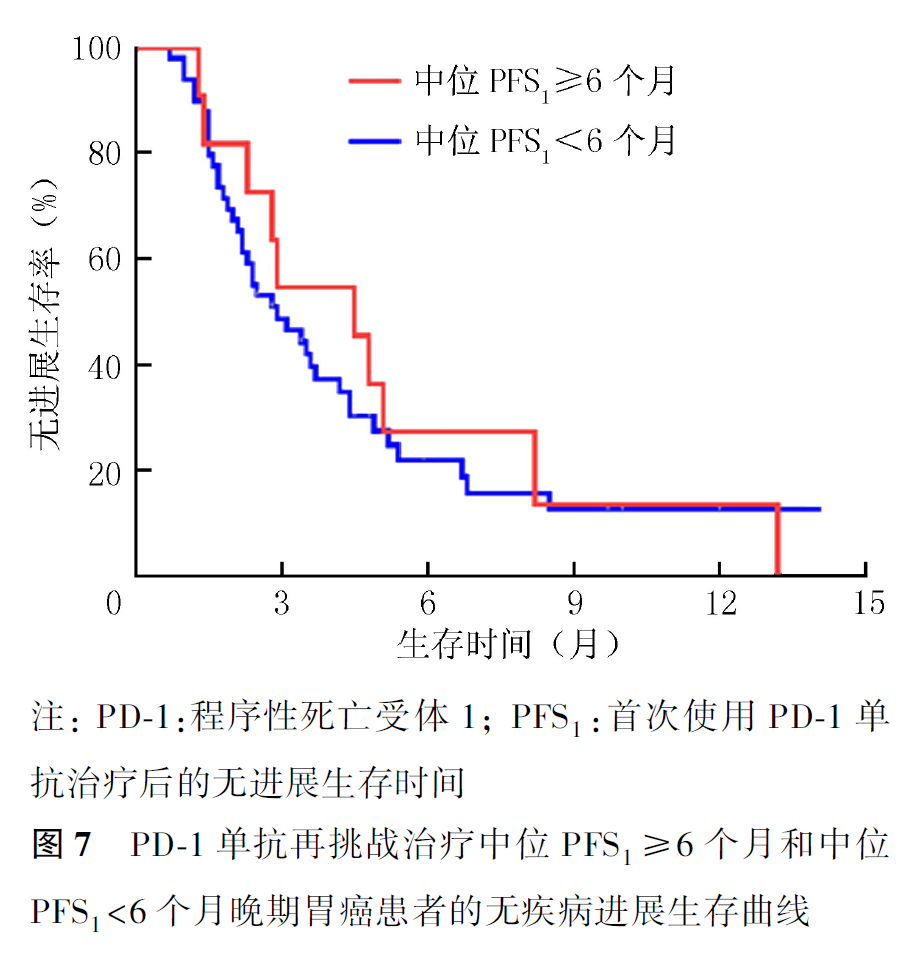
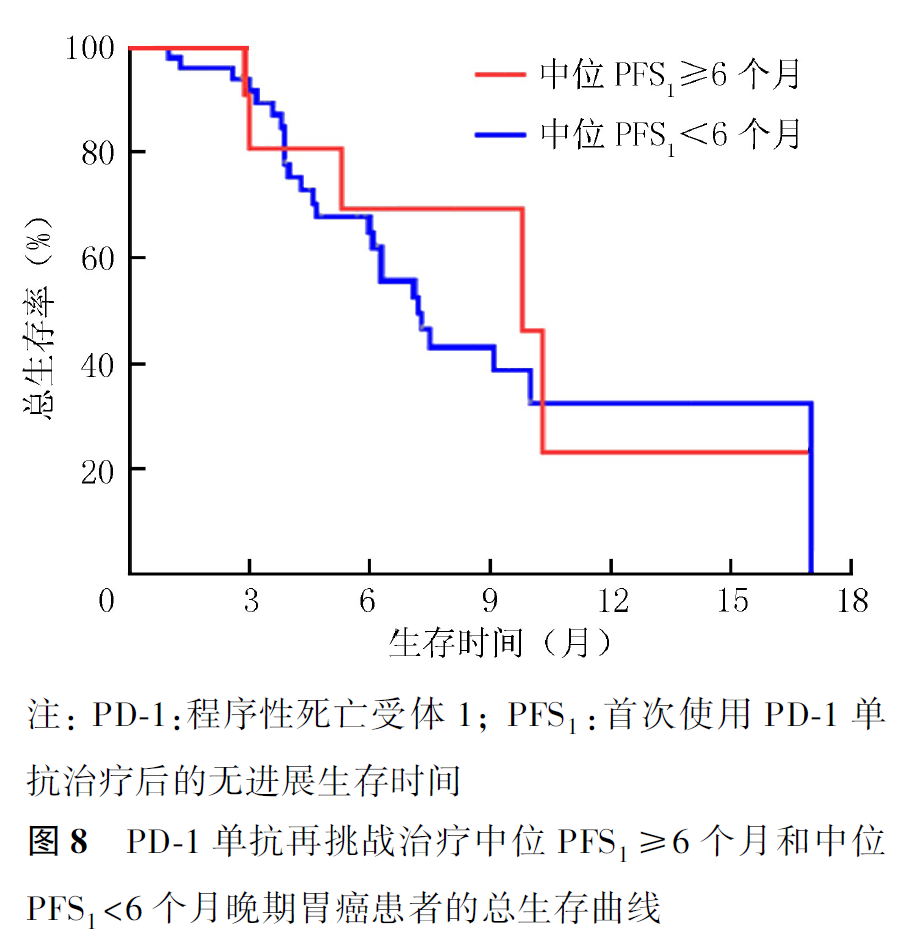
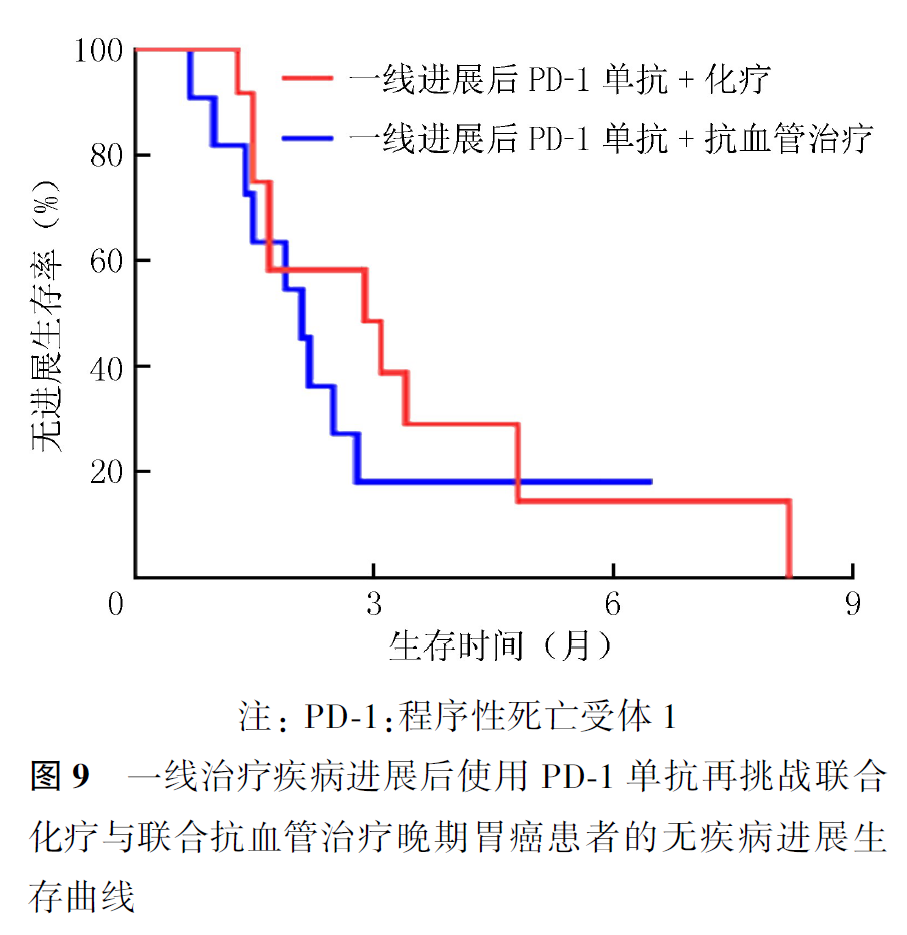
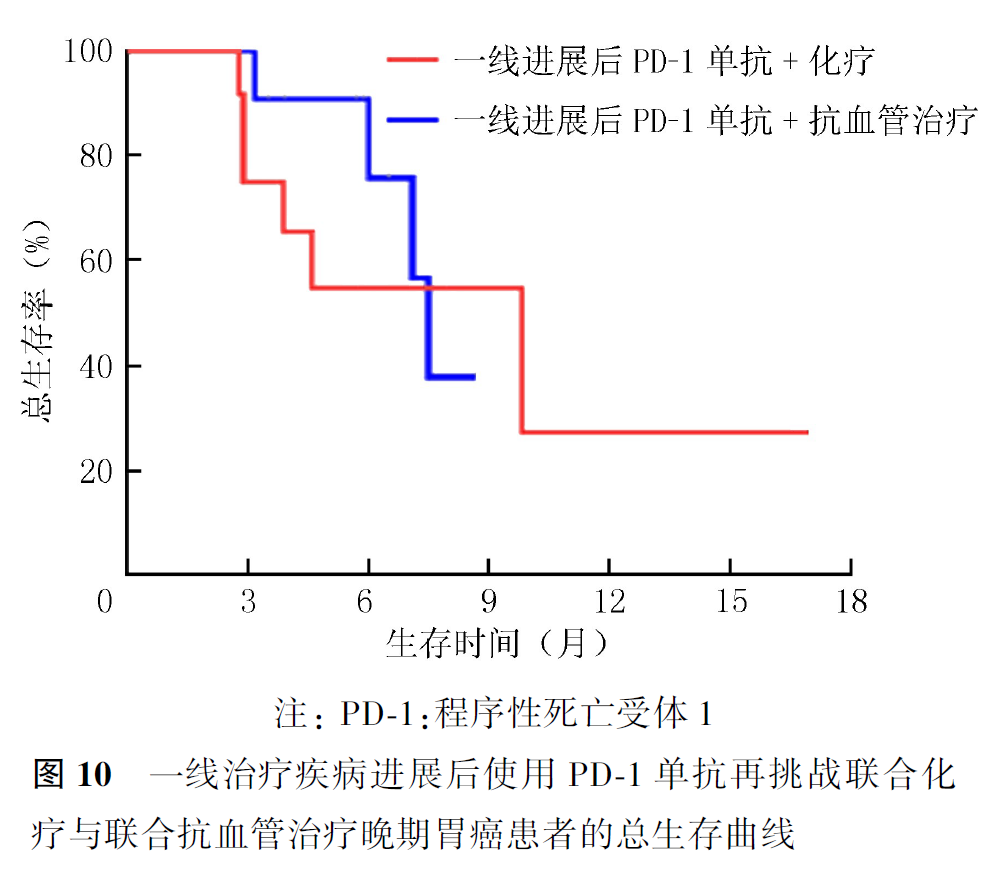
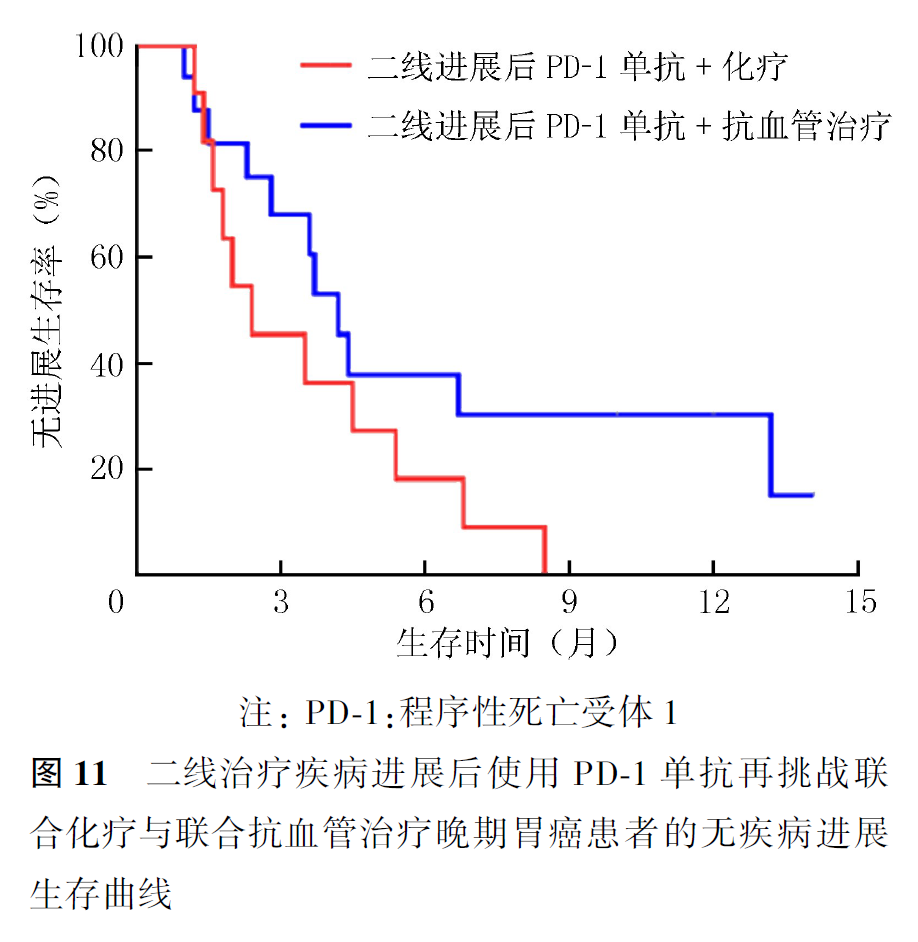
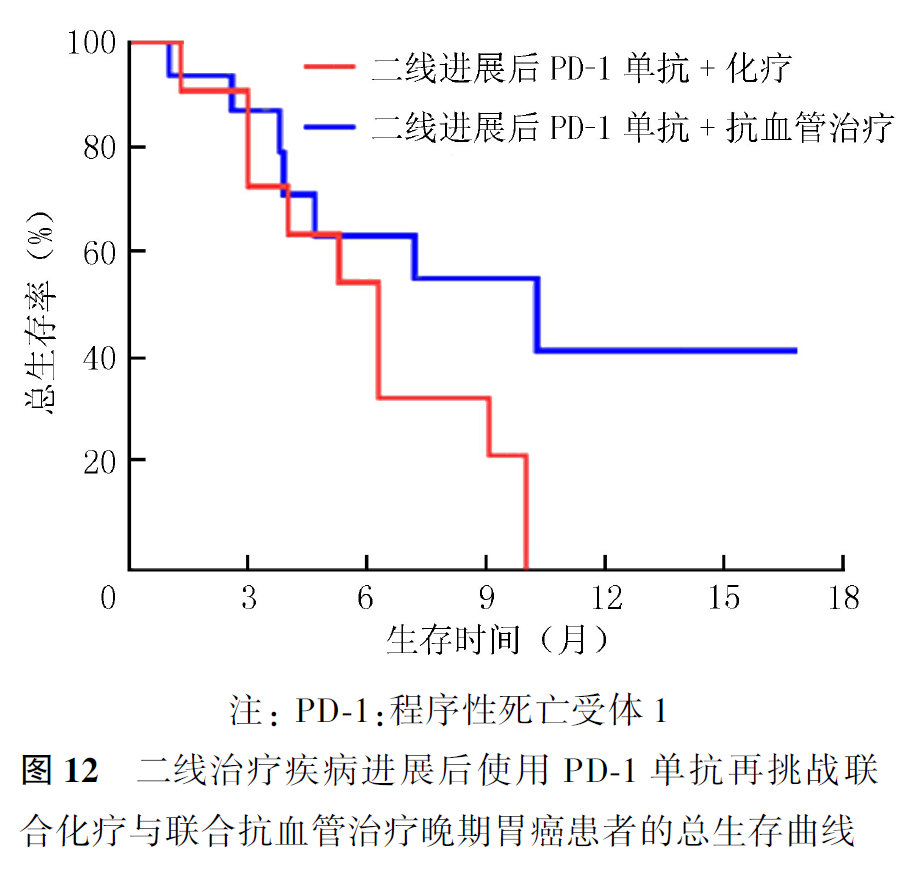
全组患者PD-1单抗再挑战治疗的客观缓解率(objective response rate, ORR)为16.7%,疾病控制率(disease control rate, DCR)为55.0%,中位PFS2为2.9个月,中位OS2为7.5个月。首次PD-1单抗治疗原发耐药者再次PD-1单抗治疗的ORR为21.1%,DCR为57.9%,中位PFS2为3.4个月,中位OS2为9.8个月。首次及再次PD-1治疗选择相同及不同PD-1单抗治疗患者的ORR分别为20.0%和0,DCR分别为60.0%和30.0%,中位PFS2分别为3.5和1.9个月(P=0.007,图1),中位OS2分别为9.1和7.2个月(P=0.354,图2)。首次PD-1单抗联合化疗进展者再次挑战联合化疗和联合抗血管治疗患者的ORR分别为16.7%和15.4%,DCR分别为61.1%和50.0%,中位PFS2分别为3.1和2.8个月(P=0.694,图3),中位OS2分别为9.1和7.5个月(P=0.461,图4)。PD-1单抗再挑战治疗中PD-L1阳性与阴性患者的ORR分别为22.7%和9.1%,DCR分别为63.6%和36.4%,中位PFS2分别为3.4和2.2个月(P=0.097,图5),中位OS2分别为7.3和10.0个月(P=0.469,图6)。中位PFS1≥6个月与<6个月患者的ORR分别为27.3%和14.3%,DCR分别为54.5%和55.1%,中位PFS2分别为4.5和2.9个月(P=0.675,图7),中位OS2分别为9.8和7.2个月(P=0.725,图8)。一线治疗疾病进展后使用PD-1单抗再挑战治疗的ORR为14.3%,DCR为50.0%,中位PFS2为2.7个月,中位OS2为9.8个月;其中联合化疗与联合抗血管治疗患者的ORR分别为16.7%和0,DCR分别为58.3%和37.5%,中位PFS2分别为2.9和2.1个月(P=0.421,图9),中位OS2分别为9.8和7.5个月(P=0.624,图10)。二线治疗疾病进展后PD-1单抗再挑战治疗的ORR为18.8%,DCR为59.4%,中位PFS2为3.6个月,中位OS2为6.3个月;其中联合化疗与联合抗血管治疗患者的ORR分别为9.1%和25.0%,DCR分别为45.5%和68.8%,中位PFS2分别为2.4和4.2个月(P=0.115,图11),中位OS2分别为6.3和10.3个月(P=0.094,图12)。
3.预后影响因素分析:
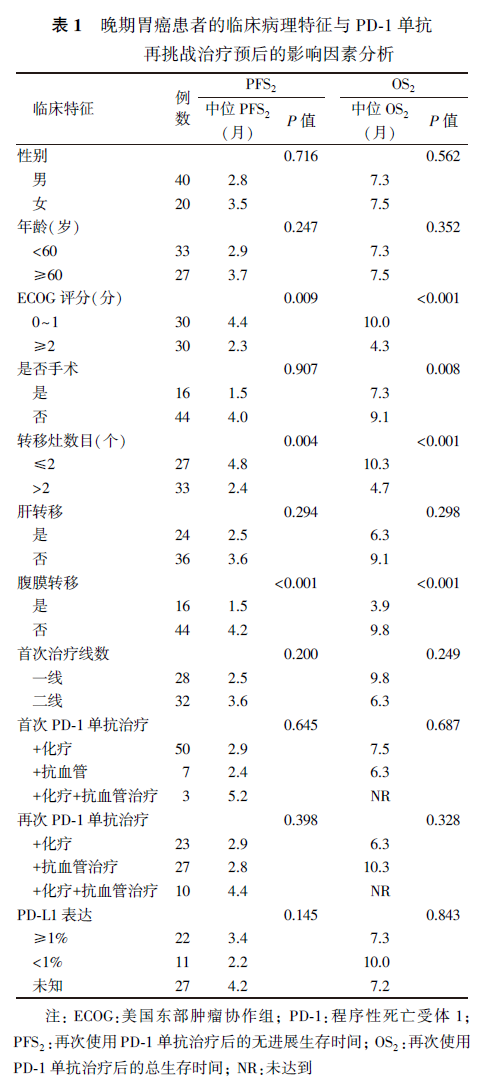
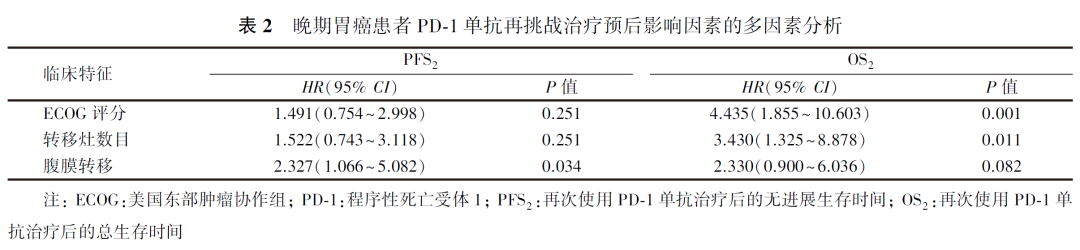
单因素分析显示,ECOG评分、转移灶数目及腹膜转移与PD-1单抗再挑战治疗的PFS2及OS2有关(均P<0.05,表1)。Cox多因素分析显示,腹膜转移是PD-1单抗再挑战治疗PFS2的独立影响因素,ECOG评分及转移灶数目是PD-1单抗再挑战治疗OS2的独立影响因素(均P<0.05,表2)。
4.安全性:
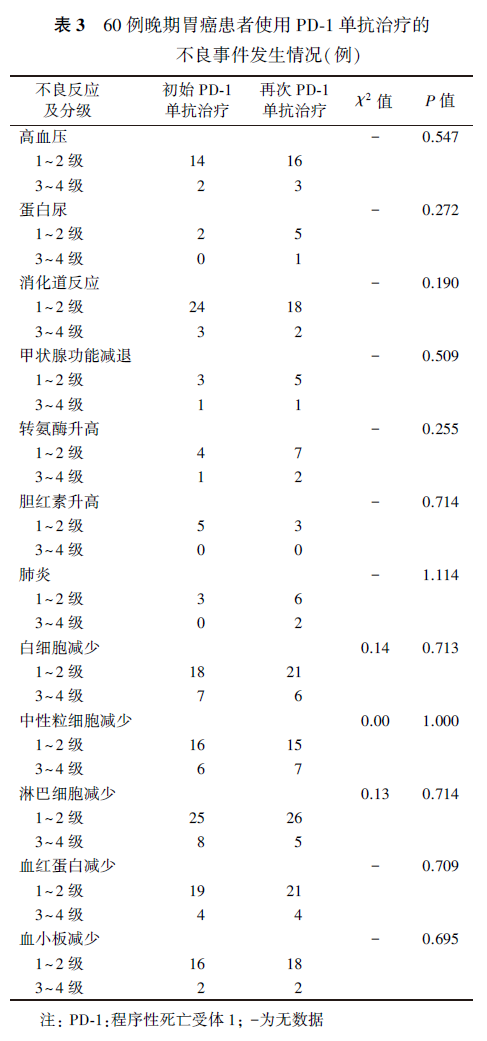
首次PD-1单抗和再次PD-1单抗联合治疗中1~2级不良事件发生率为78.3%(47/60)和83.3%(50/60;χ2=0.48,P=0.487),3~4级不良事件发生率为28.3%(17/60)和35.0%(21/60; χ2=0.62,P=0.432),两次治疗期间发生不良反应事件差异无统计学意义。PD-1单抗治疗的主要不良事件为骨髓功能抑制及消化道反应,所有不良事件均可通过临床医师的处理得到良好控制,未发生因不良事件而导致相关死亡。具体情况见表3。


免疫治疗在晚期胃癌中的有效性及安全性为临床治疗选择提供了发展前景,目前已获批一线治疗适应证,但并非每个患者均可从免疫治疗中受益或持续受益,大多数患者无法避免出现疾病进展,因此免疫治疗进展后后续方案如何选择是临床面临的新问题。根据本研究结果分析,PD-1单抗再挑战治疗中DCR达55.0%,中位PFS2达2.9个月,中位OS2达7.5个月,此结果表明一半以上患者对PD-1单抗再激发治疗仍保持有效的临床获益,因此继续PD-1单抗挑战治疗似乎是一项新的选择方案。
既往传统二线单纯化疗中紫杉烷类治疗的中位PFS为3.6个月,中位OS为9.5个月;伊立替康治疗的中位PFS为2.3个月,中位OS为8.4个月;雷莫芦单抗+紫杉醇治疗的中位PFS为4.4个月,中位OS为9.6个月。而本研究中二线PD-1单抗再挑战者中位PFS2为2.7个月,中位OS2为9.8个月,且联合化疗比抗血管治疗中位OS2延长2.3个月。既往传统三线单纯抗血管治疗的中位PFS为2.6个月,中位OS为6.5个月;免疫单药治疗中纳武利尤单抗中位PFS为1.6个月,中位OS为5.3个月,帕博利珠单抗中位PFS为2个月,中位OS为5.6个月。而本研究中三线PD-1单抗再挑战者中位PFS2为3.6个月,中位OS2为6.3个月,且联合抗血管治疗比化疗治疗中位OS2延长3.4个月。两项结果与既往治疗效果相似,表明后线治疗中与单纯化疗、靶向治疗及免疫单药治疗相比,PD-1单抗再挑战治疗可以是新的选择。本研究进一步分析结果显示,首次及再次治疗选择相同PD-1单抗似乎获益更明显,中位PFS2达3.5个月,中位OS2达9.1个月,和选择不同PD-1单抗治疗相比,其中位PFS2可延长1.6个月,中位OS2延长1.9个月,考虑可能为肿瘤微环境的变化对同种PD-1单抗免疫应答持续性更强,但具体机制需要基础研究进一步证实。此外,本研究中首次PD-1单抗联合化疗治疗疾病进展后再次选择PD-1单抗联合化疗对比抗血管治疗DCR分别为61.1%和50.0%,中位PFS2分别为3.1和2.8个月,中位OS2分别为9.1和7.5个月,提示继续PD-1单抗联合化疗似乎比抗血管治疗获益,但差异无统计学意义,尚需大样本前瞻性临床数据分析。
有研究显示,在恶性黑色素细胞瘤治疗中对初次免疫检查点抑制剂治疗持续反应的患者再次激发治疗时反应率更高,但在一项晚期NSCLC及本研究中并非完全如此。本研究中首次PD-1单抗治疗原发性耐药19例,进展后继续PD-1单抗联合治疗ORR为21.1%,DCR为57.9%,中位PFS2为3.4个月,中位OS2为9.8个月,仍显示出可观的临床疗效,考虑可能为部分患者初始PD-1单抗治疗时机体免疫细胞激活应答率较差,肿瘤浸润淋巴细胞未完全活化,后续继续PD-1单抗激活治疗方显示出临床疗效。上述矛盾现象表明为更精准地预测免疫治疗再挑战的结局仍需要探索其他相关联的临床因素。有学者发现在初次及再次免疫治疗之间接受放疗的NSCLC患者对再次免疫激活有良好的反应。但本研究入组患者初次及再次PD-1单抗治疗间均未接受其他药物治疗,因此不能分析两次免疫治疗之间接受其他单纯化疗、抗血管治疗或放疗者临床是否获益更多。
本研究提供了目前真实世界中免疫治疗在晚期胃癌诊疗中的临床现状及PD-1单抗再挑战治疗的临床数据,但免疫再挑战治疗优势人群的筛选尚无明确标准。本研究中我们收集到PD-L1表达阳性者仅22例,PD-1单抗再挑战治疗时ORR为22.7%,DCR为63.6%,中位PFS2达3.4个月,中位OS2达7.3个月,显示出良好的临床疾病控制率,由于收集PD-L1表达样本量较少,无法在多因素变量中进行预后分析,因此评估PD-L1表达状态可能是指导免疫再激发治疗的筛选因素。另外本研究结果显示,中位PFS1≥6个月者再次免疫挑战治疗ORR为27.3%,中位PFS2达4.5个月,中位OS2达9.8个月,结果提示初次免疫治疗中位PFS较长者再次PD-1单抗挑战治疗获益更明显,提示机体在长时间的免疫系统激活后可持续发挥杀灭肿瘤细胞的作用,因此初次PD-1单抗治疗中PFS持续时间较长者可能是疾病进展后再次选择PD-1单抗挑战治疗的候选因素之一。
在多因素分析中,再次PD-1单抗挑战治疗中腹膜转移是中位PFS2的独立影响因素,胃癌腹膜转移者5年生存率较低,化疗及全身治疗由于药物的穿透性使得治疗效果受限,但具体转移机制尚不清楚。有研究显示,巨噬细胞及淋巴细胞等存在大网膜及淋巴结中,因此激活机体免疫系统可能是治疗腹膜转移的一种有前途的策略。尽管腹膜转移的免疫能力已知,但在现实数据中腹膜转移似乎是一个阴性独立预后因素,DELIVER试验的亚组分析结果显示,腹膜转移与免疫治疗中PFS及OS负相关。另两项研究中,学者对伴腹膜转移的样本进行免疫分析,结果显示,肿瘤细胞微环境的改变使得免疫检查点分子表达增加,提示联合免疫治疗或新免疫靶点治疗的可能性,因此未来需要更多的研究来实现对伴腹膜转移有价值的免疫控制。ECOG评分良好及转移灶数目较少与PD-1单抗再激发治疗较长的中位OS2有关,这可能是由于本研究中样本量较少的缘故,但ECOG评分较低及全身转移病灶较少者更能耐受药物治疗的相关系列反应,这可能是免疫再挑战治疗潜在的影响因素。本研究显示PD-1单抗再激发治疗的安全性是可控的,3级以上不良事件发生率虽达35.0%,主要为骨髓功能抑制及消化道反应,通过临床医师处理可以得到良好控制,但目前随访时间尚短,远期不良事件尚难以估计,仍需要继续随访及观察。
综上所述,免疫治疗再挑战是晚期胃癌临床研究面临的新领域,本研究显示PD-1单抗再挑战治疗是一项可行的选择方案,但优势人群的筛选尚不完善。由于本研究局限性,部分患者临床数据不够完整、PD-1单抗联合方案未完全统一、样本量较少及随访时间尚短,未来需要大样本的前瞻性临床试验来验证并预测PD-1单抗再挑战治疗的人群选择。
免责声明本文仅供专业人士参看,文中内容仅代表中华肿瘤杂志立场与观点,不代表肿瘤资讯平台意见,且肿瘤资讯并不承担任何连带责任。若有任何侵权问题,请联系删除。
排版编辑:肿瘤资讯-Kate












 苏公网安备32059002004080号
苏公网安备32059002004080号


