
刘巍峰, 杨发军, 牛晓辉, 等. 前哨淋巴结活检对黑色素瘤预后的预测价值[J]. 中华肿瘤杂志, 2021, 43(1):147-154.
DOI: 10.3760/cma.j.cn112152-20200702-00620.
目的
探讨前哨淋巴结活检(SLNB)对黑色素瘤预后的预测价值。
方法
回顾性分析2012年3月至2019年6月北京积水潭医院诊治的118例黑色素瘤患者的临床病理资料。患者术前行体格检查和影像学检查排除区域淋巴结转移,采用99Tcm-右旋糖酐行术前示踪显像,术中γ射线探测仪精准定位,切取前哨淋巴结(SLN)行病理活检;原发灶局部行扩大切除重建术;SLN病理阳性患者行区域淋巴结清扫。采用Cox回归模型分析患者的预后及其影响因素。
结果
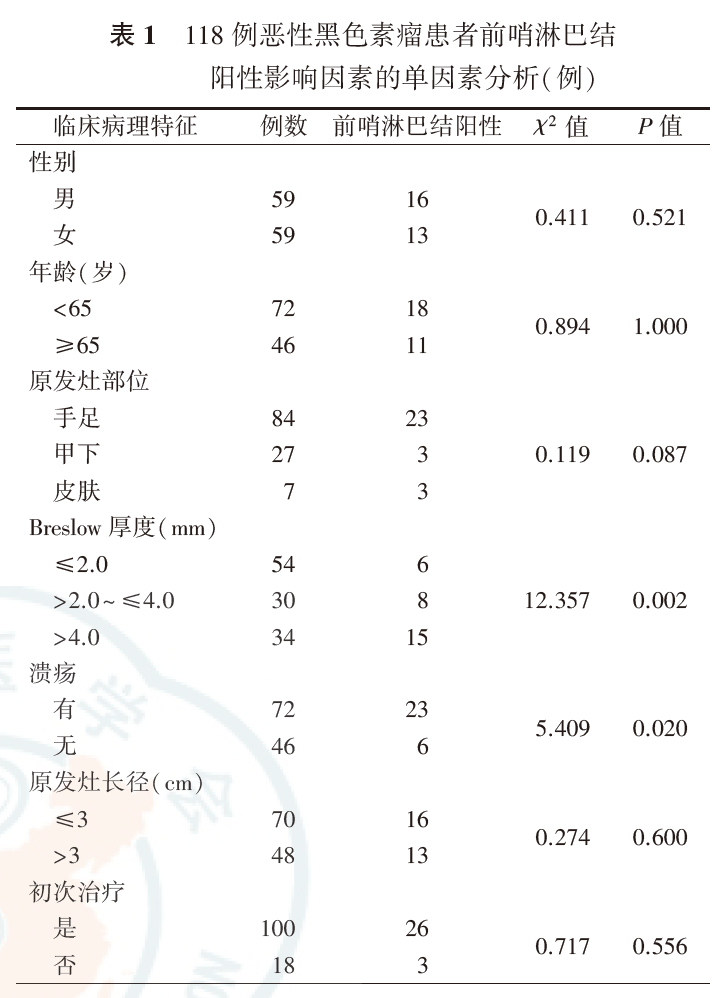
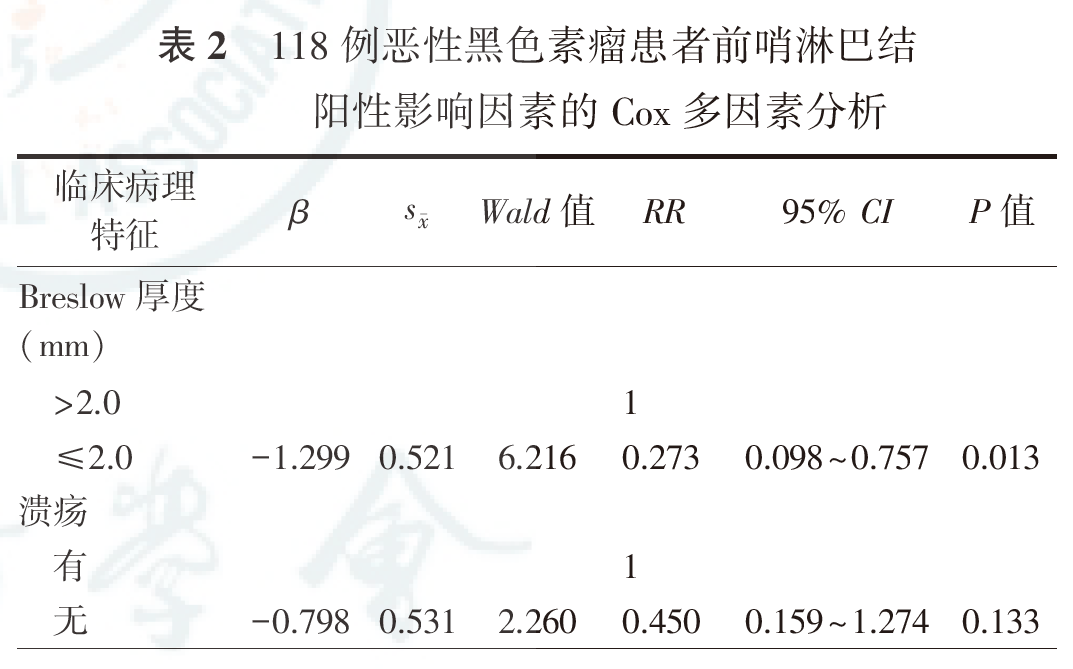
118例患者的病史为2~360个月,平均病史为53.6个月。原发灶位于手足84例,甲下27例,皮肤7例。平均Breslow厚度为3.6 mm,合并溃疡72例(61.0%,72/118)。全组患者平均切取SLN 2.8枚,SLN阳性29例(24.6%,29/118),假阴性率为2.5%(3/118)。淋巴结显性转移和远处转移24例(20.3%,24/118),其中远处转移合并淋巴结转移7例(5.9%,7/118),单纯淋巴结显性转移8例(6.8%, 8/118),远处脏器转移9例(7.6%,9/118)。全组患者病理分期为Ⅰ期33例,Ⅱ期56例,Ⅲ期29例,5年生存率为69.5%。Breslow厚度为SLN阳性的独立危险因素,Breslow厚度、SLN状态、SLN阳性数目和远处转移是影响患者总生存的独立影响因素(均P<0.05)。
结论
对于临床及影像学检查无区域淋巴结转移的患者,SLNB能够提供准确的病理分期并预测患者的预后,临床应常规开展。
【关键词】黑色素瘤;前哨淋巴结活检;预后;转移
黑色素瘤的发病率逐渐增高,2018年美国癌症联合委员会的数据显示,美国大约有91270例新发病例,死亡9320例。2020年美国最新统计的新发病例为100350例,死亡6850例,新发病例数较前增加,死亡病例数较前有明显下降。全球每年新发病例约20万例,虽然黄色人种发病率低于白种人,但我国人口基数大,每年新发病例达20000例,且我国恶性黑色素瘤患者的病理亚型与欧美人群不同,多表现为肢端型和黏膜型。黑色素瘤患者的生存率与肿瘤分期密切相关,早期黑色素瘤患者术后5年生存率高,而晚期黑色素瘤患者术后5年生存率低于30%,Ⅲc~Ⅳ期恶性黑色素瘤患者5年生存率仅为10%~19%。早期出现淋巴结转移是黑色素瘤的重要生物学行为特征,且淋巴结状态是黑色素瘤预后的重要因素,早期判断患者是否伴淋巴结转移,是准确分期的前提,也能够对高危人群进行有效的干预和监测。对于临床及影像学检查诊断淋巴结无转移的Ⅰ和Ⅱ期患者进行的前哨淋巴结活检(sentinel lymph node biopsy, SLNB),能够更加精准地确定区域淋巴结是否存在转移。由于我国黑色素瘤患者具有肢端多发、病灶浸润深、溃疡发生率高、淋巴结和远处转移概率大等特点,更多的患者需要行SLNB。SLNB在欧美已经常规推广,国内指南最早于2012年已将SLNB纳入诊疗规范,但是由于地区发展不均衡,SLNB至今尚未在全国范围内普遍开展,相关黑色素瘤人群前哨淋巴结(sentinel lymph node, SLN)研究较少,尤其是肢端型黑色素瘤的SLNB结果能否使患者获益,亟需对我国人群数据进行总结分析,为临床提供治疗参考。本研究中,我们回顾性分析了2012—2019年开展的黑色素瘤患者行SLNB的临床病理资料,对患者的流行病学、SLNB活检结果、手术及术后随访资料进行总结分析,旨在探讨SLNB对肢端为主的黑色素瘤分期的价值、原发灶Breslow厚度、SLN阳性率及其影响因素以及SLNB预测预后的价值。


一、临床资料
回顾性分析2012年3月至2019年6月于我院就诊、经临床和影像学检查证实无淋巴结转移的恶性黑色素瘤患者的临床病理资料。纳入标准:(1)病理诊断明确为恶性黑色素瘤;(2)体格检查和影像学检查提示无淋巴结及远处转移;(3)患者行SLNB;(4)原发病灶行外科手术切除;(5)随访时间超过12个月。排除标准:(1)病理诊断不明者;(2)SLN显像未发现SLN;(3)出现淋巴结或远处转移;(4)影像学及随访资料不全者。患者经临床和影像学检查初步判定为Ⅰ~Ⅱ期肢端和皮肤病变,且均经2位病理医师独立阅片诊断为原发恶性黑色素瘤,由2位医师临床体格检查判定无区域淋巴结肿大,同时行区域淋巴结超声和MRI检查排除淋巴结转移。严格掌握SLNB指证。本研究最终纳入随访时间>12个月、12个月内出现局部复发、远处转移或死亡等肿瘤学事件的患者118例。
全组患者入院后均行X线、区域淋巴结超声、局部原发灶MRI增强扫描,均行脑胸腹盆腔CT、MRI或全身正电子发射计算机断层扫描检查排除远处转移。患者接受术前麻醉学评估,确认可以耐受原发灶广泛切除、区域SLNB以及后续的区域淋巴结清扫手术,并充分告知手术风险并签署知情同意书。
二、手术方法
(一)麻醉及体位
根据患者原发病灶部位,采用气管内插管全身麻醉或臂丛阻滞麻醉或腰硬联合阻滞麻醉,大腿作为常规供区取皮部位,病灶位于肢端的患者常规取平卧位。因区域淋巴结部位为Ⅰ类清洁切口,而原发灶部位往往存在破溃和污染,故而常规先行区域SLNB,再行原发病灶扩大切除及重建手术,原发病灶切除常规在气囊止血带下进行。
(二)手术基本原则
全组手术均遵循以下手术原则:(1)原发病灶切除范围根据美国国立综合癌症网络(National Comprehensive Cancer Network, NCCN)和中国临床肿瘤学会(Chinese Society of Clinical Oncology, CSCO)指南中外科切除边界进行界定;(2)SLNB指证为原发灶Breslow厚度≥1 mm或原发灶出现溃疡;(3)淋巴结清扫指证为SLNB阳性;(4)淋巴结清扫的范围为腋窝、腹股沟,分别将区域内脂肪团块和淋巴结基部整块彻底切除;(5)淋巴结清扫所有淋巴管需行结扎避免淋巴漏;(6)需保护浅层脂肪组织,防止皮肤坏死。
(三)手术方法
1.SLNB:
(1)核素扫描定位:全组患者SLN均通过核素定位明确位置,所有患者均未采用美兰辅助定位。本研究采用的SLN显像剂为锝99m标记的右旋糖酐(北京森科医药有限公司)。手术当日术前4~6 h在原发病灶周围行时钟位置3、6、9、12点进行注射,注射总剂量为2 mCi。注射后0.5、2、4 h分别行动态全身核素扫描,确定不同时相的SLN显像和位置,同时与身体影像进行匹配定位。(2)在全身麻醉或者神经阻滞麻醉下进行SLN切取:由骨与软组织肿瘤专科医师进行操作,首先采用Neoprobe 2000 γ射线探测仪(美国强生公司)在体表进行探测定位,根据探测仪显示的读数进行SLN体表位置标记。消毒铺单后,术中在探测仪引导下找到SLN,切取后离体确认无误后,再次探测瘤床的读数,如切取后瘤床探测仪读数小于切取前SLN读数的10%以下,认为SLN切取完全。(3)SLN的病理学检查:术者将切取的淋巴结在手术台上大体进行分离,除去周围脂肪组织,甲醛固定后送检。病理科医师将淋巴结进行切片,切片厚度为2 mm,行常规HE染色和HMB-45、S-100、Melan-A等免疫组化染色,并记录SLN数目。
2.原发病灶切除与重建:
(1)原发灶扩大切除:肢端病灶切除采用止血带止血。手足部病灶根据术前病理回报病灶深度和CSCO指南确定外科切缘,绝大部分手足病灶基底均可保留软组织瘤床。指(趾)甲下病灶常规需要拔甲,并按照1~2 cm切缘进行切除植皮,如病灶浸润至指(趾)骨,或肿瘤负荷较大,超过甲床并侵犯远节手指或足趾周径1/2及以上,则保留指(趾);扩大切除难以达到安全切缘,此时只能行远节截指(趾)术。(2)切除后重建:切除后皮肤缺损,如基底为完整软组织或腱膜,未出现骨外露,则可直接进行大腿中厚皮取皮植皮覆盖,加压包扎固定。如出现肌腱或骨外露则采取邻近推进皮瓣、逆行转移皮瓣进行修复,一般情况下不使用游离皮瓣修复,以免增加坏死风险。如截指手术则只需行残端修整缝合。
3.完全淋巴结清扫(complete lymph node dissection, CLND):
(1)淋巴结基底部的彻底切除。对于SLNB阳性患者,常规进行CLND术。绝大多数手部病灶SLN定位于腋窝,足部病灶SLN定位于腹股沟。腋窝清扫行S形切口,将腋窝脂肪团块进行彻底清除,显露出腋窝的顶和四壁,可见主要神经血管束走形。腹股沟切口充分暴露股三角,上缘至腹股沟韧带,内侧至长收肌,外侧至缝匠肌内侧缘,将此区域内的脂肪团块一并清除,并在大隐静脉汇入股静脉处入口将大隐静脉予以结扎。(2)淋巴结的离体分离:在清扫淋巴结后,所有淋巴结位于整个脂肪团块内,将脂肪团块离体后仔细分离,将淋巴结从脂肪团块中分离出来,避免甲醛浸泡后脂肪组织硬化导致摘选困难。(3)病理学检查:将摘选的淋巴结,包括脂肪团块一并送检,病理科医师行石蜡包埋后按2 mm厚度进行切片分析,常规HE染色并行HMB-45、S-100、Melan-A等免疫组化染色,并记录SLN数目及阳性比例。SLN假阴性定义为经过活检证实为SLN阴性的患者,在随访过程中发生了区域淋巴结的复发,包括真阴性患者的肿瘤复发以及活检遗漏的SLN微转移。
三、随访情况
随访截至2020年6月30日,全组患者随访时间为7~98个月,中位随访时间41个月。全组患者中,16例失访,失访率为13.6%。
四、统计学方法
采用SPSS 21.0软件进行统计学分析。呈正态分布的计量资料比较采用t检验,计数资料的比较采用χ2检验或Fisher精确概率法;采用Kaplan-Meier法绘制生存曲线,Log rank进行组间比较,单因素和多因素生存分析采用Cox回归模型。检验水准α=0.05。


1.临床病理学特征:
118例肢端和皮肤恶性黑色素瘤患者中,男59例,女59例,年龄为(59.7±13.3)岁;病史询问或病历查阅主诉均为局部皮肤黑斑,部分伴有肉眼可见的皮肤破溃;病史为2~360个月,平均病史为53.6个月。
118例患者中,初治100例,外院非计划切除18例。发病部位为手、足84例,其中手掌3例,足底81例。甲下27例,其中手指19例,足趾8例。皮肤7例。肢端占全组患者94.1%(111/118)。全组患者平均原发灶长径为3.4 cm,平均Breslow厚度为3.6 mm。合并溃疡72例(61.0%)。
2.SLNB情况及其危险因素分析:
SLNB部位为单侧腹股沟95例(80.5%),单侧腋窝22例(18.6%),双侧腋窝1例(0.8%)。每例患者检出的SLN为(2.8±1.7)枚。患者病理报告SLN阳性29例(24.6%);89例SLN阴性患者中,3例出现淋巴结转移,全组SLN假阴性率为2.5%(3/118),总体淋巴结转移发生率为27.1%(32/118)。Breslow厚度≤2.0 mm,SLN阳性率为11.1%;Breslow厚度>2.0 mm但≤3.0 mm,SLN阳性率为26.7%;Breslow厚度>3.0 mm但≤4.0 mm,SLN阳性率为35.2%;Breslow厚度>4.0 mm,SLN阳性率为37.1%。单因素分析显示,Breslow厚度和溃疡是SLN阳性的影响因素(表1)。多因素分析显示,Breslow厚度是SLN阳性的独立危险因素(表2)。表明Breslow厚度>2.0 mm对于SLN阳性具有预测意义。
3.CLND与预后影响因素分析:
全组118例患者中,SLN阳性29例,其中1例拒绝手术,28例行CLND,区域清扫后发现非前哨淋巴结(non-sentinel lymph node, NSLN)转移9例(32.1%,9/28);其余89例患者均未发现SLN及以外受累。28例患者CLND后,出现伤口并发症3例(10.7%,3/28),包括切口感染1例,延迟愈合1例和皮瓣坏死1例。淋巴结显性转移和远处转移24例(20.3%,24/118),其中远处转移合并淋巴结转移7例(5.9%,7/118),单纯淋巴结显性转移8例(6.8%,8/118),远处脏器转移9例(7.6%,9/118)。26例(22.0%,26/118)患者死亡,淋巴结复发或转移32例。8例局部复发患者中,SLN阳性2例;110例无复发患者中,SLN阳性27例,差异无统计学意义(P=0.977);远处转移和无远处转移患者SLN阳性率分别为41.7%(10/24)和20.2%(19/94),差异无统计学意义(P=0.029)。
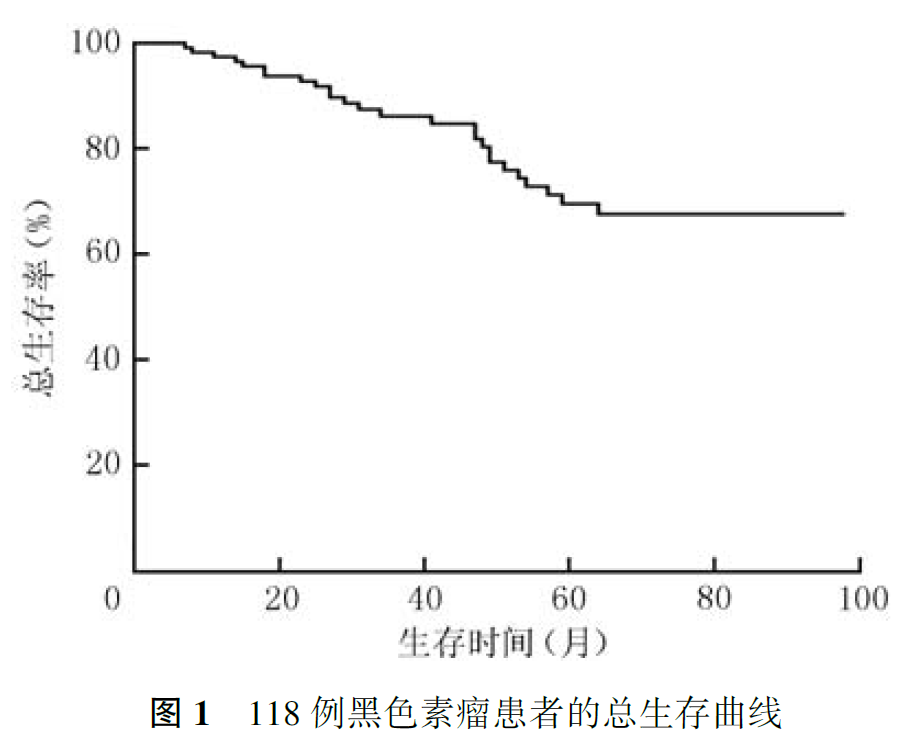
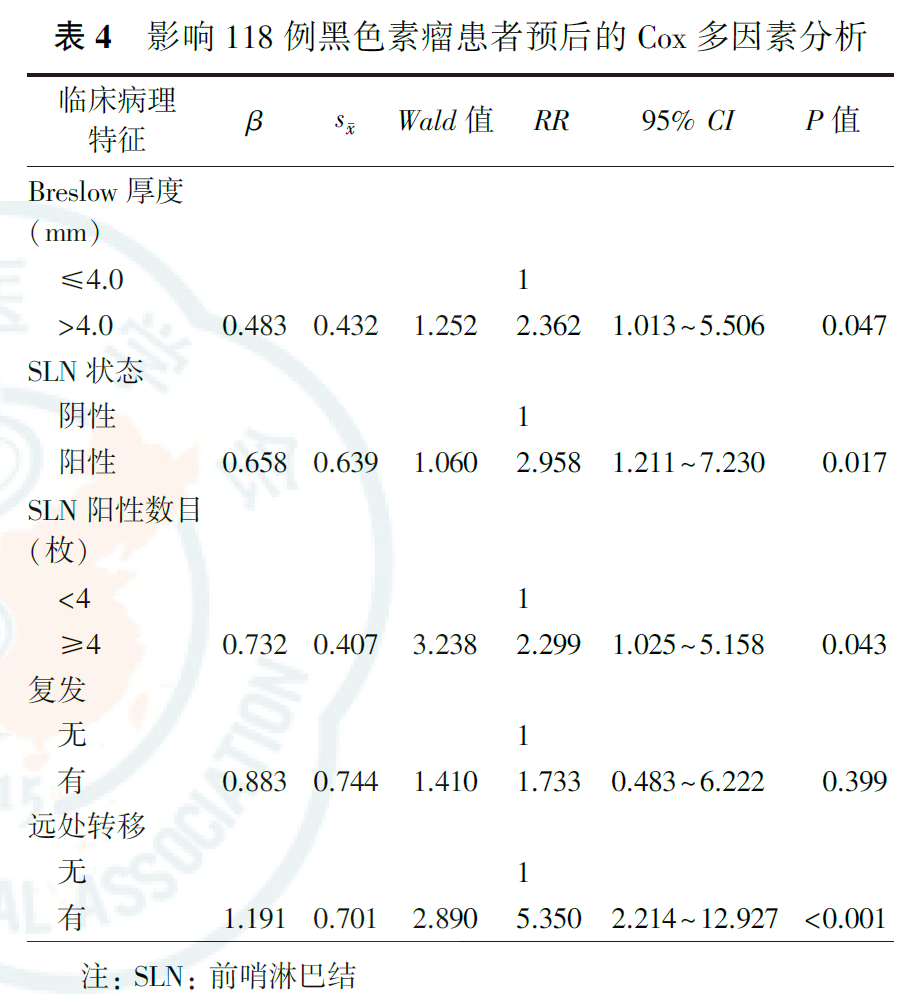
全组患者病理分期为Ⅰ期33例,Ⅱ期56例,Ⅲ期29例,全组患者5年生存率为69.5%(图1),SLN阳性患者5年生存率(33.4%)低于SLN阴性患者(82.0%, χ2=17.271,P<0.001;图2)。单因素分析显示,Breslow厚度、SLN状态、SLN阳性数目、复发和远处转移是影响患者总生存的因素(均P<0.05,表3);Cox多因素分析显示,Breslow厚度、SLN状态、SLN阳性数目和远处转移是影响患者总生存的独立因素(均P<0.05,表4)。
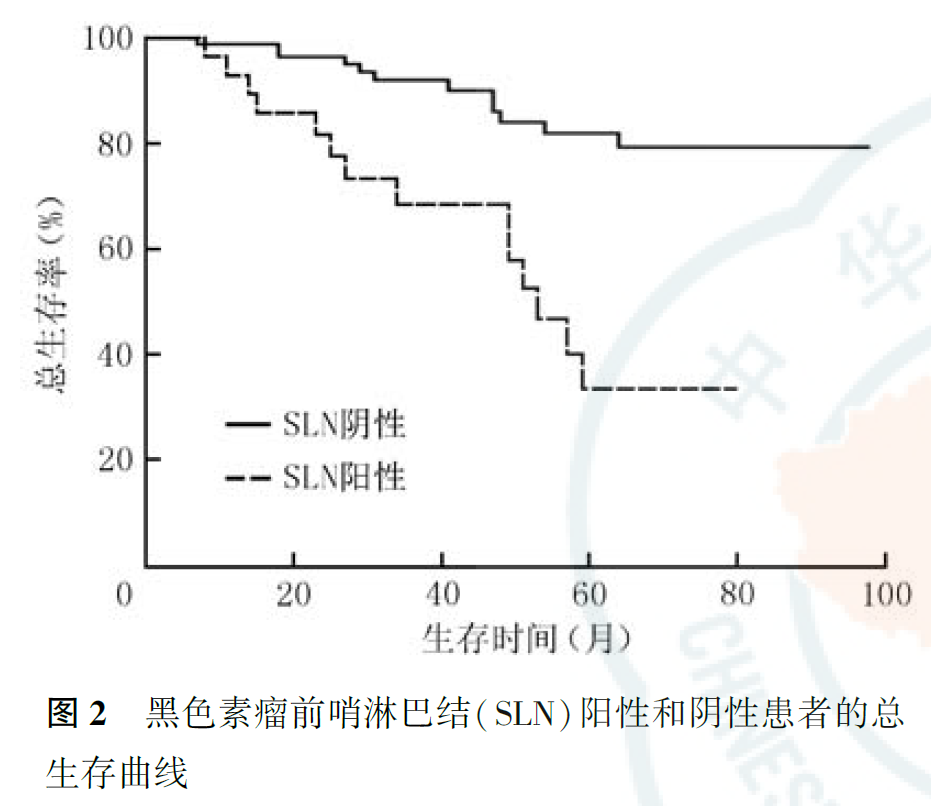
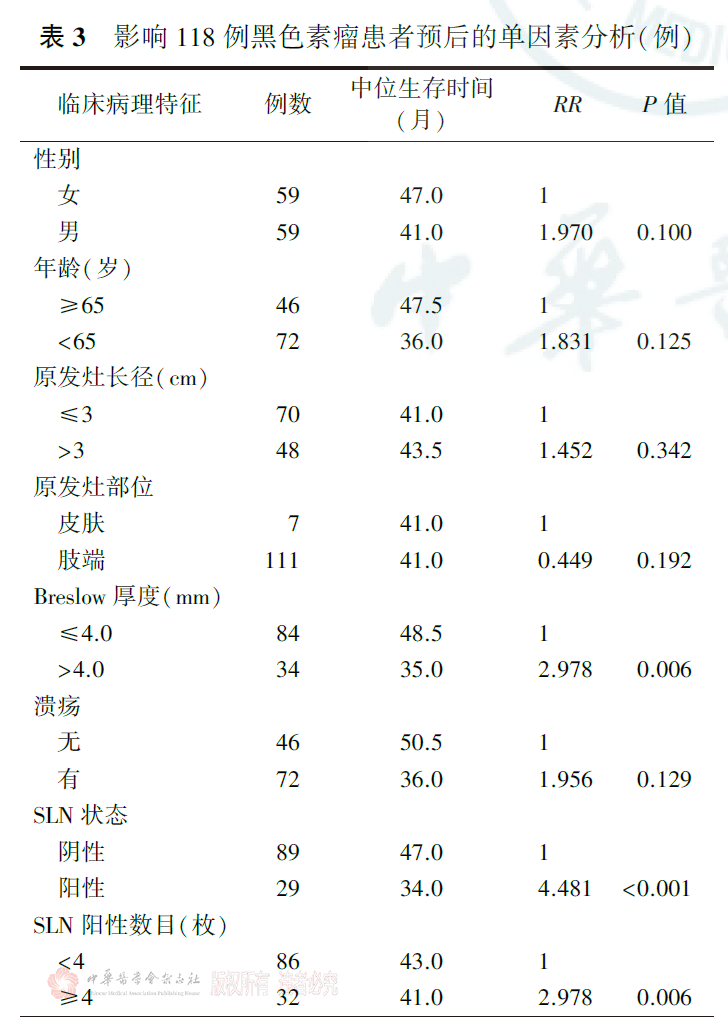



黑色素瘤分期与患者的预后有关。Ⅰ~Ⅱ期的黑色素瘤主要累及局部,传统的观点认为,通过外科手术即可达到较好的治疗效果,但是在临床随访中发现,最初诊断为Ⅱ期的患者短期内仍然出现了淋巴结转移,追溯影像学检查却没有任何淋巴结受累的征象。因此,临床诊断区域淋巴结未受累的患者是否为真正的Ⅱ期患者,值得商榷,SLNB很好地回答了这个问题。在NCCN指南和国内的CSCO指南中,SLNB指证主要包括:(1)临床查体和影像学检查无区域淋巴结转移;(2)Breslow厚度≥1.0 mm或原发灶出现溃疡。此外,有丝分裂率和脉管浸润也为复发转移的高危因素。本研究中,我们回顾性分析了2012—2019年以肢端为主的SLNB结果和预后状况,在与欧美人群的比较中发现,高加索人种主要亚型为皮肤黑色素瘤浅表扩散型,70%的Breslow厚度<1.0 mm,临床上Ⅰ~Ⅱ期患者比例较高,淋巴结受累约占20%,5年生存率超过80%,预后较好。东亚蒙古人群的肢端型黑色素瘤约占70%,肿瘤平均浸润深度甚至超过4 mm,原发灶溃疡发生率超过60%,淋巴结转移发生率约为35%,Ⅰ和Ⅱ期患者数量少,而Ⅲ期患者占40%~50%,5年生存率仅为50%。因此,从流行病学数据来看,我国人群中,需要行SLNB患者的比例更大,且阳性率更高。本研究显示,SLNB中肢端型占94.1%(111/118),这可能与本研究患者的亚型存在偏倚有关,患者Breslow厚度平均达到3.6 mm,SLN的阳性率为24.6%,患者溃疡的发生率为61.0%(72/118),略高于其他亚洲国家研究结果。本研究中,肢端患者比例高,尤其是下肢足底,部分病灶Breslow厚度最高达到18 mm,病程较长,出现溃疡的概率增高。
SLNB对于临床分期的判定相对于临床检查更加精准,将潜在的亚临床Ⅲ期患者进行鉴定。本研究中,29例临床诊断为Ⅰ和Ⅱ期,经过SLNB确定为Ⅲ期肿瘤。全球多中心选择性淋巴结切除试验(multicenter selective lymphadenectomy trialⅠ,MSLT-Ⅰ)奠定了SLNB作为重要临床分期评估方法的地位。MSLT-Ⅰ研究结果证实,SLNB不增加局部和移行转移发生率,与淋巴结转移正相关,且对于预后有指导价值。在MSLT-Ⅰ研究基础上,补充了10年的随访结果显示,SLNB可以通过区分隐匿转移和宏转移对患者的预后进行评价,只有1枚SLN微转移和>4枚淋巴结转移患者的5年生存率分别为70%和39%。这对于后续指导临床普遍开展SLNB的临床意义具有重要作用,但是仍然有几个问题需要明确:(1)SLN阳性的高危因素;(2)试验入组的SLNB患者绝大部分为欧美的高加索人群皮肤亚型,在亚洲的蒙古人群中肢端型病例是否仍然具有指导和预测意义;(3)SLN阳性患者后续治疗的选择。
本研究显示,原发灶出现溃疡和Breslow厚度与SLN阳性有关,明确了对于肢端型黑色素瘤仍需重点关注溃疡和Breslow厚度,且多因素分析显示,仅Breslow厚度为独立危险因素,这也解释了目前黑色素瘤生存分析中ⅡB期及ⅡC期的患者预后比ⅢA期更差的原因,这是因为ⅡB期和ⅡC期患者在Breslow厚度上要比ⅢA期更深,所以临床分期中T分期的权重不容忽视,Breslow厚度通过影响SLN阳性率从而进一步影响患者的生存情况,当然这也需要更多的研究来证明。
本研究中,我们对黑色素瘤患者预后进行分析,结果显示,SLN状态对于患者预后的预测仍然非常有效。从区域淋巴结复发角度分析,SLN阴性和阳性患者的淋巴结复发率并无差异,这一定程度上说明本研究中SLNB是准确可靠的,对于淋巴结受累患者可以达到精准切除的目的,且本组假阴性率仅为2.5%,SLNB时出现遗漏的概率相对较低。有研究显示,SLNB假阴性的患者正是临床出现淋巴结复发的重要因素。本研究显示,最初纳入患者均为临床诊断的Ⅰ~Ⅱ期患者,即使部分患者经SLNB确定为Ⅲ期,总体5年生存率仍接近70.0%,但如果将SLN是否阳性作为分层因素,则发现SLN阳性患者的5年生存率仅为33.4%,这说明即使是淋巴结隐匿转移的患者,预后也会差于真正的早期患者,同时也说明了SLNB对于预后的精准预测效应和重要作用。本研究多因素分析显示,除了SLN状态外,Breslow厚度、SLN阳性数目和远处转移也是影响患者预后的独立危险因素。Breslow厚度作为SLN阳性的独立危险因素,同时作为临床分期中的T分期权重,对于预后的重要影响在同期的研究中也有报道。SLN阳性数代表了区域淋巴结隐匿转移的肿瘤负荷,根据CSCO指南分期中N分期的界定,本研究中SLN数目分层截断值为4枚,SLN≥4枚的患者相对<4枚的患者RR值为2.299,目前≥4枚隐匿淋巴结转移是N2和N3分期的界限,这代表了N分期中危险因素的晋级。
本研究中,SLN阳性患者后续治疗绝大多数采取了CLND的治疗模式。传统的观点认为,CLND的指证为临床诊断ⅠB~ⅡC期检测出SLN阳性以及Ⅲ期患者。本研究中,患者CLND后发现NSLN转移为9例。NSLN阳性作为预后危险因素逐渐得到重视和认可。2017年MSLT-Ⅱ研究结果发布后,由于CLND术后患者总生存无获益,仅对于区域淋巴结的无疾病生存率有影响,而且清扫后的并发症远高于观察组,对患者的生活质量造成影响。对于SLN阳性患者的后续处理仍有争议。德国的DeCOG-SLT研究也显示,SLN阳性患者淋巴结清扫无生存获益结果。仔细分析这些临床研究的基线数据发现,这些研究也是存在偏倚的,如研究纳入的绝大多数患者为欧美皮肤亚型,且淋巴结病理评估采取的是逆转录聚合酶链反应的方法,转移淋巴结肿瘤负荷很低,CLND组中拒绝手术的患者比例较高等,但亚洲人群肢端型黑色素瘤Breslow厚度大,肿瘤负荷重,是否可以参考欧美的研究数据结果是值得商榷的,不同地区的患者还需要个体化分析以及筛查高危因素。更重要的是,需要多中心协作研究出适合我国人群自身特征的数据和标准。本研究中,我们采取CLND提高局部疾病控制率的同时,并未更严重地造成患者的功能和生活质量的损害,总并发症发生率为10.7%,低于MSLT-Ⅱ研究。
本研究存在局限性:(1)本研究为回顾性分析,针对SLNB与患者预后关系的研究,一定程度上降低了证据级别,对于肢端型恶性黑色素瘤,多中心协作的前瞻性研究将是大势所趋;(2)根据纳入和排除标准,本研究入组患者数量较少,随访时间仍需完善,使之更接近于真实世界结果,从而更有说服力;(3)对于SLN阳性患者,本研究中仅涉及到淋巴结清扫患者,如有超声监测下的观察患者作为对照组,则能更好地阐述CLND的优劣。
总之,本研究中,我们客观分析了SLNB对于临床诊断早期黑色素瘤的重要意义,以及SLNB对于预测患者预后的重要作用;基于SLN作为影响患者预后的独立危险因素,对于SLNB在临床应用中应该推荐常规开展,并提高准确性。
免责声明本文仅供专业人士参看,文中内容仅代表中华肿瘤杂志立场与观点,不代表肿瘤资讯平台意见,且肿瘤资讯并不承担任何连带责任。若有任何侵权问题,请联系删除。
排版编辑:肿瘤资讯-Kate











 苏公网安备32059002004080号
苏公网安备32059002004080号


