
邱斌, 冀瑛, 张帆, 等. 解剖性部分肺叶切除术治疗3336例肺结节患者的疗效[J]. 中华肿瘤杂志, 2021, 43(1):137-142. DOI: 10.3760/cma.j.cn112152-20201014-00900.
目的
探讨解剖性部分肺叶切除术的可行性、安全性和有效性。
方法
回顾性分析2013年11月至2019年11月于中国医学科学院肿瘤医院行解剖性部分肺叶切除术的3336例肺结节患者的临床病理资料。依据肿瘤切缘距离确定靶肺组织范围后,将区域内累及的主要血管、支气管行解剖性离断,沿切割平面切除靶肺组织,完成解剖性亚肺叶切除和系统性淋巴结清扫或采样。
结果
3336例肺结节患者中,多发肺结节668例,孤立性肺结节2668例。术后病理为良性283例,浸润前病变1197例(不典型腺瘤样增生38例,原位腺癌445例,微小浸润性腺癌714例),浸润性腺癌1713例,非腺癌73例,转移性癌70例。1786例浸润性原发肺癌患者中,11例行术前新辅助治疗,术后病理分期为ypⅠA期;1775例未行新辅助治疗,TNM分期为ⅠA期1587例,ⅠB期112例,ⅡA期3例,ⅡB期18例,ⅢA期37例,ⅢB期9例,Ⅳ期9例。手术时间为(127.3±55.3)min,术后住院时间为(4.8±2.4)d,≥3级并发症发生率为1.1%(38/3336),术后30 d无死亡患者。
结论
解剖性部分肺叶切除术具有较好的临床可行性,同时兼顾了安全性和有效性,值得在临床推广应用。
【关键词】癌,非小细胞肺;解剖性部分肺叶切除术;微创手术
1995年,有学者依据Ginsberg等的研究将肺叶切除术作为肺癌根治的标准术式。CT作为诊断筛查工具的普及,使早期非小细胞肺癌(non-small cell lung cancer, NSCLC)的检出率显著增加。此外,随着我国医疗保障体系的日益完善,许多高龄(>80岁)患者以及合并慢性阻塞性肺病和心血管病等的肺癌患者,均从外科手术中获益。因此,在经过选择的部分早期肺癌患者中,亚肺叶切除术被认为可以达到与肺叶切除术相似的肿瘤学疗效。
非解剖性的肺楔形切除和解剖性的肺段切除均属于亚肺叶切除术的范畴。目前,美国国家综合癌症网临床实践指南对于肺楔形切除术的适应证仍未给予明确界定。尽管对于一些病灶靠近肺边缘的患者,楔形切除术也可以保证足够的手术切缘,但其未能对肿瘤相关区域的淋巴管道、淋巴结、血管和支气管进行处理,同时对于位置较深的结节,非解剖性的楔形切除很难以较小的肺功能损失代价保证足够的环周切缘距离。随着对肺段解剖认识的提高和手术器械的改进,更多解剖性肺段切除术得以实施,肺段切除术和楔形切除术患者的预后有显著差异。但临床上真正适合精准肺段切除术的患者有限,由于肿瘤位置和肺部结构发育异常的因素,严格按照肺段解剖分离肺段间交界可能会导致肿瘤切缘不充分。同时,精准肺段切除术中肺中段间平面的精确界定和解剖性分离存在诸多挑战。为此,我们探索、总结并命名了一种依据肺组织气、血双重供应原理,以肿瘤学原则为核心的治疗学理念,即解剖性部分肺叶切除术,其通过病变位置来确定需要切除的肺实质(靶肺组织)范围,精确解剖处理靶肺组织的主要结构(靶肺组织的血管和支气管)后,按照术前规划的切除范围,结合术中操作的可行性,采用锐性分离结合切割缝合器,适形裁剪以处理切割平面,以达到解剖性的亚肺叶切除。该治疗学理念重点关注切缘距离,不局限于单一肺段、联合亚段的切除术。
资料与方法
1.临床资料:
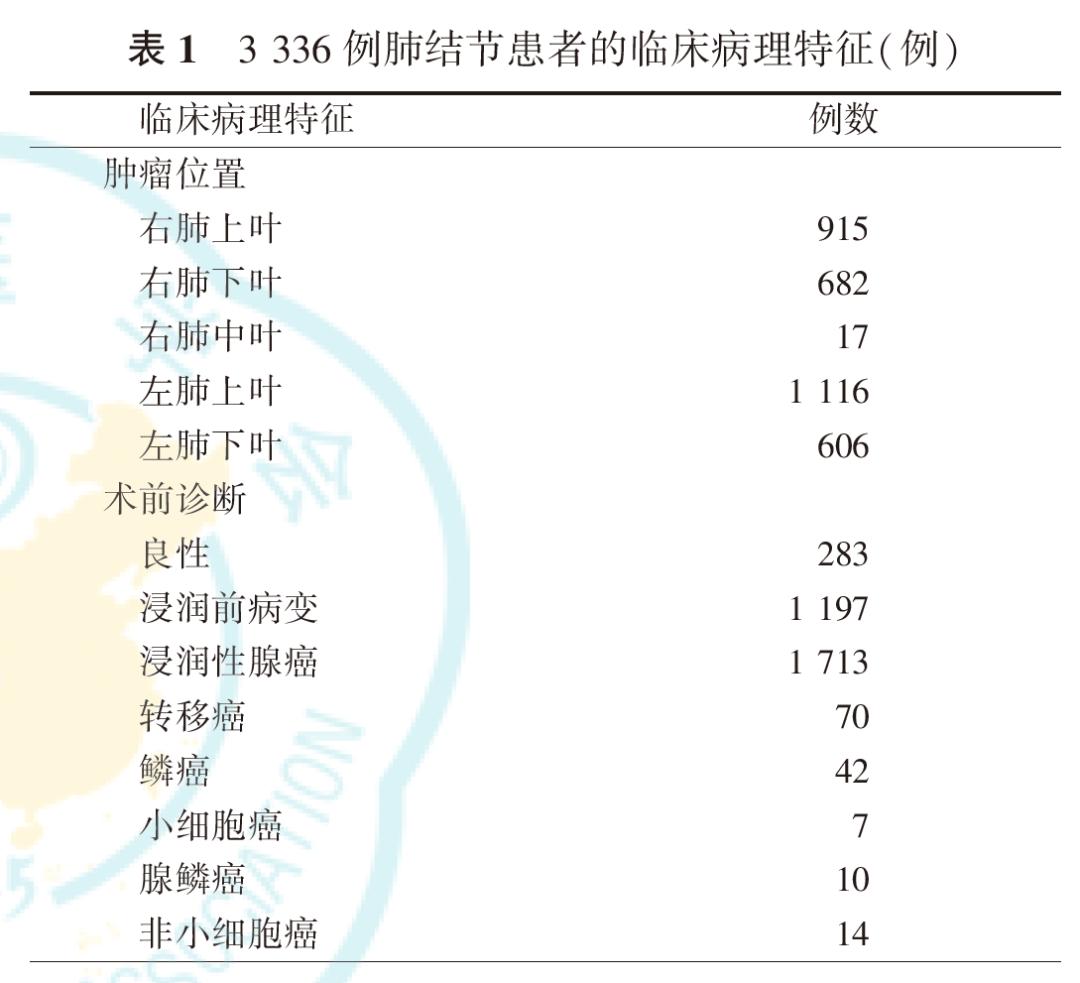
选取2013年11月至2019年11月于我院胸外科行解剖性部分肺叶切除术的3336例肺结节患者的临床病理资料,其中男1077例(32.2%),女2259例(67.7%);年龄为49~63岁,中位年龄56岁。患者术前薄层CT肺窗肿瘤大小为0.9~1.6 cm,中位值为1.2 cm,患者的临床病理特征见表1。
2.解剖性部分肺叶切除术治疗早期肺癌的适应证:
(1)妥协性解剖性部分肺叶切除术:①年龄≥75岁,有多种合并疾病;②心肺功能差、不能耐受肺叶切除术;③有肺切除史或肺内多发病变需同时切除。(2)意向性解剖性部分肺叶切除术:临床ⅠA期周围型NSCLC,肿瘤直径≤2 cm,且至少具备以下特征之一:临床分期考虑浸润前病变[不典型腺瘤样增生(atypical adenomatous hyperplasia, AAH)、原位腺癌(adenocarcinoma-in-situ, AIS)或微浸润腺癌(minimally invasive adenocarcinoma, MIA)],CT提示磨玻璃样成分≥50%,影像学随访证实肿瘤倍增时间≥400 d。(3)疑为转移性结节,转移灶位置深,紧邻肺段血管、肺段支气管,无法行楔形切除。(4)对于部分结节术前难以明确诊断,而病灶位置较深,位于肺膈面等无法行肺楔形切除时,为避免肺叶切除,可直接行解剖性部分肺叶切除术。
3.术前CT和三维重建结构辨识:
术前对所有患者行高分辨率薄层CT扫描,推荐扫描层厚为1.25 mm,0.625 mm层厚的薄层CT更佳。肺部CT血管造影和支气管重建对于亚肺叶手术有更重要的指导意义。术前三维CT容积再现图像可以清楚地显示肺动脉、肺静脉和气管支气管树,从而对解剖性部分肺叶切除术进行术前计划和指导。同时,也可以运用多种三维重建软件(如Mimics、IQQA和Deepinsight软件等)对CT图像进行三维重建。三维重建后,不仅可以辨识出走形发育异常的支气管和血管,还可以准确定位肺结节,并设计需切除的靶肺组织范围,辨识需处理和保留的主要结构,模拟手术处理的顺序,规划出最佳手术路径,减少术中不必要的探查和解剖创伤,导航解剖性部分肺叶切除术。
4.麻醉方式和手术入路:
采用全身麻醉,双腔气管插管,术中健侧单肺通气。患者取健侧卧位、折刀位。手术切口设计基本同肺叶切除术,依照术者习惯,三孔、两孔、单孔均可。单操作孔(二孔法)或单孔法进行解剖性部分肺叶切除术,切口通常选择在第5肋间腋前线与腋中线之间;行右肺上叶解剖性部分肺叶切除术,一般选择第4肋间腋前线与腋中线之间,切口长约3~4 cm。
5.术前规划:
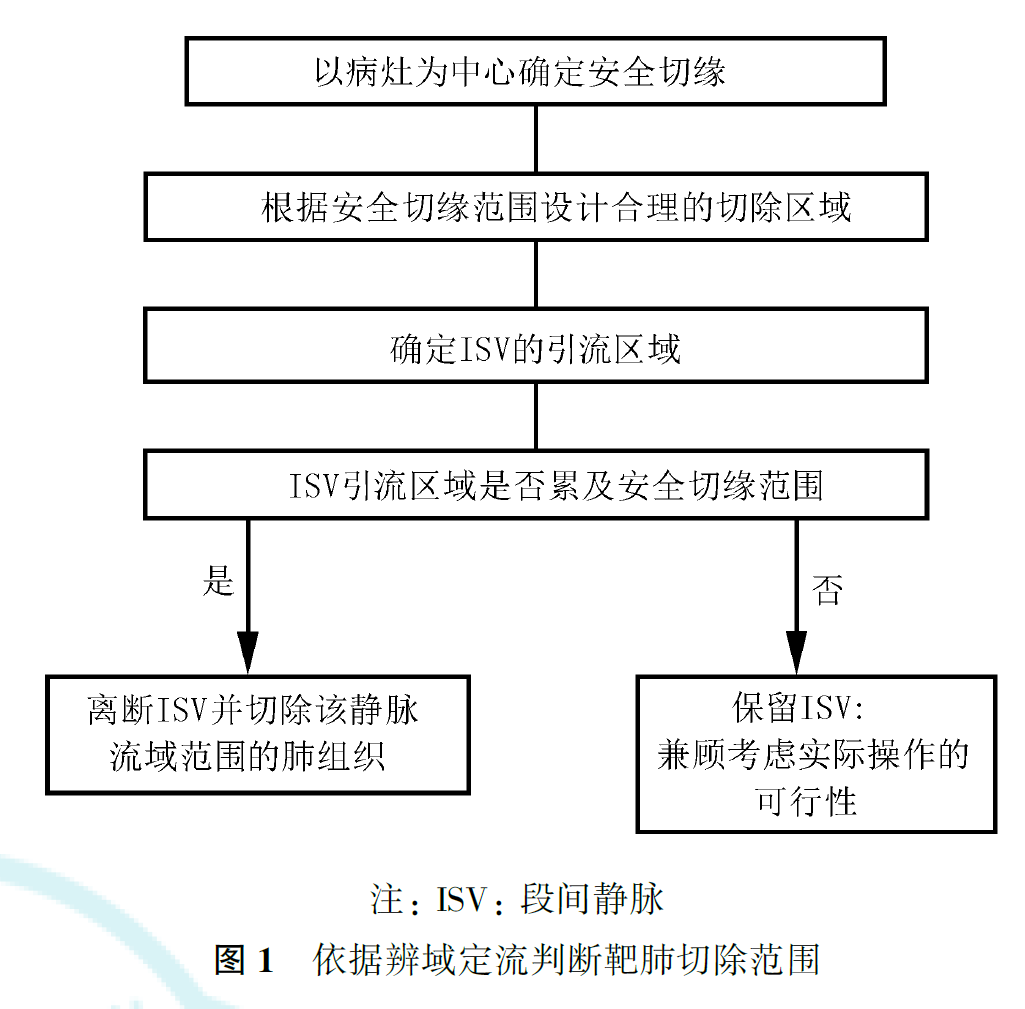
行解剖性部分肺叶切除术时,术前规划至关重要,依据病灶切缘距离来确定靶肺组织范围后,通过明确靶肺组织引流区域的支气管或血管的归属,来定位肺结节至相应的肺亚段水平。在解剖性部分肺叶切除术中,切除的靶肺组织包括了结节附近的这些标记结构,从而确保结节能够准确切除,避免了遗漏病灶的问题。这些标记结构(支气管和血管)可以通过断层CT来明确,也可以通过三维重建的立体图像来确定。术中准确切断靶肺组织内的支气管和动静脉。在处理切割平面时,我们通过复习肺部脉管解剖,探索出一种按照血管流域分布来明确靶肺组织切除范围的方法,并命名为辨域定流。通过辨识不同病灶的影像学特征,规划合理的切除区域,辨识切除区域内的支气管血管分布及流域,确定段间静脉引流区域(图1)。术中按照辨域定流的处理原则,定范围,抓主干,保血供。
6.确定切割平面:
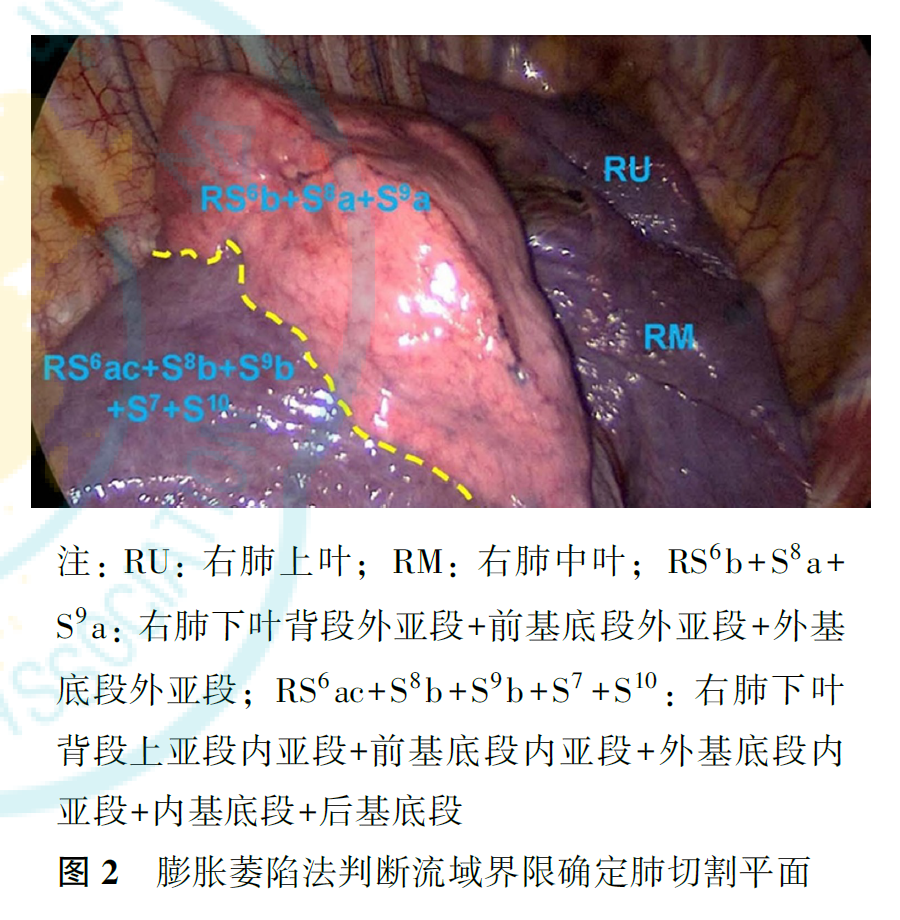
术中精确处理动静脉和支气管后显示的流域界限常作为实际切割平面的参考。流域界限(段间交界)的判断通常采用改良肺膨胀萎陷法,双肺通气,全肺膨胀后再健侧单肺通气,待保留肺组织完全萎陷呈暗红色,靶肺组织保持部分膨胀呈粉红色,萎陷的肺组织与充气的靶肺组织之间形成明显的流域界限,根据此界限来确定恰当的切割平面(图2)。除此之外,亦可通过荧光胸腔镜下吲哚菁绿(indocyanine green, ICG)反染法快速确认流域界限。
7.分离切割平面:
参考流域界限确定切割平面后,采用能量器械和直线切割缝合器切开肺组织。如果肺顺应性差、难以获得理想的膨胀萎陷界限,亦可在确保安全切缘距离和重要相邻结构的安全保留的前提下,直接确定切割平面并采用直线切割缝合器处理。如有切割面宽广或不规则的情形,在处理时要灵活应用能量器械和切割缝合器,联合降维或开门法适形裁剪,尽量保留余肺良好形态。
8.术后处理:
取出靶肺组织后,胸腔注入温灭菌水,双肺通气。如分离面出现少许漏气,可采用生物组织材料和纤维蛋白胶覆盖创面。本中心对于怀疑为原发恶性病变患者行解剖性部分肺叶切除术,术中常规做区域淋巴结采样,对于纯磨玻璃病灶,一般仅包括N1站淋巴结采样送检;对于部分实性结节病灶,一般包括N2和第10、11、12组淋巴结,尤其是结节所属的肺段间淋巴结采样不能忽视送术中快速冰冻病理检查。送检淋巴结应均为阴性。如发现有淋巴结转移,对于拟行意向性解剖性部分肺叶切除术的患者推荐改为肺叶切除术+系统性淋巴结清扫。此外,有研究显示,术中冰冻病理亚型的判别在一定程度上影响手术切除的范围。对于高侵袭性病理亚型,如微乳头型和实体型等,可根据具体情况改行肺叶切除术,并行术后辅助化疗。
9.随访情况:
随访截至2020年6月30日,全组患者术后中位随访22个月,无失访患者,术后30 d内死亡作为围手术期死亡。
结果
1.手术情况:
行解剖性部分肺叶切除术者3336例,其中右肺1614例,左肺1722例;二次手术患者43例,无双侧同期手术。肺结节CT最大径为(1.50±0.79)cm,术后病理最大径为(1.1±0.8)cm,切缘距肿瘤边缘距离(2.06±1.11)cm。全组患者解剖性部分肺叶切除术手术时间为(127.3±55.3)min,术中中位出血量为20 ml。术中中转开胸7例,胸管引流(4.1±1.9)d,术后住院时间为(4.8±2.4)d。浸润性原发肺癌患者淋巴结采样或清扫(3.0±1.3)组,共(9.2±6.1)枚,淋巴结阳性率为2.03%(68/3336)。患者的手术情况见表2。
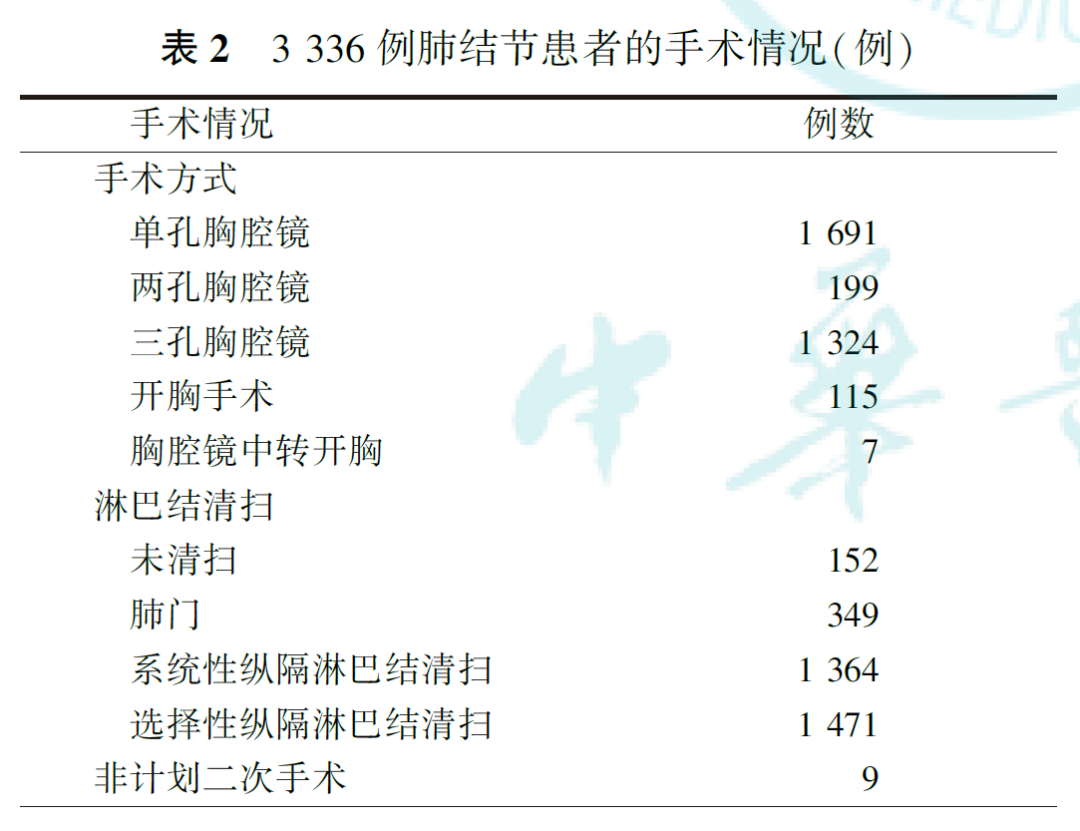
2.术后病理结果:
3336例患者中,术后病理为良性283例(8.5%),浸润前病变1197例(35.9%,其中AAH 38例,AIS 445例,MIA 714例),浸润性腺癌1713例(51.3%),非腺癌73例(2.2%),转移性癌70例(2.1%)。1786例浸润性原发肺癌患者中,11例行术前新辅助治疗,术后病理分期为ypⅠA期;1775例未行新辅助治疗,TNM分期为ⅠA期1587例,ⅠB期112例,ⅡA期3例,ⅡB期18例,ⅢA期37例,ⅢB期9例,Ⅳ期9例。
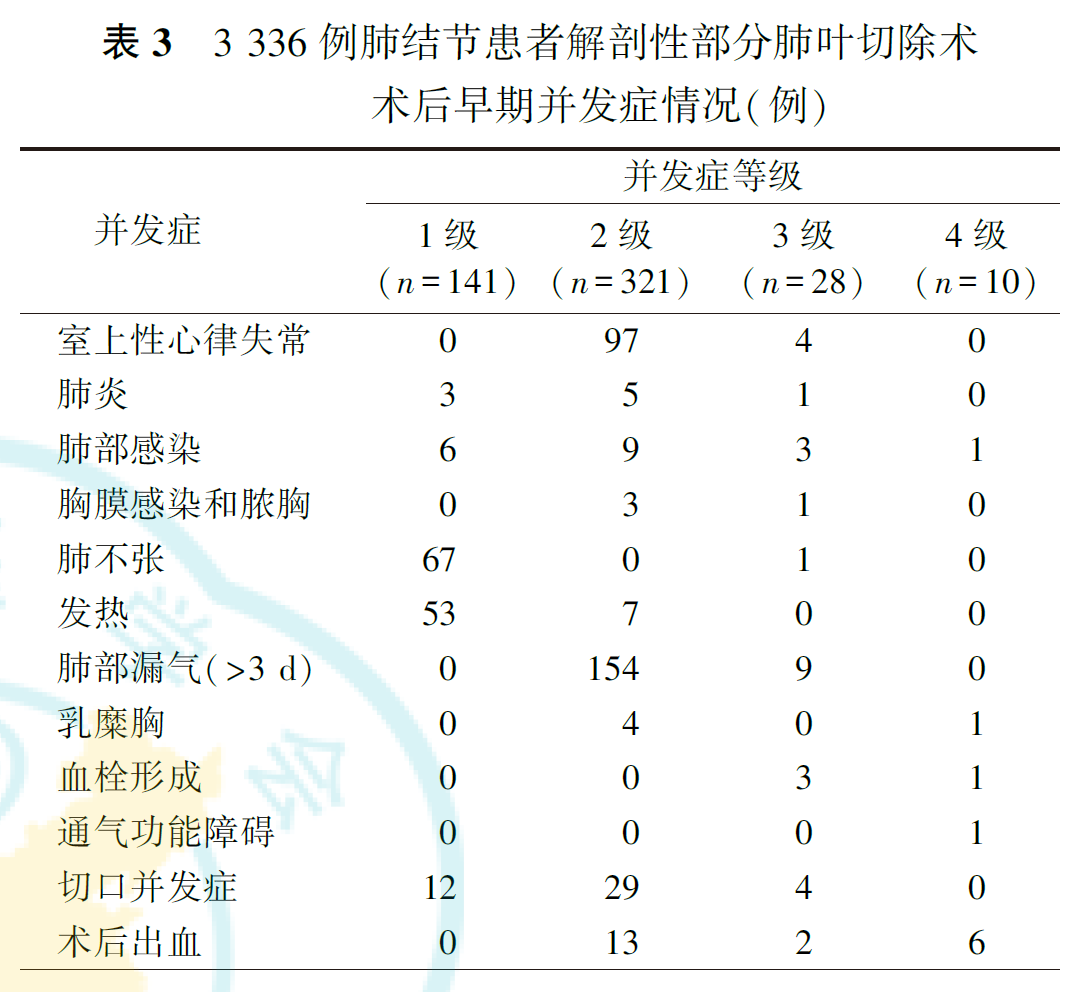
3.并发症:
术后≥2级并发症的发生率为10.8%(359/3336)。严重并发症(包括≥3级、显著延长住院时间和进行有创外科干预)38例(1.1%,表3)。无术后30 d死亡患者。
讨论
肺段切除术以肺段或肺亚段作为基本的解剖单元规划手术,力图达到精确的解剖性靶段切除。但在临床实践过程中,真正适合行精准肺段切除术的患者较少。考虑到不同的肿瘤位置、患者的解剖发育各异以及钉仓切割闭合过程中的组织压榨情况,胸外科医师在术中常常会进行肺段扩大切除、解剖性深部楔形切除等亚肺叶切除手术。临床中我们还发现,按照肺段的支气管流域、动脉流域和静脉流域来划分靶肺段区域,其大小并不一致,术中是否需要离断段间静脉也因人而异。因此,如何更合理地为不同患者实施解剖性亚肺叶切除给胸外科医师带来了巨大的挑战。
我院胸外科团队在研究肺部解剖的基础上,结合临床手术操作的实际情况,于2014年首次提出解剖性部分肺叶切除术的治疗理念。该治疗理念不局限于单一肺段、肺亚段或联合亚段的解剖性切除,而是基于肺段和亚段结构的精细解剖,以病灶为中心划分解剖性切除的范围。这一治疗理念包括单一肺段切除、肺段扩大切除、联合肺段切除、联合亚段切除以及解剖性深部楔形切除等一系列切除范围小于肺叶的解剖性亚肺叶切除术式。
解剖性部分肺叶切除术的核心在于以肿瘤为中心的切除范围规划。术前规划的要点主要包括以下两点:一是肿瘤的术前影像学特征,传统的肿瘤学切除范围确定主要依赖于术中冰冻的准确判断。而随着日本胸部肿瘤协作组系列研究的开展,病灶影像特征逐渐成为选择亚肺叶切除术式的最重要参考因素。二是切割平面的确认。尽管生理上的肺段、肺亚段间隔客观存在,但其与我们在三维重建软件中所规划的平面并不完全一致。而术中在处理脉管结构后形成的膨胀萎陷流域界限也与我们所规划的平面以及最终的切割平面有所差异。术前规划时,受肿瘤安全切缘的影响,并非所有的段间静脉均可保留。因此,在实施解剖性部分肺叶切除术的过程中,我们提出按照辨域定流的原则处理段间静脉。三维重建是目前最有效的术前规划工具,利用三维重建软件我们可以在术前模拟切除的结构和范围,辨识脉管流域,规划手术路径。术前通过三维重建、辨域定流,分析脉管的流域范围,明确最小切除范围所需处理的脉管结构。术中精确处理动静脉和支气管,辅以荧光染色或膨胀萎陷技术,将显示出来的清晰界限作为实际切割面的参考,运用适型裁剪技术切除靶肺组织,实现解剖性部分肺叶切除,既切除肿瘤并保障足够的切缘距离,也最大限度地保留健康肺组织,实现微创之目标。
自该理念提出至今,我院胸外科经过3336例手术的临床实践,充分验证了其操作的可行性和安全性。本研究结果显示,原发恶性肿瘤的切缘距肿瘤边缘距离为(2.06±1.11)cm,达到肿瘤学原则治疗早期肺癌的要求。同时术后≥2级并发症的发生率为10.8%(359/3336),与相关文献报道的肺段切除术并发症发生率相似。有研究结果显示,对于pTlaN0M0周围型NSCLC,胸腔镜解剖性部分肺叶切除术的短期疗效与肺叶切除术相当,肺功能损失小于肺叶切除术。
综上所述,在解剖性部分肺叶切除术治疗理念指导下,以病灶为中心,应用三维重建来规划需切除的靶肺组织区域,明确该区域累及的脉管结构和流域范围,辨域定流确定需离断的结构,以膨胀萎陷、ICG反染等方法形成的流域界限作为实际切割面的参考,可实现以肿瘤为中心的解剖性亚肺叶切除,理论上安全可行,技术上简便易学。该理念同时也是肺段切除术的补充和发展,需要我们在深入了解肺段和亚段解剖的基础上学习运用,其临床操作性和有效性仍有待多中心研究的进一步验证。
下载原文:
1. 机构用户IP:中华医学期刊全文数据库(http://www.yiigle.com/)右上角IP登录,正常检索/查看/下载即可
2. 个人帐号:绑定中华医学期刊机构用户后,直接登录本刊官网(http://www.chinjoncol.com/)检索/查看/下载全文(通过万方、知网检索也将跳转至本刊官网)
3. 年卡或单期购买用户:详询中华医学期刊网会员服务
4. 纸质版期刊订阅:中国邮政网上营业厅(https://11185.cn/)检索“中华肿瘤杂志”在线订购,或到全国各地邮局订阅,邮发代号2-47。需提前预定。












 苏公网安备32059002004080号
苏公网安备32059002004080号


