
刘杨, 修萌, 王翔, 等. 紫杉醇联合卡铂密集方案新辅助治疗三阴性乳腺癌的疗效及远期生存[J]. 中华肿瘤杂志, 2022, 44(2):178-184.
DOI: 10.3760/cma.j.cn112152-20210705-00496
目的
评价PC(紫杉醇+卡铂)密集方案新辅助治疗三阴性乳腺癌的疗效和远期生存,探索三阴性乳腺癌新辅助化疗的优化方案。
方法
2008年1月至2018年9月中国医学科学院肿瘤医院病理确诊为三阴性乳腺癌(临床分期T1~4N0~3M0)、接受PC密集方案新辅助化疗及手术的患者,采用倾向性评分方法对PC密集方案组和3周方案组患者进行1∶1最近邻匹配,比较两组的疗效、安全性及远期生存。
结果
纳入三阴性乳腺癌患者100例,密集方案组和3周方案组各50例。密集方案组和3周方案组的客观有效率(ORR)均为90.0%(45/50)。密集方案组3~4级中性粒细胞减少的发生率低于3周方案组(分别为32.7%和68.0%,P=0.001),但肝功能异常的发生率高于3周方案组(分别为57.1%和32.0%,P=0.012)。病理学完全缓解(pCR)率分别为34.0%(17/50)和38.0%(19/50),差异无统计学意义(P=0.677)。中位随访55个月,密集方案组和3周方案组的5年无复发生存率分别为83.5%和75.2%,5年总生存率分别为87.9%和84.5%,差异均无统计学意义(P值分别为0.322和0.647)。术后病理有明显残留病灶(肿瘤最大径≥1 cm或淋巴结阳性)者预后不良,5年无复发生存率和总生存率分别为59.3%和68.5%。
结论
PC密集方案与常规3周方案新辅助治疗三阴性乳腺癌疗效相似,患者耐受性良好,且能缩短治疗时间,是三阴性乳腺癌新辅助化疗的可选方案。
【关键词】三阴性乳腺肿瘤;新辅助化疗;剂量密集化疗;卡铂
三阴性乳腺癌是指雌激素受体(estrogenreceptor, ER)阴性、孕激素受体(progesteronereceptor, PR)阴性、人表皮生长因子受体2(human epidermal growth factor receptor 2,HER-2)阴性的乳腺癌,约占乳腺癌的15%。三阴性乳腺癌恶性度高,异质性强,易早期复发转移,是目前预后最差的分子亚型。
三阴性乳腺癌对初始化疗敏感,新辅助化疗后获得病理学完全缓解(pathologicalcomplete response,pCR)的患者复发转移风险明显降低,预后显著改善,因此pCR通常是新辅助化疗临床研究的主要终点。剂量密集化疗是在单次用药剂量不变的情况下,通过增加给药频率或缩短用药间期以提高剂量强度,增加对肿瘤细胞的杀伤力,提高疗效。在辅助治疗阶段,CALGB9741研究首次证实,AC-P方案(多柔比星联合环磷酰胺序贯紫杉醇)2周密集化疗可为中高危复发风险的早期乳腺癌患者带来生存获益。一项纳入26项临床研究的Meta分析显示,剂量密集辅助化疗较常规辅助化疗能显著降低乳腺癌患者的10年复发率和死亡率,其中ER阴性患者获益更大。在新辅助治疗阶段,以紫杉醇为基础的剂量密集新辅助化疗能够提高乳腺癌患者的pCR。因此,开展新辅助密集化疗研究,提高pCR,在早期阶段降低三阴性乳腺癌的复发风险,是改善患者预后的重要途径。
我们前期开展的一项随机对照Ⅱ期临床研究结果显示,PC方案(紫杉醇+卡铂)新辅助治疗三阴性乳腺癌的pCR和5年无复发生存时间(recurrence-freesurvival,RFS)均优于紫杉醇联合表柔比星方案,且安全性较好。PC密集方案能否进一步提高三阴性乳腺癌的pCR、改善生存,目前罕有研究报告。因此,在本研究中,我们比较了PC密集方案和3周方案新辅助化疗治疗三阴性乳腺癌的疗效、安全性及远期生存,旨在探索三阴性乳腺癌新辅助化疗的优化方案。
1.病例选择:
纳入标准:(1)经病理证实浸润性乳腺癌;(2)免疫组化:ER阴性(阳性细胞百分比<10%)、PR阴性(阳性细胞百分比<10%)、HER-2阴性(免疫组化检测为0~+或FISH检测阴性);(3)临床分期为ⅡA~ⅢC;(4)女性,年龄18~75岁,美国东部肿瘤协作组评分为0~1分;(5)新辅助化疗方案:PC2周密集方案或PC3周方案;(6)完成手术治疗,有术后病理资料、术后治疗及随访资料。排除标准:(1)有既往化疗史;(2)有其他恶性肿瘤病史;(3)双侧乳腺癌。
入选2008年1月至2018年9月我院符合入组条件的三阴性乳腺癌患者100例,其中PC2周密集方案和PC3周方案新辅助化疗各50例。
2.研究设计:
采用倾向性评分匹配(propensityscore matching,PSM)法,对密集方案组和3周方案组患者进行1∶1最近邻匹配,匹配变量包括患者年龄、术前TNM分期、Ki-67指数。卡钳值设为0.1。主要研究终点为pCR。次要研究终点包括客观缓解率(objectiveresponse rate, ORR)、RFS、总生存时间(overallsurvival, OS)、安全性。
3.治疗方法:
新辅助化疗:(1)密集方案组:紫杉醇175mg/m2,卡铂血药浓度-时间曲线下面积(areaunder curve, AUC)=4,第1天。14d为1个周期,共6个周期。第3天给予预防性重组人粒细胞集落刺激因子(granulocytecolony stimulating factor, G-CSF)。(2)3周方案组:紫杉醇175mg/m2,卡铂AUC=5,第1天。21d为1个周期,共6个周期。
两组患者均在新辅助化疗结束后1个月内手术。术前化疗有效但不足6个周期者,术后继续原方案化疗直到满6个周期。T3~4期、腋窝淋巴结阳性患者术后行放疗。行保乳手术的患者术后常规放疗。
4.疗效及不良反应评价:
pCR定义为手术切除的乳腺组织和腋窝淋巴结均未见浸润性癌残存,乳腺组织中可有原位癌成分。根据实体瘤的疗效评价标准(RECIST)1.0版进行疗效评价,至少完成2个周期化疗的患者可评价临床疗效。完全缓解(completeresponse, CR)为全部病灶消失;部分缓解(partialresponse, PR)为病灶最大单径之和缩小≥30%;疾病进展(progressivedisease, PD)为病灶最大单径之和增加>20%或出现新病灶;疾病稳定(stabledisease,SD)为介于PR和PD之间。按照美国国立癌症研究所常见毒性反应标准(NCI-CTC)4.0版评估每个周期的不良反应,至少完成1个周期化疗的患者可评价不良反应。
5.随访及生存指标定义:
通过电话和门诊复诊对患者进行随访。随访截至2020年7月,随访时间为3~150个月,中位随访时间为55个月。失访8例。
RFS定义为从开始新辅助治疗至乳腺癌复发(局部复发或远处转移)或任何原因导致死亡或末次随访的时间。OS定义为从开始新辅助治疗至任何原因导致死亡或末次随访的时间。
6.统计学方法:
采用SPSS24.0软件进行统计分析。采用χ2检验或Fisher确切概率法比较两组患者的基线资料、ORR、pCR率及不良反应发生率。亚组分析中,采用Mantel-Haenszel法计算危险度(riskratio, RR)和95%置信区间(confidenceinterval, CI),采用ReviewManage 5.3绘制森林图。采用Kaplan-Meier法绘制生存曲线,采用Logrank检验比较生存率,采用Z检验进行固定时点生存率的比较。检验水准α=0.05。
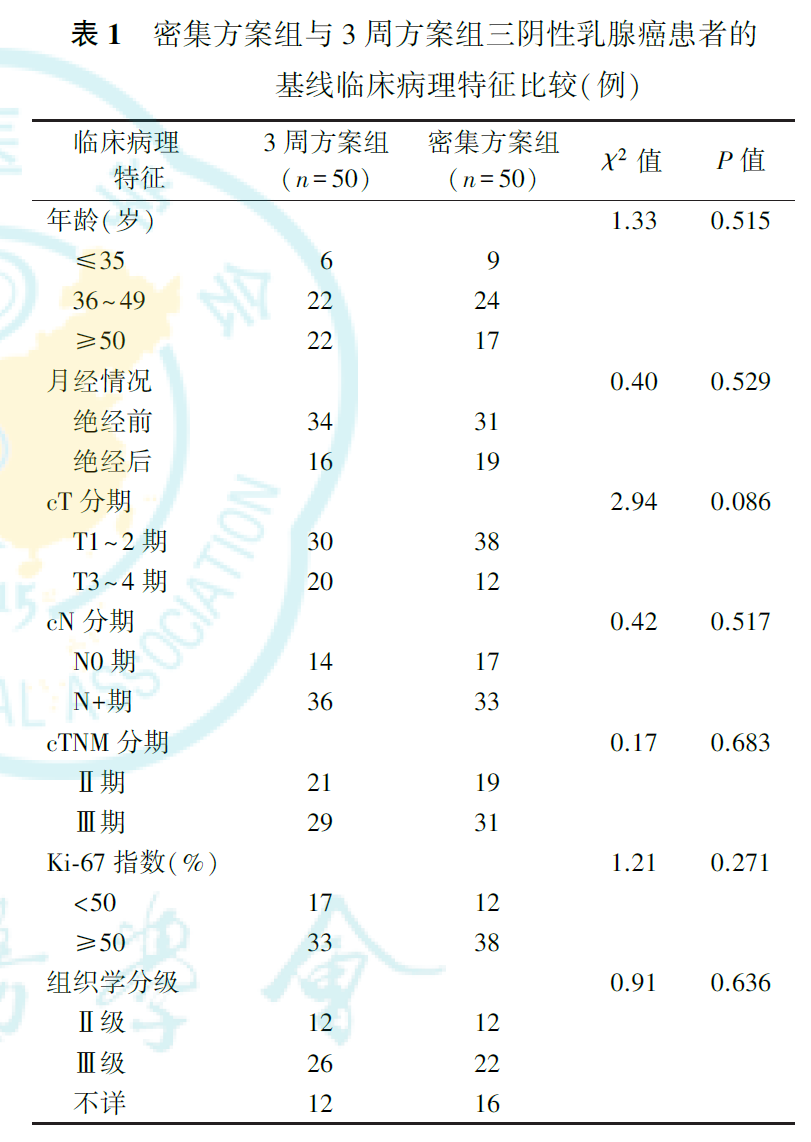
一、密集方案组与3周方案组患者的基线特征比较
1.全部患者的基线特征:
100例患者均为女性,年龄24~75岁,中位年龄47岁。69.0%(69/100)的患者腋窝淋巴结阳性,72.0%(72/100)的患者Ki-67指数≥50%,48.0%(48/100)的患者组织学分级为Ⅲ级。术前粗针穿刺活检免疫组化检测ER或PR阳性细胞百分比为1%~10%的患者有12例,其中3周方案组2例,密集方案组10例。18例患者检测了胚系BRCA1/2基因,2例BRCA1突变,2例BRCA2突变。
2.密集方案组与3周方案组患者的基线特征比较:
两组患者比较,年龄、月经情况、cT分期、cN分期、cTNM分期、Ki-67指数和组织学分级差异均无统计学意义(均P>0.05,表1)。
二、临床疗效和不良反应
1.新辅助化疗完成情况:
密集方案组中,49例完成4~6个周期新辅助化疗,1例完成3个周期新辅助化疗。3周方案组中,42例完成4~6个周期新辅助化疗,8例完成2~3个周期新辅助化疗。
2.临床疗效:
100例患者均可评价临床疗效,其中CR11例,PR79例,SD 9例,PD1例,ORR为90.0%。密集方案组和3周方案组ORR相同,均为90.0%(45/50)。
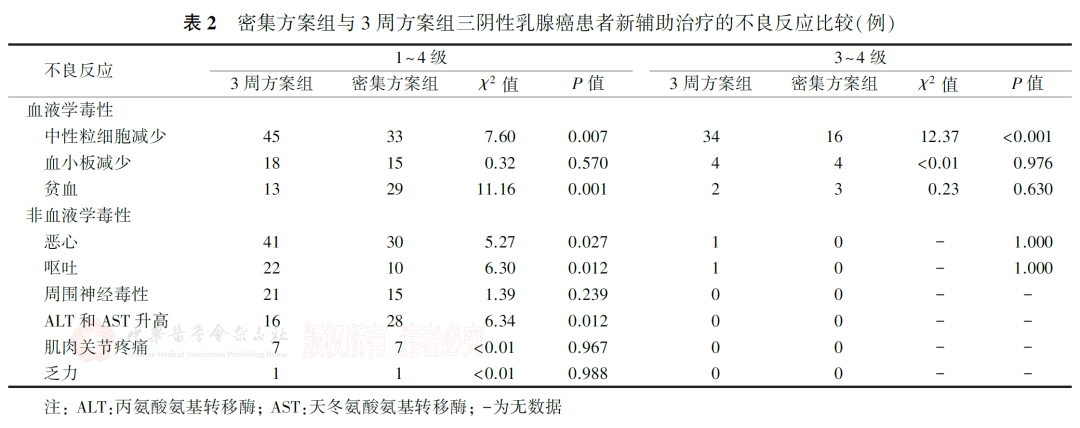
3.不良反应:
1例患者不良反应记录不完整,剩余99例患者可评价不良反应。最常见的不良反应为中性粒细胞减少。由于预防性使用G-CSF,密集方案组3~4级中性粒细胞减少的发生率低于3周方案组(分别为32.7%和68.0%;χ2=12.37,P<0.001);两组3~4级贫血的发生率差异无统计学意义(分别为6.1%和4.0%;χ2=0.23,P=0.630),3~4级血小板减少的发生率差异亦无统计学意义(分别为8.2%和8.0%;χ2<0.01,P=0.976)。密集方案组肝功能异常发生率高于3周方案组(分别为57.1%和32.0%;χ2=6.34,P=0.012),表现为丙氨酸氨基转移酶(alaninetransaminase, ALT)和天冬氨酸氨基转移酶(aspartateaminotransferase,AST)升高,但均为1~2级,经保肝治疗后好转(表2)。3周方案组和密集方案组中,因不良反应进行剂量调整或推迟化疗的患者分别有14例(28.0%)和16例(32.0%),发生率差异无统计学意义(χ2=0.19,P=0.663)。无患者因不良反应中断治疗,无治疗相关死亡。
三、病理疗效
1.整体pCR:
100例患者均接受了手术治疗,其中21例行保乳术,全部患者可评价病理疗效。100例患者中,36例达到pCR,pCR率为36.0%。其中3周方案组19例,pCR率为38.0%;密集方案组17例,pCR率为34.0%,两组差异无统计学意义(χ2=0.17,P=0.677)。36例达到pCR的患者中,25例完成了6个周期,9例完成了4~5个周期,2例完成了2~3个周期的新辅助化疗。胚系BRCA基因突变的4例患者中,2例达pCR。
2.乳腺和淋巴结pCR:
100例患者中,39例达乳腺pCR,乳腺pCR率为39.0%。其中3周方案组21例,乳腺pCR率为42.0%;密集方案组18例,乳腺pCR率为36.0%,两组差异无统计学意义(χ2=0.38,P=0.539)。47例达到淋巴结pCR,淋巴结pCR率为47.0%。其中3周方案组24例,淋巴结pCR率为48.0%;密集方案组23例,淋巴结pCR率为46.0%,两组差异无统计学意义(χ2=0.04,P=0.841)。
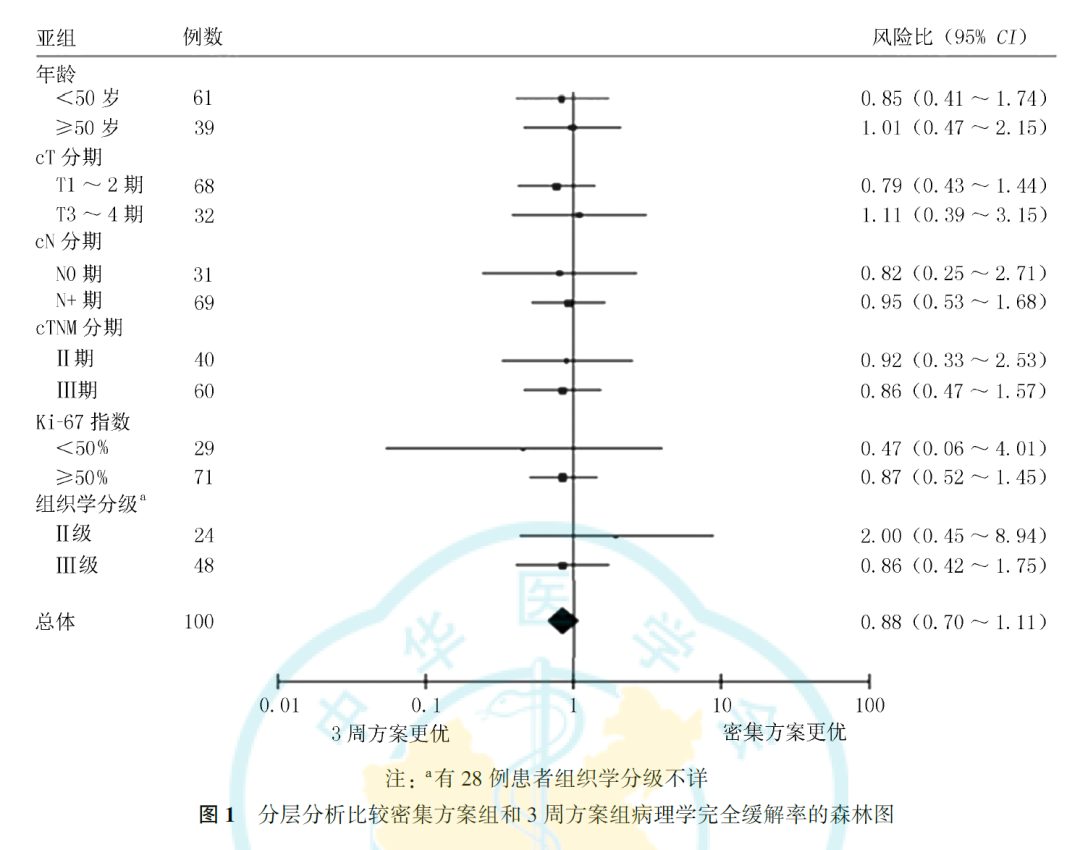
3.分层分析:
按照年龄、cT分期、cN分期、cTNM分期、Ki-67指数和组织学分级等因素分层后,进一步比较各层中密集方案组和3周方案组的pCR率,差异均无统计学意义(图1)。
64例未达到pCR的患者中,15例残留微小病灶(肿瘤最大径<1cm且淋巴结阴性),其中3周方案组9例,密集方案组6例。术前免疫组化检测ER或PR阳性细胞百分比为1%~10%的12例患者中,3例达pCR,7例术后ER或PR为阴性,2例术后免疫组化检测ER或PR阳性细胞百分比>10%。
四、术后治疗情况
37例患者接受了术后辅助化疗,其中26例术前化疗有效(CR或PR)但不足6个周期者,术后继续完成6个周期化疗;11例患者因疗效不佳或不能耐受不良反应,术后调整为EC方案(表柔比星+环磷酰胺)或ET方案(表柔比星+紫杉醇)化疗。69例患者接受了术后放疗,其中行保乳手术的21例患者中,20例接受了术后放疗,1例因活动性肺结核未行放疗。
术前ER或PR为1%~10%的12例患者中,5例术后接受了内分泌治疗,药物包括他莫昔芬、阿那曲唑或依西美坦。
五、生存分析
1.全部患者的复发转移及生存情况:
随访期内,18例患者出现复发转移,常见的远处转移部位包括肺(38.9%)、淋巴结(27.8%)、胸膜(16.7%)及骨(16.7%)。14例死亡,除1例死于脑血管疾病外,其余患者均死于乳腺癌。5年无复发生存率为77.3%,5年总生存率为85.7%。
2.密集方案组与3周方案组远期生存比较:
3周方案组患者随访时间为3~150个月,中位随访时间92为个月,10例患者出现复发转移,其中2例局部复发,8例远处转移,6例发生在确诊后3年内。密集方案组患者随访时间为8~78个月,中位随访时间为44个月,8例患者出现复发转移,其中3例局部复发,5例远处转移,全部发生在确诊后3年内。密集方案组和3周方案组的5年无复发生存率分别为83.5%和75.2%,5年总生存率分别为87.9%和84.5%,差异均无统计学意义(5年无复发生存率:Z=0.99,P=0.322;5年总生存率:Z=0.46,P=0.647)。
3.不同病理疗效患者的远期生存比较:
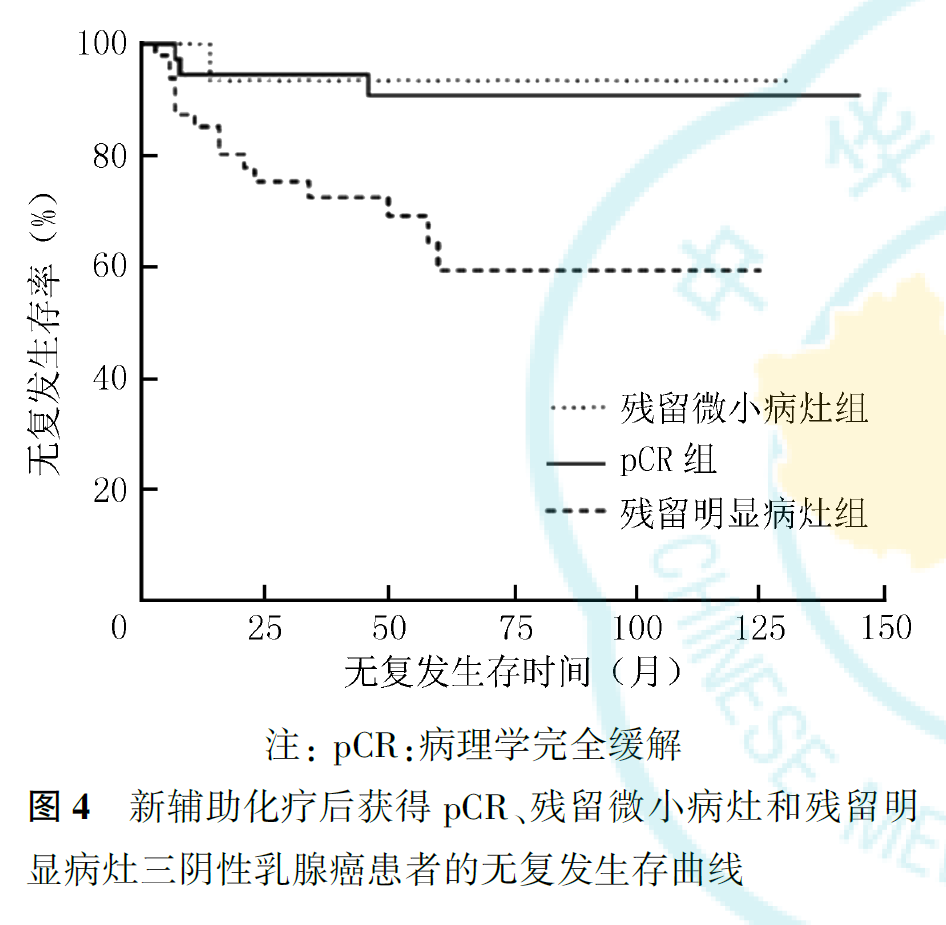
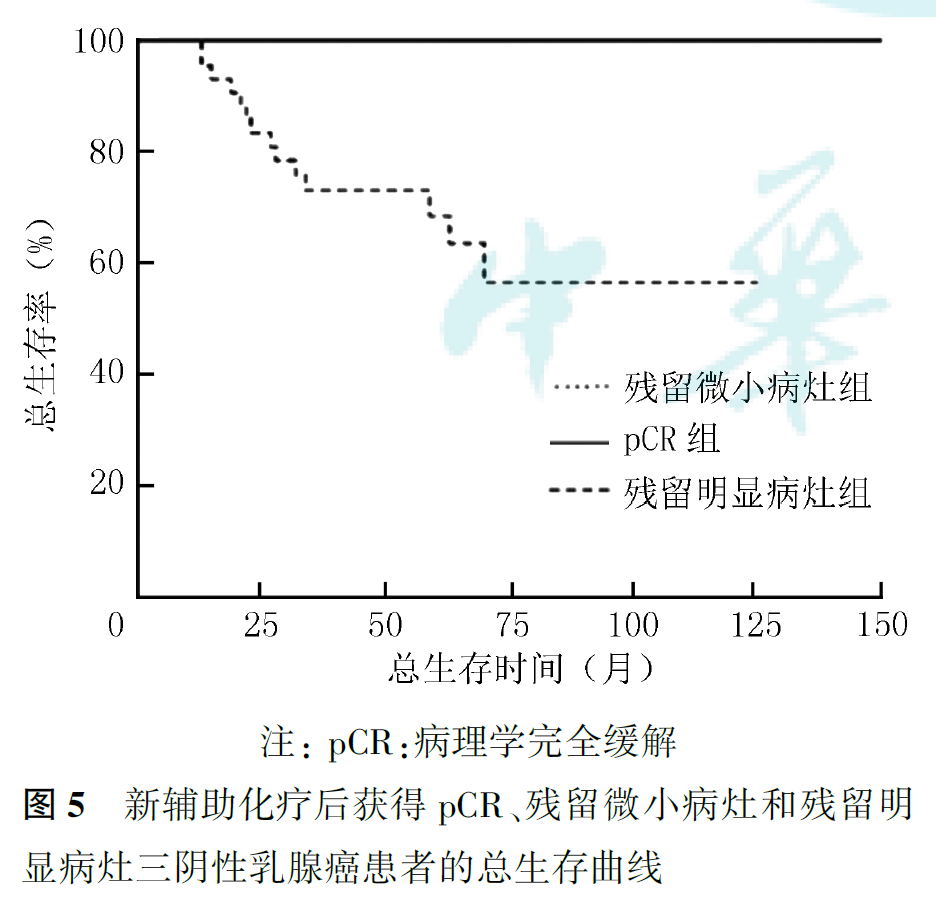
36例达到pCR的患者,5年无复发生存率为90.7%,5年总生存率为100%。3例复发转移患者中,密集方案组2例,3周方案组1例,其RFS分别为7、8和46个月,目前均带瘤生存。64例未达pCR的患者,5年无复发生存率为69.0%,5年总生存率为76.9%,与达到pCR的患者比较,差异均有统计学意义(5年无复发生存率:Z=2.54,P=0.011;5年总生存率:Z=3.85,P<0.001,图2、图3)。其中15例仅乳腺残留微小病灶(肿瘤最大径<1cm且淋巴结阴性),其5年无复发生存率为93.3%,5年总生存率为100%,与pCR患者相似;而49例术后有明显残留病灶者(肿瘤最大径≥1cm或淋巴结阳性)预后较差,5年无复发生存率为59.3%,5年总生存率为68.5%。新辅助化疗后获得pCR、残留微小病灶和残留明显病灶的患者比较,差异均有统计学意义(无复发生存:P=0.006;总生存:P<0.001;图4、图5)。
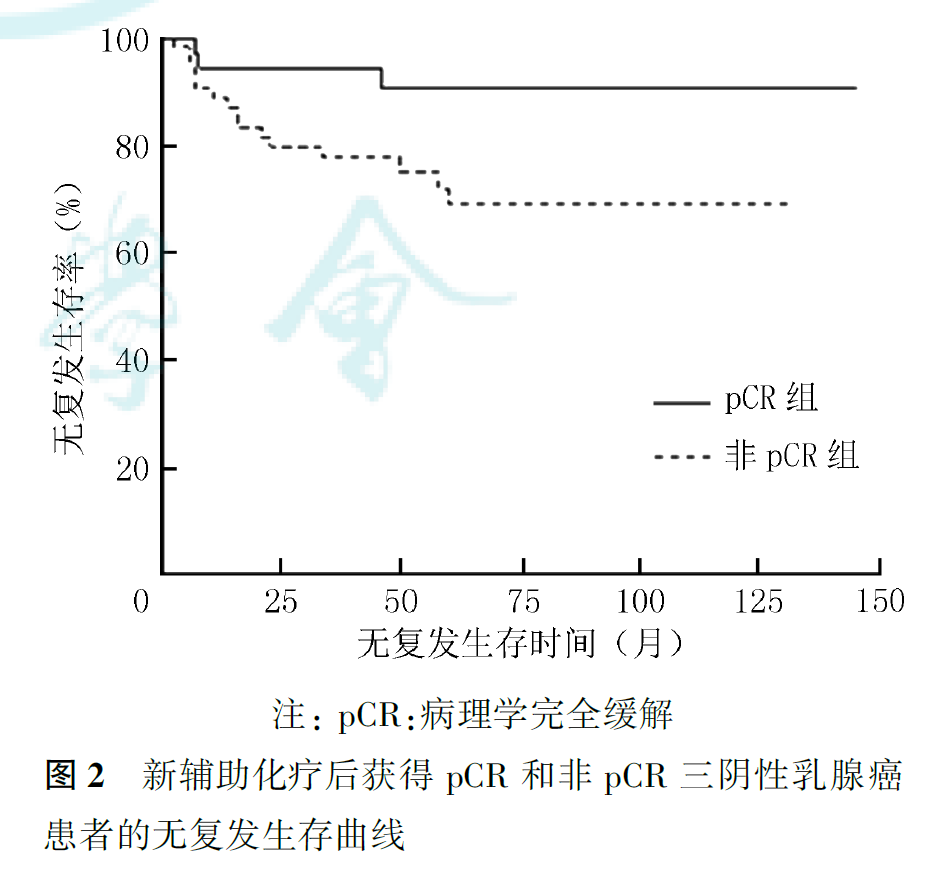
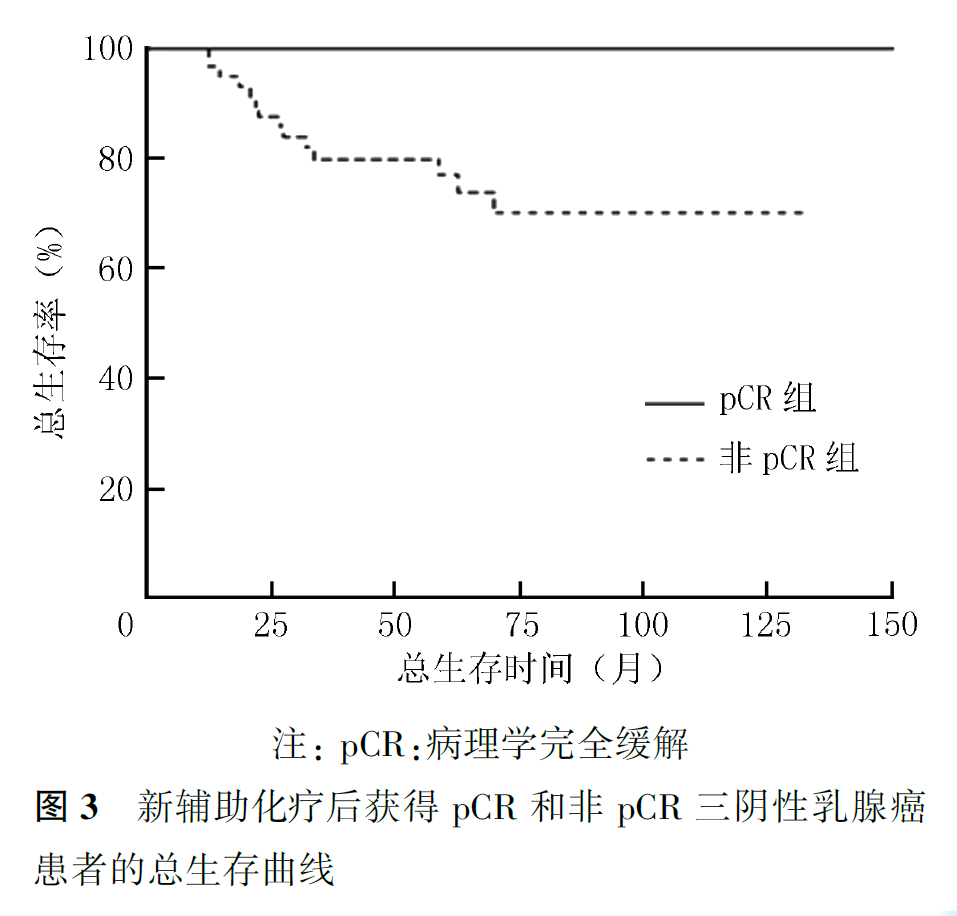
本研究结果显示,PC密集方案与PC3周方案新辅助治疗三阴性乳腺癌的pCR率(分别为34.0%和38.0%)相似(P=0.677),5年无复发生存率(分别为83.5%和75.2%)和总生存率(分别为87.9%和84.5%)差异也无统计学意义(P值分别为0.322和0.647)。但与常规3周方案相比,密集方案能够在更短的时间内完成治疗,缩短了化疗的总时长,提高了患者的依从性,且耐受性良好,是三阴性乳腺癌新辅助化疗的可选方案。
针对不同新辅助化疗方案的剂量密集化疗研究结论不一。AGO1研究和PREPARE研究显示,蒽环类药物序贯紫杉醇新辅助密集化疗能够提高乳腺癌的pCR率。采用紫杉醇每周密集方案新辅助化疗也较3周方案获得了更高的pCR。但关于蒽环类药物剂量密集新辅助化疗的2项随机对照Ⅲ期临床研究却未获得阳性结果。其中Baldini等的研究显示,对于局部晚期乳腺癌患者,CEF(环磷酰胺+表柔比星+氟尿嘧啶)2周密集方案与3周方案相比,虽然剂量强度增加了50%,但并未提高pCR率,中位随访5年,无病生存率和总生存率差异无统计学意义。Arun等的研究显示,FAC(氟尿嘧啶+多柔比星+环磷酰胺)18d密集方案也未比3周方案提高疗效,反而增加了黏膜炎、疲乏等不良反应的发生风险。本研究中,密集方案组卡铂的剂量强度高于常规3周方案组,单次剂量低于常规3周方案组,未观察到密集方案组的进一步获益。因此,并非所有药物都适合剂量密集化疗,铂类和蒽环类等细胞周期非特异性药物具有剂量依赖性,或许单次高剂量应用疗效更优。由于本研究中密集方案组和3周方案组并非同期进行的随机对照研究,不排除此因素会对结果有一定的影响。
本研究中,两组患者的主要不良反应为中性粒细胞减少,3~4级中性粒细胞减少的发生率为50.5%。由于预防性G-CSF的应用,密集方案组比3周方案组3~4级中性粒细胞减少的发生率低(32.7%和68.0%,P<0.001),但肝功能异常的发生率高(57.1%和32%,P=0.012),但均为1~2级ALT和AST升高,保肝治疗后好转。无患者因不良反应中断治疗或死亡。表明PC2周密集方案总体耐受性较好。
新辅助化疗后肿瘤消退的情况能够预测预后。本研究中,与非pCR的患者相比,达到pCR的患者远期预后明显改善,超过90%的患者5年内未出现复发转移事件,与既往文献报告一致。残留病灶的负荷同样可以提示预后。本研究结果显示,残留微小病灶患者的预后与获得pCR的患者相似,显著优于残留明显病灶的患者。Symmans等前瞻性观察了来自5个队列的1158例Ⅰ~Ⅲ期乳腺癌患者,发现残余肿瘤负荷(residualcancer burden, RCB)能够有效预测患者预后,其中219例三阴性乳腺癌患者中,新辅助化疗后获得pCR(RCB0级)以及微小残留病灶(RCBⅠ级)的患者预后改善,5年无复发生存率分别为94%和89%,明显优于RCBⅡ级和Ⅲ级患者(5年无复发生存率分别为62%和26%)。新辅助化疗能够提供重要的预后信息,达到pCR或残留微小病灶的患者预后明显改善,获益显著,但有明显残留病灶的患者仍有较高的复发转移风险,对这部分患者开展后续强化治疗研究,对改善三阴性乳腺癌的预后有重要意义。
本研究为单中心、非随机对照研究,密集方案组和3周方案组患者治疗不同期,虽然进行了基线匹配,但不排除对结果有一定的影响。另外,受年代及检测条件限制,胚系BRCA1/2基因检测的患者例数较少,无法评价BRCA1/2基因状态与疗效的关系。
总之,PC密集方案与常规3周方案化疗疗效相似,但密集方案患者耐受性良好,且能够在更短的时间内完成新辅助化疗,使患者尽早手术,是三阴性乳腺癌新辅助化疗的可选方案。
免责声明本文仅供专业人士参看,文中内容仅代表中华肿瘤杂志立场与观点,不代表肿瘤资讯平台意见,且肿瘤资讯并不承担任何连带责任。若有任何侵权问题,请联系删除。
排版编辑:肿瘤资讯-Kate











 苏公网安备32059002004080号
苏公网安备32059002004080号


