近年来,随着新辅助免疫化疗在可切除非小细胞肺癌(NSCLC)中的广泛应用,胸外科医生面临着全新的临床命题:新辅助免疫化疗对患者肺功能有何实质性影响?在免疫微环境发生改变的前提下,传统的淋巴结清扫范围是否需要“做减法”?如何根据免疫生态学特征制定更为精准的选择性清扫策略?【肿瘤资讯】盘点2026 AATS大会上关于新辅助免疫时代外科策略的四项重磅研究。
摘要号:RF3
标题:Surgery Achieves Comparable Outcomes for Single-Station, Multi-Station, and Bulky N2 Locally Advanced NSCLC After Neoadjuvant Immunochemotherapy
新辅助免疫化疗后单站、多站和巨块型N2期局部晚期NSCLC的手术疗效相当
讲者:Zhirui Liu,上海交通大学医学院附属胸科医院
背景:旨在评估接受新辅助免疫化疗后行手术切除的单站、多站或巨块型N2期局部晚期NSCLC患者,在手术安全性和肿瘤学预后方面是否存在差异,从而为手术决策提供依据。
方法:回顾性分析2019年至2023年间接受诱导免疫化疗后进行完全(R0)切除的TxN2M0期患者。
结果:共纳入248例患者。总体病理完全缓解(pCR)率达到39.5%。中转开胸率(8.9%)、术后主要并发症发生率(8.9%)和90天死亡率(1.2%)在所有亚组中均保持在较低水平。24个月时,单站、多站和巨块型N2组的无事件生存(EFS)率分别为75.8%、75.3%和72.1%,总生存(OS)率分别为83.5%、87.8%和97.2%。
结论:对于接受诱导免疫化疗后行完全切除的患者,初始多站或巨块型N2病变与单站N2相比,并未对增加手术风险或对长期生存产生不利影响。这提示对于高度选择的、初始存在广泛N2病变的患者,积极的多模式治疗策略依然是合理的。
摘要号:RF81
标题:Uninvolved vs Metastatic
Tumor-Draining Lymph Nodes
in NSCLC: Distinct Immune Ecologies Inform
Selective Dissection and Immunotherapy
NSCLC中未受累与转移性肿瘤引流淋巴结:不同的免疫生态学指导选择性清扫与免疫治疗
讲者:张扬,复旦大学附属肿瘤医院
背景:明确未受累肿瘤引流淋巴结(uiLNs)和转移性淋巴结(metLNs)之间的免疫学差异,并评估其对选择性纵隔淋巴结清扫和新辅助PD-1阻断的临床指导意义。
方法:对106份匹配标本(原发肿瘤、uiLNs、metLNs及血液)进行单细胞RNA测序、TCR/BCR分析和空间转录组学研究。
结果:uiLNs和metLNs表现出截然不同的免疫生态:uiLNs富集活化的CD8+T细胞和树突状细胞;而metLNs则表现出Treg细胞增加和耗竭程序。PD-1阻断后,uiLNs中特定的CD200+祖细胞耗竭CD8亚群(Tpex)显著扩增。克隆共享分析表明,uiLN来源的克隆能为肿瘤内补充效应细胞,而metLNs提供的功能性克隆较少。
结论:uiLNs在PD-1阻断下充当生成并向外输出肿瘤反应性T细胞克隆的“免疫活性储库”,而metLNs则是免疫抑制且形成物理屏障的“汇囊”。这一分歧支持“选择性清扫”的范式——即切除metLNs同时保留uiLNs,以将手术并发症降至最低,并维持增强新辅助免疫化疗的机体免疫机制。
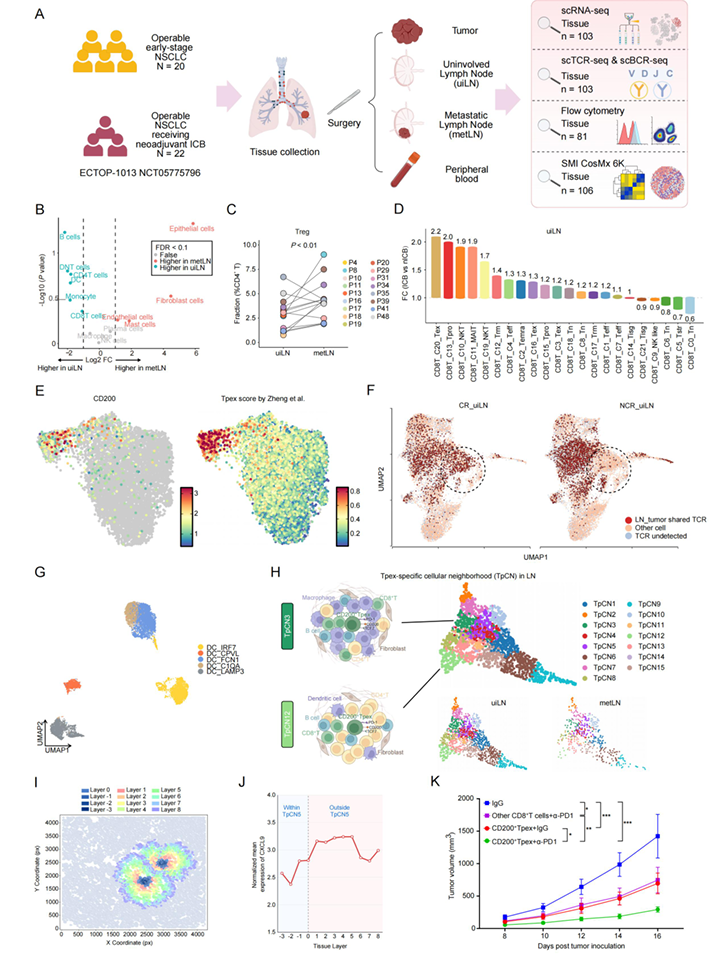
摘要号:P96
标题:Optimizing Lymph Node Assessment in NSCLC: Impact of Dissected Station Number and Total Node Count on Survival Following Neoadjuvant Chemoimmunotherapy--A Multicenter Propensity-Score Adjusted Analysis
优化NSCLC的淋巴结评估:新辅助免疫化疗后清扫站数和总数对生存的影响
讲者:Mengzhe Zhang,天津医科大学肿瘤医院
背景:目前对于NSCLC新辅助免疫化疗后所需的淋巴结清扫(LND)范围缺乏共识,研究旨在评估清扫的淋巴结站数或总数是否影响生存预后。
方法:多中心回顾性分析1009例接受新辅助免疫化疗及手术的NSCLC患者,通过受限立方样条(RCS)确定清扫阈值,并使用倾向评分匹配(PSM)和逆概率治疗加权(IPTW)调整混杂因素。
结果:多变量分析显示,广泛清扫(>7站或>20枚)与有限清扫相比,并未带来生存获益。经PSM调整后,有限清扫与广泛清扫的5年无病生存期(DFS)分别为74.6% vs. 64.7%,5年OS分别为78.8% vs. 83.6%,广泛清扫组的生存数据甚至存在数值上的劣势趋势。
结论:广泛的淋巴结清扫并未改善新辅助免疫化疗后NSCLC患者的生存。该发现对免疫时代实施根治性淋巴结清扫的必要性提出质疑,提倡在经过选择的队列中采用器官保留及有限清扫策略。
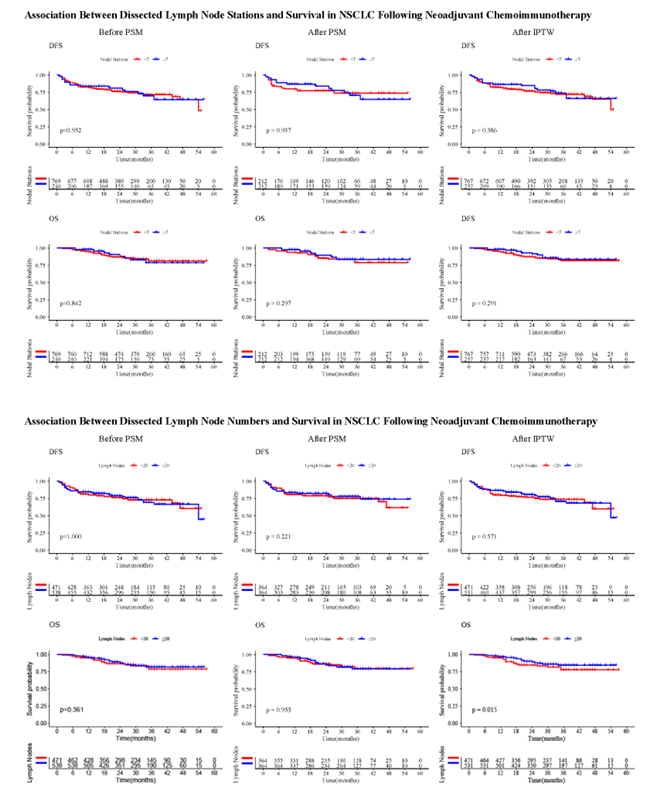
摘要号:P110
标题:The impact of neoadjuvant chemoimmunotherapy on pulmonary function in non-small cell lung cancer patients
新辅助免疫化疗对非小细胞肺癌患者肺功能的影响
讲者:Ao Zeng,同济大学附属上海市肺科医院
背景:围手术期免疫化疗改善局部晚期NSCLC的生存,但其在术前阶段对患者肺功能(PF)的具体影响尚不明确。
方法:纳入253例接受新辅助免疫化疗和手术的NSCLC患者。对比治疗前后PF变化,特别是合并慢性阻塞性肺疾病(COPD)与非COPD患者的差异。
结果:新辅助免疫化疗后,患者的一秒用力呼气容积(FEV1)及占预计值百分比(FEV1% pred)均有显著提升(P<0.001)。协方差分析表明,合并COPD的患者在治疗后的FEV1改善幅度显著优于无COPD患者(0.189L vs. 0.075L,P=0.0495)。同时,合并COPD患者实现更高的主要病理缓解(MPR)率(64.8% vs. 48.9%),且未增加不良事件发生率。
结论:NSCLC患者在新辅助免疫化疗后表现出肺通气功能的改善。这种改善可能为合并COPD且肺功能处于临界状态的NSCLC患者创造额外的手术切除窗口。
综上所述,新辅助免疫化疗正在深刻重塑可切除NSCLC的外科范式。该疗法不仅对复杂N2期病变安全有效,更能显著改善合并COPD患者的肺功能,从而拓宽手术指征。同时,基于淋巴结免疫生态学的演变,传统的“广泛清扫”并未带来额外生存获益;保留未受累淋巴结的“选择性/有限清扫”正逐渐成为新共识。免疫时代的胸外科理念正加速从单纯的“解剖学根治”向“生态学保护与精准外科”转变,以最大化患者的远期综合获益。
排版编辑:肿瘤资讯-Bear











 苏公网安备32059002004080号
苏公网安备32059002004080号


