在转移性结直肠癌(mCRC)的治疗中,对于仅限肝或肺的寡转移灶,局部治疗(手术、消融等)已证实可带来生存获益。然而,临床更常见且极具挑战的多器官转移患者,能否在姑息系统治疗基础上联合减瘤术(Tumor Debulking)进一步延长生存,长期缺乏高质量前瞻性证据。2026年3月,临床医学顶级期刊JAMA(IF 55.0)在线发表了由荷兰科学家领衔的多中心III期随机对照试验(ORCHESTRA研究)的结果。该研究通过长达10年的随访,量化比较了减瘤术联合化疗与单纯化疗在多器官mCRC患者中的真实疗效与安全性。

研究背景:多器官转移下的局部干预困局
对于多器官转移的mCRC患者,标准的治疗方案通常是系统性化疗。虽然减瘤术(旨在减少80%以上的肿瘤负荷)在理论上能降低肿瘤总量,减轻症状并可能提高化疗敏感性,但其带来的手术创伤、并发症风险以及可能导致的系统治疗中断,是否会让患者“得不偿失”?这是ORCHESTRA研究试图解答的核心问题。
研究设计:精细的入组与干预策略
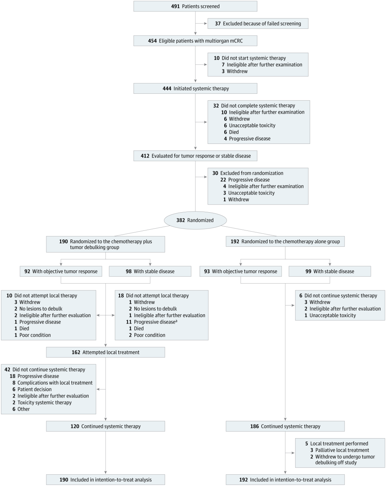
ORCHESTRA研究(NCT01792934)是一项随机、开放标签、多中心III期临床试验,由荷兰27家中心及英国1家中心共同完成,共纳入382例多器官转移性结直肠癌成年患者,中位年龄64岁,男性占68%。

关键入组标准
· 经多学科团队(MDT)评估,减瘤可行性≥80%(通过手术、放疗或消融);
· 多器官转移(≥2个器官受累);
· 初始化疗(卡培他滨/5-FU联合奥沙利铂,±贝伐珠单抗)后达到客观缓解或疾病稳定,按1∶1随机分配。

干预方案
干预组(190例): 减瘤术+化疗(卡培他滨/5-FU +奥沙利铂±贝伐珠单抗)。
对照组(192例): 单纯化疗。
主要终点为总生存期(OS)。次要终点为无进展生存期(PFS)、严重不良事件(SAE)。中位随访时间为32.3个月。
研究在患者对化疗有响应或疾病稳定后进行随机化,这一设计高度贴合临床中“在全身控制基础上是否增加局部治疗”的实际决策节点。
研究结果:生存未获益,风险显著增加
1. OS无统计学显著改善
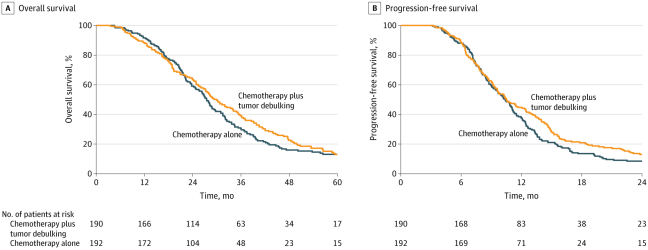
减瘤术联合化疗组中位OS为30.0个月(IQR 18.1~47.6个月),单纯化疗组为27.5个月(IQR 19.5~39.2个月), 校正的危险比(HR)为0.88(95% CI 0.70~1.10,P=0.26)(图2 A)。虽然减瘤术联合化疗组在数值上略高,但差异并无统计学意义。
2. PFS获益趋势未达统计学显著
减瘤术联合化疗组与单纯化疗组的中位PFS分别为10.5个月vs 10.4个月(校正的HR 0.83,95% CI 0.67~1.02,P=0.08)(图2 B),未达到预设的统计学显著性水平(α=0.05),提示减瘤治疗并未延缓疾病进展。
3. 严重不良事件显著增加
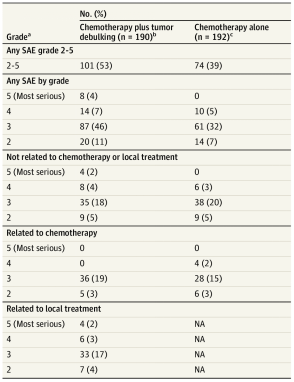
减瘤术联合化疗组≥2级SAE发生率为53%(101/190),而单纯化疗组为39%(74/192),风险差为14.6%(95% CI 4.2%~25.0%,P=0.006)。其中,减瘤术联合化疗组有8例(4%)发生5级(致死性)SAE(均与局部治疗相关),单纯化疗组为0例(图3)。
亚组中的“信号”与失败的“根源”
ORCHESTRA试验对多个预设亚组进行了探索性分析,结果显示在所有亚组中,减瘤联合化疗均未带来显著的总生存获益,但部分亚组呈现异质性信号。
1. 疗效响应的交互作用:在随机化时处于疾病稳定(SD)的患者中,减瘤术显示出潜在的OS获益(HR 0.70,95% CI 0.51~0.96),而在获得缓解[部分缓解(PR)/完全缓解(CR)]的患者中,减瘤术反而显示出较差的趋势(HR 1.17,95% CI 0.84~1.65)。交互作用P值为0.04,提示化疗敏感性可能并非选择局部减瘤的可靠指标。相反,化疗能维持SD的患者,可能代表其肿瘤生物学行为相对“温和”,局部干预反而更易奏效。这对于临床决策(MDT讨论)有极高的启发性。
2. 减瘤程度的影响:在减瘤术联合化疗组中,实现完全切除(100%)或最大化减瘤(≥80%)患者的中位OS分别为35.3个月(HR 0.71,P=0.03)和36.6个月(HR 0.75,P=0.08),而未达标(<80%)者为16.8个月(HR 1.90,P<0.001)。这再次印证,若无法保证高比例减瘤,局部干预不仅无益,反而有害。
3. 癌胚抗原(CEA)的局限性:基线CEA水平(>200 μg/L)虽与预后相关,但不能作为减瘤术获益的预测指标。分子亚型(BRAF、RAS突变)及转移模式(肝、腹膜、肺等)亚组分析均未显示一致性的获益信号。
结论
ORCHESTRA研究作为目前最大规模、最严谨的针对多器官mCRC局部治疗的III期随机对照试验,明确证实对于接受姑息治疗的多器官转移结直肠癌患者,在化疗基础上添加减瘤术并不能改善生存预后,反而会增加严重不良事件的风险。
讨论
研究者在讨论部分也深入分析了ORCHESTRA研究未达到主要终点的潜在原因。
肿瘤异质性:多器官受累反映了系统性微转移的普遍存在。局部干预虽然消灭了肉眼可见的80%病灶,但残留的微小病灶在化疗间歇期可能加速增长。
治疗间歇期的代价:减瘤术联合化疗组患者为接受局部治疗,中位化疗中断时间达2.8个月,可能导致全身控制能力的暂时性“塌方”。
治疗强度的缺失:减瘤术联合化疗组接受≥6个月系统治疗的患者比例显著低于对照组(64% vs 77%, P=0.006),局部治疗对系统治疗的挤占效应不容忽视。
深度思考:为何这项“阴性”研究值得关注?
并非“减得越多越好”
在多器官转移背景下,肿瘤的生物学行为往往更具侵袭性。该研究设定的“80%减瘤阈值”可能并不足以改变整体疾病的走向。与寡转移不同,多器官转移可能意味着循环肿瘤细胞更多、微转移更广泛,单纯靠局部“物理攻击”难以撼动大局。
治疗强度的“度”与“权衡”
结果显示减瘤术联合化疗组的SAE发生率明显升高。对于中位年龄64岁的患者群体,过度的局部干预可能导致身体机能下降,甚至影响后续系统治疗的依从性和剂量强度。在追求“消灭肿瘤”的同时,临床医生必须平衡治疗带来的毒性和患者的生活质量。
局限性与未来的探索方向
· 化疗方案迭代:该研究未包含新型化疗、靶向(如抗EGFR)、免疫治疗等,可能与当前临床实践存在一定时间差。
· 局部干预的盈亏平衡:提示未来研究应进一步分层分析,明确哪些转移负荷的患者真正能从减瘤中获益。
· 需探索生物标志物:如ctDNA动态变化、肿瘤异质性、免疫微环境等,能否帮助筛选获益人群。
Gootjes EC, Bakkerus L, Adhin AA, et al; ORCHESTRA study group. Tumor debulking in combination with chemotherapy in multiorgan metastatic colorectal cancer: the ORCHESTRA randomized clinical trial. JAMA. 2026. doi:10.1001/jama.2026.1929.
排版编辑:肿瘤资讯-ZJN











 苏公网安备32059002004080号
苏公网安备32059002004080号


