




引用本文: 中华医学会外科学分会结直肠外科学组, 中国研究型医院学会结直肠肛门外科专业委员会, 中华医学会消化内镜学分会超级微创协作组. 直肠癌新辅助治疗达临床完全缓解或近临床完全缓解后局部切除策略专家共识(2026版)[J]. 中华胃肠外科杂志, 2026, 29(3): 258-274. DOI: 10.3760/cma.j.cn441530-20260113-00031.
作者:中华医学会外科学分会结直肠外科学组 中国研究型医院学会结直肠肛门外科专业委员会 中华医学会消化内镜学分会超级微创协作组
通信作者:张忠涛,首都医科大学附属北京友谊医院,北京 100050,Email:zhangzht@ ccmu.edu.cn;杜晓辉,解放军总医院第一医学中心,北京 100853,Email:duxiaohui301@ sina.com;姚宏伟,首都医科大学附属北京友谊医院,北京 100050,Email:yaohongwei@ ccmu.edu.cn;张朝军,解放军总医院第一医学中心,北京 100853,Email:zcjdlyxzx@163.com;令狐恩强,解放军总医院第一医学中心,北京 100853,Email:linghuenqiang@vip.sina.com
摘要
近年来,随着新辅助治疗模式的持续优化与广泛应用,越来越多的局部进展期直肠癌患者在新辅助治疗后达到临床完全缓解或近临床完全缓解。对于此类患者,局部切除术( LE )作为重要的器官保留策略,在多项研究中显示出与根治性全直肠系膜切除术相当的生存结局,同时显著降低了永久性造口风险,更好地保留了肛门功能,从而改善了患者的生活质量。中华医学会外科学分会结直肠外科学组、中国研究型医院学会结直肠肛门外科专业委员会和中华医学会消化内镜学分会超级微创协作组牵头组织国内胃肠外科、消化内科、肿瘤内科、放疗科、病理科及影像科等多领域专家,基于国内外最新循证医学证据及多学科临床实践经验,采用 Delphi 程序,共同讨论形成了本共识。本共识系统阐述了 LE 的关键定义、适应证、手术标准与术式选择、并发症管理、术后病理评价与后续诊疗决策以及随访策略等核心内容,提出了 9 条推荐意见,旨在为我国直肠癌新辅助治疗后器官保留策略的规范实施与临床研究提供指导。
直肠癌作为消化道最常见的恶性肿瘤之一,对我国居民的健康构成了严重威胁。全直肠系膜切除术( total mesorectal excision , TME )是局部进展期直肠癌( locally advanced rectal cancer , LARC )的标准外科治疗方案。然而,传统 TME 手术不仅并发症发生率较高,部分患者更因需行永久性造口而面临长期的心理与社会负担。
随着新辅助放化疗( neoadjuvant chemoradio - therapy , nCRT )、全程新辅助治疗( total neoadjuvant therapy , TNT )及免疫治疗的快速发展,新辅助综合治疗已成为 LARC 的标准治疗方案的组成部分 [1-6] 。临床研究表明,有 39.8%~56.5% 的患者在新辅助综合治疗后,可达临床完全缓解( clinical complete response , cCR )或近临床完全缓解( near - cCR , ncCR ),其中有 15%~40% 的患者可实现病理学完全缓解( pathological complete response , ypCR ),且 ypCR 患者的 5 年总生存率( overall survival , OS )高达 90% [7-14] 。而在错配修复功能缺陷或高度微卫星不稳定性( deficient mismatch repair or microsatellite instability - high , dMMR/MSI - H )的直肠癌患者中,应用程序性死亡受体 1 ( programmed death - 1 , PD - 1 )免疫检查点抑制剂的临床试验更是实现了 75%~100% 的 cCR 率 [15-16] 。这些进展使得对 LARC 新辅助治疗疗效的精准评估及后续器官保留策略的选择,成为临床决策的核心问题 [7-9,17] 。
对于达到 cCR 或 ncCR 的患者,观察等待( watch and wait , W&W )策略是一种选择。但其局部再生长率较高( 2 年内 14.9%~25% ),且局部再生后再行根治性手术患者的无病生存率( disease - free survival , DFS )、 OS 、远处转移率( distant metastasis , DM )和疾病特异性生存率( disease - specific survival , DSS )均不如首次行根治性( R 0 )切除术 [18-21] 。而局部切除术( local excision , LE )作为一种器官保留式手术,既能更好地保留直肠功能,又能有效地控制局部复发 [20,22-26] 。 “保全器官、根治疾病”的手术治疗成为超级微创手术( super minimally invasive surgery , SMIS ),旨在保留直肠与肛门功能。但关于 LE 相关手术方式、时机选择、切缘确定、术后随访及风险控制等内容尚未明确界定。
近年来,伴随着对 “保全器官与功能、治愈疾病”手术理念认识的提高, LARC 手术的器官保留率( organ preservation rate , OPR )、肿瘤治愈率和直肠功能恢复水平等得到了明显的提升 [13,15,17-18] 。而基于 LARC 新辅助综合治疗后 LE 作为器官保留策略的前瞻性临床研究数量正在快速增长(包括法国 GRECCAR - 2 研究 [27-28] 、荷兰 CARTS 研究 [29] 、美国 ACOSOGZ6041 研究 [30] 、英国 TREC 研究 [31] 、西班牙 TAU - TEM 研究 [32-33] 、加拿大 NEO 研究 [34] 、意大利局部切除研究 [35-36] 和中国 MONT - R 研究 [37] 等)。如何平衡肿瘤控制与功能保护、避免永久性造口以及优化患者生活质量,已成为推动 LE 临床实践的关键科学问题。基于上述背景,本共识联合国内直肠癌领域权威专家,参考欧洲肿瘤内科学会( European Society for Medical Oncology , ESMO )、美国国家综合癌症网络( National Comprehensive Cancer Network , NCCN )等治疗指南和国内外最新循证证据及多学科临床实践经验,系统梳理 LE 的关键技术指标与临床应用规范,旨在为我国直肠癌新辅助治疗后器官保留策略的规范实施与临床研究提供指导。
(一)共识形成过程
本共识意见的具体制定采用国际通用的 Delphi 程序。首先成立共识意见起草小组,通过进行系统文献检索,制定共识意见草案。随后,依据专业代表性、临床经验及学术影响力等多维度标准,遴选出一批来自胃肠外科、消化内科、肿瘤科、放疗科、影像科、病理科等多学科专家组成专家咨询组。为启动共识进程并确保专家对核心议题的理解一致,起草小组组织召开了一次面对面的专家启动讨论会。会上就草案框架、关键争议点及后续 Delphi 流程进行了集中讨论和初步统一。
此后,本共识由中华医学会外科学分会结直肠外科学组、中国研究型医院学会结直肠肛门外科专业委员会和中华医学会消化内镜学分会超级微创协作组牵头,就讨论形成的直肠癌新辅助治疗达 cCR 或 ncCR 后 LE 策略的 9 条推荐建议,进行两轮匿名问卷调查;每轮收集专家意见并统计分析后,均匿名将结果反馈给专家组,供下一轮讨论时参考;逐步修改和完善草案条目。共识达成与否依据预设的共识阈值(定义为 ≥75% 的专家赞同率)进行判定,直至所有关键条款均达到阈值要求,最终并经过通讯审稿形成共识定稿。本共识已在国际实践指南注册与透明化平台( Practice Guideline Registration for Transparency , PREPARE )上注册,注册号为 PREPARE - 2025CN568 。
(二)文献查找
文献检索采用中文数据库(中国生物医学文献数据库、万方中文期刊数据库)和英文数据库( Pubmed 、 Embase 、 Cochrane 图书馆)。以 “ rectal cancer ”、“ local excision ”、“ neoadjuvant therapy ”、“ clinical complete response ”、“ near clinical complete response ”等关键词检索国内外文献,检索时间截至 2026 年 1 月。
(三)循证级别
共识意见草案由专家委员会进行多轮讨论与修改并投票,直至达成共识。投票意见的证据质量等级及推荐意见采用 GRADE 方法(表 1 ) [38] 。当证据不足或高质量证据较少时,可给出专家意见,但亦需考虑获益与风险的程度及其经济负担。对于有分歧的推荐意见,编写小组与各专业领域的专家讨论后达成 “循证共识”进而解决分歧。

推荐意见 1 :对于新辅助治疗后达到 cCR 或 ncCR 的直肠癌患者,可采用 LE 作为器官保留策略之一,以明确局部病理情况,并有助于区分需要进一步根治性手术的患者。(证据等级: B ;推荐等级:强推荐 83.82% ,弱推荐 16.18% )
推荐说明
当前, LARC 的规范化治疗方案采用分阶段序贯疗法,包含 nCRT 、根治性 TME 以及术后辅助性化疗的三联方案 [3] 。作为根治性手术的基准术式, TME 虽然在肿瘤控制方面具有显著优势,但是有 15%~20% 的患者术后会出现吻合口漏、创面出血、继发感染及低位前切除综合征( low anterior resection syndrome , LARS )等并发症;且该术式存在术中损伤血管神经的风险,可能引发术后性功能障碍等远期并发症 [39-40] 。近年来,针对新辅助治疗后达到 cCR 或 ncCR 的直肠癌患者群体,非手术监测方案 “ W&W 策略 ”正逐渐成为临床研究热点。尽管前瞻性研究证实,通过严密随访可及时识别病灶再发,且不显著影响患者的总体生存预后,但该策略在实施过程中面临着双重挑战:持续医学监测带来的经济压力与患者心理负担,以及约 20% 的病灶再发风险 [41-42] 。同时,非手术监测方案在病理学层面存在固有缺陷,并且残留的纤维化瘢痕组织可能是肿瘤细胞复发的微环境基础。有研究报道,有 27% 的 cCR 患者其组织病理显示有肿瘤细胞 [43] 。一项回顾性观察性研究表明, W&W 策略组的 DFS 、 OS 和 DSS 均不如 TME 组 [44] 。这些发现提示,临床决策需在器官功能保全与肿瘤根治效果之间进行精准权衡。
基于 TME 和 W&W 策略的临床困境, LE 作为一种平衡性的治疗策略正逐渐受到关注。其核心优势体现在 4 个方面:( 1 )通过 LE 实现病理学确诊,为是否追加根治性手术提供依据。( 2 )在器官功能保护方面,相较于 TME 显著减少肠造口需求,并有效保留排便控制能力与性功能 [27-28] 。( 3 ) MONT - R 研究表明,对新辅助治疗后达到 cCR 或 ncCR 的患者实施 LE 后局部复发率为 5.2% ,且无局部复发相关远处转移,其结果优于 W&W 策略的相关报道 [37] 。故可认为,大部分患者获得了 R 0 切除并达到 “狭义”的根治效果 [17,24] 。( 4 )在肿瘤学结局方面, GRECCAR - 2 研究表明,对于 cT1~3N0~1 经 nCRT 后达到 cCR 或 near - cCR (残余瘢痕 <2 cm )的患者,行 LE 后 5 年 OS 达 84% [28] 。 CARTS 研究中, LE 组 5 年 OS 为 82.8% [29] 。同样的,在其他主要前瞻性研究中, LE 组与 TME 组在局部复发率、 DM 、 DFS 及 OS 方面差异也均无统计学意义 [30-31,33-35,37] 。
综上,在新辅助治疗后达到 cCR 或 ncCR 的直肠癌患者治疗中,对于希望保留直肠或避免结肠造口的中低位直肠癌患者, LE 可以作为 TME 的替代方案之一。 LE 可实现肿瘤全层整块切除,并留出足够的切缘,甚至包括切除邻近的直肠周围系膜。这使得 LE 可作为判定新辅助治疗后局部肿瘤是否残留的理想工具,能精准指导后续治疗与随访决策 [37] 。
推荐意见 2 :对于新辅助治疗后达到 cCR 或 ncCR 的直肠癌患者,推荐根据肿瘤退缩程度、患者肛门功能基线水平及心理承受能力来进行后续临床决策,通过多学科协作团队( multidisciplinary team , MDT )判断是否进行 LE 。(证据等级: A ;推荐等级:强推荐 97.79% ,弱推荐 2.21% )
推荐说明
LE 的开展条件与适用人群标准应与 W&W 策略的标准保持一致 [45] 。实施 LE 的中心必须配备完整的 MDT 团队,涵盖结直肠外科、消化内科、肿瘤内科、放疗科、病理科及影像科专家。此外,还需满足三项核心条件,即具备专业的诊疗与随访能力、建立顺畅的医患沟通与共同决策机制以及确保患者对 LE 的潜在风险与获益(如肛门功能影响、发生并发症的可能性及可能需要追加手术等)有充分知情。
肿瘤退缩程度的评估需依靠多模态综合评价体系,包括高分辨率磁共振、直肠腔内超声、内镜评估与活检、肛门指诊以及肿瘤标志物检测。研究显示,新辅助放化疗后,肿瘤是否达到完全或部分退缩,与患者的 DFS 密切相关 [44] 。在生理功能保留方面, W&W 策略具有明显优势。有研究显示,采取 W&W 策略的患者,在肛门静息压、最大收缩力、护垫使用情况及排便障碍发生率等方面均优于 LE 组;但 W&W 策略下患者长期处于 “带瘤生存”状态,可能带来心理负担,部分患者出现抑郁情绪;相比之下, LE 组患者则更多因术后恢复过程中的功能损伤而产生心理压力 [45] 。因此,在制定个体化治疗方案时,除客观评估肿瘤学反应和肛门功能基线外,还需特别重视患者的心理状态与承受能力 [46-49] 。
(一)评估 cCR 的最佳时机
推荐意见 3 :对于 cCR 的评估时机,初次评估时间宜在治疗后 12 周内完成,建议长程放疗结束后 8~12 周,短程放疗结束后或单纯药物治疗结束后 4~6 周进行初次评估。(证据等级: A ;推荐等级:强推荐 89.71% ,弱推荐 10.29% )
推荐说明
肿瘤对新辅助治疗的反应是一个动态演变的过程,其疗效评估受多重复杂因素的影响。一方面,肿瘤的固有特征(如大小、位置、组织学类型、病理及生物学行为)直接决定治疗敏感性;另一方面,治疗周期、强度以及与最终治疗策略(如 W&W 、 LE 或 TME )之间的间隔时间,也显著影响到疗效评估 [46] 。这些因素的交互作用,使得临床难以确立统一的 cCR 评估时间标准。尤其在出现 ncCR 时,是否应延长观察期再决定手术方式,已成为临床决策中常见的难点。
目前,评估 cCR 的最佳时机,在很大程度上取决于新辅助治疗方案和临床试验设计目的。一篇 Meta 分析纳入了 11 项研究的 602 例患者,将 cT3~4 期与 cT1~2 期患者进行比较后发现,较晚的 cT 分期有较差的治疗反应和较高的局部再生率 [47] 。在 STAR - TREC 研究中,无论患者接受长程放疗或短程放疗,都会在放疗开始后的第 11~13 周和第 16~20 周这两个关键时间点,进行系统性疗效评估,以决定后续的治疗方案 [48] 。在一项荷兰结直肠外科对 1 593 例患者的数据统计分析显示,患者在 nCRT 治疗后 10~16 周达到 pCR 的峰值 [49] 。在不同的试验中, TNT 的治疗时间有很大的差异,因此, TNT 的出现使 cCR 的评估变得更加复杂。在一项 Ⅱ 期临床试验中,患者在进行标准 CRT 治疗后,又接受了 2 、 4 、 6 个周期的 FOLFOX 方案(奥沙利铂 + 氟尿嘧啶 + 亚叶酸钙)化疗,随后又分别在 CRT 结束后 6 、 11 、 15 、 19 周接受了手术,显示 pCR 率分别为 18% 、 25% 、 30% 和 38% [50] 。这些差异是否可以用强化化疗或手术前较长的间隔时间来解释,目前还不确定。
尽管这些研究提示治疗时序对预后具有显著影响,但二次评估的最佳时间窗口仍缺乏共识,专家组结合该领域国内外指南全面衡量后,建议初次评估时间宜在治疗后 12 周内完成,长程放疗结束后 8~12 周、短程放疗或单纯药物治疗结束后 4~6 周进行初次评估 [2-4,45,51-52] 。同时,应该重视动态监测的重要性,根据个体情况适当延长观察期;对治疗反应欠佳者及时转为手术,可显著改善预后,而延迟评估可能使潜在敏感患者错失器官保留机会。
(二)新辅助治疗后的疗效评估分级
推荐意见 4 :对于新辅助治疗后的直肠癌患者,初始评估应优先采用直肠增强磁共振成像判断 T 分期与淋巴结转移情况,同时需结合直肠指检、内镜、超声内镜及肿瘤标志物检测进行动态监测分级。(证据等级: A ;推荐等级:强推荐 97.06% ,弱推荐 2.94% )
推荐说明
根据现有研究证据与临床实践指南,直肠癌新辅助治疗后疗效评估需整合影像学、临床检查及生物学指标进行综合判断 [2,4,17,53] 。影像学评估中,超声内镜( endoscopic ultrasound , EUS )和直肠磁共振成像( magnetic resonance imaging , MRI )是评估肿瘤浸润深度( T 分期)的核心手段,其中 MRI 在显示直肠系膜浸润范围及盆腔淋巴结转移方面,具有显著优势(总体准确性达 91.7% ),术前尽可能行 PET - CT 检查以明确病灶局部和淋巴结代谢情况。必要时可行肠镜活检或直肠穿刺活检。
对于 cCR 或 ncCR 患者的诊断,需符合多维度标准(表 2 ) [45,54-55] : cCR 需满足直肠指诊( digital rectal examination , DRE )无明确肿物, MRI 显示肿瘤显著缩小或仅存纤维化(扩散加权成像信号受限),内镜见扁平白色瘢痕且无溃疡或结节,血清癌胚抗原( carcinoembryonic antigen , CEA )正常; ncCR 则表现为直肠指诊黏膜轻度异常, MRI 显示残留纤维化伴形态不均,内镜可见浅表溃疡或瘢痕红斑, CEA 异常;不符合上述标准者视为反应不佳,需及时调整治疗方案。

内镜下组织活检因存在高达 30% 的假阴性率(主要由于微小残留病灶),其在 cCR 或 ncCR 评估中价值有限;该检查仅适用于评估黏膜可疑病灶,且阴性结果无法排除深层肿瘤残留。若对 ncCR 患者实施活检,且结果为阴性,建议延长观察至 6~12 周后,通过重复 MRI 、内镜、 EUS 、 CEA 检测、 PET - CT 及循环肿瘤 DNA ( circulating tumor DNA , ctDNA )的动态观察进行多维度评估,并结合治疗反应,动态调整后续策略。
(一) LE 的适应证和禁忌证
推荐意见 5 :对于新辅助治疗后达到 cCR 或 ncCR,且符合以下条件的直肠癌患者,可推荐行LE:原发肿瘤位于直肠中下段(肿瘤下缘距肛缘≤10 cm )、临床分期为 cT1~3N0M0 。实施前须经 MDT 综合评估手术可行性,充分尊重患者意愿,并排除相关禁忌证。(证据等级: B ;强推荐 75.74% ,弱推荐 24.26% )
推荐说明
LE 的实施需通过 MDT 讨论,综合评估肿瘤退缩质量、患者意愿及手术风险。适应证包括:( 1 )接受新辅助治疗的直肠癌患者,且影像学及临床检查后达到 cCR 或 ncCR 标准(表 2 );( 2 )原发肿瘤位于直肠中下段(肿瘤下缘距肛缘 ≤10 cm ),临床分期为 cT1~3N0M0 ,肿瘤直径 ≤4 cm 或未超过 40% 直肠环周;( 3 )强烈保肛意愿,拒绝或无法耐受根治性手术;( 4 )无高危病理特征(如伴有低分化腺癌、印戒细胞癌或黏液腺癌成分)者;( 5 )高龄、合并严重心肺疾病等高危患者,需个体化评估手术获益。
器官保留手术的风险显著超过潜在获益,并存在以下情况者,一般不予推荐。绝对禁忌证主要包括:( 1 )肿瘤生物学行为极差:如病理证实为低分化腺癌、印戒细胞癌或黏液腺癌等类型;或在治疗期间出现明确的疾病进展;( 2 )无法实现根治性或安全切除:新辅助治疗前影像学评估肿瘤已侵犯至固有肌层以外周围器官( cT4b 期)或盆腔侧壁;技术上预测无法实现 R 0 切除;预估手术将必然导致严重的肛门功能障碍(如失禁)或肠道狭窄;( 3 )患者无法耐受手术:患者本身患有严重的心肺等系统性疾病,全身状况无法耐受任何计划性手术及麻醉。
存在以下情况者(指相对禁忌证)需要 MDT 团队进行审慎和深入地评估,与患者充分沟通额外风险后,方可考虑手术:( 1 )预测 LE 后可能存在切缘阳性或管腔狭窄者,如新辅助治疗后残余病灶范围超过 2 cm ;( 2 )超声内镜提示肿瘤残留、固有肌层可疑受累;( 3 )对于已选择 W&W 策略后出现局部再发的患者,再次选择 LE 也需极其慎重,因其通常提示更强的肿瘤侵袭性;( 4 )评估存在不确定性:临床评估处于 ncCR 的灰色地带,或肿瘤位置特殊(如极低位),对保留肛门功能本身构成技术挑战 [56-60] ;( 5 )对于新辅助治疗后达到临床显著缓解( cCR 或 ncCR )的初始 cT4a 或 cN1 、侧方淋巴结或腹股沟淋巴结怀疑转移(可清扫)者, LE 作为可行的器官保留策略仍需更多文献研究支持 [61-62] 。
(二) LE 的手术方式
推荐意见 6 : LE 推荐应用经肛门内镜手术、经肛门切除术以及经肛消化内镜超级微创切除手术等术式,应根据患者的个体化病变特征来具体选择。(证据等级: B ;推荐等级:强推荐 87.50% ,弱推荐 12.50% )
推荐说明
LE 可采用经肛门切除术( transanal excision , TAE )、经肛门内镜手术( transanal endoscopic surgery , TES )和经肛门消化内镜超级微创切除术( super minimally invasive resection , SMIR ),术式选择取决于肿瘤位置、外科医生和消化内镜医生的专业技术、医院设备和患者意愿等。
1.TAE :是治疗低位直肠肿瘤最常用的术式之一,尤其适用于距离肛缘 5 cm 以内、病灶直径较小的患者。该术式凭借其操作方便、经济有效、创伤小、恢复快及能保留肛门功能等优点,已成为符合特定条件患者的首选。
2.TES :是随着腔镜技术发展起来的,可采用此技术进行经肛门直肠癌切除术,有 3 种平台可供选择,包括经肛门内镜显微手术( transanal endoscopic microsurgery , TEM )、经肛门微创手术( transanal minimally invasive surgery , TAMIS )和机器人经肛门微创手术( robotic TAMIS )。与 TAE 相比, TES 更易观察、显露和到达更高病变部位。有文献报道, TES 的标本破碎率、切缘阳性率和局部复发率均低于 TAE [63] 。
3.SMIR :包括内镜下全层切除术( endoscopic full - thickness resection , EFTR )和超级微创阶梯式全层切除术( stepwise - full thickness SMIR , sft - SMIR ) [64] 。 SMIR 的实施是消化内镜经肛门进入后,通过黏膜下注射和牵引技术将直肠管壁 5 层结构进行依次分层,后根据肿瘤的位置与治疗需求,开展黏膜层 - 黏膜下层 - 固有肌层 - 外膜 - 壁外组织的全层切除手术,这是一种混合黏膜下剥离术( endoscopic submucosal dissection , ESD )和 EFTR 的术式 [65-68] 。
(三)手术体位
与传统直肠癌手术的体位并不完全相同,通常 LE 的手术体位摆放是以病变旋转至 3~9 点位为目的,根据肿瘤的位置来具体确定是采用截石位、俯卧折刀位、左侧卧位或右侧卧位。此区域是进行切除和缝合操作的最佳视野,最符合人体工程学 [20] 。
(四)手术平台的建立
TEM 采用经肛专用腔镜平台,常规扩开肛门后置入平台。 TAMIS 常采用 SILS Port 和 GelPOINT Path 平台,其中 GelPOINT Path 平台可能更为合适。通常扩肛至 4 指,置入肛门微创操作平台,连接 CO 2 建立气腔,如果采用恒压气腹机可能会更好。维持气腔压力在 8~12 mmHg ( 1 mmHg=0.133 kPa ),置入腔镜或机器人专用 Trocar 。若采用达芬奇机器人辅助手术,将机器人置于患者一侧,置入机器人镜头、 1 号臂和 2 号臂。如有操作需要,可另外置入一个 12 mm Trocar 以供助手使用 [20] 。
(五)病变的定位
术前需要对病变的位置和范围进行准确评估,这是 LE 达到 R 0 切除的前提。术前需要做到与影像科和消化内科等多学科专家进行充分沟通,并与基线检查相对比,清楚地标记手术切除范围。对于 cCR 患者,仅残留异常的黏膜,术前要对缩小为小瘢痕或溃疡的病灶进行标记,以进行准确的识别和定位 [20] 。
(六) LE 切除标准及注意事项
推荐意见 7 :不同术式的 LE 实施中,推荐根据不同的器械特点与肿瘤特征进行精准的水平与垂直切缘控制。一般建议切缘为距离肿瘤(或瘢痕)周边 0.5~1.0 cm ,病灶位于肛直肠环以上应达到肠壁全层,病灶位于肛直肠环以下应注意保护外括约肌,避免术后肛门失禁。(证据等级: B ;推荐等级:强推荐 84.56% ,弱推荐 15.44% )
推荐说明
1. 外科 LE :直肠癌新辅助治疗后,在 LE 术中如何保证安全切缘目前无定论。通常应用能量器械沿肿瘤(或瘢痕)周边 0.5~1.0 cm 标记切除范围 [27,32,69-70] 。从一处垂直切开黏膜,直至全层,以见到直肠壁外组织为止,全层切除病变,标本以带有少量壁外组织为佳,以便病理评估 [71-72] 。术中送冰冻病理检查,可准确评估切缘是否有肿瘤细胞残留。下段直肠周围血供丰富,切除过程中可能出血,合理应用能量器械如双极电凝或超声刀等,可有效减少创面出血,以保持术野干净、解剖层次清晰。在对直肠前壁肿物切除过程中,注意保护尿道(阴道)后壁。直肠壁的缺损可采用可吸收缝线横向连续缝合。若创面连续缝合时常导致张力不均,术后缝线撕脱风险较大,必要时可采取间断缝合方式等方法处理,避免肠腔狭窄。对于创面较大和缝合张力高的患者,建议肠腔内放置引流,术后常规冲洗。
2.sft - SMIR [73] :经肛内镜下沿肿瘤(或瘢痕)周边应用电刀标记切除范围,标记点距离肿瘤 0.5~1.0 cm ;标记点外 0.5 cm 进行黏膜下注射,环周切开黏膜层,黏膜抬举区实施 ESD ,至黏膜抬举与非抬举区的交界处(即肿瘤旁 0.5~1.0 cm )实施全层切除。这种术式的优势在于:( 1 )通过黏膜下注射定位肿瘤部位:抬举区与非抬举区的分界即是退缩后肿瘤的边界,此处需要进行全层精准切除;抬举区扩大切除保证水平切缘阴性结果;( 2 )封闭技术:通过阶梯式切除,保留部分固有肌层,应用肌层对肌层封闭技术,解决全层切除后大面积缺损难以封闭的问题,封闭期间可应用牵引技术辅助;( 3 )无瘤化牵引系统:创新性 “组织夹 - 橡皮圈 ”牵引装置将病灶隔离于消化管腔内,严格遵循肿瘤外科的无瘤操作原则 [74] 。
LE 术后并发症的发生与肿瘤位置、手术方式及新辅助治疗后的组织反应密切相关,整体发生率为 2.5%~62.3% ,可依据发生时间分为术中并发症、术后早期并发症与远期并发症(手术 1 个月后) [32,61,75-79] 。全面认识并发症类型、加强术前评估及术中术后风险控制,并充分告知患者相关风险,是保障治疗安全的关键。
1. 术中并发症:主要包括出血与周围脏器损伤。新辅助放疗常导致局部组织纤维化、质地变脆和血管弹性下降,术中更易损伤直肠周围血管(如直肠中动脉分支),尤其在经肛门术式视野受限的情况下,出血风险进一步升高。新辅助治疗导致肠管受到放射性损伤,组织水肿和愈合能力减弱,会增加手术难度及术中损伤概率。腹膜反折以下直肠缺乏浆膜层,手术导致穿孔后可被周围组织包裹从而避免导致弥漫性腹膜炎;病变位于中段直肠,存在 LE 导致弥漫性腹膜炎风险,应做到术前精准定位、术中谨慎操作、术后早发现早处理(强化抗感染治疗、腹腔冲洗引流、粪便转流性造口术等)。
在处理直肠前壁病变时,可能损伤尿道、前列腺或阴道后壁。如发生直肠阴道瘘,可行粪便转流性造口术,防止粪便污染创面;如瘘口愈合困难,可在局部控制感染后(一般 3~6 个月)选择行修补术;如损伤尿道,应及时留置 Foley 导尿管和修补缝合,必要时行暂时性膀胱造瘘术。此外,靠近肛管的手术操作也可能暂时性影响肛门括约肌功能,导致术后暂时性肛门失禁,但多数在术后 2 周至数月内恢复 [80-83] 。对于免疫治疗后导致免疫性肠炎较重、病灶位于直肠前壁、瘢痕较大的患者,如直肠阴道瘘发生可能性大,可行预防性造口术。
2. 术后早期并发症:以创面相关问题为主,包括肛周疼痛、肠壁切口裂开和肠壁切口感染等,大多数并发症为 Clavien - Dindo Ⅰ~Ⅱ 级,经保守治疗后可缓解 [79] 。
肛周疼痛可采用阶梯化管理,包括非甾体抗炎药或局部镇痛药物,以改善患者术后恢复体验。由于放疗和(或)免疫治疗后组织修复能力下降,加之手术创面持续暴露于肠腔菌群环境,易出现切口愈合不良、裂开、感染或继发出血。为降低感染风险,术后常需予以预防性抗感染治疗。针对术后肠壁切口裂开,可以采用经肛双套管灌洗负压引流及经肛稀释碘伏溶液冲洗或高锰酸钾溶液坐浴等措施 [61] 。对于免疫性肠炎较重患者,可予激素、局部冲洗和全身抗炎治疗,加快切口愈合。对于是否闭合创面,也有研究显示,直肠肿瘤 LE 后闭合组与未闭合组在总体并发症发生率、局部感染、出血及再干预率方面差异无统计学意义 [84] 。创面裂开继发肛周脓肿形成,临床表现为 “局部红肿 - 全身中毒 ”的感染进展模式,需进一步积极干预,包括禁食、局部引流、甚至行粪便转流性造口。因此,在术后 30 d 的关键窗口期内应加强随访,对出现创面裂开伴感染进展者,应即刻启动上述阶梯式抗感染治疗 [78] 。
3. 术后远期并发症: LE 术后重度 LARS 发生率为 5.4%~10.5% [61,78,85] ,显著优于低位直肠癌 TME 术后 60%~80% 的发生率 [86-87] ;且大部分患者通过积极的提肛锻炼及排便反射训练,肛门功能可逐步恢复至术前水平。部分 LE 患者可能出现排尿障碍,如尿潴留,尤其多见于合并前列腺疾病的男性患者,可予以导尿及相应药物治疗 [80-81] 。通过有意识的盆底肌训练及夹闭尿管训练,膀胱可加速恢复自主排尿。性功能障碍亦有报道,需在术前充分告知,必要时进行专科干预。此外,术后瘢痕愈合可能引起肠腔狭窄,术前准确地评估预防是关键措施,对轻度狭窄者可尝试内镜下球囊扩张,严重狭窄或反复扩张无效时,则可能需行造口以缓解梗阻 [88] 。
综上, LE 术后并发症虽多数可控,但其类型多样、发生机制复杂。临床中应重视术前评估、术中精细操作和术后密切监测,并通过完善的患者沟通,使其充分理解手术获益与潜在风险,共同制定个体化手术与康复策略。
随访监测策略方案需包括肿瘤学疗效和生活质量与肠道功能两项随访内容,同时根据患者的实际情况进行动态调整,这既有效确保了肿瘤学的安全性,又实现了对患者生活质量的持续关注,充分体现了 LE 器官保留策略中疗效与功能并重的核心价值。
(一) LE 术后病理评价与后续诊疗决策
推荐意见 8 :推荐根据 LE 后病理分期评估治愈情况与追加手术策略;无高危因素 ypT0~1 期患者,完整切除后判定治愈并规范随访;而具有高危特征者或者 ypT2+ 患者推荐 TME (术后 8 周内实施)或辅助治疗,复发时需挽救手术。(证据等级: B ;推荐等级:强推荐 84.56% ,弱推荐 15.44% )
推荐说明
对于 LE 术后的病理评价,应综合术后病理分期及组织学特征进行综合分析。
良好的组织学特征包括: ypT 分期小于或等于 ypT1 、切缘阴性、肿瘤分化为中到高分化、无淋巴结和血管及神经侵犯。尽管 ypT1 直肠癌患者淋巴结转移风险不可忽视,但 nCRT 后行 LE 患者的肿瘤学结局与根治性手术相当,故对于大多数此类保肛意愿强烈的患者, LE 后可不追加进一步治疗,但须密切监测随访,及早发现并处理局部复发或远处转移的特殊情况 [61,89] 。
高危组织学特征包括: T 分期大于 ypT1 、切缘阳性、肿瘤为低分化或有印戒细胞癌或黏液腺癌成分、有淋巴结和血管或神经侵犯以及肿瘤出芽者,此类患者的局部复发率显著增加,建议追加行直肠癌根治性手术 [90-92] ;若存在手术禁忌或患者拒绝再次手术治疗,可以追加辅助治疗。对于 ypT2+ 且无高危因素、切缘阴性及保肛意愿强烈的低位直肠癌患者,行追加腹会阴联合切除术( abdominoperineal resection , APR )应谨慎考虑。
另外,术后辅助治疗不能完全消除直肠系膜内的微转移或切除区域的残留病变。一篇 Meta 分析纳入了 73 项观察性研究, LE 后补充 TME 或补充 CRT 后,低风险 pT1 期肿瘤未发生局部复发;高危 pT1 期肿瘤的局部复发率为( CRT 组 3.9% 比 TME 组 4.1% ); pT2 期肿瘤的局部复发率( CRT 组 14.7% 比 TME 组 4.0% );两组 pT1~2 期直肠癌的远处转移率相似( 6% 比 6% ) [93] 。对于 LE 术后复发的患者,需行挽救性手术。
LE 后盆腔解剖困难(直肠壁缺损及直肠系膜纤维化愈合)可能导致挽救性 TME 不完整的直肠系膜切除,并增加手术穿孔、感染等并发症及肿瘤播散的风险 [93-96] 。系统评价和荟萃分析表明, LE 后再次行 TME 手术不完整直肠系膜切除率显著高于初次 TME 手术,甚至有 25%~40% 的患者在 LE 后追加手术时选择了 APR 术式 [95,97-98] 。另一方面,在纳入接受 TES 及新辅助化疗的患者后,多数研究认为, LE 后追加挽救性 TME 与直接选择 TME 相比,并不增加肿瘤学结局风险 [99-101] 。 GRECCAR - 2 试验中, LE 、 TME 及 LE 后追加挽救性 TME ,三者术后的并发症发生率分别为 29% 、 38% 和 78% ,且严重并发症( Clavien - Dindo Ⅲ~Ⅴ 级,包括盆腔脓肿、腹膜炎、小肠梗阻和结肠缺血等)发生率分别为 12% 、 22% 和 46% ,但三者肿瘤学结局(局部复发率、远处转移率和 3 年 OS )无明显差异 [27] 。
(二)肿瘤学疗效的随访
推荐意见 9 :推荐对接受 LE 器官保留策略的直肠癌患者实施密切随访,以早期识别局部复发或远处转移并启动挽救性治疗。(证据等级: A ;推荐等级:强推荐 95.59% ,弱推荐 4.41% )
推荐说明
LE 器官保留策略的随访与直肠癌根治术的随访内容大致相同,但前者的随访更重要,且意义更大,因为器官保留策略的随访本身即为治疗的一部分。由于局部复发多集中于术后 3 年内(约 80% 发生于该时段),推荐在前 3 年实施强化监测:术后 1~2 年每 3 个月行血清 CEA 和 CA19 - 9 、内镜及直肠 MRI 检查,第 3 年调整为每 6 个月;直肠指诊需在术后 1~3 年每 3 个月检测一次,第 4~5 年改为半年一次;胸腹盆部 CT 建议术后 1 年每 6 个月、 2~5 年每年一次 [102-105] 。尽管 5 年后局部复发率显著降低,但仍有 5%~8% 的迟发事件(可能为复发或新生原发癌)。因此,术后 5 年以上仍需维持每年 1 次内镜评估,但可适当降低 MRI 或 CT 检查的频率。该分层随访方案通过多模态评估( CEA+ 直肠指诊 + 内镜 +MRI+CT )动态监测肿瘤状态,为早期发现复发或转移及实施挽救性治疗提供关键窗口。
PET - CT 因特异性不足,不作为常规监测手段,推荐用于影像学疑似复发、但常规检查无法确诊的疑难病例。肿瘤液体活检技术(如 ctDNA 、循环肿瘤细胞等的动态监测)能够较早发现治疗过程中的细微变化,在预测肿瘤复发转移中具有一定的价值,但据此进行疗效预测并制定治疗决策,尚有待进一步验证 [5] 。
(三)生活质量与肠道功能的随访
在器官保留策略的随访体系中,对患者生活质量( quality of life , QOL )与功能结局的系统性评估具有与肿瘤学疗效同等重要的临床价值。为实现标准化评估,推荐联合采用 EORTC QLQ - C30 量表进行基础生活质量评估,其涵盖生理、角色、社会等 5 大功能维度;同时,配合 QLQ - CR29 量表专项监测肠道功能(如排便失禁和排便频率)、泌尿症状及性功能等特定问题域 [106-108] 。
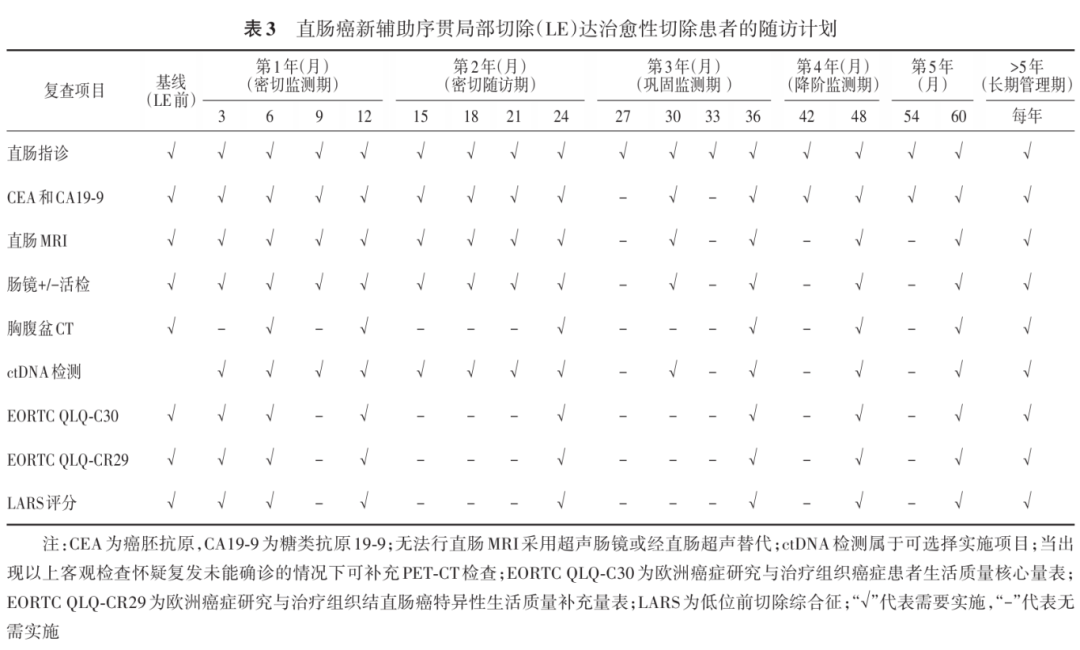
肛门直肠功能评估应采用经过多中心、国际验证的 LARS 为核心的标准化流程,其诊断效能显著优于传统评分工具 [109-110] 。此问卷专门用于量化评估直肠癌患者在接受保肛手术后所面临的肠道功能紊乱严重程度,通过评估患者排便失禁、排便急迫感、排便频率增加以及排气排便辨别障碍等症状,将肠道功能状态分为无 LARS ( 0~20 分)、轻度 LARS ( 21~29 分)和重度 LARS ( 30~42 分) 3 个等级,从而为临床医生客观评估手术对患者生活质量的影响及制定相应管理策略提供关键依据 [40,110] 。所有评估应在基线期及治疗后第 3 、 6 、 12 、 24 、 36 、 48 和 60 个月等固定时间节点同步实施,以实现疗效与功能的动态关联分析(表 3 )。
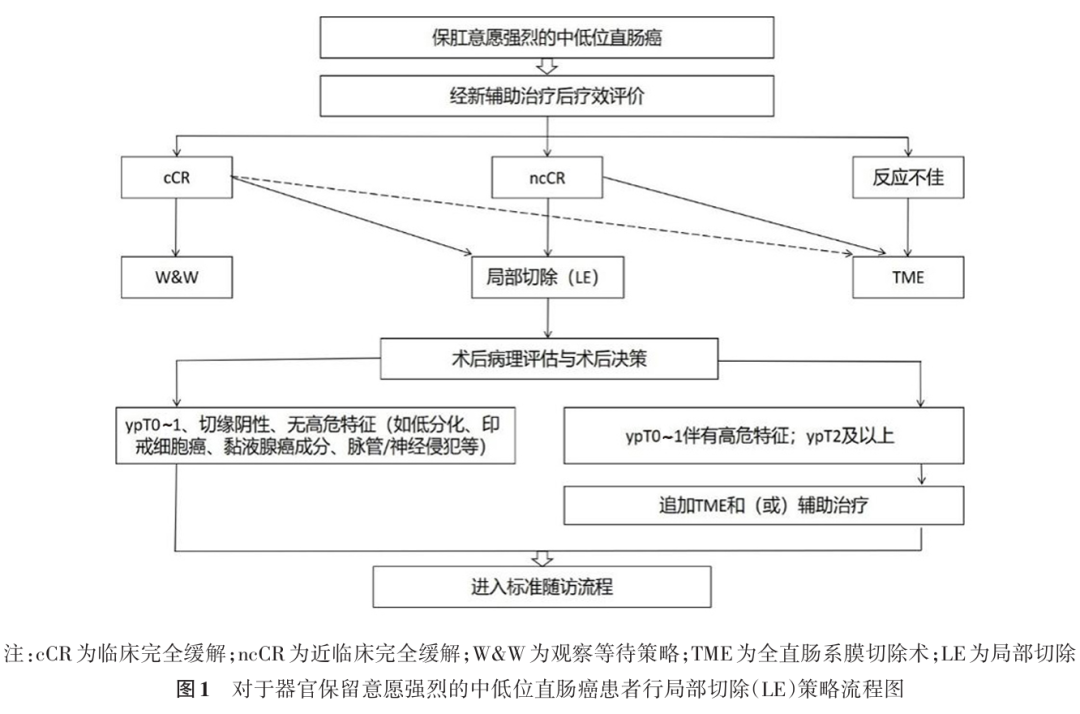
本共识系统阐述了直肠癌新辅助治疗达 cCR 或 ncCR 后 LE 的核心规范,强调 LE 作为重要器官保留策略,在 MDT 精准筛选与管理下,能有效平衡肿瘤控制与功能保护。对于器官保留意愿强烈的中低位直肠癌患者行 LE 策略流程图见图 1 。展望未来,随着治疗模式优化、手术技术创新及生物标志物研究的深入,直肠癌器官保留策略将持续发展,旨在不断提升治疗效果与患者生活质量,使更多患者获益。

《直肠癌新辅助治疗达临床完全缓解或近临床完全缓解后局部切除策略专家共识( 2026 版)》编审专家组成员名单
专家组组长: 张忠涛(首都医科大学附属北京友谊医院)、杜晓辉(解放军总医院第一医学中心)、令狐恩强(解放军总医院第一医学中心)、张朝军(解放军总医院第一医学中心)、池畔(福建医科大学附属协和医院)、姚宏伟(首都医科大学附属北京友谊医院)、林国乐(北京协和医院)、康亮(中山大学附属第六医院)、黄颖(福建医科大学附属协和医院)
执笔专家: 晏阳(解放军总医院第一医学中心)、陈倩倩(解放军总医院第一医学中心)、邹贵军(解放军总医院第一医学中心)、袁新普(解放军总医院第一医学中心)、王琼(解放军总医院第一医学中心)、朱晓亮(兰州大学第一医院)、左歆烨(解放军总医院第一医学中心)、李珂雨(解放军总医院第一医学中心)、王思竣(解放军总医院第一医学中心)、曹震(解放军总医院第一医学中心)
讨论专家(按姓氏拼音首字母排序): 白成(联勤保障部队第九六七医院)、白飞虎(海南医科大学附属医院)、陈超(解放军总医院第六医学中心)、陈纲(解放军总医院第七医学中心)、曹金恒(内蒙古林业总医院)、陈敬龙(赤峰学院附属医院)、池畔(福建医科大学附属协和医院)、陈倩(华中科技大学同济医学院附属同济医院)、程芮(首都医科大学附属北京友谊医院)、蔡爽(中国医科大学附属第四医院)、陈卫刚(石河子大学第一附属医院)、曹震(解放军总医院第一医学中心)、董正芳(盘锦辽油宝石花医院)、丁克峰(浙江大学附属第二医院)、董明(中国医科大学附属第一医院)、杜时雨(北京中日友好医院)、杜晓辉(解放军总医院第一医学中心)、于珍奇(齐齐哈尔市中医医院)、冯波(上海交通大学医学院附属瑞金医院)、冯佳(联勤保障部队第九八〇医院)、冯林春(解放军总医院第一医学中心)、冯明亮(中国医科大学附属第一医院)、冯勇(中国医科大学附属盛京医院)、顾晋(北京大学肿瘤医院)、郭建阳(宁夏回族自治区人民医院)、弓三东(解放军总医院海南医院)、何国栋(复旦大学附属中山医院)、何恒(济宁医学院附属医院)、胡健聪(中山大学附属第六医院)、韩加刚(首都医科大学附属北京朝阳医院)、洪江龙(安徽医科大学第一附属医院)、黄颖(福建医科大学附属协和医院)、金爱花(延边大学附属医院)、靖昌庆(山东第一医科大学附属省立医院)、季加孚(北京大学肿瘤医院)、姜可伟(北京大学人民医院)、姜雷(兰州大学第一医院)、金晓维(北京大学首钢医院)、贾玉良(皖南医学院第一附属医院)、康亮(中山大学附属第六医院)、李昂(首都医科大学宣武医院)、李滨(桂林医科大学第一附属医院)、刘芳(解放军总医院第一医学中心)、刘刚(解放军总医院第六医学中心)、李光(首都医科大学附属北京朝阳医院)、林国乐(中国医学科学院北京协和医院)、令狐恩强(解放军总医院第一医学中心)、李海洋(解放军总医院第一医学中心)、李佳(联勤保障部队第九八三医院)、林敏(南京医科大学第三附属医院)、李明(北京大学首钢医院)、林谋斌(同济大学附属杨浦医院)、兰平(中山大学附属第六医院)、刘骞(中国医学科学院肿瘤医院)、李群(联勤保障部队第九六〇医院)、李兴(萍乡市人民医院)、李心翔(复旦大学附属肿瘤医院)、刘颖(黑龙江中医药大学附属第一医院)、李勇(广东省人民医院)、卢云(青岛大学附属医院)、连彦军(邢台市中心医院)、梁志海(广西医科大学第一附属医院)、李贞娟(河南省人民医院)、李智杰(哈尔滨医科大学附属第四医院)、李子禹(北京大学肿瘤医院)、马丹(陆军军医大学新桥医院)、马连君(吉林大学中日联谊医院)、孟明明(首都医科大学附属北京世纪坛医院)、秘文婷(南方医科大学南方医院)、孟宪梅(包头医学院第二附属医院)、宁波(重庆医科大学附属第二医院)、普布次仁(西藏军区总医院)、朴美玉(天津医科大学总医院)、戎龙(北京大学第一医院)、史冬涛(苏州大学附属第一医院)、苏惠(解放军总医院第七医学中心)、所剑(吉林大学第一医院)、商亮(山东第一医科大学附属省立医院)、宋武(中山大学附属第一医院)、孙维建(温州医科大学第一附属医院)、苏向前(北京大学肿瘤医院)、唐波(陆军军医大学西南医院)、陶凯雄(华中科技大学同济医学院附属协和医院)、田力(中南大学湘雅三医院)、童卫东(陆军军医大学附属第三医院)、唐潇(四川省阆中市人民医院)、武爱文(北京大学附属肿瘤医院)、宛东(上海市同济大学附属东方医院)、王帆(武汉大学中南医院)、王芳(兰州大学第二医院)、王贵英(河北医科大学第二医院)、万海军(东部战区总医院)、王海屹(解放军总医院第一医学中心)、王钧(空军军医大学第九八六医院)、吴加国(浙江大学医学院附属邵逸夫医院)、韦璐(南京医科大学第二附属医院)、王楠(空军军医大学唐都医院)、王权(吉林大学第一医院)、王晓(沈阳医学院附属中心医院)、王晓辉(解放军总医院第六医学中心)、王迎春(清华大学临床医学院北京清华长庚医院)、王宇菲(天津市第一中心医院)、魏志(山东省第二人民医院)、王征(华中科技大学同济医学院附属协和医院)、王振军(首都医科大学附属北京朝阳医院)、王振宁(中国医科大学附属第一医院)、王自强(四川大学华西医院)、熊德海(重庆大学附属三峡医院)、肖刚(北京医院)、徐杰(新疆维吾尔自治区中医医院)、肖静(辽宁省金秋医院)、许剑民(复旦大学附属中山医院)、徐理茂(成都医学院第三附属医院)、谢睿(江苏省淮安市第一人民医院)、肖毅(中国医学科学院北京协和医院)、姚朝光(河池市人民医院)、杨东杰(中山大学附属第七医院)、姚宏伟(首都医科大学附属北京友谊医院)、杨红伟(新疆兵团第十三师红星医院)、袁静(解放军总医院第一医学中心)、叶颖江(北京大学人民医院)、苑仁杰(深圳市龙岗区第三人民医院)、袁胜春(中国医科大学辽阳市中心医院)、姚炜(北京大学第三医院)、闫伟伟(解放军总医院第五医学中心)、晏勇(绵阳四〇四医院)、杨盈赤(首都医科大学附属北京友谊医院)、张朝军(解放军总医院第一医学中心)、张成(北部战区总医院)、张帆(吉林大学第一医院)、赵贵君(内蒙古自治区人民医院)、钟辉(彭州市人民医院)、周建平(中国医科大学第一附属医院)、郑建勇(空军军医大学西京医院)、张雷(空军特色医学中心)、郑林福(联勤保障部队第九〇〇医院)、郑民华(上海交通大学医学院附属瑞金医院)、张卫(海军军医大学附属第一医院)、张维森(贵州医科大学附属医院)、张筱凤(西湖大学医学院附属杭州市第一人民医院)、周小江(南昌大学第一附属医院)、朱晓亮(兰州大学第一医院)、张晓南(广东省人民医院)、张小茜(山东第二医科大学附属医院)、张悦华(内蒙古鄂尔多斯市中心医院)、张忠涛(首都医科大学附属北京友谊医院)
利益冲突 所有参与讨论制定者均声明不存在利益冲突
滑动阅读参考文献
排版编辑:肿瘤资讯-as











 苏公网安备32059002004080号
苏公网安备32059002004080号


