在精准医疗的宏大版图中,BRAF V600突变作为非小细胞肺癌(NSCLC)的重要驱动基因之一,其治疗格局的演进始终牵动着临床医生的目光。2025年,对于BRAF V600突变 NSCLC的治疗而言是具有里程碑意义的一年。全球三大肿瘤学盛会(ASCO/ESMO/WCLC)接连发布了多项重磅研究,从真实世界的大样本疗效验证,到不良反应(发热)的精细化管理,再到中国注册研究最终生存数据的出炉,为达拉非尼联合曲美替尼(D+T)双靶方案提供了全方位的循证医学证据。
本文将通过梳理2025年三大国际会议的最新发布,深度解析BRAF突变精准方案在中国患者一线治疗的长期生存获益和在真实世界中的优异表现以及依从性提升的最新策略,旨在为临床医生提供一份详实的诊疗策略参考,助力BRAF V600突变NSCLC患者实现更长生存、更优生活。
ESMO 2025:中国注册研究最终分析重磅发布,一线治疗PFS突破22个月
2025年ESMO年会正式公布了D+T中国肺癌注册研究最终分析数据1。该项单臂、开放标签、多中心II期研究共纳入40例中国患者。入组标准包括:年龄≥18岁,确诊为BRAF V600突变IV期NSCLC,既往接受过≤3线全身治疗(包括含铂化疗、免疫治疗或EGFR/ALK抑制剂)或未经治疗的初治患者。
患者接受达拉非尼 150 mg BID + 曲美替尼 2 mg QD 口服治疗,直至疾病进展、毒性不可耐受或其他停药标准。主要终点为独立评审委员会(IRC)评估的客观缓解率(ORR),次要终点包括研究者评估的ORR、无进展生存期(PFS)、缓解持续时间(DoR)、总生存期(OS)及安全性等。数据截止日期为2024年11月7日。
在全分析集(FAS,N=40)中,IRC评估的ORR达到75.0% (95% CI: 58.8, 87.3)。值得注意的是,在一线治疗(1L,N=22)亚组中,双靶方案展现了极高的肿瘤缓解深度。结果显示,IRC评估的ORR高达90.9% (95% CI: 70.8, 98.9)。研究者评估的ORR更是达到了95.5%。一线治疗组的疾病控制率(DCR)达到了100%(表1)。
表1 根据中心独立评估和当地评估(采用RECIST 1.1标准)的ORR(全分析集)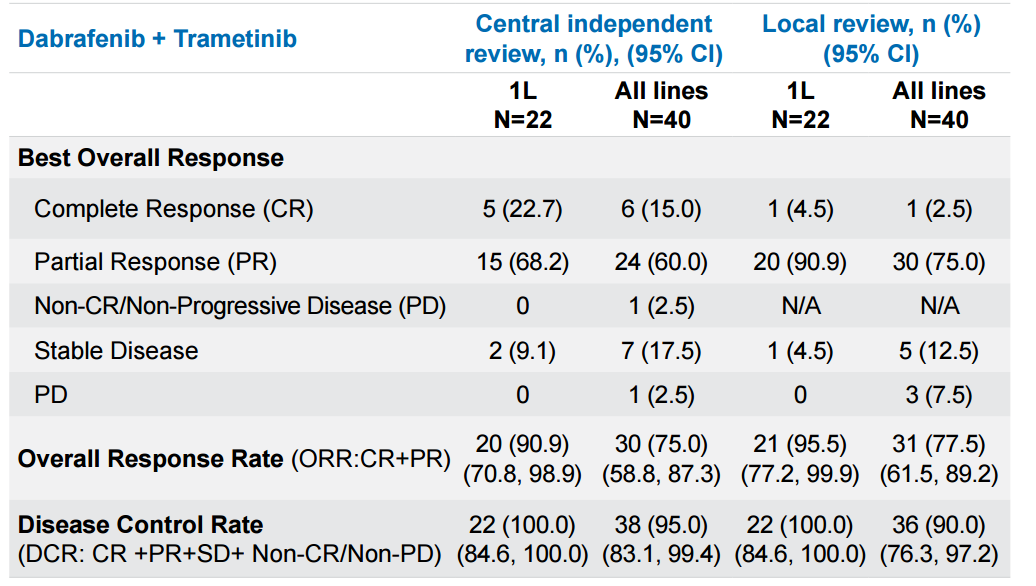
最终分析显示了双靶方案带来的持久生存获益,尤其是一线治疗人群的数据令人振奋。研究数据显示,一线治疗组的中位无进展生存期(PFS)达到了22.1个月 (95% CI: 10.2, 38.5),显著优于全人群的13.9个月。全人群的中位总生存期(OS)为25.3个月 (95% CI: 16.2, NE)。
一线治疗组的中位OS尚未达到(NE) (95% CI: 14.7, NE),提示预后极佳。一线治疗组的48个月(4年)OS率高达52.1%(表2)。这意味着,接受D+T一线治疗的中国患者中,超过一半跨越了4年生存大关。
表2 研究者评估的PFS、DoR和OS(全分析集)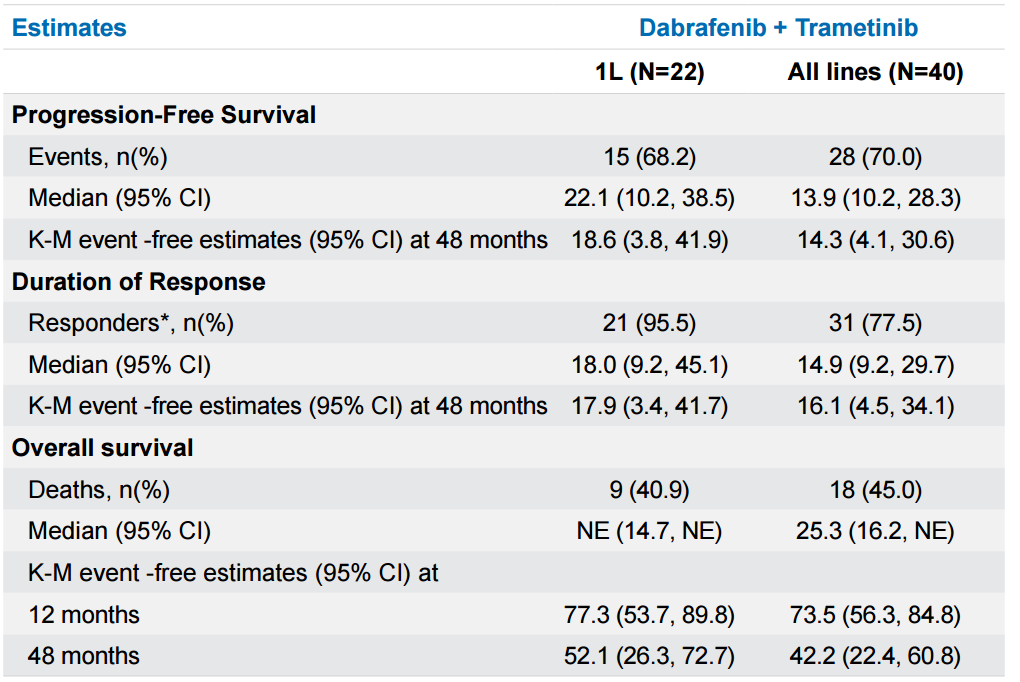
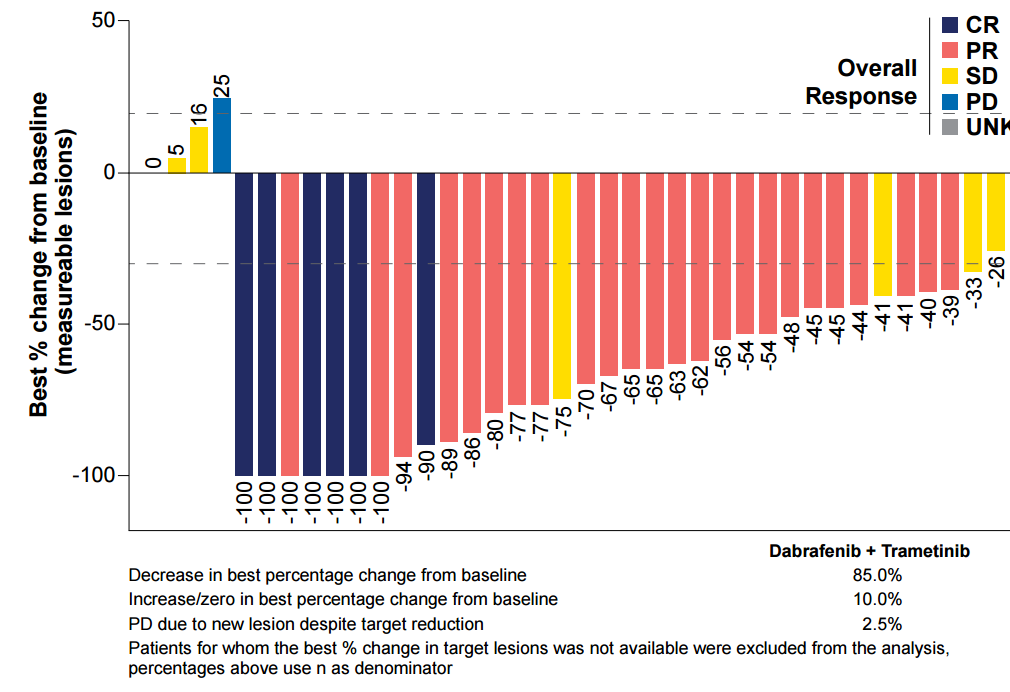
此外,瀑布图数据显示,在全人群中,85.0%的患者经中心影像审查确认靶病灶较基线缩小,其中6例(15.0%)达到完全缓解(CR)(图1)。这一数据充分体现了双靶方案的缩瘤能力,对于伴有肿瘤负荷相关症状的患者而言,这意味着生活质量的改善。
整体安全性特征与全球注册研究一致,未发现新的安全信号。92.5%的患者发生了治疗相关不良事件(TRAEs)。最常见的TRAEs包括发热(45.0%)、AST升高(40.0%)、贫血(37.5%)和中性粒细胞计数降低(35.0%)。
≥3级TRAE发生率为45.0%。虽然比例不低,但通过剂量调整或暂停给药多可管理。因TRAE导致剂量调整或中断的比例为62.5%,导致永久停药的仅为12.5%(表3)。这表明对于D+T常见的治疗相关的不良反应,可以通过积极的临床管理确保患者继续接受治疗。
表3 不良事件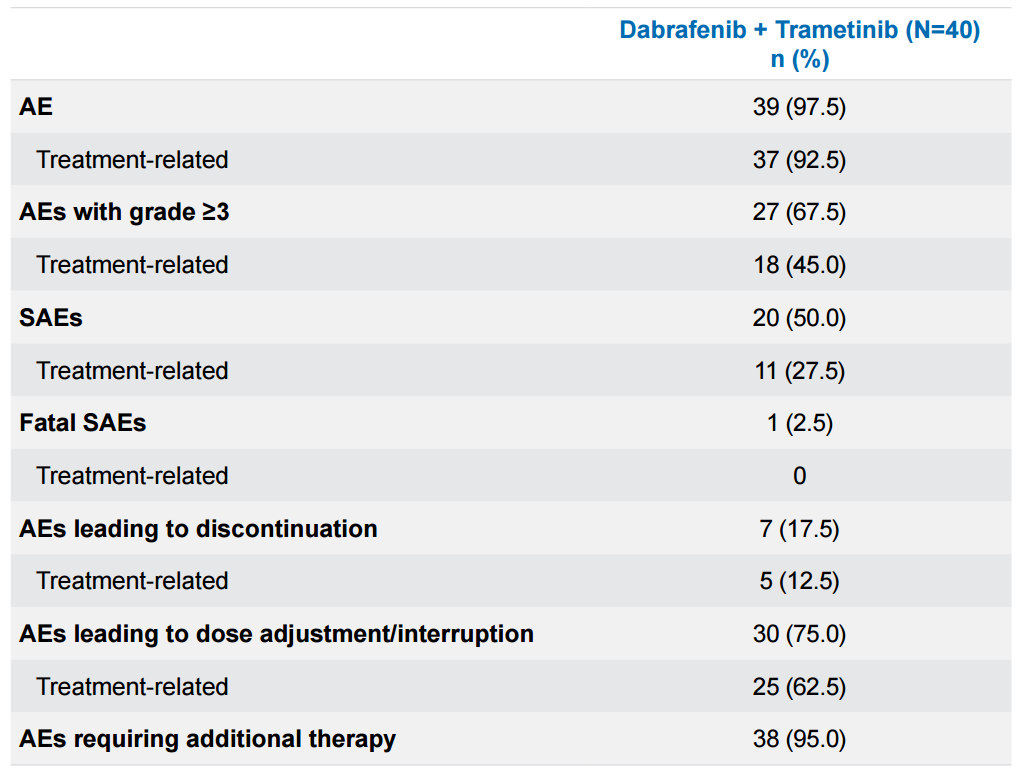
本次最终分析数据力证达拉非尼联合曲美替尼在中国BRAF V600突变晚期NSCLC患者中的强劲疗效。数据清晰地展示了“一线治疗”与“后线治疗”的获益差距。一线治疗组的中位PFS(22.1个月 vs 13.9个月)和4年OS率(52.1% vs 42.2%)均显著优于全人群平均水平。这提示临床医生,对于初诊晚期NSCLC患者,基线全面的基因检测(包含BRAF V600)至关重要;一旦检出突变,双靶方案可作为一线治疗的首选方案。
WCLC 2025:中国大规模真实世界研究力证D+T疗效
2025 WCLC大会发表了一项目前针对BRAF突变 NSCLC患者样本量最大的真实世界研究,收集了上海市肺科医院142例BRAF 突变NSCLC患者病例资料并进行回顾性分析,旨在为BRAF突变NSCLC 治疗策略的制定提供参考2。
纳入患者中初诊时94.0%的患者突变类型为BRAF V600。此外,36.6%的患者存在胸外转移(以胸膜、骨骼、脑部和肾上腺等部位为主)。在治疗方面,D+T(33.1%)和免疫联合化疗(ICT)(21.1%)是患者最常见的一线治疗方案,其次为化疗(19.0%)和主要以免疫为基础的其它疗法(10.6%)。
研究结果显示,D+T组患者中位真实世界无进展生存期(rwPFS)达32.5个月,明显优于ICT组的 13.3个月(P = 0.004)和单纯化疗组的9.7个月(P < 0.001),且在数值上优于其它疗法组的12.6个月。D+T、其它疗法、ICT和单纯化疗组的24个月 PFS率依次为59.7%、45.7%、29.0%和16.4%。且在BRAF V600突变亚组中,D+T组的疗效获益仍保持一致。
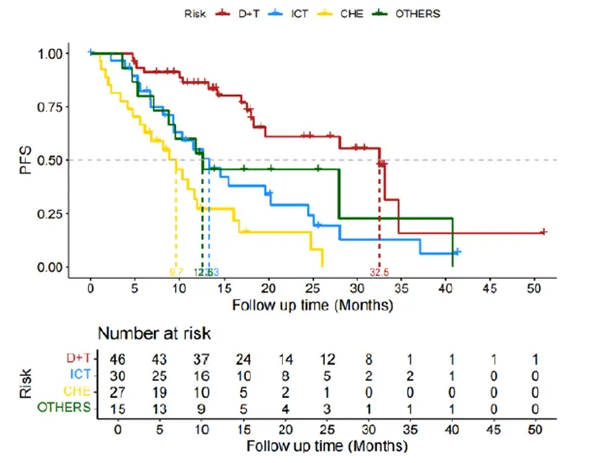
本研究数据结果显示,D+T双靶治疗的疗效与PD-L1表达水平无关。D+T在PD-L1高表达患者的中位 rwPFS尚未达到,在PD-L1表达1%~49%患者中的的中位rwPFS为18.3个月。而ICT组PD-L1高表达、中表达、低表达患者的中位rwPFS分别为11.6个月,13.3个月和6.7个月。
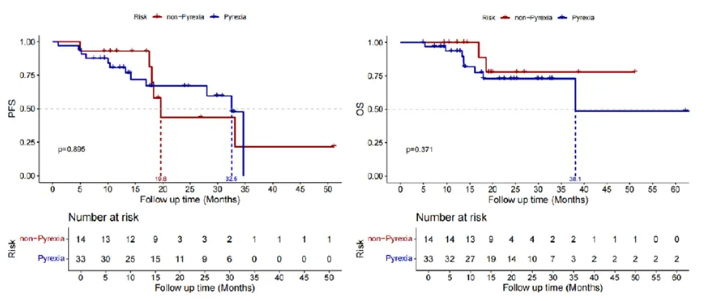
在安全性方面,本研究中47例接受D+T治疗的患者中有33例患者在治疗起始或早期阶段出现治疗相关发热,但具有明显可控性,其中90%的患者发热分级为1级~2级,且予以退热药物等对症治疗后发热症状可得到良好控制。
通过研究结果能够看到,出现发热的患者经过临床处理后持续用药能够带来更持久的临床获益,但具体机制未来仍需进一步研究探索。
ASCO 2025:直面发热挑战,阿司匹林联合D+T显著降低发热风险,优化全程管理
2025 ASCO会议上公布的一项关于D+T治疗相关发热综合征临床结局的回顾性研究,对发热综合征的发生率及潜在预后意义进行了分析,为临床实践中发热综合征管理提供了循证依据3。研究纳入2015-2022年美国罗切斯特大学Wilmot癌症中心接受D+T治疗的109例患者,其中88例纳入最终分析。研究者对发热综合征(标准vs.严重/复杂)的发生率、发生时间及持续时间进行了评估,并对患者的治疗中断原因进行了收集。
结果显示,发热综合征在黑色素瘤中最为常见,其次是肺癌、甲状腺癌和神经胶质瘤。39%的患者出现发热综合征,严重/复杂发热占16%。出现发热综合征的中位时间为1个月。平均而言,纳入研究的患者服用D/T治疗12个月。出现发热的患者比未出现发热的患者更有可能因AE停止治疗(32% vs.22%),出现严重/复杂发热的患者甚至更有可能停止治疗(43%)。然而,出现发热的患者平均接受治疗的时间比未出现发热的患者更长(17个月vs.9个月)。此外,出现严重/复杂发热的患者接受治疗的时间更长(26个月)。
2025 ASCO会议中,由中国团队开展的一项多中心II期DATE研究,首次评估了阿司匹林联合D+T治疗的安全性和疗效4。研究于2023年5月至2024年11月在中国重庆的多家医院入组了IB-IV期BRAF V600突变NSCLC患者,接受D(150mgBID)+T(2mgQD)联合阿司匹林(100mgQD)治疗直至进展或不可耐受毒性。研究的主要终点是PFS、发热发生率。次要终点包括ORR、DCR、OS及冠状动脉事件风险。
研究显示联合阿司匹林治疗后相关的发热发生率仅为11.8%(2例,均为1/2级),未观察到≥3级不良反应。全球多中心II期研究和中国注册研究,其发热发生率分别为64%和45%,≥3级发热发生率为11%和5%。
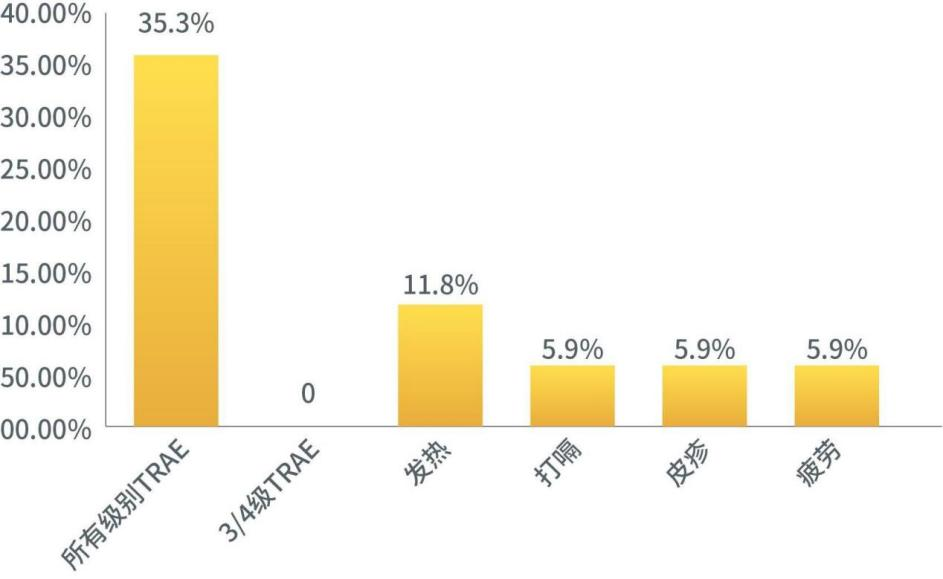
DATE研究提示,对于接受D+T方案治疗的BRAF V600突变NSCLC患者,临床医生可考虑常规预防性使用低剂量阿司匹林(100mg QD)的发热预防管理策略。
总结
纵观2025年三大国际会议的重磅数据,一条关于 BRAF V600突变NSCLC治疗的“黄金证据链”已然闭环。从疗效到安全,从短期缓解到长期生存,D+T双靶方案展现了优秀且一致的临床治疗获益。对于临床医生而言,当务之急是落实“精准施治”,确保每位晚期NSCLC患者在初诊时即接受包括BRAF V600在内的全面基因检测。一旦确诊为BRAF V600突变,可将D+T作为一线治疗的首选方案,并配合科学的依从性管理,帮助患者争取获得长期生存的宝贵机会。
1. Zhou J, et al. Final analysis of open-label single-arm study on dabrafenib + trametinib in Chinese patients with BRAF V600-mutant metastatic non-small cell lung cancer. ESMO 2025, 2004P.
2. MENG S. Real-World Clinical Outcomes of BRAF Mutant Non-Small Cell Lung Cancer (NSCLC): A Retrospec ve Analysis of First-Line and Subsequent-Line Treatments. WCLC, 2025.
3. Komisarof J, et al. Outcomes of patients treated with dabrafenib and trametinib who developed pyrexia syndrome and severe/complicated pyrexia syndrome. 2025 ASCO. Abstract e24092.
4. Rui H, et al. The preliminary safety results of an observational phase II study of concurrent use of aspirin with dabrafenib and trametinib in BRAF V600 NSCLC. 2025 ASCO. Abstract e20632.
Novartis 审批码 TML0060813-124574,有效期为2026-01-30至2027-01-29,资料过期,视同作废。
排版编辑:肿瘤资讯-YX











 苏公网安备32059002004080号
苏公网安备32059002004080号


