近年来,晚期非小细胞肺癌(NSCLC)的治疗范式经历了一场从传统化疗向免疫治疗的革命性变迁。今年,“免疫双子星”成为中国首个获批的肺癌双免疫联合疗法——纳武利尤单抗(O药,欧狄沃)联合伊匹木单抗(Y药,逸沃)方案获中国国家药品监督管理局(NMPA)批准,用于一线治疗PD-L1肿瘤比例分数(TPS)≥1%的表皮生长因子受体(EGFR)/间变性淋巴瘤激酶(ALK)突变阴性的转移性非小细胞肺癌(NSCLC)。CheckMate-227研究作为这场变革中的“里程碑”式探索,其6年随访数据确证了“O+Y”双免疗法可为非小细胞肺癌带来显著且持久的生存获益,开创了“免化疗”一线治疗新模式。
近期,该研究的6年随访后无治疗生存期(TFS)分析结果发表于《Journal of Thoracic Oncology》。肿瘤资讯特邀汕头大学医学院附属肿瘤医院林雯教授,围绕该研究奠定的治疗新格局、精准获益人群的探索,以及不良反应的科学管理等多个维度,全面剖析这一重磅数据对临床实践的指导意义。
6年长生存:开启“长安”新征程
林雯教授:作为临床医生,我们非常重视患者的长期随访数据,尤其“5年”这一节点,是评估肿瘤患者长生存的重要统计指标。CheckMate-227研究公布长达6年的随访数据,而且能观察到不同人群的获益,着实令人鼓舞。尤其对于既往化免联合治疗疗效不佳的PD-L1阴性患者,尽管非研究主人群,但数据证实无论PD-L1表达状态如何,O+Y双免方案都表现出明确的获益。
CheckMate-227是全球首个探索双免疫疗法用于NSCLC一线治疗的III期研究,也是晚期NSCLC一线免疫治疗领域目前随访时间最长的III期研究。6年长程随访数据可谓来之不易,取得的长生存获益成果对于临床实践与后续研究而言都具有重要意义。
OS数据方面,研究随访6年时,PD-L1表达≥1%人群中,O+Y双免组的患者有22%仍然存活(化疗组仅13%) ,降低22%死亡风险1(图1);且OS曲线在5年随访之后逐步趋于平稳,6年OS率相较5年仅下降2%,呈现出O+Y双免方案明显的“长尾效应”。
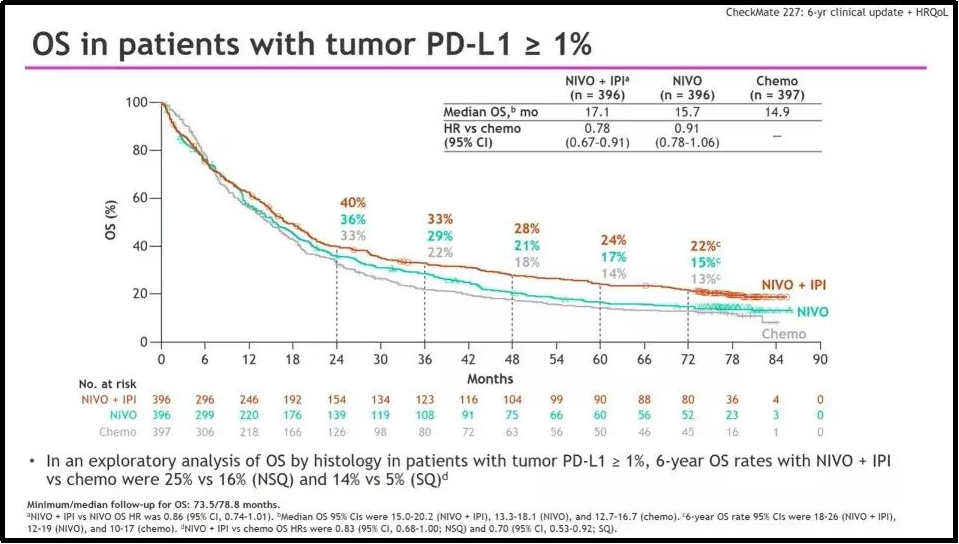
除了O+Y双免方案获批所基于的PD-L1≥1%人群的OS主要研究终点之外,这项研究复杂的设计带来了更可挖掘之处——尽管统计学分析中这仅为下一层级的描述性重点,但PD-L1<1%患者中的OS引起了关注。
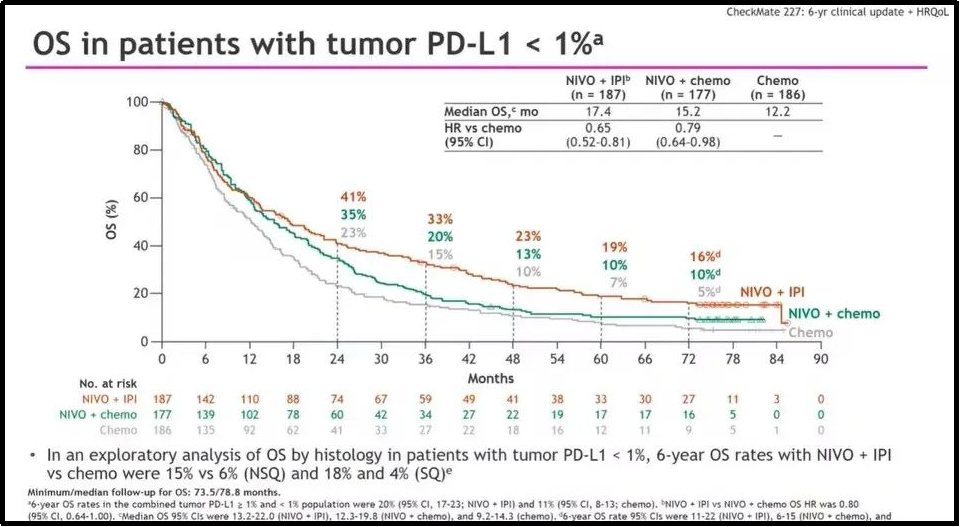
《Journal of Thoracic Oncology》对不同PD-L1表达状况的患者进行了分析,观察到无论PD-L1表达水平,O+Y双免治疗均较化疗存在OS获益。
在PD-L1<1%人群中,接受O+Y双免治疗的患者6年OS率达16%,较化疗组(5%)改善超10%2,获益趋势与PD-L1≥1%患者近似。事实上,临床医生对于这一结果颇为关注的原因在于,这部分患者从PD-1+化疗标准方案中的获益相对有限,多项III期研究中5年OS率对比化疗提升不足5%3,4,双免方案或成为未来的破局方向。
无治疗生存期(TFS):
再证双免疗效“长拖尾”
林雯教授:对于追求长生存的患者,双免治疗的“长拖尾效应”将为他们带来新希望。特别是对于能够取得很好缓解的这一部分患者,“长拖尾效应”不仅可能带来更好的生存期,也预示他们后续可能不需要再接受任何的治疗,就能够获得长期生存甚至是治愈的机会。
TFS定义为从停止治疗到接受下一线系统性治疗(或死亡)的时间。这项指标的优势在于能帮助评估整个研究人群中一线治疗获益的持久性,且不受后续治疗的混杂影响,是传统OS/PFS终点指标的有力补充。免疫检查点抑制剂治疗存在“拖尾效应”,因此TFS分析尤为适用,其显示了有限疗程的免疫治疗后,患者群体持续临床获益的情况。
《Journal of Thoracic Oncology》也发表了针对CheckMate-227的TFS结果,分析纳入了part 1中所有随机患者,即包括PD-L1≥1%和<1%。这里的TFS进一步分为有无3级及以上治疗相关不良事件(TRAE)的时间段。
![图1. OS曲线下面积划分为不同生存状态的事件发生时间终点示意图[3].png 图1. OS曲线下面积划分为不同生存状态的事件发生时间终点示意图[3].png](https://rs-os-lyh-dt-publicread-picture-bosmetadata-prod.liangyihui.net/document/QOTCTIklx-w4ouQiRyVQ-A/ECjCkAaTtawx5mBCOKQS2yyoS6IJkt4R.png)
整体而言,在长达6年随访期内,O+Y双免组总体OS率为20%,化疗组11%;O+Y组中,13%的患者始终处于无需任何治疗的状态,而这一比例在化疗组仅为2%2。具体来看,O+Y双免组的平均TFS达12.2个月,是化疗的2倍以上(5.0个月);未出现3级及以上TRAE患者的平均TFS也较化疗组长1倍以上(前者11.6个月,后者4.8个月)2(图4)。这一数据综合反映了O+Y双免治疗的长期预后、疗效持久性和安全性。
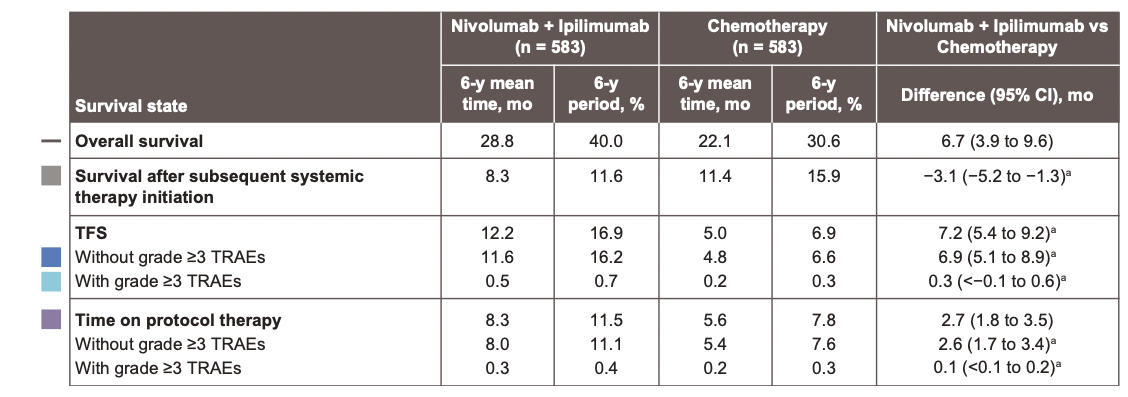
且无论PD-L1表达,O+Y双免组较化疗均观察到TFS获益2
在肿瘤PD-L1≥1%的患者中:O+Y双免组的6年平均TFS为12.6个月,化疗组为5.2个月;两组处于TFS状态的比例分别为18%和7%。
在肿瘤PD-L1<1%的患者中:两组6年平均TFS分别为11.3个月和4.5个月;两组处于TFS状态的比例分别为16%和6%。
TFS数据进一步支持了部分患者接受O+Y双免治疗后可长期脱离治疗生存,具有明确的“拖尾效应”,可能在延长生存的同时带来生活质量的提升。林雯教授在采访中亦做此总结:
无治疗生存期(TFS)是一个在免疫治疗时代备受关注的新型评价终点,因为不治疗就意味着这些病人可以去从事正常的社会生活或者是工作,能够很稳定的去回归社会,这样对病人来说无疑是很大的信心鼓舞。
双免安全性:探索有道,管理有方
林雯教授:O+Y双免方案的临床实践中,绝大多数不良事件表现为皮肤干燥或轻度皮疹。我们既往会比较担心腹泻问题,但在CheckMate-227研究制订的剂量和给药间隔时间下,由CTLA-4抑制靶点引起的腹泻很少,且易管理。可能危及生命的严重免疫相关不良事件的发生率也非常低。
如今我们有越来越多的经验去管理好这些免疫相关性不良反应。当然还是要警惕,需要进行规范的基线评估。此外,随访需要尽早发现免疫相关不良反应,避免发展成为严重的不良反应。
CheckMate-227中,O+Y双免组的免疫相关不良事件整体可控,如林雯教授指出,中低剂量Y药的使用也进一步助力了临床安全性管理。基于Kaplan-Meier法估算,O+Y治疗组6年时仍存活且无需进行后续系统治疗、未出现3级及以上TRAE的患者比例为13%,而化疗组仅为2%2(图5),可见O+Y方案具备长期预后、疗效持久性的同时,安全性方面也具优势。
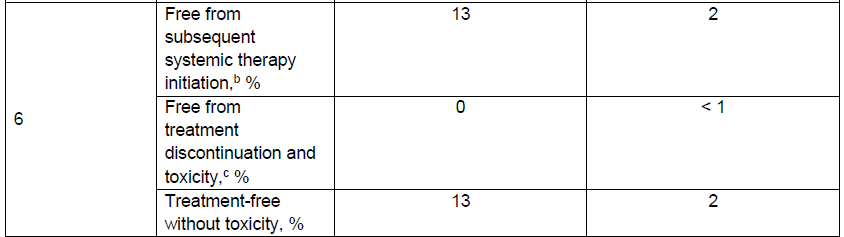
此外,O+Y双免组中,未出现3级及以上TRAE患者的平均TFS也较化疗组长(前者11.6个月,后者4.8个月)2(图4),这一数据表明双免治疗既有持久的疗效获益,也有助于保证生活质量。
双免作为一种“免化疗”方案,与传统含化疗方案的不良反应谱不同,常见症状、累积情况均有不同,管理方式也有所差异。正如林雯教授所言,免疫相关性不良反应的管理经验已趋向成熟,临床应用中当保持警惕、尽早发现、科学管理。
对准难治人群:
CTLA-4抑制剂发挥独特优势
林雯教授:合并有KEAP1和STK11突变的患者,采用单纯化疗或化疗联合单免疫治疗,效果不佳。进一步做机制方面分析可以发现,这些突变在免疫微环境呈现出“负性调控”状态,也就是说它可能会引起一些负性的调节因子,不利于免疫系统去发挥很好的抗肿瘤作用。而使用CTLA-4 抑制剂则能够克服免疫微环境里面的负性调节因子。
CheckMate-227探索性分析结果显示,O+Y双免方案在KEAP1、STK11突变的患者中表现出一致的获益趋势:4年OS率分别为44%(化疗组0%,HR 0.31)和19%(化疗组5%,HR 0.78)5(图6、图7)。
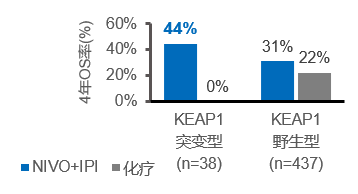
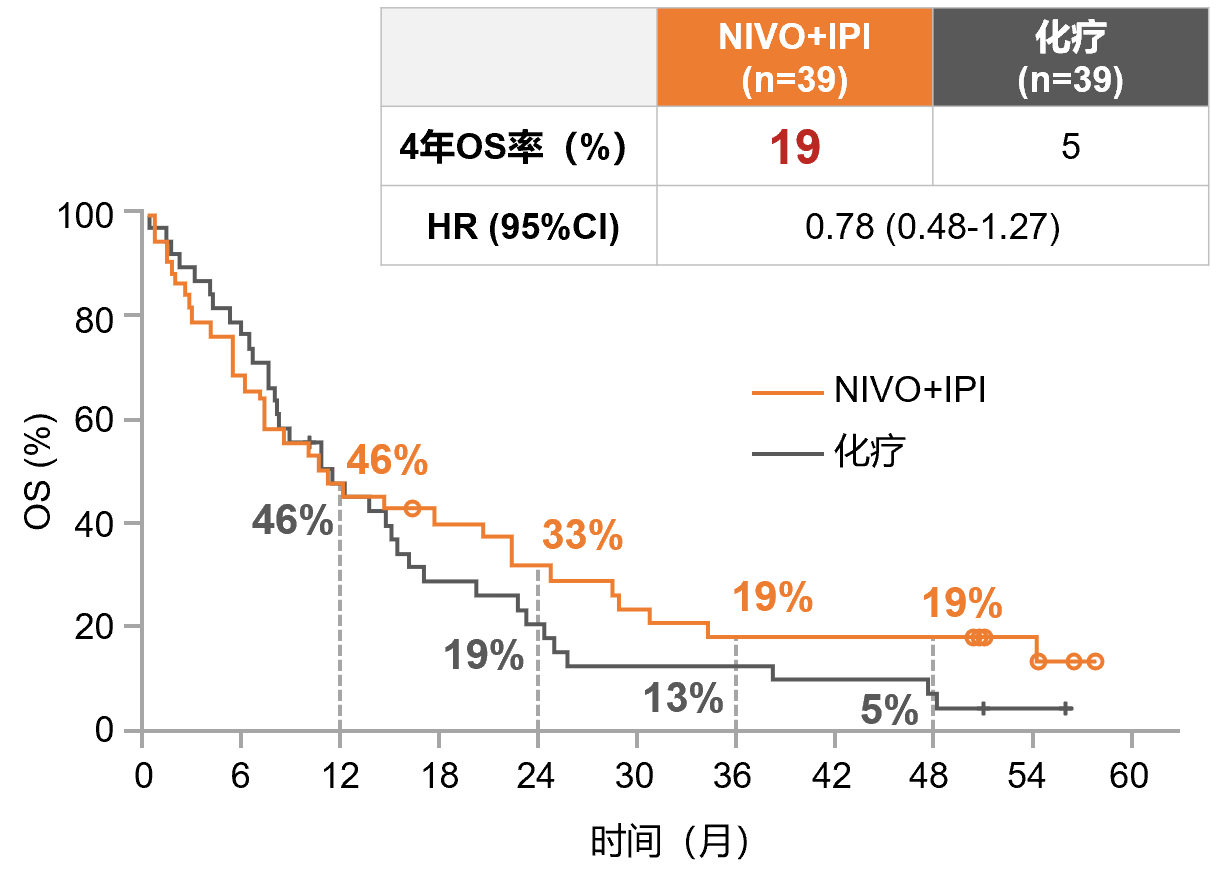
因而对于这部分预后不良的患者,未来或可优先考虑双免治疗方案,以期利用其独特机制来克服微环境抑制,以放大免疫治疗的效果。当然,这一探索性分析的发现,意义远不止于启示临床实践,其填补了既往难治患者的临床空白,另一方面,其也进一步为精准免疫治疗丰富了临床证据,更将助力未来的精准治疗研究发展。
专家简介

[1] S.S. Ramalingam, et al. 2023 WCLC. OA14.03.
[2] Treatment-Free Survival Over 6 Years of Follow-up in Patients With Metastatic NSCLC Treated With First-Line Nivolumab Plus Ipilimumab Versus Chemotherapy in CheckMate 227 Part 1. J Thorac Oncol. 2025;20(10):1505-1516. doi: 10.1016/j.jtho.2025.05.019.
[3] Novello S, et al. J Clin Oncol. 2023;41(11):1999-2006.
[4] Garassino MC, et al. J Clin Oncol. 2023;41(11):1992-1998.
[5]2021. Abstract 4O. Presented at: ESMO Immuno-Oncology Congress, 2021.
排版编辑:niko











 苏公网安备32059002004080号
苏公网安备32059002004080号


