VHL综合征是相对常见的与胰腺神经内分泌肿瘤发生相关的遗传综合征,其相关胰腺神经内分泌肿瘤常表现为多发、富血供的特点。本文分享一例VHL综合征合并胰腺神经内分泌肿瘤的诊疗全过程,并结合多学科团队(MDT)的深入讨论,探讨了此类罕见病例的诊断思路及治疗策略选择,以期为临床实践提供有价值的参考。
病例介绍
患者基本情况:陈某某,女性,28岁。
主诉:体检发现胰腺占位。
外院诊疗经过:2015年5月CT示胰头、胰体尾各见1个占位。随后接受“胰十二指肠切除术”,胰尾占位未处理。术后病理:胰头肿物可见一囊性区域,囊腔内容物已流出,囊腔内壁灰白、光滑。镜下:胰腺组织内可见囊状结构,披覆单层立方上皮,囊壁纤维组织增生,局部囊壁可见形态较一致的细胞呈巢状或条索状分布。免疫组化:形态较一致的梁索状细胞CK(+)、CK7(+)、CK19(+)、β-catenin(+)、Syn(+)、CgA(+)、CD56(+)、NSE(+)、CD10部分(+)、ki-67热点区约20%(+);囊壁上皮CK(+)、CK7(+)、CK19(+)、β-catenin(+)、NSE(+)、PR(-)、CD99(-)、Vimentin(-)。
2019年7月,MRI示小脑及颈髓多发血管母细胞瘤,随后接受伽马刀治疗。
2020年4月,复查CT示胰腺体尾部占位增大。
我院诊疗经过:为求进一步治疗,患者于2020年4月来到我院就诊。
病理会诊考虑:1. 胰腺浆液性囊腺瘤;2. 胰腺神经内分泌肿瘤,G2级,Ki-67(20%,+)。
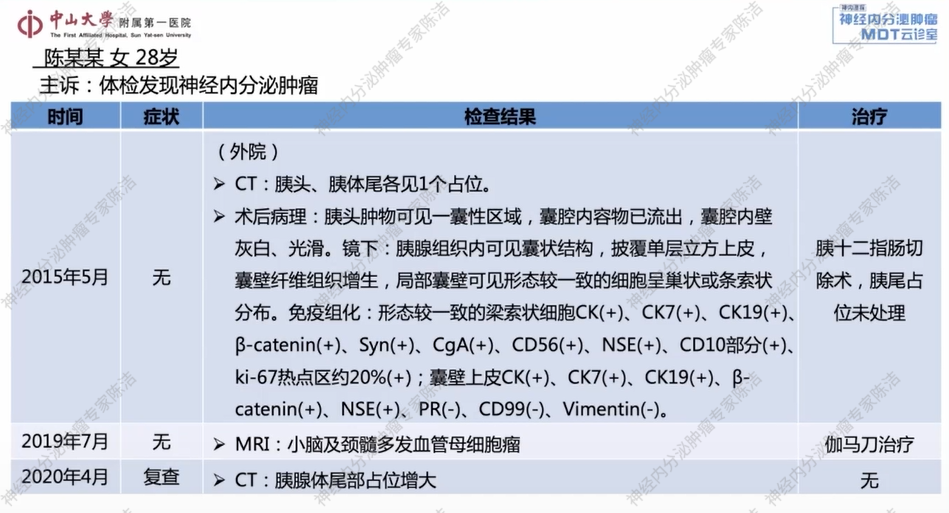
18F-FDG-PET-CT及68Ga-DOTANOC-PET-CT双扫描:1、胰体尾部肿块,生长抑素受体显像强阳性,糖代谢活跃,考虑神经内分泌肿瘤;胰腺尾部结节伴钙化,生长抑素受体显像阳性,糖代谢轻度活跃,考虑神经内分泌肿瘤;胰体多发小囊肿;2、左侧小脑半球结节伴周围水肿,生长抑素受体显像阳性,糖代谢未见明显增高,考虑肿瘤仍具有活性;以上改变可符合VHL综合征;3、外院MRI所示颈髓异常信号区,生长抑素受体显像阴性,糖代谢未见增高,待排血管母细胞瘤;脊髓(胸9、胸12椎体水平)生长抑素受体显像弱阳性,糖代谢轻度活跃,性质待定,待排血管母细胞瘤。
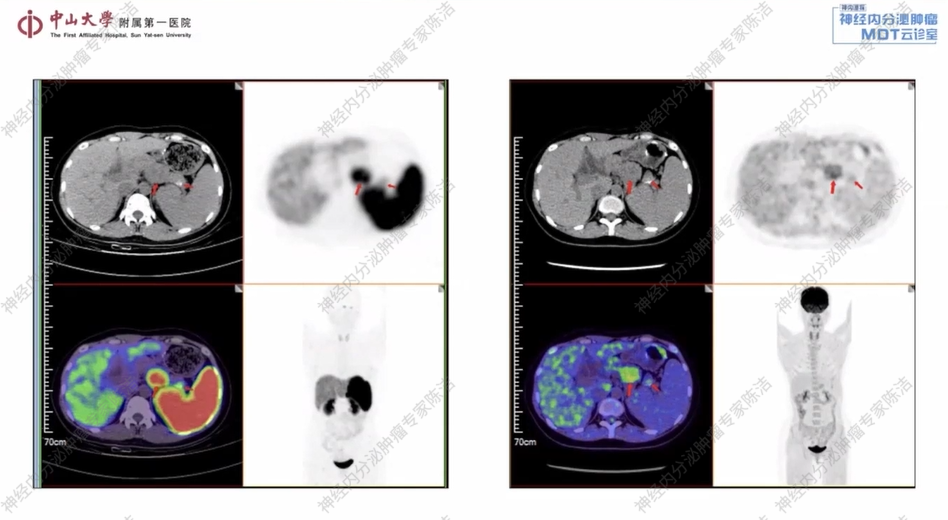
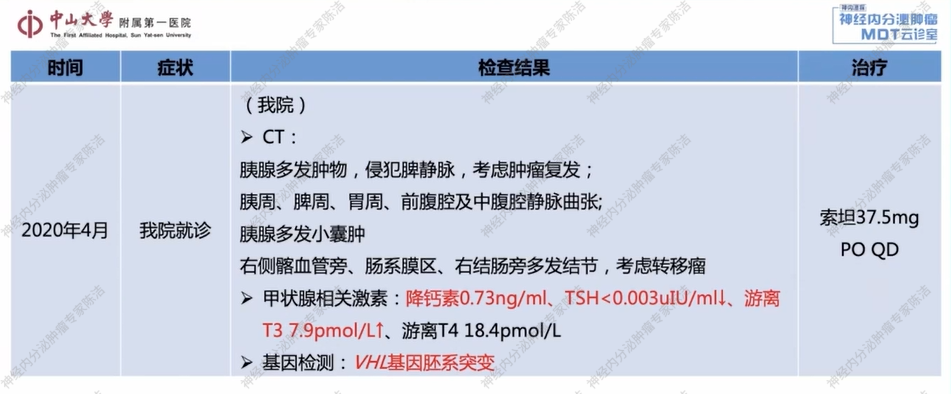
CT:胰腺多发肿物,侵犯脾静脉,考虑肿瘤复发;胰周、脾周、胃周、前腹腔及中腹腔静脉曲张;胰腺多发小囊肿,右侧髂血管旁、肠系膜区、右结肠旁多发结节,考虑转移瘤。
甲状腺相关激素:降钙素0.73ng/ml、TSH<0.003uIU/ml↓、游离T3 7.9pmol/L↑、游离T4 18.4pmol/L。
基因检测:VHL基因胚系突变。

临床诊断:VHL综合征;胰腺神经内分泌肿瘤(G2级)伴多发转移;中枢神经系统血管母细胞瘤;甲状腺功能亢进。
治疗方案:采用抗血管生成靶向药物索坦37.5mg治疗,每日一次口服。
疗效评估:
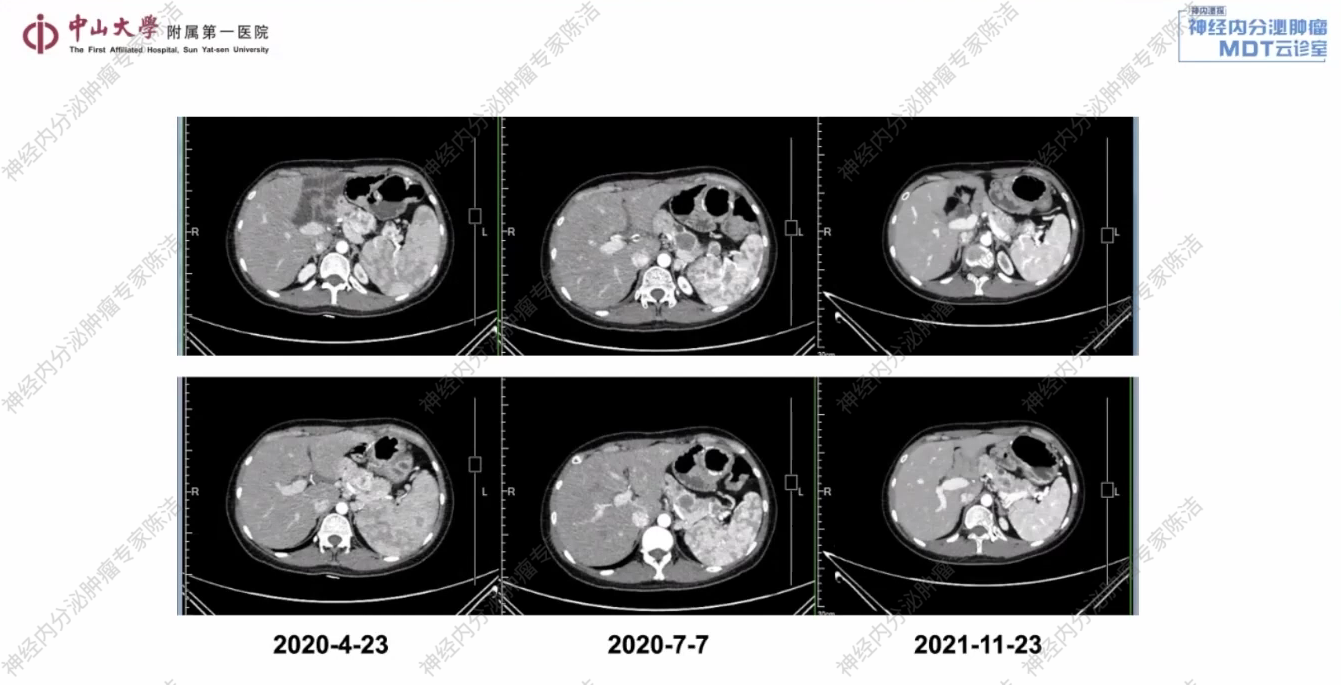
2020年7月7日(治疗约3个月后):复查CT示,胰腺病灶及转移淋巴结均较前明显缩小,疗效评估为部分缓解(PR)。
2021年11月23日(治疗约1年半后):复查CT示,病灶进一步缩小,疗效评估为PR。
不良反应管理:治疗期间患者出现了明显的手足综合征,一度将索坦剂量降至25mg每日一次,维持约3个月。待症状好转后,再次将剂量恢复至37.5mg,患者耐受良好,并持续治疗至今。
多学科团队(MDT)讨论
核医学科徐俊彦教授:该患者胰腺体部和尾部各可见一个软组织结节。其中,胰体部结节较为明显,中央密度不均,并伴有部分囊性坏死区;胰尾部结节则周围伴有钙化。PET/CT显示,这些结节均高度表达生长抑素受体,且FDG代谢呈轻度活跃。综合分析,该患者的肿瘤倾向于分化良好,分级不超过G2级别的神经内分泌肿瘤。对于这类SSTR表达阳性的神经内分泌肿瘤,68Ga-PET/CT在明确诊断和分期上具有重要价值。同时,FDG-PET/CT显示肿瘤具有中度糖代谢活性,这与G2的分级相符。双核素显像为疾病的全面评估和诊断提供了关键信息。
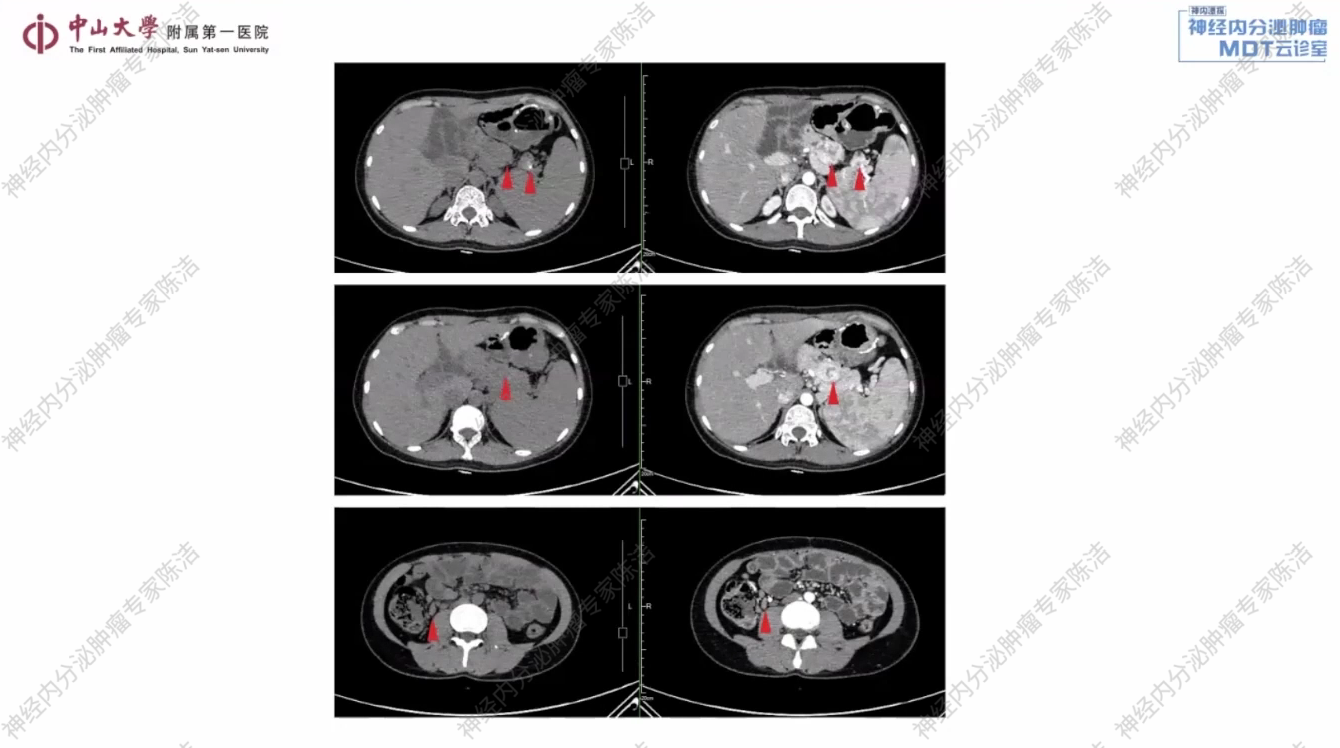
放射诊断科汤伟教授:该患者胰腺体尾部及脾门区可见多个富血供占位。此外,在右侧结肠旁沟及腹膜后区域,红箭头所标示的小结节考虑为转移性淋巴结。综合判断,此为多发性胰腺NET伴腹膜后及结肠旁沟淋巴结转移。舒尼替尼治疗前后CT影像清晰地展示了肿瘤的演变过程。基线时可见胰腺体尾部的多发富血供病灶,以及腹膜后和肠系膜的转移结节。经过舒尼替尼治疗后,无论是原发灶还是转移灶,都出现了显著且持续的缩小,在影像学上达到了非常好的PR,证明了治疗的有效性。
病理科黄丹教授:这是一个非常典型的VHL综合征病例。从病理上看,浆液性囊腺瘤与神经内分泌肿瘤同时存在是VHL综合征在胰腺的特征性表现之一。此外,VHL相关的胰腺神经内分泌瘤可以表现为多灶性,其分级(G2)和Ki-67指数(20%)也符合其生物学行为。临床、病理与基因检测结果相互印证,诊断明确。
胰腺外科徐晓武教授:对于VHL综合征这类遗传性、多灶性的胰腺肿瘤,外科手术的决策需要审慎。该患者首次手术已行创伤较大的胰十二指肠切除术。如今残留胰腺再次出现进展性病灶,若行全胰切除,将导致年轻患者面临严重的内分泌功能障碍(如糖尿病),严重影响其远期生活质量。鉴于靶向药物治疗取得了持续缓解的疗效,目前继续内科治疗是最佳选择,手术的必要性不大。这也提示我们,对于这类遗传综合征,外科干预需在肿瘤根治与器官功能保留之间寻求最佳平衡。
陈洁教授总结
首先,在诊断层面,对于年轻、多发病灶的神经内分泌肿瘤患者,我们必须高度警惕遗传性综合征的可能。该患者同时存在胰腺病变和中枢神经系统血管母细胞瘤,这为我们提供了指向VHL综合征的线索。及时的基因检测最终明确了诊断。
其次,在治疗决策上,VHL基因是肿瘤血管生成通路中的一个核心抑癌基因,VHL相关肿瘤通常血供非常丰富。因此,对于此类患者,抗血管生成的靶向药物(如TKI类)是首选治疗方案。从影像学上可以看到,患者经舒尼替尼治疗后肿瘤达到PR,生活质量也得到了保障。
最后,该病例也为我们处理遗传性NET的外科时机和策略提供了启示。与散发性肿瘤不同,遗传性肿瘤往往是多灶性的,单纯追求根治性手术切除可能会给患者带来过大的创伤和功能损失。我们需要在“有所为”和“有所不为”之间权衡。当有效的全身治疗能够良好地控制疾病时,我们就应审慎考虑手术的必要性,将患者的长期生存和生活质量放在首位。这个病例的成功,正是MDT多学科协作,实现个体化精准治疗的体现。
更多精彩病例,可点击或复制以下链接,粘贴到浏览器查看神经内分泌肿瘤MDT云诊室-遗传性神经内分泌肿瘤专场回放:
https://doctor.liangyihui.net/#/doc/90543

本文仅供健康科普使用,不能作为诊断、治疗的依据,请谨慎参阅。











 苏公网安备32059002004080号
苏公网安备32059002004080号


