
山东大学齐鲁医院肿瘤内科王秀问教授在2024年12月17日直播的“齐肿内科大查房”第161期的“年终特别策划”栏目中,系统阐述了2024年肺癌的内科治疗进展,主要包括晚期、局部晚期和早期非小细胞肺癌的靶向治疗和免疫治疗的最新研究和小细胞肺癌的主要治疗进展。通过对这些前沿研究的梳理,我们可以更好地理解肺癌的治疗趋势,并为临床诊疗实践提供重要参考。
晚期NSCLC治疗进展
一、靶向治疗
晚期非小细胞肺癌(NSCLC)的治疗经历了化疗前时代(1980s),传统化疗时代(1990s至20世纪初),贝伐珠单抗+化疗,最终发展至如今的精准治疗时代。随着新药研发和精准治疗,晚期NSCLC患者实现了更长生存(图1)。
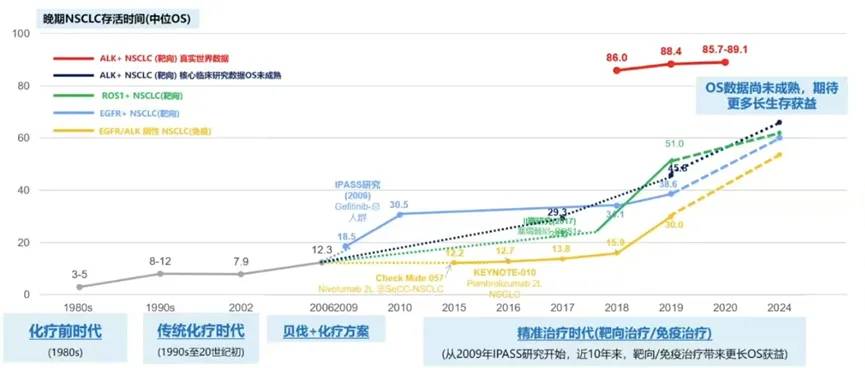
EGFR突变
1. 单药靶向治疗已成为驱动基因阳性晚期NSCLC的标准治疗
晚期NSCLC的驱动基因包括:EGFR、ALK、ROS1、MET、RET、BRAF等,目前针对这些靶点相应的靶向药物已应用于晚期NSCLC的一线治疗。而针对驱动基因KRAS G12C与HER2的药物则主要应用于二线治疗。
2. 三代EGFR TKI奠定晚期EGFRmut NSCLC一线标准治疗地位
三代EGFR TKI单药可以将晚期NSCLC患者的中位PFS延长至18-20个月,目前相关临床研究着眼于联合治疗,以寻求疗效的新突破。
(1)FLAURA2研究是首个探讨三代 EGFR-TKI 奥希替尼联合化疗 vs 奥希替尼单药一线治疗 EGFR 敏感突变晚期 NSCLC 的全球多中心、开放标签、随机 Ⅲ 期临床试验。现有结果显示,与奥希替尼单药相比,奥希替尼联合化疗显著延长患者的 PFS约9个月。
(2)MARIPOSA研究是一项随机、开放标签的三期临床试验,评估了埃万妥单抗(一种EGFR-MET双特异性抗体)-Lazertinib联合使用与奥希替尼在治疗EGFR突变晚期NSCLC患者中的疗效和安全性(图2)。
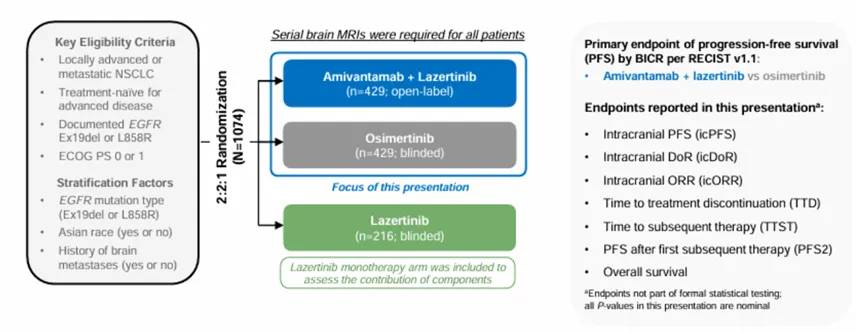
图2:MARIPOSA研究的设计
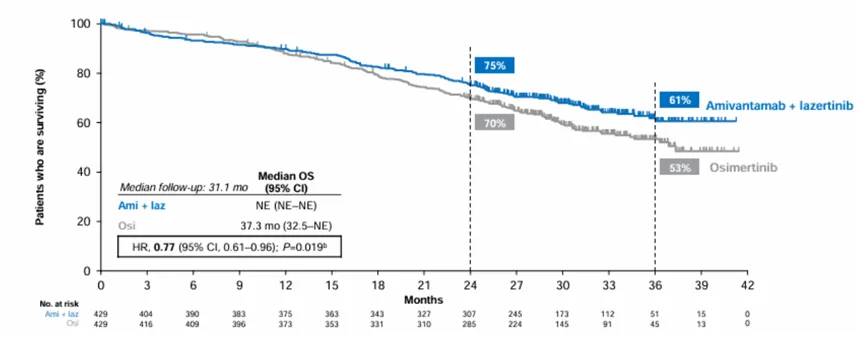
PFS分析显示与奥希替尼相比,埃万妥单抗与Lazertinib联合使用显著改善了PFS(HR=0.70,95% CI:0.58-0.85)。OS分析显示埃万妥单抗-Lazertinib组的中位OS尚未可评估,而奥希替尼组为37.3个月(HR= 0.77,95% CI:0.61~0.96)(图3)。因此,更长期的随访后数据仍支持埃万妥单抗-Lazertinib的一线治疗优于奥希替尼。此外,一线埃万妥单抗-Lazertinib治疗显示中枢神经系统(CNS)进展风险降低,CNS持续控制,缓解更持久。
(3)PALOMA-2研究旨在评估埃万妥单抗皮下(SC)vs. 静脉注射(IV)+Lazertinib用于EGFR突变晚期NSCLC一线治疗的疗效。PALOMA-3研究是一项国际多中心 3 期临床研究,旨在评估埃万妥单抗皮下(SC)vs. 静脉注射(IV)+Lazertinib治疗 EGFR 突变的晚期NSCLC一线治疗耐药后患者的药代动力学、疗效和安全性。
PALOMA-2&3结果显示,埃万妥单抗皮下注射安全性有所改善, VTE 发生率较低,预防性抗凝治疗安全性良好并有效降低 VTE 风险。因此,皮下注射埃万妥单抗联合Lazertinib,无论是在EGFR 突变晚期 NSCLC 患者一线治疗还是在奥希替尼和含铂化疗后耐药的患者中,都具有相似的疗效以及更优的给药便利性和安全性。
3. EGFR TKI耐药后的治疗
EGFR-TKI的耐药机制包括:On-target耐药(依赖EGFR通路的耐药机制),off-target耐药(EGFR通路非依赖性耐药机制)(图4)。对于On-target耐药,第四代EGFR TKI正在研发中或可采用埃万妥单抗+lazertinib的联合治疗方案;对于off-target耐药,可以采用EGFR&MET双重抑制或其他相应靶点的TKI。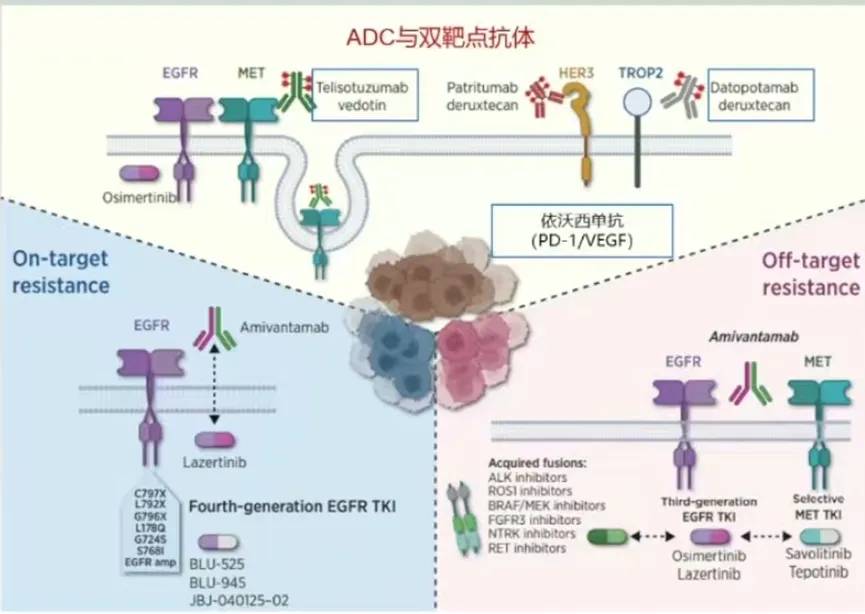
图4:EGFR TKI的耐药机制
(1)MARIPOSA-2研究是一项埃万妥单抗+化疗±Lazertinib治疗奥希替尼耐药后NSCLC的疗效及安全性的Ⅲ期研究。结果显示,与单纯化疗相比,埃万妥单抗联合化疗疾病进展事件发生率较低(68% vs 83%);与疾病进展相关的研究终点结果显示埃万妥单抗联合化疗相比于单纯化疗具有显著的疗效获益趋势。
(2)HARMONi-A研究是一项关于依沃西单抗联合化疗用于治疗经EGFR-TKIs治疗进展的EGFR突变NSCLC患者的随机、双盲、多中心、III期试验(图5)。
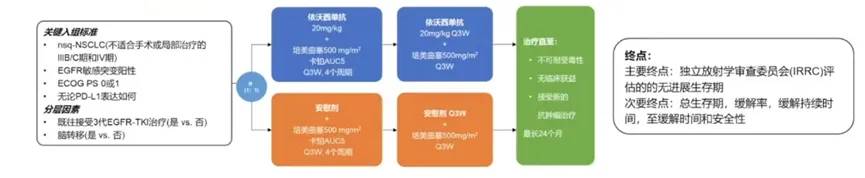
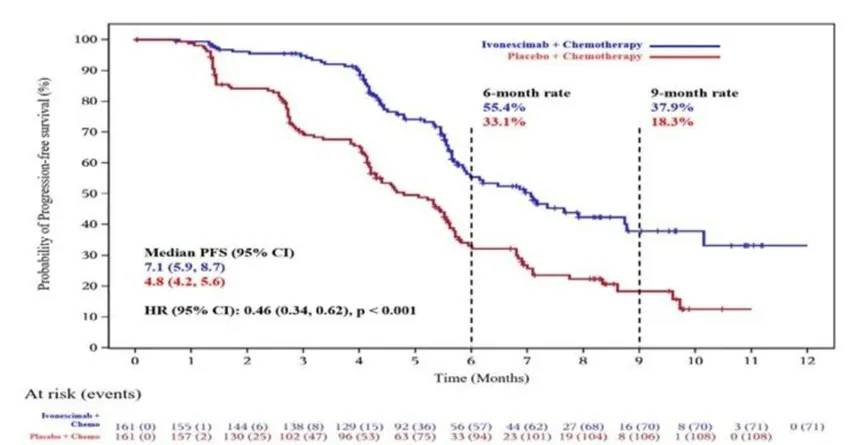
主要终点PFS分析显示依沃西单抗联合化疗组和对照组的中位PFS分别为7.1个月 vs 4.8个月(HR 0.46,P<0.001),疾病进展或死亡风险降低54%(图6)。
对比化疗的PFS分析
因此,基于依沃西单抗展示出的生存获益,2024年5月24日,国家药监局宣布,通过优先审评审批程序,批准依沃西单抗注射液联合培美曲塞和卡铂,用于经EGFR TKI治疗后进展的EGFR基因突变阳性的局部晚期或转移性NSCLC患者的治疗。
4. 免疫联合化疗应对EGFR-TKI耐药的探索
ORIENT-31研究:信迪利单抗+IB305+化疗 vs 信迪利单抗+化疗 vs 化疗,中位PFS分别为7.2个月,5.5个月,4.3个月。主要研究终点PFS获益,未见OS获益。
CheckMate722研究:纳武利尤单抗+化疗 vs 化疗,中位PFS分别为5.6个月,5.4个月。主要研究终点失败。
KEYNOTE-789研究:帕博利珠单抗+化疗 vs 化疗,中位PFS分别为5.6个月,5.5个月。主要研究终点失败。
因此,需要筛选能够从免疫治疗中获益的群体以及根据临床研究结果制定合理的药物治疗方案。
5. 第四代EGFR TKI BDTX-1535临床前及I期试验结果显示出有前景的活性
BDTX-1535 是一种口服、脑渗透性 MasterKey 抑制剂,能够抑制 NSCLC 中致癌的 EGFR 突变,涵盖了经典驱动突变、非经典驱动突变以及获得性耐药 C797S 突变等多种类型。BDTX-1535 是第四代EGFR TKI,可有效抑制在多线治疗的不同 NSCLC 患者中表达的50多种致癌 EGFR 突变。
体外实验显示,BDTX-1535对于奥希替尼不敏感的非经典突变位点具有潜在的抑制作用。
ALK突变
1. 晚期ALK阳性NSCLC接受ALK TKI治疗已实现长生存
晚期ALK阳性NSCLC的5年OS率可达60%以上(图7)
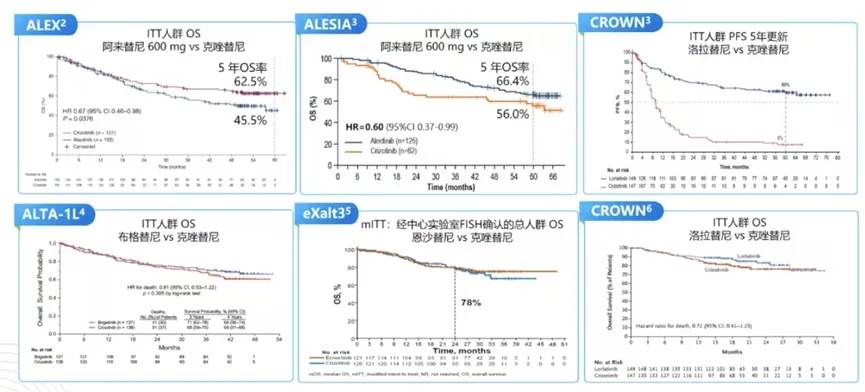
2. CROWN研究:洛拉替尼对比克唑替尼一线治疗ALK阳性晚期NSCLC III期研究
研究设计:该研究是一项国际多中心、随机III期临床研究,旨在评估第三代ALK-TKI洛拉替尼对比克唑替尼在既往未经治疗ALK阳性晚期NSCLC患者中的疗效与安全性。主要研究终点为盲态独立中心评估下的PFS,次要终点包含OS、研究者评估的PFS、ORR以及药物安全性等指标。
研究结果:洛拉替尼组的中位PFS未达到,5年PFS率为60%;克唑替尼组的中位PFS为9.1个月,5年PFS率为为8%。洛拉替尼组3/4级不良事件的发生率为77%,高于克唑替尼组(57%)。
在5年随访后,洛拉替尼组的中位PFS仍未达到,这是迄今为止晚期NSCLC中报告的最长PFS。结合长期颅内疗效和安全性表现,结果表明洛拉替尼为晚期ALK阳性NSCLC患者的预后带来了前所未有的改善。
3. 不同ALK TKI的不良反应(AE)谱存在差异,需合理选择药物
ALK阳性晚期NSCLC通过ALK TKI治疗生存预后显著改善,获得长生存的同时生活质量不容忽视。需参考其不良反应(AE)谱的差异选择合适的药物(图8)。

4. 根据ALK TKI耐药机制优化治疗方案
原发耐药:合并TP53突变或PD-L1高表达是不良预后因素;
继发耐药:在ALK TKI长期用药过程中,ALK耐药突变位点逐步累积。
5. 新四代ALK抑制剂NVL-655首次人体试验显示出有前景的疗效和安全性
研究药物NVL-655是一种新型脑高渗透性、选择性ALK-TKI,对ALK驱动基因突变的细胞系(包括ALK单一和复合突变体)具有强效活性(IC50=0.1-30nM)。从设计上,NVL-655兼顾了抗ALK活性、脑部渗透性、对单一和复合耐药突变的抑制活性、且可避免TRK相关的神经毒性,以应对在三代ALK抑制剂耐药后无药可用的困局。目前,NVL-655在接受大量预先治疗的人群和患者亚群中观察到了持久的反应。
6. 第5代ALK TKI的研究设想
第5代ALK TKI的研发将继续以解决获得性耐药突变为目标。
现有的临床前数据并不表明NVL-655对EML4-ALKV3/b或TP53突变具有选择性活性。ALKL1256F是洛拉替尼和NVL655的潜在耐药突变。因此,第5代ALK TKI的开发需满足以上未解决的临床需求。
其他少见靶点突变
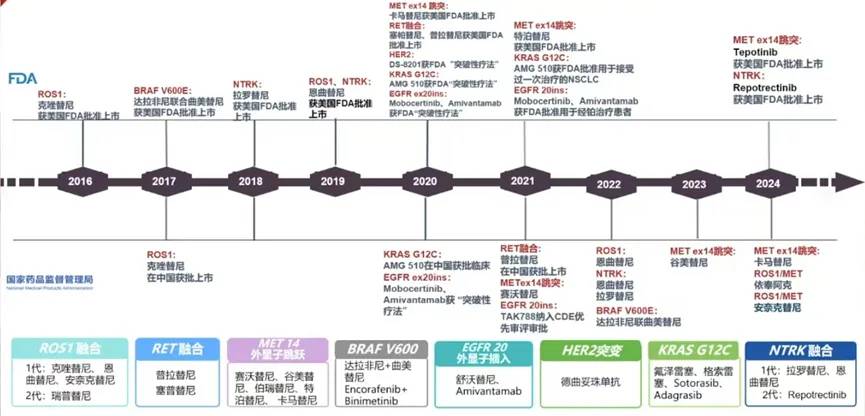
肺癌少见靶点的药物研发蓬勃发展,多个少见靶点药物在国内外相继获批(图9)。
二、免疫治疗
在晚期NSCLC,免疫治疗在过去单药的基础上,与化疗、抗血管生成治疗的联合方案已逐渐获批(图10)。
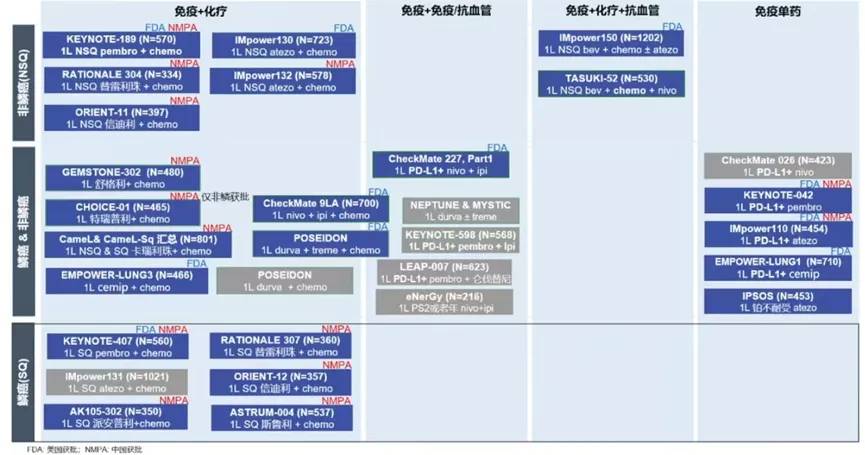
图10:晚期NSCLC免疫一线III期研究及获批情况
1. HARMONi-2研究:依沃西单抗(AK112)vs 帕博利珠单抗
研究设计:这是一项随机、双盲的III期临床试验,旨在对比依沃西单抗与帕博利珠单抗在PD-L1表达阳性(TPS≥1%)晚期NSCLC患者的疗效和安全性。主要研究终点是独立中心评估下的PFS,次要终点包含OS、研究者评估的PFS、ORR以及药物安全性等指标。
研究结果:主要终点PFS分析显示,依沃西单抗的中位PFS为11.14个月,显著高于帕博利珠单抗的5.82个月,HR为0.51(0.38-0.69)。此外,无论PD-L1表达水平高低(TPS ≥50% 或 TPS 1-49%),依沃西单抗均显示出较好的疗效,风险比分别为0.46和0.54(图11)。
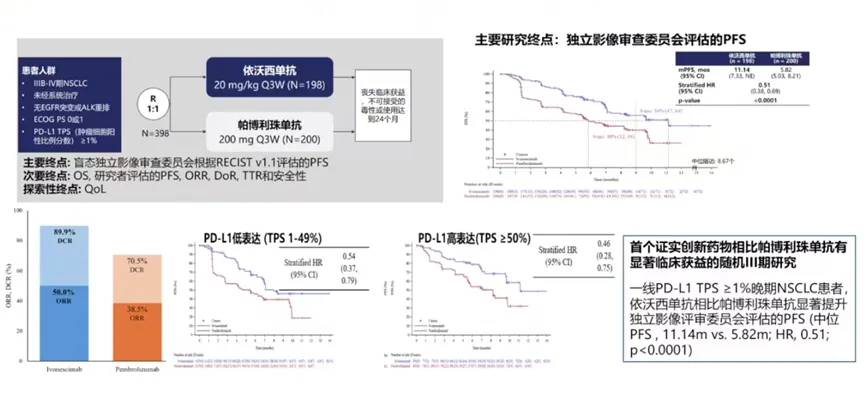
图11:HARMONi-2研究的结果
HARMONi-2研究是首个证实创新药物对比帕博利珠单抗有显著临床获益的随机III期研究。
2. 帕博利珠单抗联合MK-1084 vs 帕博利珠单抗联合安慰剂一线治疗KRAS G12C突变、PD-L1 TPS≥50%的转移性NSCLC的3期研究
研究设计:这是一项评估MK-1084联合帕博利珠单抗相比较帕博利珠单抗联合安慰剂一线治疗PD-L1 TPS≥50%的KRAS G12C突变转移性NSCLC受试者的III期、随机、双盲、多中心研究。
入组标准:初诊断的转移性NSCLC,KRAS G12C突变,PD-L1 TPS≥50%,ECOG评分0或1,无活动性中枢神经系统转移,无肺炎/ILD。
期待该研究的结果能够改善过去靶免联合治疗疗效不佳的结果。
3. 免疫联合TROP-2 ADC一线治疗晚期NSCLC:早期探索中
(1)戈沙妥珠单抗是一针对TROP2靶点的ADC药物,在EVOKE-02这一开放标签、多队列、临床II期研究中,评估了戈沙妥珠单抗+帕博利珠单抗+卡铂一线治疗晚期NSCLC疗效和安全性的。结果显示总人群的ORR为56%,戈沙妥珠单抗联合帕博利珠单抗在未经治疗的晚期NSCLC患者中表现出一定疗效和安全性。
(2)芦康沙妥珠单抗(SKB264/sac-TMT)也是一靶向TROP2的ADC药物,在结构设计上采用专有的Kthiol(嘧啶-硫醇)连接子,在抗体端与抗TROP2单抗不可逆偶联,在毒素端结合贝洛替康衍生的拓扑异构酶I抑制剂。2期OptiTROP-Lung 01研究的初步结果显示,芦康沙妥珠单抗联合抗PD-L1单抗KL-A167一线治疗晚期NSCLC在所有PD-L1表达和组织学分型亚组中均观察到临床获益。
4. 免疫耐药人群治疗:未满足的临床需求
4项III期研究:LEAP-008(仑伐替尼+帕博利珠单抗vs 多西他赛),SAPPHIRE(Sitravatinib+纳武利尤单抗vs 多西他赛),CONTACT-01(阿替利珠单抗+卡博替尼 vs 多西他赛),SAFFRON-301(Sitravatinib+替雷利珠单抗vs 多西他赛)的结果均表明,免疫联合抗血管小分子抑制剂用于免疫耐药NSCLC患者未能显示出优于多西他赛的疗效
5. 免疫耐药人群治疗:ADC 3期研究结果及免疫联合新药的治疗探索不容乐观
TROPlON-Lung01:Datopotamab deruxtecan (Dato-DXd,TROP2 ADC)vs 多西他赛治疗既往接受过含铂化疗和ICI进展的晚期NSCLC III期研究达到主要研究终点之一的PFS,但最终OS分析阴性。
EVOKE-01:戈沙妥珠单抗 vs 多西他赛治疗既往接受过台铂化疗和ICI治疗的转移性NSCLCIII期研究失败(未达到OS主要终点)。
CARMEN-LC03:Tusamitamab Ravtansine (Tusa rav,CEACAM5 ADC)vs 多西他赛治疗既往接受过含铂化疗和ICI进展的晚期非鳞NSCL的3期研究失败(任一主要研究终点PFS和OS均未达到,研究已提前终止)
PIONeeR:免疫联合多种靶点药物治疗免疫耐药晚期NSCLC的探索失败。
局晚期NSCLC治疗进展
一、靶向治疗
1. PACIFIC研究:局晚期EGFR突变患者,免疫巩固治疗获益有限
研究设计:PACIFIC试验是一项随机、双盲、III期的研究,展现了在III期、局部晚期、不可切除的NSCLC经标准治疗(基于铂类的化疗或放疗)后应用度伐利尤单抗进行巩固治疗对比安慰剂的疗效。主要研究终点为PFS和OS。
结果显示度伐利尤单抗组的患者对比安慰剂组的PFS、OS明显延长,但是亚组分析结果表明对于EGFR突变的NSCLC患者,免疫巩固治疗获益有限。
2. LAURA:局晚不可切EGFR突变NSCLC患者奥希替尼巩固治疗的疗效
研究设计:LAURA研究是全球首个在EGFR敏感突变(Ex19del/L858R)III期不可切除NSCLC中采用根治性同步/序贯放化疗后EGFR-TKI巩固治疗的国际多中心、随机对照、双盲、III期临床试验。入组患者以2:1的比例随机分配至奥希替尼组或安慰剂组,巩固治疗直至疾病进展、死亡或因其他原因停止治疗,两组患者疾病进展后均可选择性接受奥希替尼作为后续治疗。研究主要终点是BICR评估的PFS,次要终点包括OS、CNS、PFS和安全性。
研究主要终点PFS显示奥希替尼组和安慰剂组的中位PFS分别为39.1个月和5.6个月,HR为0.16,疾病进展或死亡风险显著降低84%,提示三代EGFR-TKI奥希替尼能够显著改善EGFR突变III期不可切除NSCLC患者根治性放化疗后的PFS。OS分析显示两组未见显著差异,考虑与两组患者疾病进展后均可选择性接受奥希替尼作为后续治疗相关(图12)。CNS分析显示奥希替尼组相对安慰剂组CNS PFS的HR为0.17。
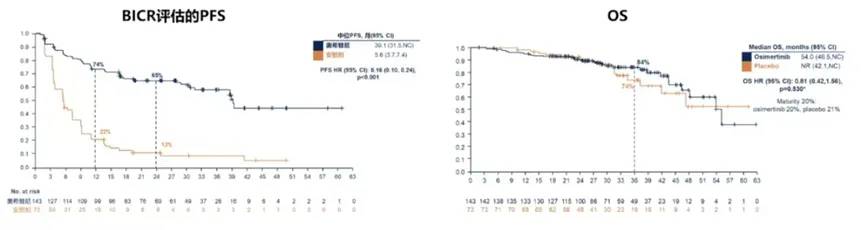
图12:奥希替尼组和安慰剂组的PFS、OS
值得关注的是,本研究设计是在放化疗后使用奥希替尼直至进展,而不是像ADAURA研究中用药时间为3年。在对照组中,87%的患者在2年内进展,提示大多数不可切除的III期NSCLC惠者通过放化疗并不能治愈,其预后更接近于IV期疾病患者。未来的研究应该优先确定那些需要无限期治疗的患者和那些可能需要更短时间甚至不需要巩固治疗的患者。
3. POLESTAR研究:局晚不可切EGFR突变患者接受阿美替尼巩固治疗
研究设计:POLESTAR研究是一项双盲、安慰剂对照的Ⅲ期临床试验,共纳入了147名患者,以2:1的比例随机分配至阿美替尼组(94名)和安慰剂组(53名)。阿美替尼的剂量为每日一次110mg口服,直至疾病进展。研究的主要终点为由盲法独立中心审查(BICR)评估无进展生存期(PFS)。次要终点包括总生存期(OS)、其他疗效终点和安全性。
研究结果显示,阿美替尼组的PFS显著优于安慰剂组,中位PFS分别为30.4个月和3.8个月(图13)。
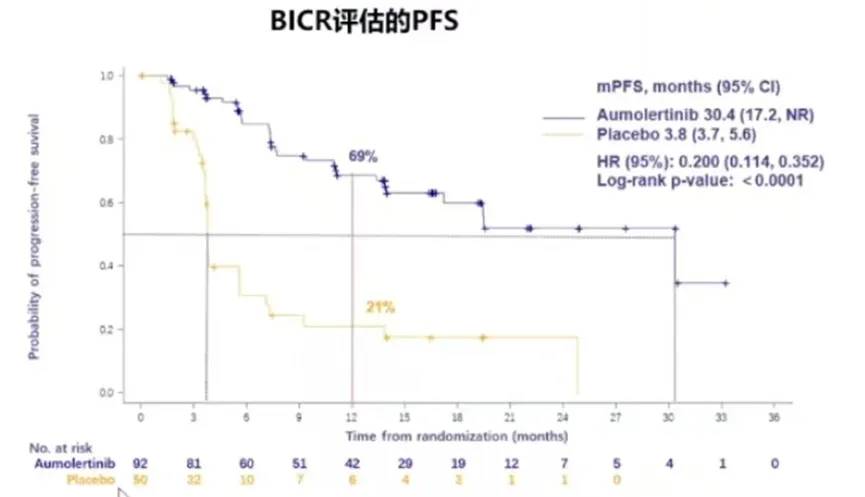
因此,阿美替尼作为放化疗(CRT)后的巩固治疗,显著提高了Ⅲ期不可切除EGFR突变NSCLC患者的PFS。
4. HORIZON-01研究:探索多种靶向治疗用于局晚期NSCLC放化疗后维持治疗的安全性和疗效
HORIZON-01研究是一项在由生物标志物(ALK、ROS1、RET)定义的局部晚期、不可切除III期NSCLC患者中评价多种靶向治疗的安全性和疗效的I-III期平台研究,目前仍在进行中。
二、免疫治疗
1. III期不可切NSCLC免疫治疗:同步放化疗后免疫单药巩固仍为主流模式
PACIFIC研究:评估了III期、局部晚期、不可切除的NSCLC经标准治疗(基于铂类的化疗+放疗)后应用度伐利尤单抗进行巩固治疗对比安慰剂的疗效,结果表明度伐利尤单抗巩固治疗较安慰剂显著延长患者的PFS和OS。
GEMSTONE 301研究:一项随机、双盲、安慰剂对照、III期临床试验,评估了舒格利单抗或安慰剂作为巩固治疗在含铂方案同步或序贯放化疗后未出现疾病进展的局部晚期、不可切除、III期NSCLC患者中的疗效。
2年随访结果显示舒格利单抗组和安慰剂组的中位PFS分别为10.5个月 vs 6.2个月(HR 0.65)。两组的12个月无进展生存率为 49.5%和32.3%。因此,对于在序贯或同步放化疗后未出现疾病进展的局部晚期、不可切除、III 期NSCLC患者,使用舒格利单抗巩固治疗可以显著延长PFS。
2. 免疫前提至同步放化疗阶段未能为III期不可切NSCLC带来显著获益
PACIFIC-2研究:评估cCRT期间联合使用度伐利尤单抗,随后进行度伐利尤单抗巩固治疗对比单独 cCRT 在不可切除 III 期 NSCLC 中的疗效和安全性。
度伐利尤单抗组和安慰剂组的中位PFS分别为13.8个月和9.4个月,无统计学意义。该研究未达主要研究终点。
CheckMate 73L研究:评估了在未经治疗的 III 期不可切除 NSCLC 患者中,与 cCRT 单独治疗后度伐利尤单抗巩固治疗对比,纳武利尤单抗联合 cCRT 随后接受纳武利尤单抗 + 伊匹木单抗 / 纳武利尤单抗巩固治疗的疗效和安全性。该研究仍未达到PFS主要终点。
早期NSCLC治疗进展
一、靶向治疗
1. EGFR-TKI已成为EGFR+早期NSCLC标准辅助治疗方案
EGFR-TKI辅助治疗EGFR+NSCLC显示出不同程度DFS获益,从而奠定了EGFR-TKI在早期NSCLC辅助治疗中的地位(图14)。
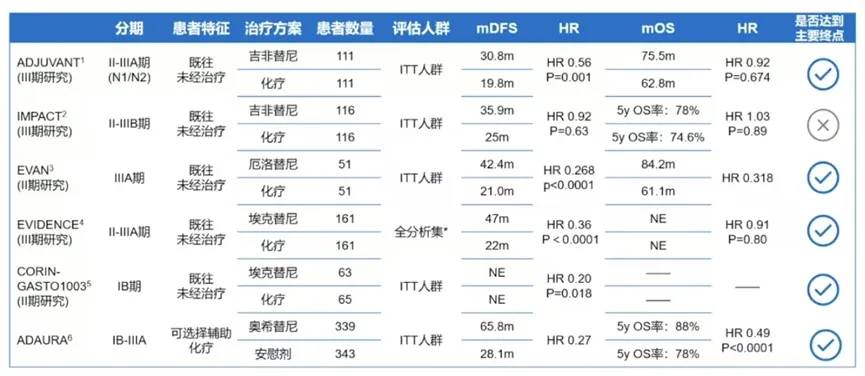
图14:EGFR-TKI在早期NSCLC中的应用
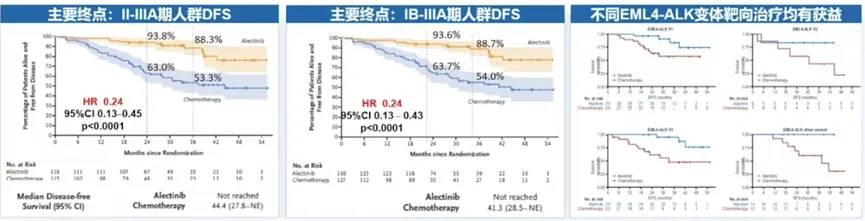
2. ALINA研究:阿来替尼对比含铂化疗辅助治疗完全切除的ALK+NSCL带来显著DFS获益
研究设计:这是一项国际多中心、随机对照的Ⅲ期临床研究,纳入了ⅠB-ⅢA期可手术的ALK阳性NSCLC患者,旨在分析与含铂辅助化疗相比,阿来替尼单药辅助治疗的疗效与安全性。主要研究终点为患者的无病生存期(DFS),次要研究终点包括总生存期(OS)、无中枢神经系统(CNS)转移的生存时间及安全性。
研究结果:在II-IIIA期NSCLC患者中,相较于含铂化疗的63.0%,阿来替尼组患者的2年DFS率高达93.8%。两组患者DFS曲线表现出显著分离,含铂化疗组中位DFS为44.4个月,而阿来替尼组中位DFS尚未达到。在IB-IIIA期人群中,与含铂化疗组相比,阿来替尼显著提高了患者的2年(93.6%)和3年(88.7%)DFS率,显著降低了疾病复发、远处转移或死亡风险。在EML4-ALK融合所有常见亚型(V1/V2/V3融合变体)中,阿来替尼相比含铂化疗在提升患者DFS上都更具疗效优势(图15)。
3. ICTAN研究:埃克替尼6个月 vs 12个月辅助治疗vs 观察用于可切除II-IIIA期EGFRm NSCLC
研究设计:这是一项多中心、随机、开放标签的III期研究,旨在探索辅助化疗后埃克替尼相比于观察组,是否能改善携带EGFR突变的II-IIIA期NSCLC患者的临床预后。主要研究终点是DFS,次要终点是OS和安全性。
研究结果显示埃克替尼组,无论是口服6个月还是12个月,均可实现更好的疾病控制和更长的生存期,差异均达到统计学意义(图16)。
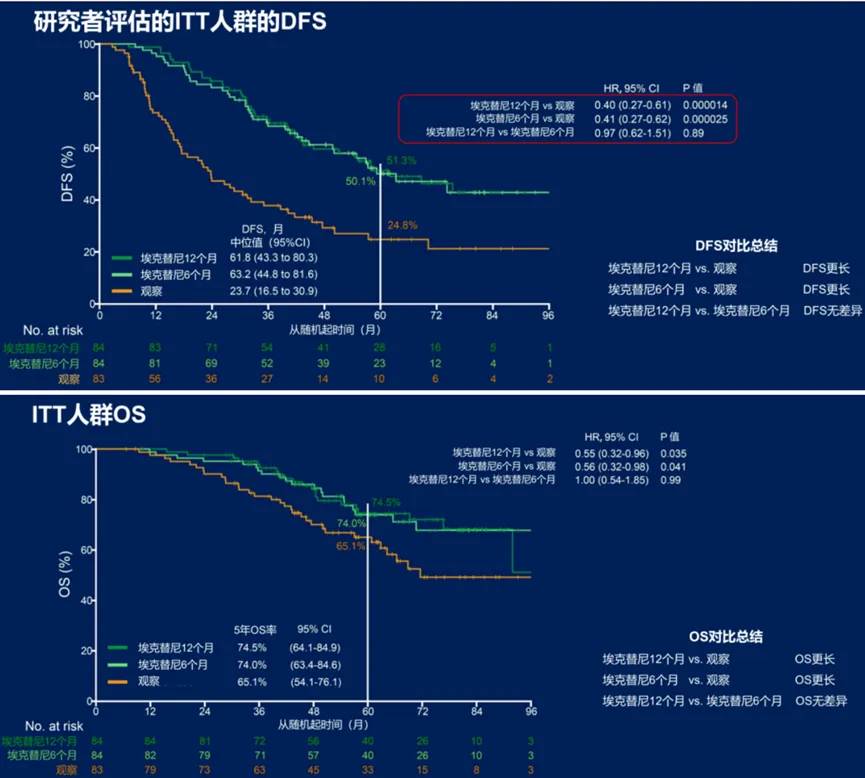
图16:埃克替尼6个月 vs 12个月辅助治疗vs 观察的DFS、OS
安全性分析显示12个月、6个月治疗组、观察组出现任何级别AE的风险分别为77.4%、73.8%、54.2%,≥3级AE分别为8.3%、5.9%和2.4%,三组的安全性总体良好。
ICTAN研究中辅助治疗的持续时间与先前的试验普遍较长的设定时间不同,该研究比较了埃克替尼6个月与12个月治疗效果的差异,并发现短期治疗效果与长期相当,有望改变临床实践。
4. MRD在靶向辅助治疗中的价值探索
接受奥希替尼治疗的75%患者在治疗期间和治疗后随访期间维持DFS和MRD无事件状态。EGFR TKI辅助治疗停药后MRD阳性率明显提高,提示EGFR TKI可能需要长期治疗。
EVIDENCE研究显示对于基线期MRD阴性的患者,经过靶向治疗后,整体MRD保持阴性的概率会更高。但是两年之后,埃克替尼停药治疗组之后,MRD的阳性率明显上升,表明埃克替尼停药后复发风险提高。
5. EGFR TKI单药新辅助治疗疗效欠佳,联合方案存在争议
国内2中心纳入接受EGFR TKI+化疗新辅助治疗后手术切除的II-III期患者30例,结果显示ORR为73.3%,MPR为36.7%,pCR为20%,降期率为76.7%。
一项关于免疫+化疗新辅助治疗EGFR+ NSCLC的前瞻性研究,纳入了35例患者,确认的ORR为60%,MPR为34.3%,pCR为11.4%。当患者出现复发/进展后接受EGFR TKI治疗的ORR为100%。
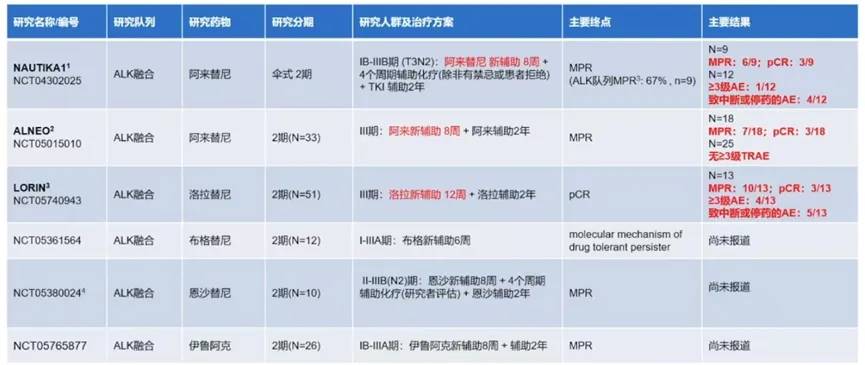
6. ALK TKI单药新辅助治疗的临床研究
ALK TKI单药新辅助治疗ALK+NSCLC在多项研究中展示了具有前景的疗效(图17)。
二、免疫治疗
在可切除NSCLC中,围术期免疫治疗的三种模式(辅助免疫治疗,新辅助免疫治疗,新辅助免疫治疗-辅助免疫治疗)均带来了生存的改善。
1. CHECKMATE 77T研究:纳武利尤单抗在可切除NSCLC的围手术期治疗
研究设计:这是一项在IIA-IIIB期NSCLC患者中比较围手术期纳武利尤单抗与安慰剂疗效的III期研究。可切除的IIA-IIIB期NSCLC 患者按1:1随机分配至NIVO组:新辅助NIVO+化疗 Q3W(4个周期),序贯辅助NIVO Q4W(13个周期);或PBO组:新辅助PBO+化疗 Q3W(4个周期),序贯辅助PBO Q4W(13个周期)。主要研究终点是由盲态独立中心评估(BICR)的EFS。探索性分析包括根据 pCR 状态、ctDNA 清除(从新辅助治疗开始时可检测到ctDNA到新辅助治疗结束时未检测到ctDNA)和ctDNA复发(从辅助治疗开始时未检测到ctDNA,到末次辅助治疗阶段评估时检测到ctDNA)进行的疗效和安全性分析。
主要终点EFS分析显示相较于安慰剂组18.4个月,纳武利尤单抗组EFS尚未达到,HR为0.58。绝大多数亚组中均显示出获益趋势,PD-L1表达≥1%的患者具有显著的EFS获益(HR 0.52,0.35-0.78);在PD-L1表达<1%的亚组中,HR为0.73(0.47-1.15)。探索性分析显示纳武利尤单抗组25.3%的患者和化疗组4.7%的患者出现pCR。这项具有里程碑意义的探索性分析表明无论是否达到pCR,根治性手术的EFS率似乎都更倾向于纳武利尤单抗组获益更多(图18)。
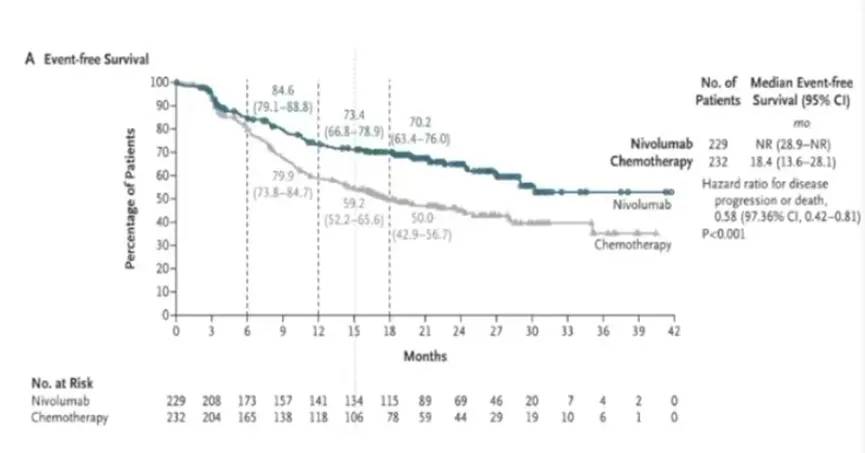
图18:主要终点EFS分析
综上,在可切除的NSCLC患者中,围手术期使用纳武单抗EFS明显长于化疗。因此,基于CHECKMATE 77T研究,2024.10.3 FDA正式批准纳武利尤单抗用于早期NSCLC(≥4cm,和/或淋结阳性)的围手术期治疗。
2. AEGEAN研究:度伐利尤单抗围手术期治疗NSCLC
研究设计:这是一项随机、对照、双盲、国际多中心 III 期临床试验,评估无EGFR及ALK突变的可切除 IIA - IIIB期NSCLC患者使用度伐利尤单抗进行“新辅助免疫治疗+手术切除+术后辅助免疫治疗”方案的疗效与安全性。研究主要终点为 pCR 及 EFS,关键次要终点为 MPR、OS、DFS、安全性和生活质量。
研究主要终点EFS分析显示度伐利尤单抗组和安慰剂组的mEFS 分别为 NR 和 30.0个月。这一结果支持FDA批准度伐利尤单抗可作为早期NSCLC围手术期的治疗新选择。
3. KEYNOTE-671研究:早期NSCLC新辅助帕博利珠单抗联合化疗后辅助帕博利珠单抗与辅助化疗的比较
研究设计:这是一项随机、双盲、安慰剂对照的Ⅲ期临床试验,旨在评估对于可切除NSCLC患者,帕博利珠单抗联合化疗新辅助治疗并在术后单药辅助治疗的疗效与安全性。主要终点为ITT人群的EFS和OS,次要终点包括MPR、pCR和安全性。
研究主要终点OS分析显示帕博利珠单抗组的中位OS尚未达到,安慰剂组的中位OS为52.4个月,两组36个月的OS率分别为71%和64%。EFS分析显示帕博利珠单抗组和安慰剂组的中位EFS分别为47.2个月和18.3个月。
因此,与单独使用新辅助化疗相比,新辅助帕博利珠单抗联合化疗并辅以辅助帕博利珠单抗可以获得显著的0S获益,目前研究结果支持在可切除的早期NSCLC患者中使用围手术期帕博利珠单抗。基于KEYNOTE-671的积极结果,2024年12月3日,帕博利珠单抗在我国获批新的适应症:联合含铂化疗新辅助治疗并在手术后继续帕博利珠单抗单药辅助治疗,用于可手术切除的II,IIIA和IIIB期NSCLC患者。
4. RATIONALE-315研究:可切除NSCLC患者的围手术期替雷利珠单抗加新辅助化疗
研究设计:该研究是一项随机、双盲、安慰剂对照的Ⅲ期临床研究,旨在评估可切除Ⅱ-ⅢA期NSCLC患者接受替雷利珠单抗联合含铂双药化疗“新辅助+辅助”围术期免疫全程治疗的疗效和安全性。研究主要终点是MPR和EFS。
研究主要终点EFS分析显示替雷利珠单抗组及安慰剂组中位EFS均未达到,两组24个月EFS率分别为68%和52%。与安慰剂组(MPR 15%)相比,替雷利珠单抗组(MPR 56%)MPR有显著改善。OS分析显示两个治疗组均未达到中位OS,替雷利珠单抗组及安慰剂组24个月OS率分别为89%和79%,替雷利珠单抗组比安慰剂组OS率有改善的趋势。
因此,基于RATIONALE-315研究结果,2024年10月21日,替雷利珠单抗正式获得中国国家药监局批准,联合含铂化疗新辅助治疗,并在手术后继续本品单药辅助治疗,用于可切除II期或IIIA期NSCLC患者的治疗。
5. PD-L1阳性患者依旧为接受围术期免疫治疗的优势人群
多项RCT研究的亚组分析结果表明,PD-L1表达越高,患者的围术期免疫治疗获益(pCR、EFS等)更明显。在NCCN指南中推荐针对IB-IIIA,IIIB(T3,N2)期患者,在围术期评估中进行PD-L1状态,以及进行EGFR突变以及ALK重排检测。
6. 可切除NSCLC患者围术期vs新辅助纳武利尤单抗治疗:CheckMate 77T与CheckMate816患者水平数据分析
对于合适的可切除NSCLC患者,NIVO+化疗是一种已获批且是唯一获指南推荐的新辅助免疫治疗方案。与新辅助化疗相比,EFS获益显著;与安慰剂相比,在新辅助NIVO+化疗基础上继续围手术期NIVO治疗可获得显著EFS获益。因此对围术期NIVO与新辅助NIVO+化疗两种治疗模式进行比较(图19)。
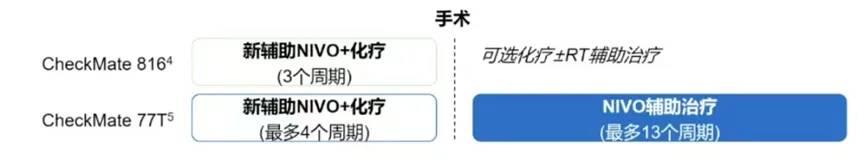
图19:CheckMate 77T与CheckMate816的比较
缺乏随机对照研究情况下,本分析是唯一利用两项随机III期研究中个体患者水平数据比较可切除NSCLC患者围手术期 vs 仅使用新辅助免疫治疗的研究。
结果显示与未接受NIVO辅助治疗的患者相比,在新辅助NIVO+化疗和手术后接受≥1次NIVO辅助治疗的患者术后疾病复发或死亡风险降低约40%。无论基线分期如何,均可观察到类似的获益,肿瘤PD-L1表达<1%的患者获益更大;与新辅助NIVO+化疗相比,围手术期NIVO可改善非pCR患者EFS获益。
研究结果有助于了解新辅助NIVO+化疗和手术后NIVO辅助治疗的潜在获益,进一步支持NIVO作为可切除NSCLC惠者围手术期的治疗选择。
SCLC治疗进展
一、免疫治疗
多项大型III期临床研究,已充分证实了免疫检查点抑制剂在在广泛期小细胞肺癌(ES-SCLC)的疗效,其联合化疗已成为目前标准一线治疗方案(图20)。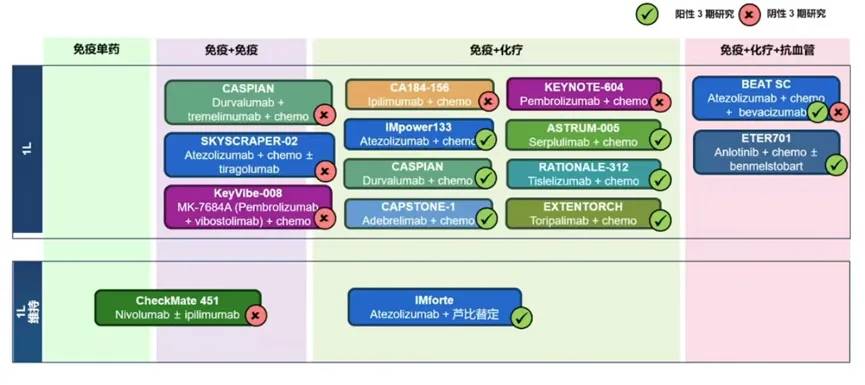
图20:ES-SCLC免疫治疗III期研究汇总
1. ADRIATIC:局限期小细胞肺癌(LS-SCLC)免疫治疗有所突破
研究设计:这是一项随机、双盲、安慰剂对照、全球多中心的III 期临床研究,旨在探索度伐利尤单抗联合或不联合Tremelimumab作为同步放化疗后疾病未进展的 LS-SCLC 患者巩固治疗的疗效和安全性。
研究结果显示度伐利尤单抗组较安慰剂组显著延长患者的OS(中位OS:55.9 vs 33.4个月),两组的3年OS率分别为56.5%和47.6%。同时,度伐利尤单抗组较安慰剂组显著改善患者PFS(中位PFS:16.6 vs 9.2个月),两组的2年PFS 率分别为46.2%和34.2%(图21)。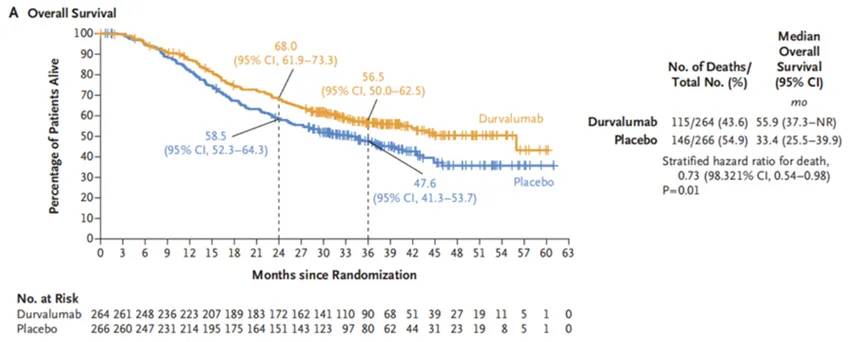
图21:度伐利尤单抗组较安慰剂的OS
因此,度伐利尤单抗作为同步放化疗(cCRT)未进展的LS-SCLC患者巩固治疗达到双主要终点(OS和PFS)。FDA已批准度伐利尤单抗用于cCRT后未进展的LS-SCLC患者。
2. 复发难治性SCLC治疗新策略:靶向DLL3的特异性T细胞衔接分子(BiTE)
DLL3(Delta样配体3)是一种抑制Notch的配体,80%以上的SCLC肿瘤表达DLL3,且其表达与肿瘤发展有关。由于DLL3在SCLC中高表达,在正常组织中很少或不表达,因此DLL3可作为SCLC潜在治疗靶点。
Tarlatamab是一款靶向DLL3和CD3的潜在双特异性T细胞衔接蛋白(BiTE)。作为一款BiTE,Tarlatamab可以将T细胞募集到小细胞肺癌细胞附近,激活T细胞杀伤肿瘤细胞。在I/II期研究中,Tarlatamab在既往接受过SCLC治疗的患者中表现出持久的抗癌活性和可控的安全性。III期研究正在进行中。
2024年5月,FDA已加速审批Tarlatamab用于含铂化疗治疗进展的ES-SCLC。
二、SCLC后线治疗新策略:抗体药物偶联物(ADC)
ADC的作用机制是通过抗体介导靶向特定肿瘤细胞,释放细胞毒性药物;除了直接的细胞毒作用,可能通过先天或获得性免疫机制发挥潜在的抗肿瘤作用。
针对TROP2的ADC药物戈沙妥珠单抗再二线治疗SCLC展示出了较好的疗效和可耐受的安全性。以拓扑异构酶I抑制剂(DXd)为载药的ADC药物I-Dxd(DS-7300)同样展示出了较好的ORR和生存获益。而且,其对脑转移患者也有较好的控制。
三、SCLC的分子分型:仍处于不断探索中
研究人员利用多组学数据基于非负矩阵分解算法将小细胞肺癌分为四个亚型(nmf1-4)。
nmf1:增殖快、E2F活性高、复制压力高,可能受益于基于EP的一线化疗方案。
nmf2:DLL3表达显著升高,提示可能受益于靶向DLL3的治疗方案。
nmf3:RTK通路显著激活,提示可能受益于靶向RTK的治疗方案。
nmf4:特异性升高的MYC表达及MYC通路激活,可能受益于AURK抑制剂。
总结:
(一)NSCLC
晚期NSCLC:
1. 检测技术的发展和新药快速研发使得晚期NSCLC患者治疗更加精准,更大概率实现更长生存。
2. 针对各靶点的靶向药物和研究“百花齐放”,尤其针对EGFR、ALK、ROS1、NTRK、KRASG12C的靶向治疗显示出了良好的抗肿瘤活性和颅内疗效,患者有望进入“长生存”状态;治疗策略的选择则需要综合考虑疗效、安全性管理和耐药应对等因素,做到更精细化个体治疗。
3. 然而,针对驱动基因阳性的肺癌的治疗仍面临诸多未满足的临床需求和挑战,针对耐药、合并突变、以及新靶点药物的研发,有望进一步为患者的长期生存带来新的机遇。
4. 免疫治疗在联合和双抗领域寻求进一步突破,然而针对于耐药问题以及新的靶点药物的研发仍然是目前面临的挑战。
局晚期NSCLC:
1. 靶向:LAURA研究&POLESTAR研究突破性显示EGFR-TKI用于EGFR突变局晚期NSCLC放化疗后巩固治疗显著提高患者生存获益;而对于其他靶点,更多的研究正在探索中。
2. 免疫:对III期不可切NSCLC免疫治疗,同步放化疗后免疫单药巩固仍为主流模式,免疫前提至同步放化疗阶段未能为I期不可切NSCLC带来显著获益。
早期NSCLC:
1. 靶向:ADAURA研究和ALINA研究改变了驱动基因阳性IB-IIIA期NSCLC患者的临床实践,术后靶向治疗成为临床标准治疗手段。然而,仍有许多尚待解决的问题,如辅助治疗的时长,la期高危是否需要辅助靶向治疗;新辅助模式的探索;对于其他更加罕见的靶点,如何探索辅助靶向治疗的价值等。
2. 免疫:三种围术期免疫治疗模式均为患者生存带来获益,基于围手术期免疫治疗的多项研究获批多项适应症,更加丰富了围手术期治疗的选择。如何精准筛选获益人群,如何选择最佳的治疗模式,以及pCR患者进一步治疗问题等,有待探讨和解决。
(二)SCLC:
1. 免疫联合化疗仍然是ES-SCLC一线支柱疗法,新的联合的探索以及新型药物的研发仍在路上。
2. 在局限期小细胞肺癌同步放化疗后免疫巩固治疗取得突破,但免疫同步放化疗和双免序贯巩固治疗暂未看到获益。
3. SCLC分子分型向临床实践转化仍有许多挑战。
排版编辑:肿瘤资讯-Hao











 苏公网安备32059002004080号
苏公网安备32059002004080号


