

摘要
目的 探究癌结节对根治切除术后胃癌患者预后的影响。
方法 回顾性分析于2021年1月至2023年12月在北京大学人民医院胃肠外科行根治性手术的212例胃癌患者,评估胃癌患者癌结节状态与临床病理特征的关系以及对胃癌患者术后总生存期的影响。
结果 212例胃癌患者中12例(5.1%)患者病理检查提示有癌结节。癌结节的发生与术前T分期、N分期、壁外血管侵犯均有关(均P<0.05)。随访期间内31例患者发生复发、转移或死亡,COX多因素分析结果提示N分期(P=0.07)、术前血清CEA水平(P<0.001)、壁外血管侵犯(P=0.001)、癌结节(P=0.011)均是影响患者术后总生存时间的独立危险因素。在术前行新辅助治疗、pT4期、pN+及有壁外血管侵犯的患者中,癌结节的状态与总生存率密切相关,有癌结节的患者预后更差,生存期更短,差异有统计学意义(P<0.05)。
结论 癌结节是影响根治性胃癌患者预后的重要危险因素。
背景
癌结节指的是恶性肿瘤周围脂肪中发现的、与原发肿瘤或淋巴结组织没有连续性的卫星肿瘤结节[1] 。崔艳成等[2] 分析了癌结节对结肠癌患者预后的影响。目前癌结节阳性作为区域淋巴结转移的一种情况已被纳入到结直肠癌的TNM分期中。近年来,癌结节在胃癌根治术后病理分期的作用逐渐受到重视,国际抗癌联盟(UICC)和美国癌症联合会(AJCC)在2016年提出了新的胃癌分期标准,建议胃癌术后病理分期不仅包括肿瘤浸润深度、淋巴结累及数目及是否远处转移,还应对癌结节进行记录[3,4] ,但是目前仍未将癌结节纳入胃癌TNM分期。本研究旨在研究癌结节在胃癌患者中的分布情况,并结合患者的临床病理特征及生存资料分析癌结节对其预后的影响。
材料与方法
一、研究对象
回顾性分析2021年1月至2023年12月在北京大学人民医院胃肠外科接受胃癌根治性手术的212例胃癌患者的临床资料,其中男148例,女64例,中位年龄64岁(23~90岁),其中12例(5.1%)患者病理检查提示合并有癌结节。
纳入标准:(1)肿瘤原发灶位于胃部;(2)接受根治性胃癌手术;(3)病理诊断为胃腺癌;(4)患者临床、病理及随访资料完整;(5)研究获得患者知情同意。
排除标准:(1)既往有其他恶性肿瘤病史;(2)残胃癌、多灶性胃癌;(3)伴有明显的肝、肾功能异常及其他严重器官功能损害;(4)非肿瘤原因死亡患者。
二、研究方法
根据纳入标准,将入组病例分为术后病理发现有癌结节组和无癌结节组,比较两组患者的性别、年龄、有无新辅助治疗、T分期、N分期、手术方式、肿瘤位置、肿瘤最大直径、分化程度、Lauren分型、有无脉管内癌栓、神经周围侵犯、人表皮生长因子受体2(human epidermal growth factor receptor 2,HER2)、CT检查发现壁外血管侵犯(extramural vessel invasion,EMVI)、错配修复(mismatch repair,MMR)蛋白有无缺失及术前血清CEA和CA19-9等。
三、随访
通过电话定期随访、门诊及住院病历资料获取等方式收集患者的生存资料,随访检查项目主要有胸腹盆CT增强扫描、胃镜及消化道肿瘤标志物等。随访截止至2024年6月,中位随访时间11个月(1~42个月),在随访过程中16例患者失访,随访率为92.5%。
四、统计学分析
采用统计软件SPSS 26.0,Zstats软件和R version 4.4.0进行数据分析,计数资料采用 χ 2检验,当理论频数<5时使用Fisher精确概率法。采用Kaplan-Meier生存曲线描述总生存(overall survival,OS)率,两组间比较采用Log-rank检验;应用COX回归进行单因素和多因素分析癌结节影响胃癌根治术后患者预后的危险因素, P<0.05为差异有统计学意义。
结果
一、影响胃癌患者癌结节发生的临床病理因素
癌结节的发生与患者年龄、性别、术前有无新辅助治疗、肿瘤位置、肿瘤最大直径、肿瘤分化程度、MMR状态、Lauren分型、HER2水平、脉管内癌栓、神经周围侵犯、术前血清CEA水平和术前血清CA19-9水平均无关(均P>0.05),而与术前T分期、N分期和EMVI均有关(均P<0.05),详见表1 。
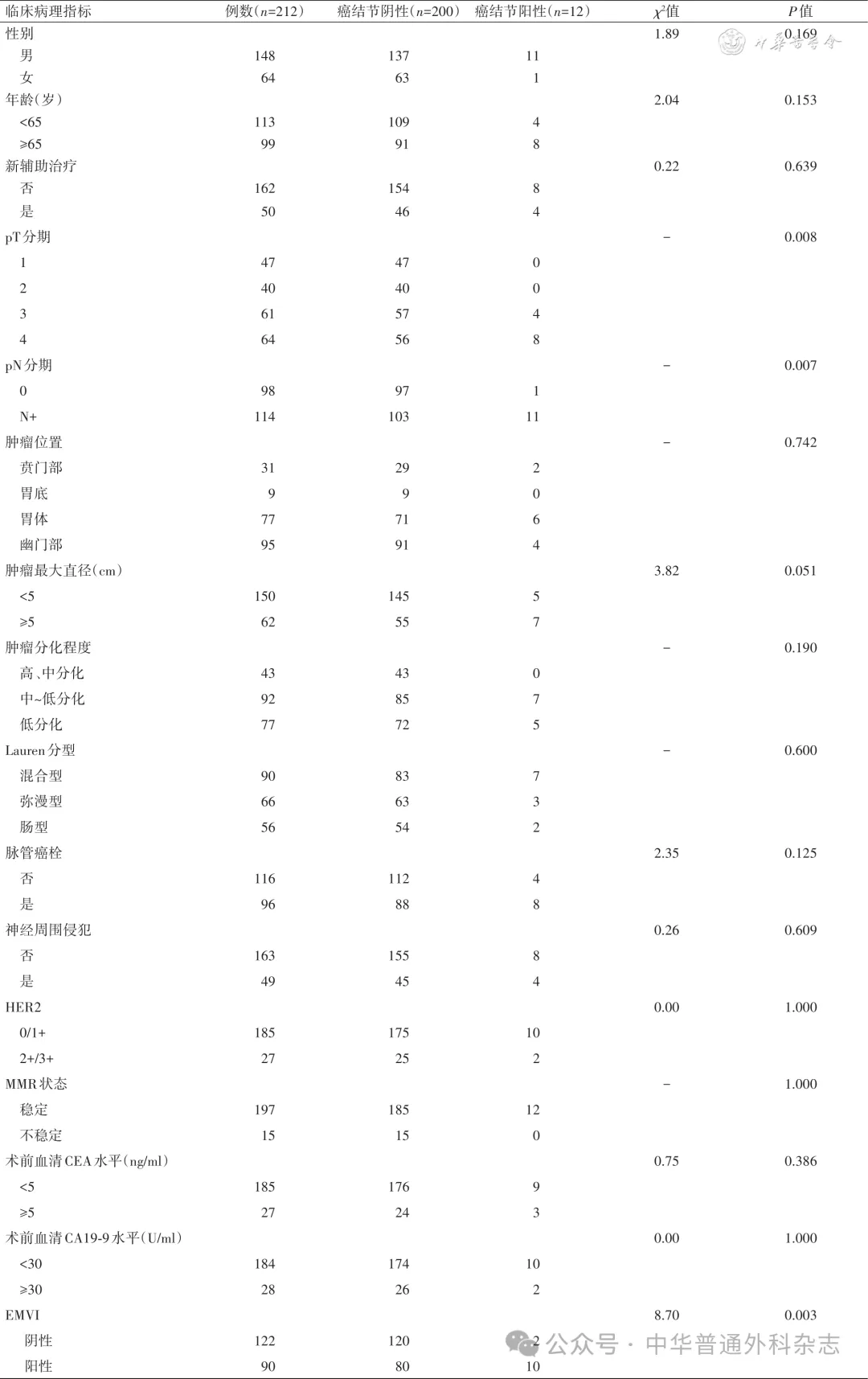
二、癌结节对接受根治性手术胃癌患者生存的影响
随访期间,31例(14.6%)患者发生复发、转移或死亡。在胃癌根治术患者中有癌结节组较无癌结节组患者的OS率低,差异具有统计学意义(HR:0.168,95% CI:0.067~0.418,P<0.001),见图1 。
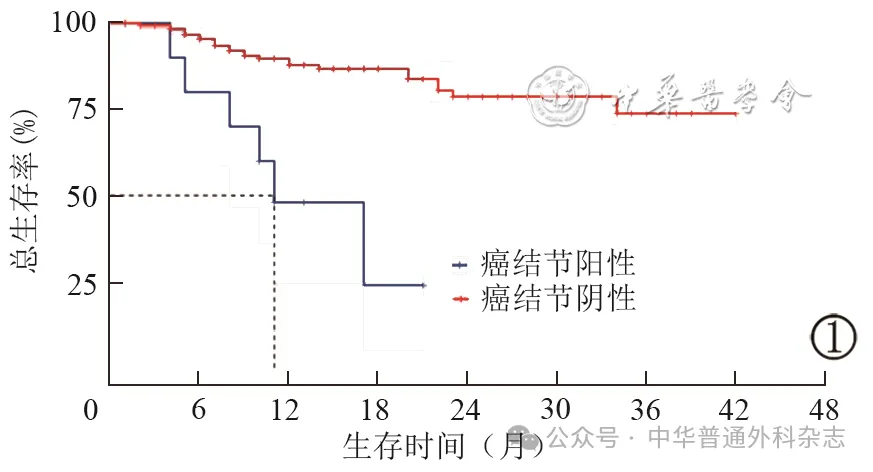
单因素分析发现,患者的T分期、N分期、术前有无新辅助治疗、肿瘤最大直径、脉管癌栓、神经周围侵犯、术前血清CEA、EMVI及癌结节均与OS率有关(均P<0.05),见表2 ;而患者的性别、年龄、手术方式、肿瘤位置、肿瘤分化程度、Lauren分型、HER2、MMR状态、术前血清CA19-9与OS率均无关(均P>0.05)。COX多因素分析发现,N分期(P=0.07)、术前血清CEA水平(P<0.001)、EMVI(P=0.001)、癌结节(P=0.011)均是影响患者术后OS的独立危险因素,见表2 。
 根据术前是否行新辅助治疗分层分析发现,无论是否行新辅助治疗,胃癌患者中有癌结节患者的OS率均较无癌结节组低,差异有统计学意义(均P<0.05)(图2A ,2B);在pT分期分层中,pT1/T2患者均未出现癌结节,而在pT3患者中,有癌结节组与无癌结节组患者的OS率差异无统计学意义(P=0.312)(图3A);在pT4期患者中,有癌结节的胃癌患者OS率较无癌结节组的明显降低,差异有统计学意义[HR(95% CI):0.298(0.104~0.85B)P=0.015](图3B);按照pN分期分层分析发现,在pN+期患者中,有无癌结节与胃癌患者的OS率有关,有癌结节患者的OS率较无癌结节组OS率更低,差异有统计学意义( P<0.001)(图4A),而在pN0期患者中,癌结节存在状态患者的OS率差异无统计学意义(P>0.05)(图4B)。同时,根据术前影像学表现是否有EMVI分层分析发现,在EMVI阳性的胃癌患者中,有癌结节的胃癌根治术患者OS率更低,差异有统计学意义(P=0.016)(图5A);而在EMVI阴性患者中,仅有1例患者出现癌结节阳性,OS率差异有统计学意义(P=0.001)(图5B)。
根据术前是否行新辅助治疗分层分析发现,无论是否行新辅助治疗,胃癌患者中有癌结节患者的OS率均较无癌结节组低,差异有统计学意义(均P<0.05)(图2A ,2B);在pT分期分层中,pT1/T2患者均未出现癌结节,而在pT3患者中,有癌结节组与无癌结节组患者的OS率差异无统计学意义(P=0.312)(图3A);在pT4期患者中,有癌结节的胃癌患者OS率较无癌结节组的明显降低,差异有统计学意义[HR(95% CI):0.298(0.104~0.85B)P=0.015](图3B);按照pN分期分层分析发现,在pN+期患者中,有无癌结节与胃癌患者的OS率有关,有癌结节患者的OS率较无癌结节组OS率更低,差异有统计学意义( P<0.001)(图4A),而在pN0期患者中,癌结节存在状态患者的OS率差异无统计学意义(P>0.05)(图4B)。同时,根据术前影像学表现是否有EMVI分层分析发现,在EMVI阳性的胃癌患者中,有癌结节的胃癌根治术患者OS率更低,差异有统计学意义(P=0.016)(图5A);而在EMVI阴性患者中,仅有1例患者出现癌结节阳性,OS率差异有统计学意义(P=0.001)(图5B)。
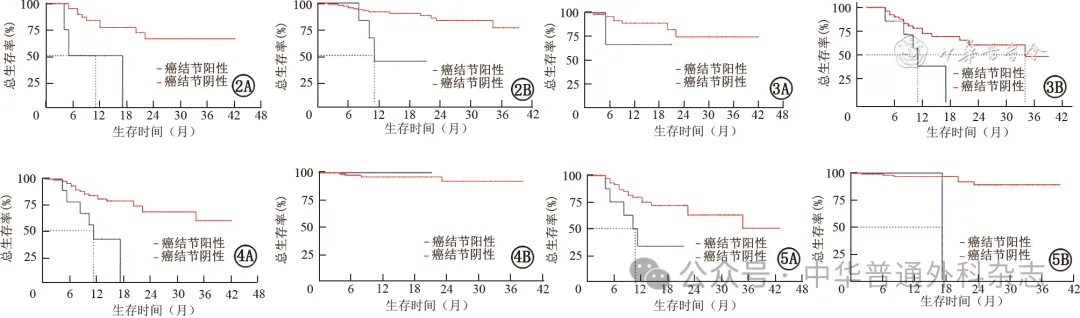
图2.术前有无新辅助治疗癌结节阳性与阴性胃癌患者的总生存曲线。 2A:术前有新辅助治疗中癌结节阳性与癌结节阴性胃癌患者的总生存曲线,2B : 术前无新辅助治疗癌结节阳性与癌结节阴性胃癌患者的总生存曲线。
图3.不同pT分期阳性与癌结节阴性胃癌患者的总生存曲线。 3A:pT3期;3B:pT4期。
图4.不同pN分期阳性与癌结节阴性胃癌患者的总生存曲线。 4A:pN+期;4B:pN0期。
图5.不同壁外血管侵犯状态阳性与癌结节阴性胃癌患者的总生存曲线 5A:壁外血管侵犯阳性;5B:壁外血管侵犯阴性。
三、癌结节阳性患者的复发转移情况
本研究中,癌结节阳性的12例患者中男11例,女1例,中位年龄69(50~82)岁,4例患者接受了新辅助治疗,8例患者T分期为T4期,11例患者N分期为pN+,10例患者EMVI为阳性。单因素及多因素分析结果发现,癌结节阳性的患者复发转移的风险更高,其中有5例患者发生腹腔转移,2例患者死亡。
讨论
在本研究的212例胃癌根治术患者中,癌结节的判断主要依据术后病理检查,其发生率为14.6%,且癌结节的发生与肿瘤T分期、N分期和EMVI阳性相关。同时本研究结果显示,癌结节阳性胃癌患者术后的OS率低于癌结节阴性的患者,提示癌结节阳性的患者是OS的负性指标,这与崔艳成等 [2]对Ⅲ期结肠癌患者预后的研究结论类似。多因素分析结果提示,术前N分期、术前血清CEA水平、EMVI及癌结节均是影响胃癌根治术后患者的独立危险因素。国内外研究也发现癌结节是影响胃癌患者预后的重要危险因素,胃癌根治术后病理标本中若检测到癌结节存在,往往提示患者预后不良,并且癌结节数目>3枚是胃癌患者预后不良的独立危险因素[1,4,5,6,7,8] ,因此AJCC第8版TNM分期中已在“区域淋巴结”部分增加了癌结节的描述,并要求登记癌结节数量,但是目前仍未将癌结节列入胃癌的TNM分期标准[3] 。
对于癌结节的起源目前仍存在争议,有的研究认为癌结节是在淋巴结转移期间发生的,称为“转移中转移”[9],而Song等[10]认为癌结节是癌症侵袭性的重要指标,建议对癌结节阳性的胃癌患者进行密切随访。同时,癌结节可能是肿瘤浆膜侵犯或者淋巴结转移的一种形式,也有研究认为癌结节可能是肿瘤的腹腔种植转移[5,6] 。本研究中,T分期和N分期较晚的患者更易出现癌结节,这提示癌结节可能和晚期肿瘤浆膜侵犯、淋巴结转移有关,进一步的分层分析发现在pT4、pN+、EMVI+的患者中癌结节阳性均与更差的预后相关,这可能意味着癌结节是独立于浆膜侵犯和淋巴结转移的另一种肿瘤进展形式,这与Chen等 [11]和Chen等[12]的发现相似。但苑佳欣等[13]对907例胃癌患者的研究中发现,对pT期分层分析结果发现有无癌结节对T1期、T3期和T4b期患者的5年生存率均无影响,仅对T2期和T4a期患者的预后有影响。而对pN分期进行分层分析发现,有无癌结节对生存率的影响差异有统计学意义,这表示癌结节可能与淋巴结的转移存在联系。在对本研究癌结节阳性患者的分析中,41.7%出现了腹腔转移,腹腔转移的比例较高,提示癌结节可能是腹腔转移的预测指标,但由于病例数较少,需待进一步研究验证。同时以往的研究表明,EMVI已被证明与较差的生存结果相关,是淋巴结或血行转移过程中的早期步骤[14],这也提示癌结节可能与肿瘤血管侵犯不同,与血行转移关联较小。综上所述,癌结节是影响根治性手术后胃癌患者预后的重要危险因素,可能是胃癌早期腹膜转移的预测指标,而对于其来源和对临床诊疗的意义仍需进一步研究。
[1] Fujikawa K , Omori T , Shinno N ,et al. Tumor deposit is an independent factor predicting early recurrence and poor prognosis in gastric cancer[J]. J Gastrointest Surg, 2023,27(7):1336-1344. DOI: 10.1007/s11605-023-05668-y .
[2]崔艳成,周宇石,申占龙,等. 癌结节对根治性手术后Ⅲ期结肠癌患者预后的影响[J]. 中华普通外科杂志, 2022, (4):260-264. DOI: 10.3760/cma.j.cn113855-20220303-00122 .
[3] Amin MB , Greene FL , Edge SB ,et al. The eighth edition AJCC cancer staging manual: continuing to build a bridge from a population-based to a more "personalized" approach to cancer staging[J]. CA Cancer J Clin, 2017,67(2):93-99. DOI: 10.3322/caac.21388 .
返回引文位置Google Scholar 百度学术 万方数据
[4] 姚子豪,左帅,王鹏远,等. 癌结节在胃癌患者中的预后价值[J]. 中华普通外科杂志, 2023, (2):151-153. DOI: 10.3760/cma.j.cn113855-20220321-00181 .
[5] Etoh T , Sasako M , Ishikawa K ,et al. Extranodal metastasis is an indicator of poor prognosis in patients with gastric carcinoma[J]. Br J Surg, 2006,93(3):369-373. 10.1002/bjs.5240 .
[6] Zhou M , Yang W , Zou W ,et al. Prognostic significance of tumor deposits in radically resected gastric cancer: a retrospective study of a cohort of 1 915 Chinese individuals[J]. World J Surg Oncol, 2022,20(1):304. DOI: 10.1186/s12957-022-02773-1 .
[7] Wenquan L , Yuhua L , Jianxin C ,et al. Tumor deposit serves as a prognostic marker in gastric cancer: a propensity score-matched analysis comparing survival outcomes[J]. Cancer Med, 2020,9(10):3268-3277. DOI: 10.1002/cam4.2963 .
[8]徐冉,吴鑫,徐华平,等. 癌结节数目及分布在淋巴结阴性胃癌患者中的预后价值[J]. 中华普通外科杂志, 2023, (4):275-279. DOI: 10.3760/cma.j.cn113855-20221029-00665 .
[9]
Hayashi M , Abe M , Fujita T ,et al. Prognostic effect of categorized tumor deposits in gastric cancer: a single-center retrospective study[J]. Surgery, 2024,175(2):373-379. DOI: 10.1016/j.surg.2023.09.039 .
[10] Song X , Liu K , Liao X ,et al. Clinical significance of tumor deposits in gastric cancer after radical gastrectomy: a propensity score matching study[J]. World J Surg Oncol, 2023,21(1):325. DOI: 10.1186/s12957-023-03208-1 .
[11] Chen XL , Zhao LY , Xue L ,et al. Prognostic significance and the role in TNM stage of extranodal metastasis within regional lymph nodes station in gastric carcinoma[J]. Oncotarget, 2016,7(41):67047-67060. DOI: 10.18632/oncotarget.11478 .
[12]Chen H , Tang Z , Chen L ,et al. Evaluation of the impact of tumor deposits on prognosis in gastric cancer and a proposal for their incorporation into the AJCC staging sy stem [J]. Eur J Surg Oncol, 2018,44(12):1990-1996. DOI: 10.1016/j.ejso.2018.10.062 .
[13] 苑佳欣,檀碧波,李勇,等. 癌结节对胃癌患者预后及淋巴结分期的影响及其意义[J]. 中华普通外科杂志, 2023, (4):269-274. DOI: 10.3760/cma.j.cn113855-20221019-00632 .
[14] Zhao B , Huang X , Zhang J ,et al. Clinicopathologic factors associated with recurrence and long-term survival in node-negative advanced gastric cancer patients[J]. Rev Esp Enferm Dig, 2019,111(2):111-120. DOI: 10.17235/reed.2018.5829/2018 .
排版编辑:Kingsley











 苏公网安备32059002004080号
苏公网安备32059002004080号


