第十八届全国乳腺癌会议暨第十九届上海国际乳腺癌论坛于2024年10月17至19日在中国上海世博会议中心盛大举办。本次大会由中国抗癌协会乳腺癌专业委员会和上海市抗癌协会联合主办,汇聚了国内外众多乳腺癌领域的专家学者,共同探讨乳腺癌诊疗的最新进展和未来发展方向。在【名家重器】环节,中国医学科学院肿瘤医院徐兵河院士报告了乳腺癌抗体偶联药物(ADC)现状和展望。【肿瘤资讯】特对精华内容予以整理,以飨大家。
地点 :中国上海世博会议中心
日期 : 10月18日

ADC药物的研发背景与设计理念
免疫学之父Paul Ehrlich在100多年前提出了“Magic Bullet”概念,即通过靶向递送将毒性药物送达微生物和肿瘤细胞。经过多年的发展,目前已有多个ADC药物上市,成为肿瘤治疗领域的热点。ADC药物的发展经历了多代更迭,趋势是抗体的免疫原性降低、功能性增多;连接子的稳定性提高、特异性性更好、载药量更高;有效载荷的细胞毒效力增强,并出现旁观者效应。

目前,有267个ADC药物处于研发阶段,针对100多个靶点,85%的ADC药物研发针对实体肿瘤,乳腺癌和肺癌最常见。全球已有15款ADC药物获批上市,其中3款用于乳腺癌治疗,包括我们熟知的恩美曲妥珠单抗(T-DM1)、德曲妥珠单抗(T-DXd)等。
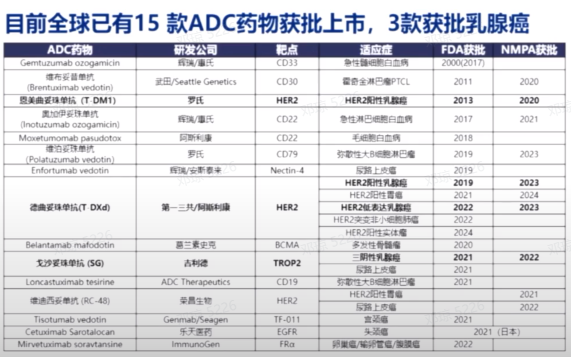
ADC药物在乳腺癌领域的研究现状
HER2靶点

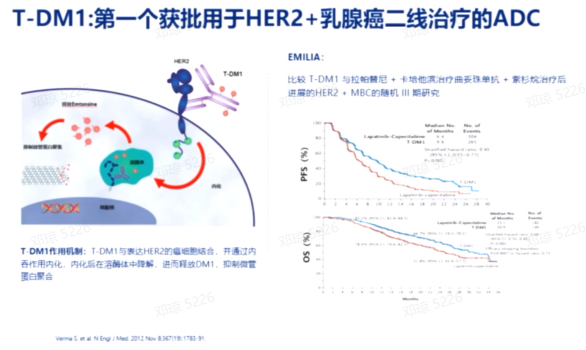
T-DM1
HER2是乳腺癌治疗的重要靶点,首个获批的ADC药物是T-DM1,用于治疗HER2阳性乳腺癌。EMILIA研究表明,T-DM1在无进展生存期(PFS)和总生存期(OS)上均优于拉帕替尼联合卡培他滨。
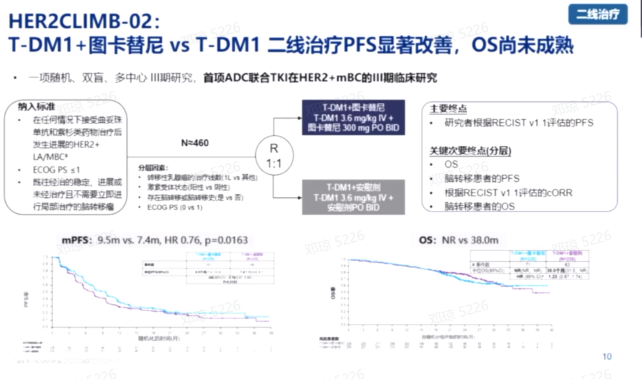
HER2CLIMB-02研究表明,T-DM1联合图卡替尼能显著改善HER2阳性晚期乳腺癌患者的PFS,而OS数据尚待进一步观察。
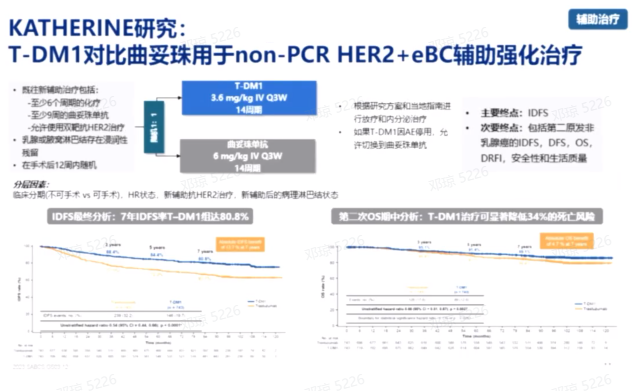
KATHERINE研究表明,T-DM1作为新辅助治疗后未达到病理完全缓解(pCR)的HER2阳性早期乳腺癌患者的辅助治疗,与曲妥珠单抗相比,显著提高了无浸润性疾病生存期(iDFS),降低了疾病复发和死亡风险。
T-DXd
新一代ADC药物T-DXd,与T-DM1连接的毒素类型不同。T-DXd携带的是一种拓扑异构酶抑制剂,T-DM1连接的是抗微管药物。在Ⅲ期DESTINY-Breast03临床研究中,T-DXd成为了全球首个在HER2阳性晚期乳腺癌二线治疗中,相比T-DM1展现出显著疗效优势的药物。研究显示,对于既往接受过曲妥珠单抗和紫杉类药物治疗后进展的HER2阳性乳腺癌患者,T-DXd在PFS和OS上均优于T-DM1,确立了其在该治疗领域的新标准地位。

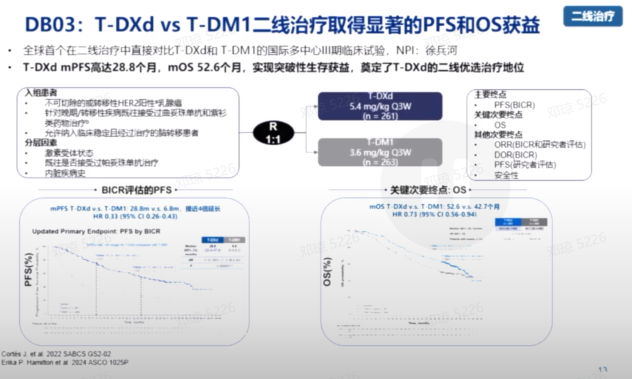
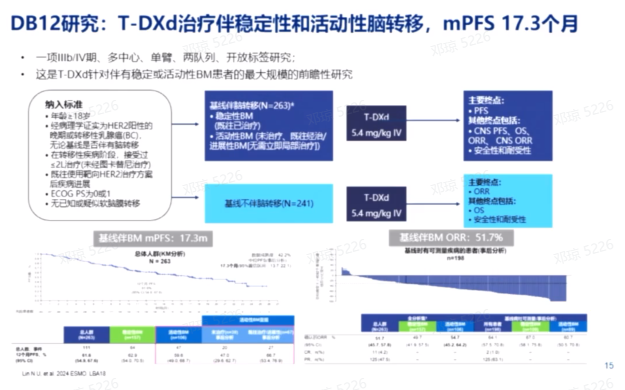
HER2阳性乳腺癌患者中,约30%-35%会发生脑转移,中位生存期为1-1.5年。传统标准治疗为放疗,但多数患者会复发。DESTINY-Breast12临床试验显示,T-DXd治疗HER2阳性乳腺癌脑转移患者,中位PFS达17.3个月,证实了其对脑转移的良好疗效。
HER2阳性晚期乳腺癌后线治疗
在ADC药物后线治疗HER2阳性晚期乳腺癌的研究中,客观缓解率(ORR)和PFS是衡量疗效的关键指标。目前,ADC药物在HER2阳性乳腺癌后线治疗的研究表明,PFS从近6个月到近20个月不等。这表明不同临床试验的结果存在差异,可能与选择的患者人群有关。
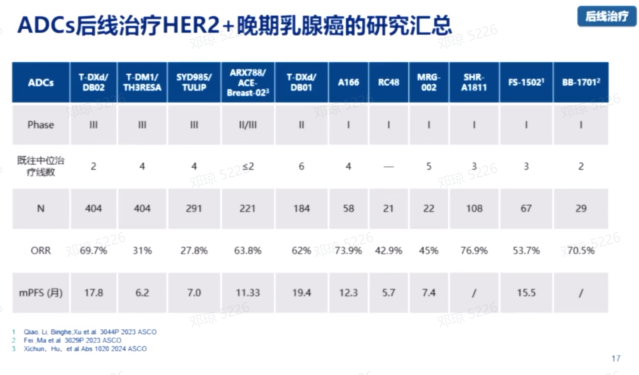
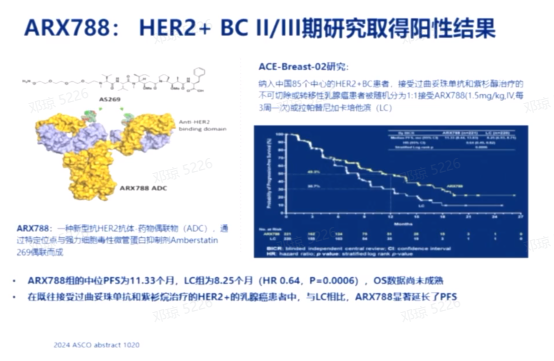
国内的ADC药物研究,如ARX788和A166,也显示出积极的结果。ARX788的临床试验在国内85个中心进行,针对曾接受过曲妥珠单抗和紫杉类药物治疗后失败的患者。试验结果显示,与拉帕替尼联合卡培他滨相比,ARX788组的PFS从8.25个月提高到11.33个月,具有统计学上的显著性差异。A166的Ⅲ期临床试验也已经完成,同样显示出与对照组相比PFS的延长,具体数据尚未公布。
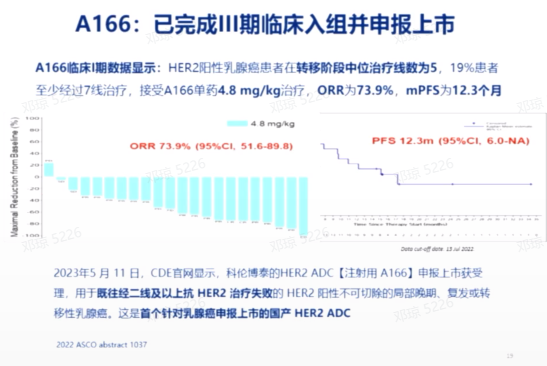
徐兵河院士团队最近开展的一项针对HER2阳性乳腺癌患者伴有肝转移情况的Ⅲ期临床研究,研究药物为维迪西妥单抗。该研究显示,与标准治疗方案相比,维迪西妥单抗能够显著提高患者的PFS,其中研究组的PFS为12.5个月,而对照组为5.6个月,具有统计学上的显著性差异。这一结果已经在相关网站上公示,并正在准备递交上市申请。

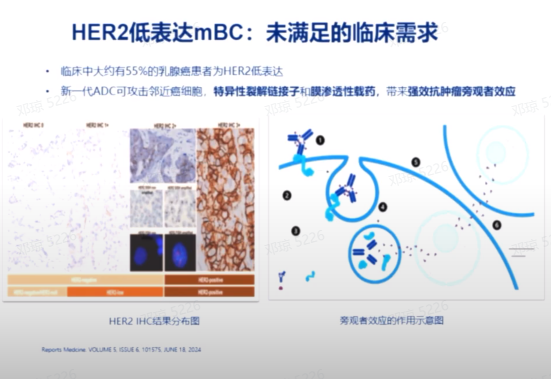
T-DXd治疗HER2低表达乳腺癌
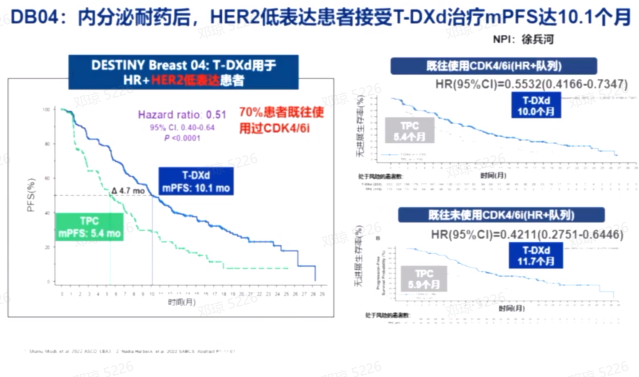
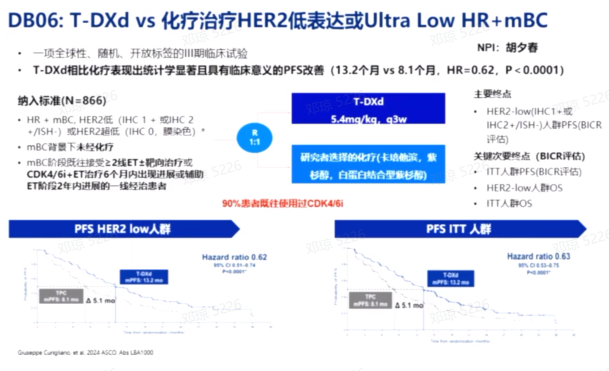
T-DXd在HER2低表达乳腺癌患者中也显示出潜在的治疗效果。徐兵河院士团队的DB04研究表明,T-DXd在HR阳性HER2低表达乳腺癌患者中显示出良好的疗效,尤其是在经历内分泌耐药后,显著延长了PFS。胡夕春教授团队的DB06研究表明, T-DXd在HER2低表达或超低表达的HR阳性转移性乳腺癌患者中显著改善了PFS,显示出其作为治疗选择的潜力。
TROP2靶点

人滋养层细胞表面抗原2(TROP2)在多种恶性肿瘤中高表达,尤其在三阴性乳腺癌(TNBC)中的表达率高达88%,在HR阳性HER2阴性乳腺癌中的表达率也接近80%。TROP2的高表达与不良预后相关,使其成为乳腺癌治疗的有吸引力的靶点。
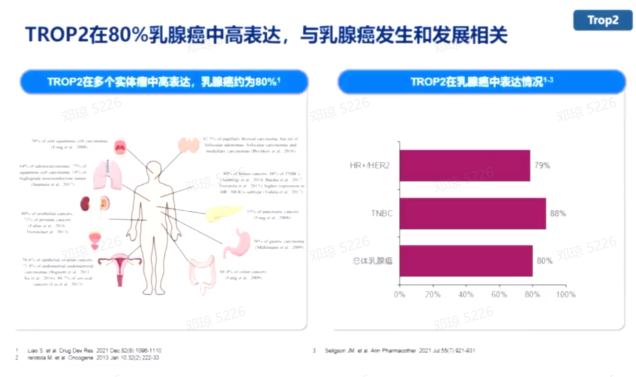
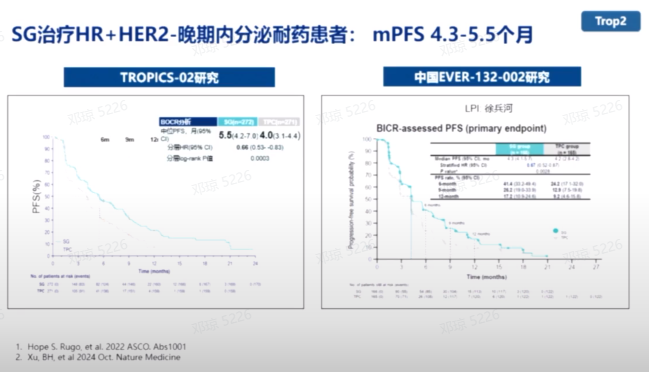
SG
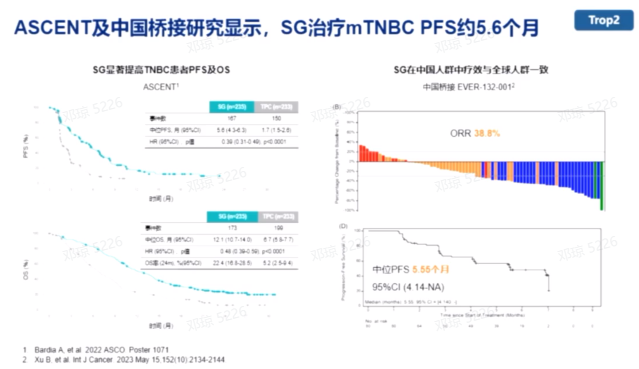
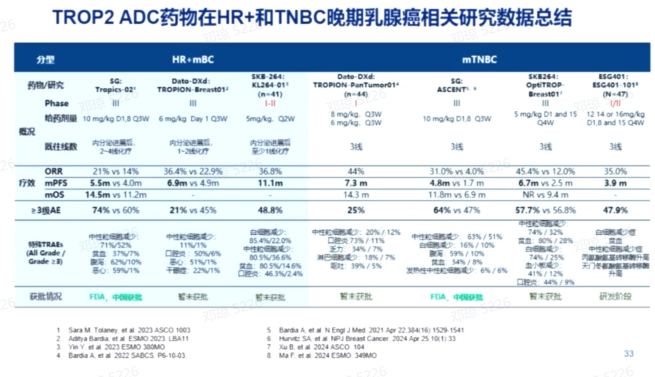
戈沙妥珠单抗(SG)作为全球首个获批的靶向TROP2的ADC药物,在治疗晚期TNBC患者中显示出显著的疗效。TROPICS-02研究和中国EVER-132-002研究显示,SG治疗HR阳性HER2阴性晚期内分泌耐药患者,中位PFS达4.3-5.5个月。ASCENT及中国桥接研究显示,与化疗相比,SG治疗晚期TNBC的PFS约5.6个月,显著改善了患者的中位PFS和OS。
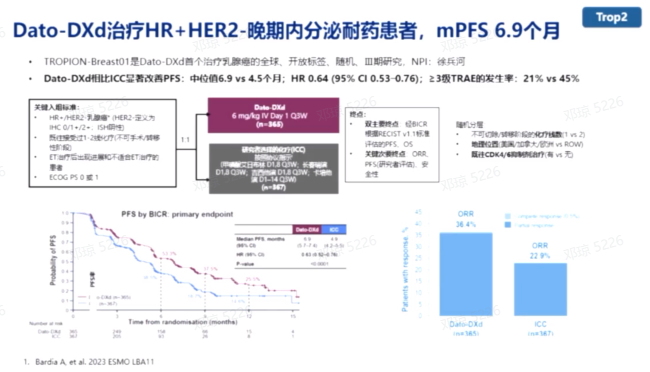
Dato-DXd
Dato-DXd是一种靶向TROP2的ADC药物,其Ⅲ期TROPION-Breast01研究显示,在既往接受过内分泌治疗的HR阳性HER2阴性乳腺癌患者中,接受Dato-DXd治疗后中位PFS达6.9个月,显著延长了中位PFS,并降低了疾病进展或死亡的风险。
SKB264
SKB264是国内首个TROP2 ADC药物,由四川科伦博泰研发。在晚期TNBC的Ⅲ期临床OptiTROP-Breast01研究中,SKB264取得了6.7个月的中位PFS,显示出显著的疗效。
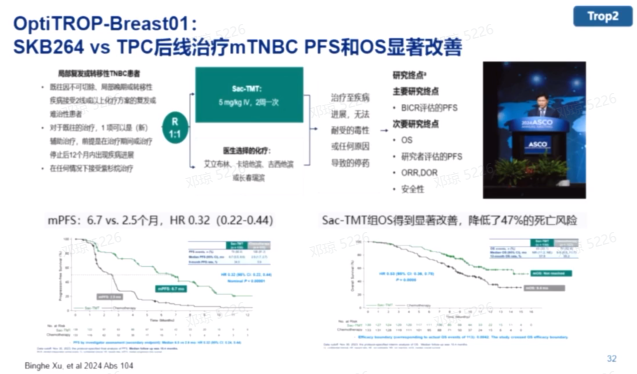
TROP2 ADC药物在乳腺癌治疗领域展现出巨大的潜力,未来可能会有更多的TROP2 ADC药物进入临床研究,为乳腺癌患者提供更多的治疗选择 。
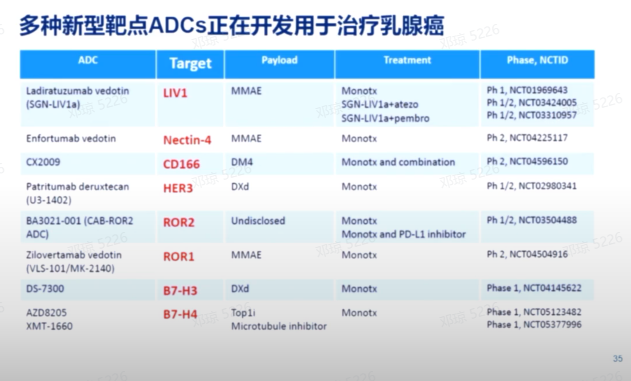
其他靶点

在乳腺癌治疗领域,针对其他靶点的ADC药物研究正在积极进行中。目前,除了HER2靶点和TROP2靶点外,LIV1、Nectin-4、CD166、HER3、ROR1/2、B7-H3/4等靶点的药物也在临床研究阶段。这些新型ADC药物针对不同的靶点,采用不同的载药机制,正在进行多项临床试验,涵盖了多种治疗方式,包括单药治疗和联合治疗。这些研究有望为乳腺癌患者提供更多的治疗选择,推动乳腺癌治疗的进展。
ADC药物的不良反应受多种因素影响,包括抗体、连接子和有效载荷。这些因素决定了ADC药物的不良反应特性。在关注ADC药物时,应重视其作用机制、连接子的化学性质以及偶联位点的选择,因为这些是影响ADC药物不良反应的重要因素。
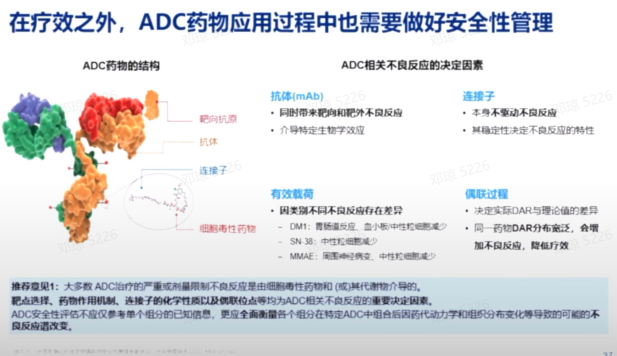
ADC药物的总体安全性较好,但一旦出现不良反应,应及时进行预防或对症处理,并调整治疗方案。及早的预防、监测和处理,以及多学科的管理,对于管理ADC药物的不良反应至关重要,尤其是针对可能出现的严重不良反应,如间质性肺炎和心脏毒性,需要多学科的综合管理。
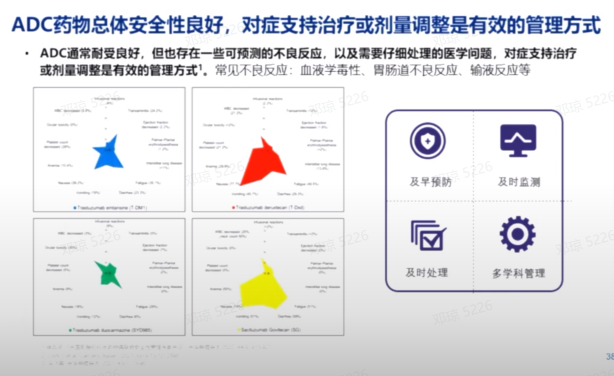
ADC药物的未来展望
新型靶点和Payload的开发
乳腺癌ADC药物的新型靶点开发,如HER3、Nectin-4、B7-H4等,及微管、拓朴异构酶等Payload的药物研究,应更注重新型靶点开发、药物结构精准升级和联合治疗方案探索。
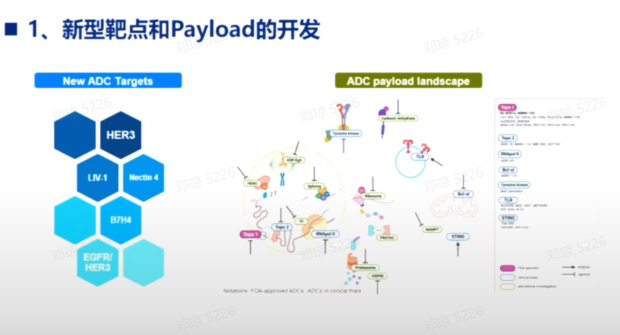
借助ADC的理念、平台及技术,进一步精准升级药物结构设计
ADC药物研发正通过新理念和技术进行结构优化,包括双特异性抗体ADC和双载药ADC。目前,这些新型ADC药物还处于早期研发阶段,期望国内企业能在此领域取得突破。

ADC联合治疗
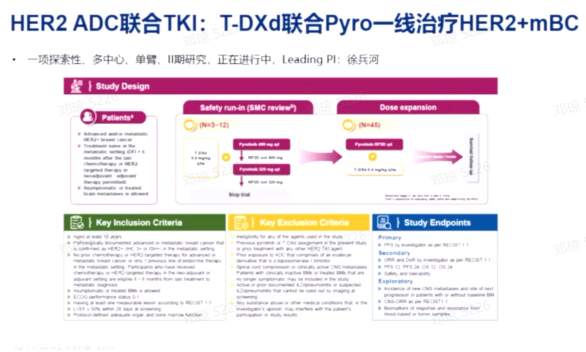
ADC药物的联合治疗策略,包括与TKI类药物、免疫治疗和其他靶向药物的联合。T-DM1联合图卡替尼已成为HER2阳性乳腺癌二线治疗的标准。同时,也有HER2 ADC联合免疫治疗的研究正在进行,主要集中在PD-L1阳性患者。
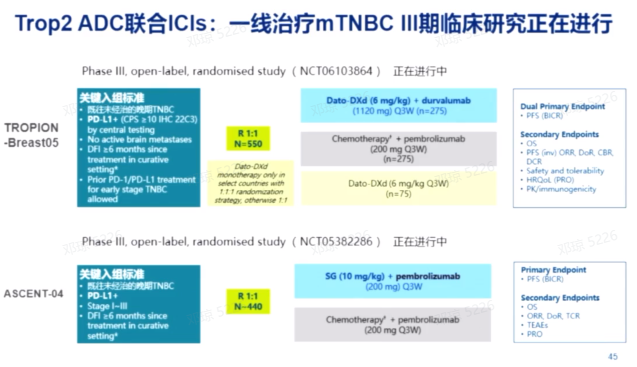
TROP2 ADC的联合治疗策略正在探索中,包括与免疫治疗的联合。TB05临床试验评估了TROP2 ADC联合免疫治疗与其他治疗方案的疗效,以及ACSENT-O4等研究。目前,针对TROP2 ADC的耐药机制研究较少,但已有综述发表,探讨了耐药性和未来研究方向。
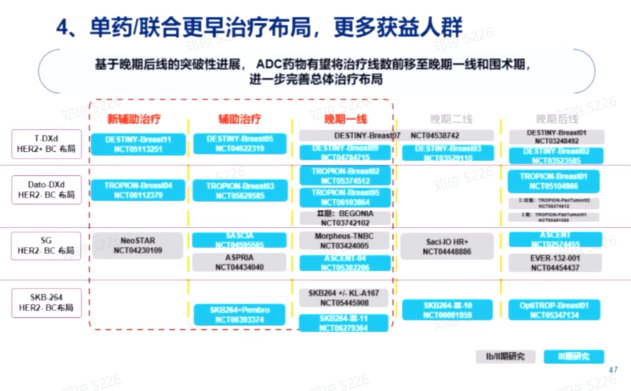
单药/联合更早治疗布局
未来的乳腺癌治疗展望包括单药和联合治疗策略,以期在新辅助和辅助治疗中使更多患者获益。目前正在进行的DB11、TROPION-Breast04以及TROP2 ADC(SKB264)等研究,都在探索新的布局。基于晚期后线的突破性进展,ADC药物有望将治疗线数前移至晚期一线和围术期,进一步完善总体治疗布局。
ADC药物在乳腺癌领域尚待解决问题
ADC药物在乳腺癌治疗中面临未解决的问题,如生物标志物检测、最佳治疗顺序和耐药性。特别是耐药机制,需进一步研究。未来的研究将聚焦于克服耐药,优化ADC结构,并探索与免疫治疗等的联合应用。

排版编辑:肿瘤资讯-Jenny












 苏公网安备32059002004080号
苏公网安备32059002004080号


