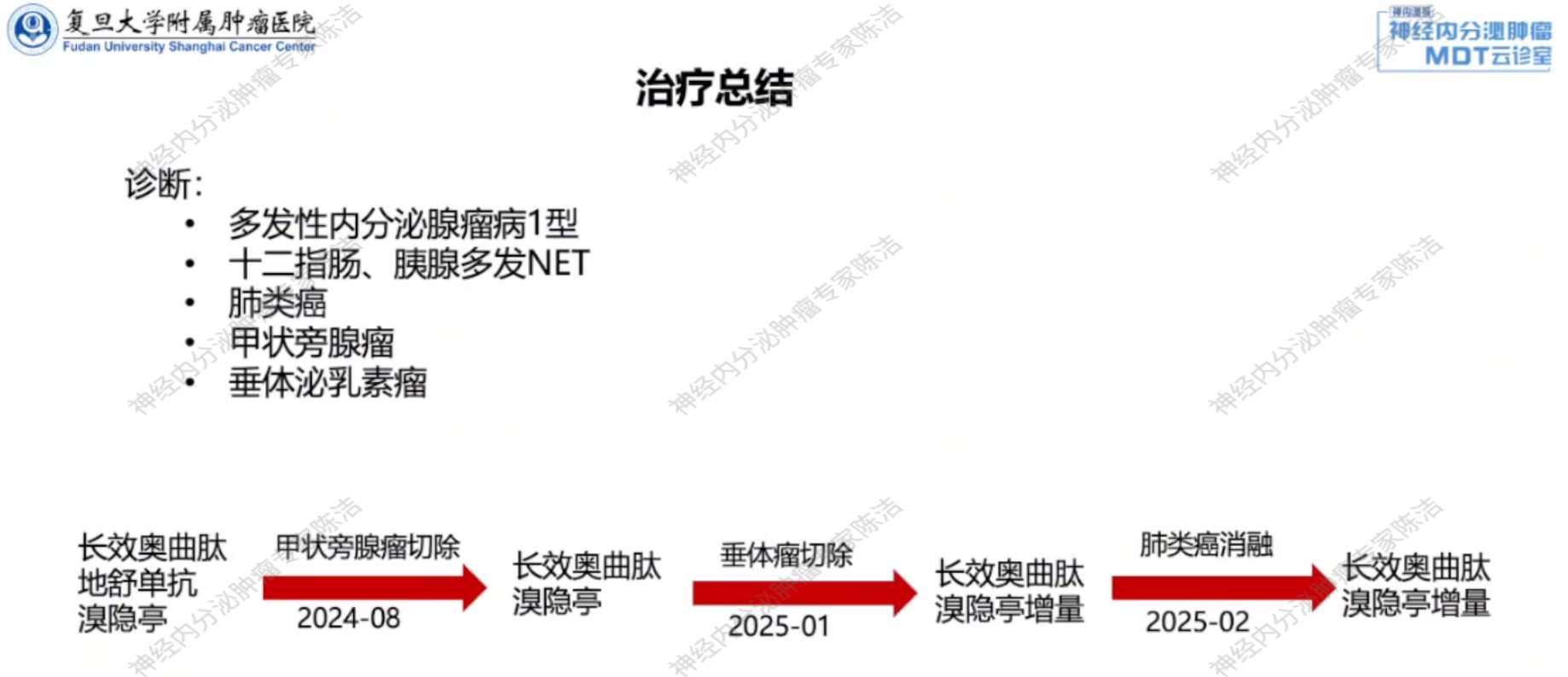
本病例报告详细阐述了一例多发性内分泌腺瘤病1型(MEN1)综合征患者的多学科综合诊疗过程。该患者同时存在垂体、甲状旁腺、肺、十二指肠及胰腺多处肿瘤。通过多学科团队(MDT)的精确诊断与协作,采用手术、药物及局部消融等多种手段相结合,对不同部位的病灶进行有序治疗,成功控制了各种相关症状和并发症,为后续的长期维持治疗创造了条件。
患者基本情况
患者为一名54岁男性,于2024年5月因外院体检胸部CT发现右肺下叶占位及上纵隔淋巴结增大就诊。外院行纤维支气管镜检查活检,病理提示:符合高分化神经内分泌肿瘤,倾向类癌;免疫组化:CK7(+), TTF1(-), NapsinA(-), P40(-), P63(-), Syn(弱+),INSM1(-), CD56 (±), CgA(+), Ki-67 (2%+)。

外院18F-FDG-PET/CT提示右肺下叶结节,纵隔和肝门区淋巴结肿大,鞍区偏左见局灶高FDG代谢病灶,提示垂体瘤?甲状腺左叶下极低密度灶,FDG高代谢。
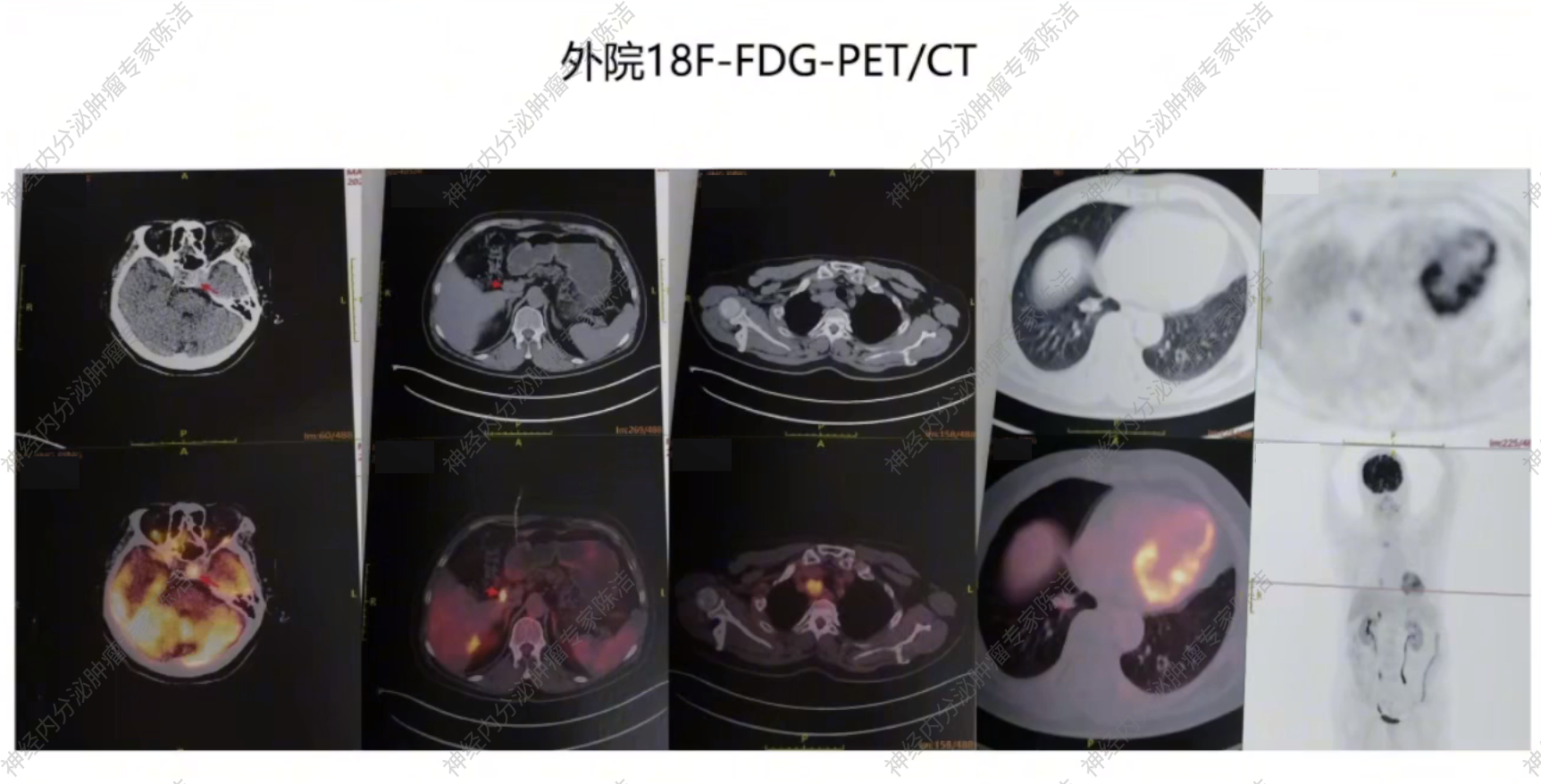
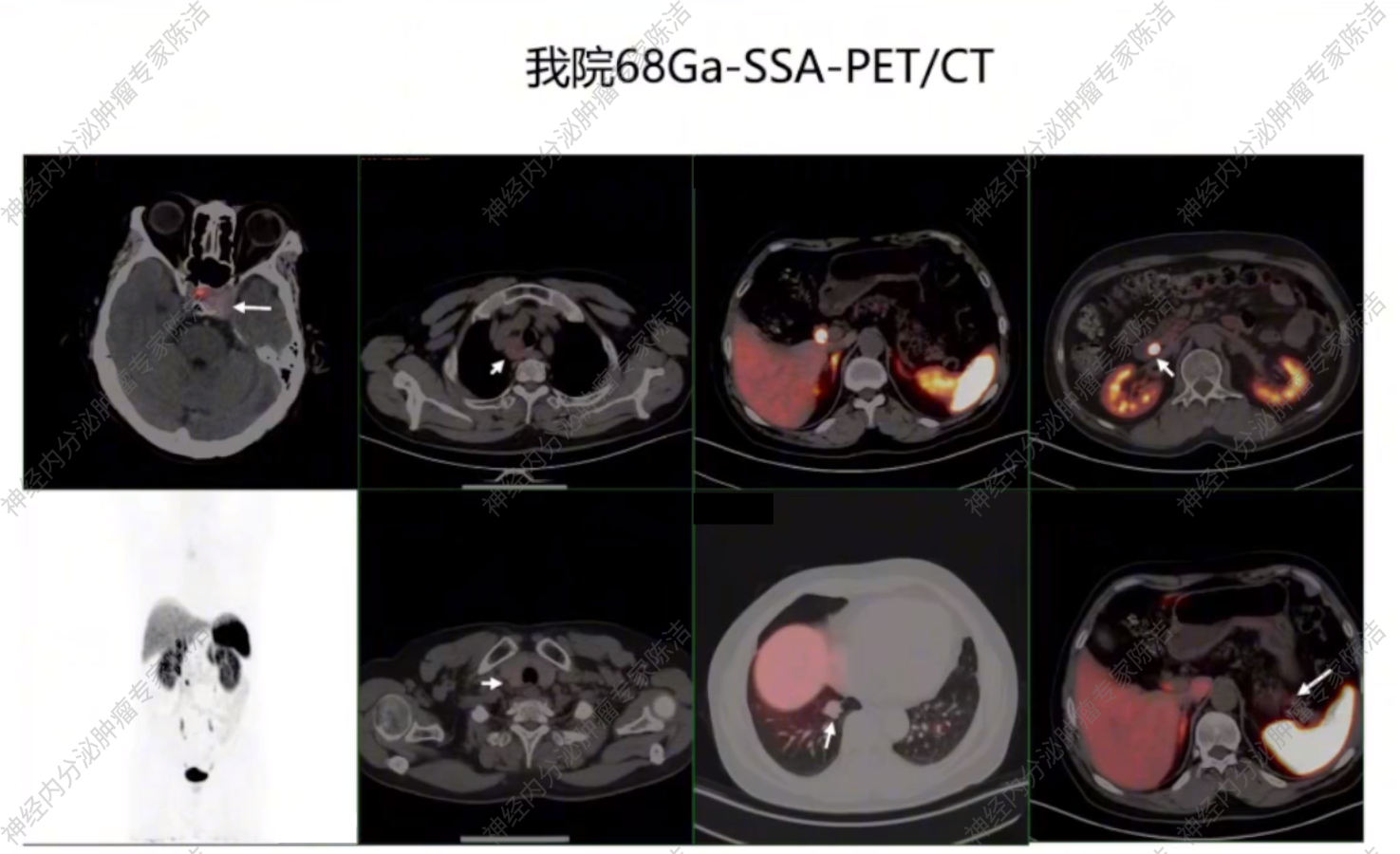
2024年6月于我院就诊。我院68Ga-SSA-PET/CT检查提示:1.右下肺NET,纵隔淋巴结转移,生长抑素受体不表达,SSTR-RADS 3D。2.十二指肠降部及胰腺多发结节影,NOC摄取异常增高,考虑为多发NET,肝门部淋巴结转移,生长抑素受体高表达,SSTR-RADS 5。3.垂体左缘软组织肿块影,未见NOC摄取增高,考虑为垂体瘤可能大;甲状腺右叶后方结节,未见NOC摄取增高。
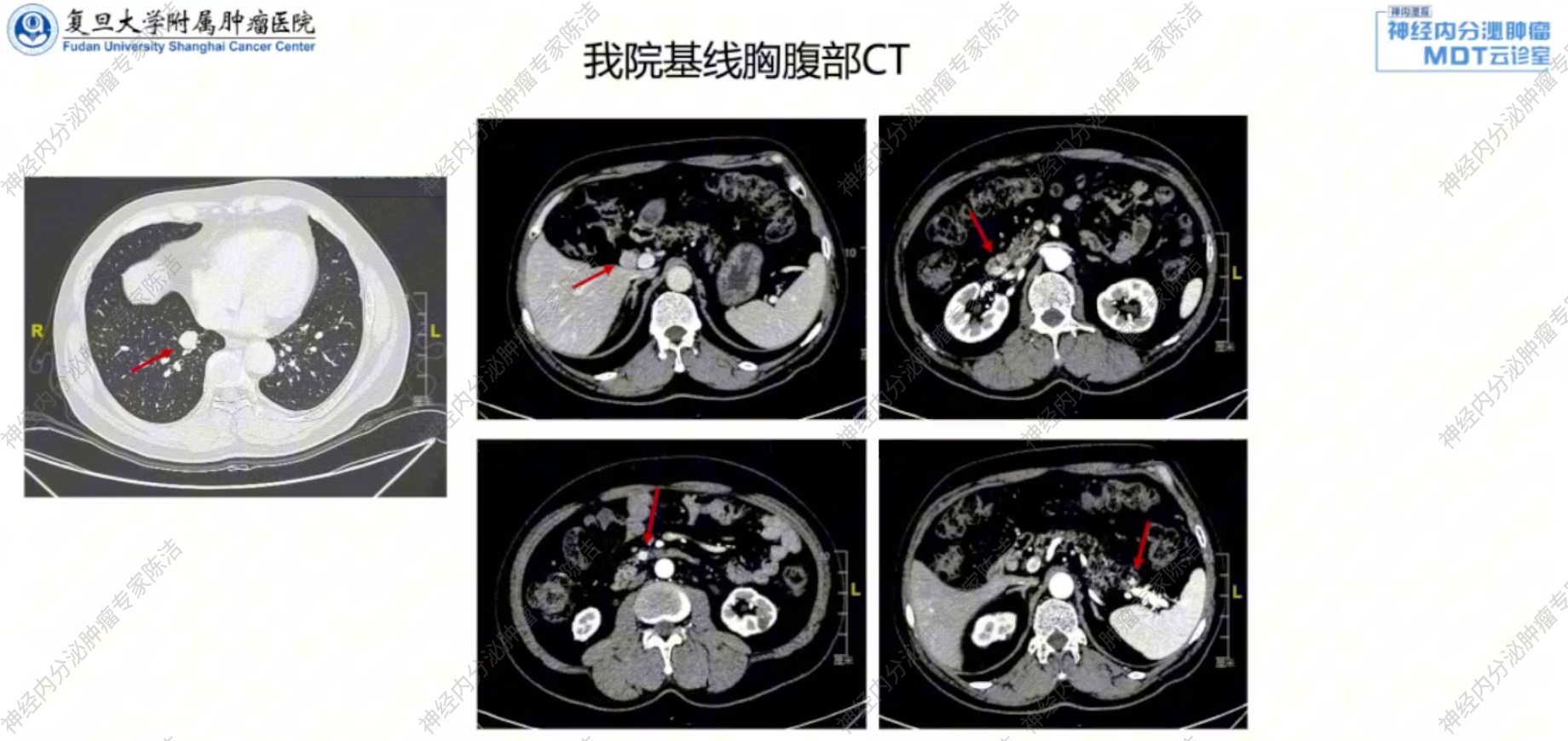
患者基线胸腹部CT如下图所示。
我院鞍区MRI提示鞍内左侧异常信号占位,考虑垂体瘤可能性大。

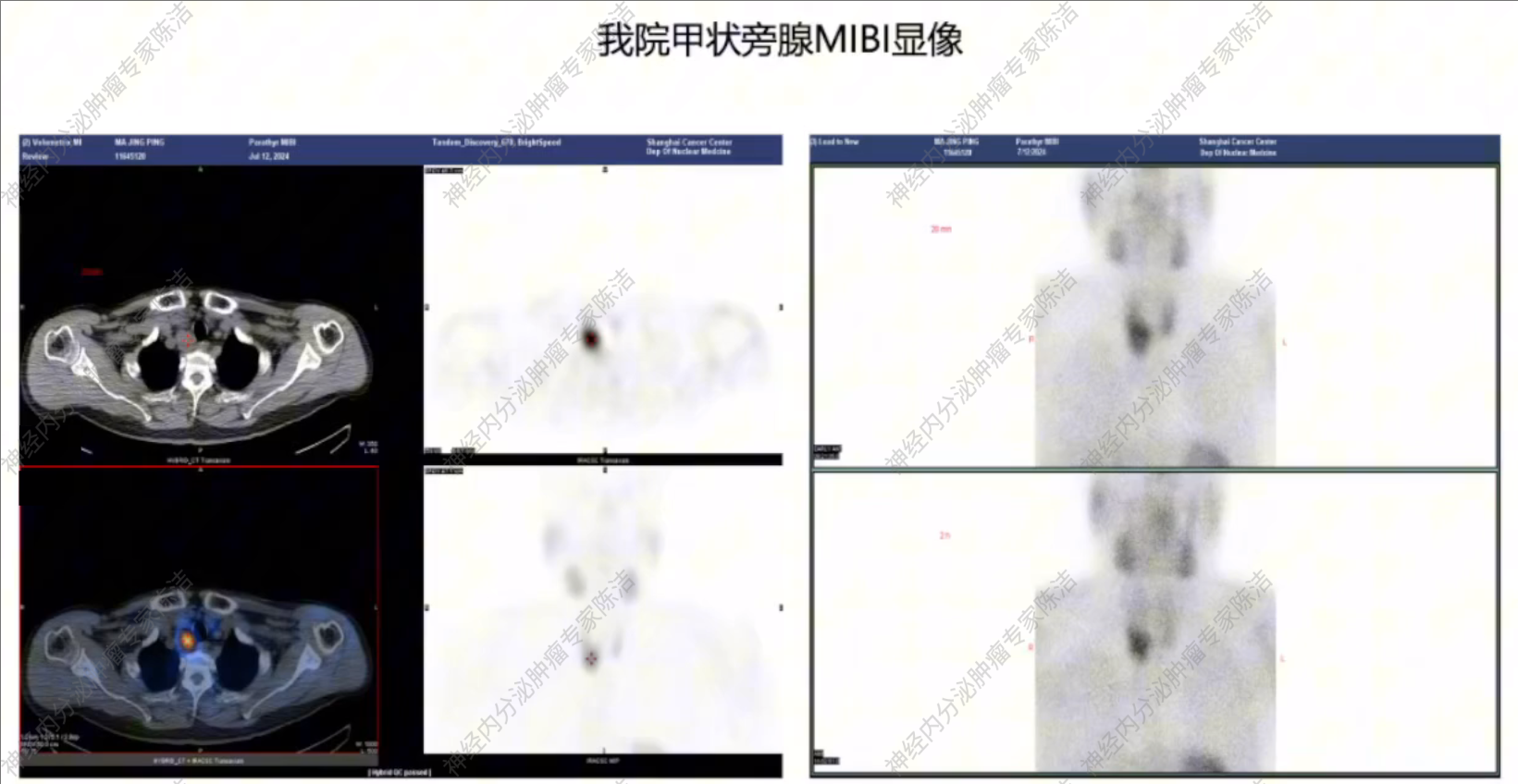
甲状旁腺MIBI显像提示甲状腺右叶下极后方结节,早期及延迟显像均呈放射性浓聚,考虑甲状旁腺来源病变可能。
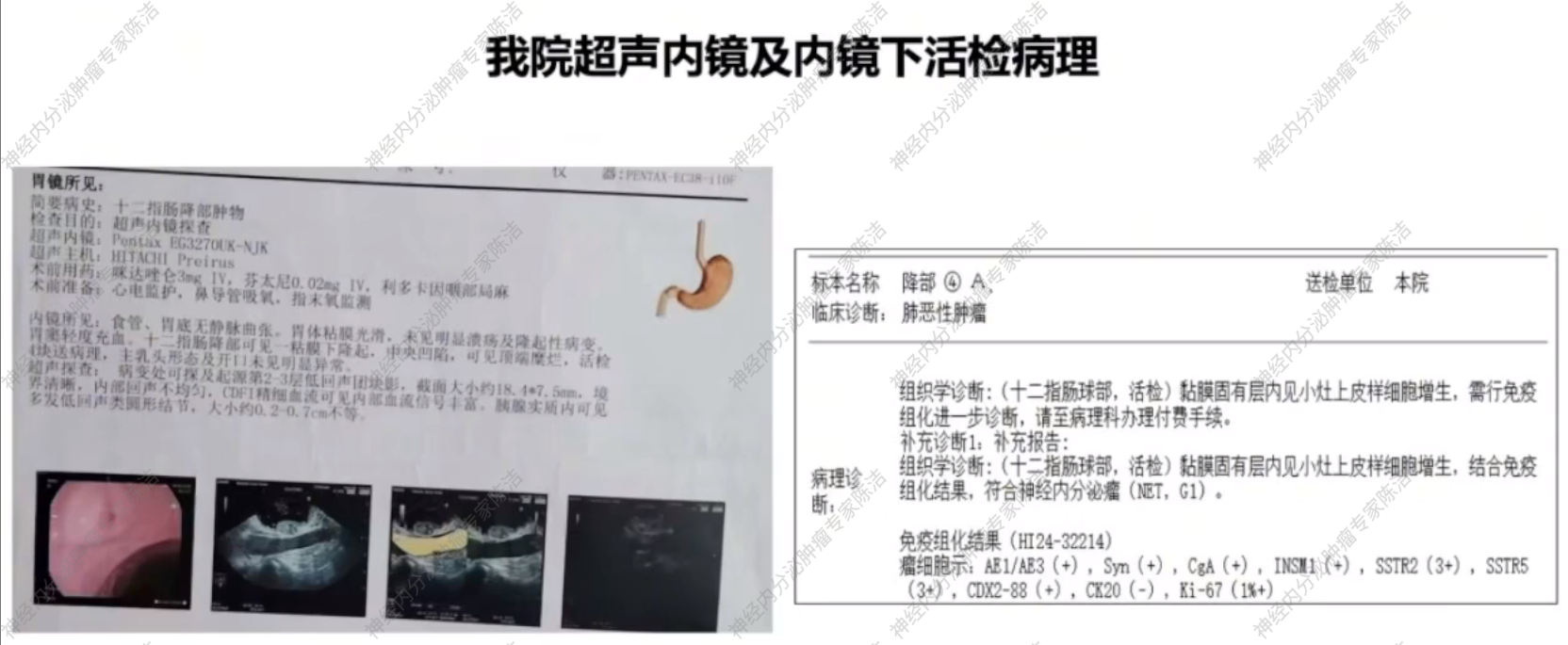
超声内镜提示十二指肠降部黏膜下隆起,中央凹陷,顶端糜烂;超声示低回声团块影,起源于第2-3层,截面大小18.4*7.5mm;胰腺实质多发低回声结节,大小0.2-0.7cm不等。十二指肠活检病理提示:符合神经内分泌瘤(NET,G1)。免疫组化结果显示:AE1/AE3(+), Syn(+), CgA(+), INSM1(+), SSTR2(3+), SSTR5(3+), CDX2-88(+), CK20(-), Ki-67(1%+)。
实验室检查结果提示:甲状旁腺素(PTH)94.500pmol/L,泌乳素(PRL)>4200.00mlU/L,血钙3.5mmol/L,均明显升高,而其余垂体激素、促肾上腺皮质激素(ACTH)均正常。鉴于该患者存在多个内分泌肿瘤,考虑为MEN1综合征可能,对患者进行胚系基因检测,证实了MEN1基因胚系致病突变。
治疗方案
药物治疗:长效奥曲肽为基础的联合治疗
患者初始予以长效奥曲肽(20mg q4w)+溴隐亭(5mg po qd)+地舒单抗(120mg q4w)治疗。
甲状旁腺腺瘤手术治疗
2024年8月12日,患者在我院行右甲状旁腺肿瘤切除术,术后病理提示肿瘤3*3*2cm,符合甲状旁腺瘤。

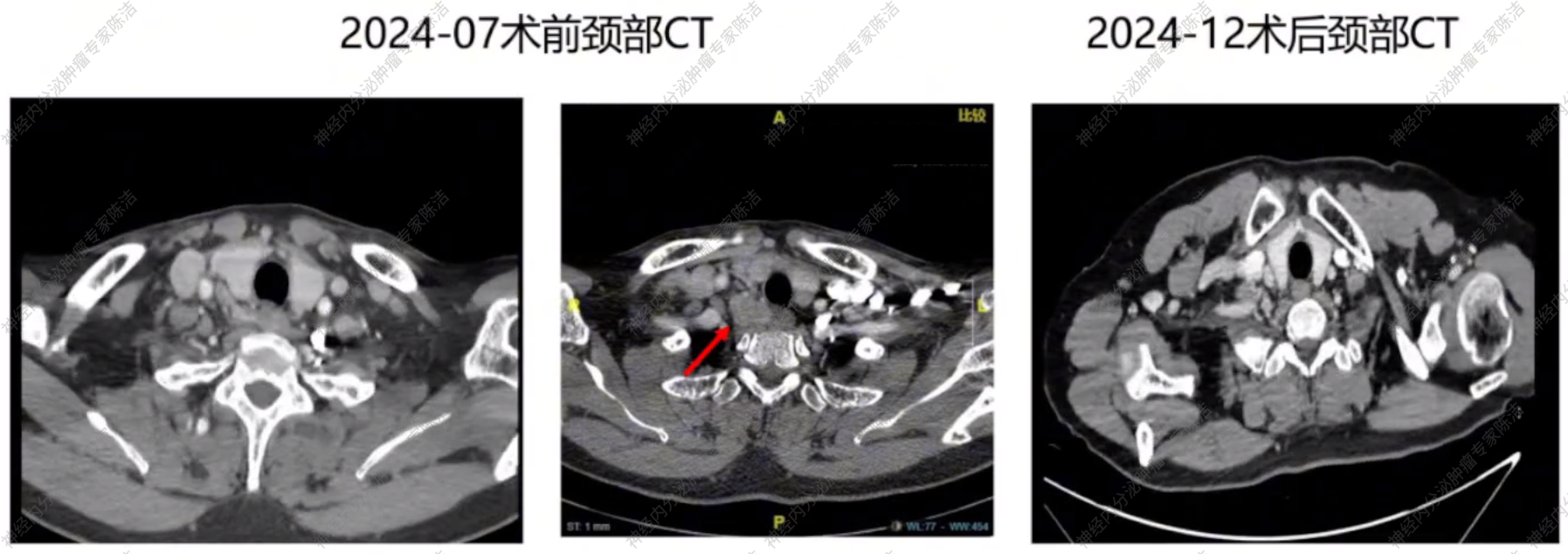
术后血钙正常2.24mmol/L,PTH 18pmol/L。停用地舒单抗,继续予以长效奥曲肽(20mg q4w)+溴隐亭(5mg po qd)。术前术后颈部CT影像学如下图所示。
垂体瘤手术
患者于2025年1月10日在我院行内镜下经鼻蝶入路垂体瘤部分切除术,术中发现肿瘤包绕左颈内动脉无法完全切除,予部分切除,残余肿瘤拟先随访观察。术后病理提示:垂体稀疏颗粒型泌乳素细胞腺瘤,免疫组化结果:CAM5.2(-), CK8(-), SSTR2(-), PIT-1(-), T-PIT(-), SF1(-), PRL(+), GH(-), TSH(-), ACTH(-), ER(-), FSH(-), LH(-), GATA3(-), Ki-67(2%+)。术后垂体激素:PRL>4200.00mlU/L,其余垂体激素正常。

肺部病灶消融
2025年2月在我院行左肺病灶消融术。随后继续予以长效奥曲肽(20mg q4w)+溴隐亭(5mg po bid)治疗。
MDT讨论
李媛教授:该患者多个部位的肿瘤经病理学分析,得到了明确的诊断。首先,甲状旁腺的肿瘤虽包膜不清,但因未见明确的脉管浸润,故诊断为腺瘤而非癌。其次,垂体病灶经全面的免疫组化检测(包括泌乳素、生长激素等),诊断符合泌乳素细胞源性的神经内分泌瘤。纤支镜下穿刺活检提示病灶为高分化、低级别的神经内分泌肿瘤(类癌)。十二指肠区域部活检提示黏膜固有层内见小灶上皮样细胞增生,结合免疫组化结果,符合神经内分泌瘤(NET,G1)。
徐俊彦教授:该患者的核医学影像学评估揭示了其存在多发性神经内分泌肿瘤,18F-FDG-PET/CT扫描初步显示,右下肺结节、纵隔和肝门区淋巴结肿大;同时,在垂体窝左侧、十二指肠球部及右上纵隔区域均发现了FDG高代谢病灶。综合PET/CT及MIBI显像结果,明确了患者同时存在肺、垂体及甲状旁腺、胰腺十二指肠的多发肿瘤,该影像学表现与最终基因检测证实的遗传综合征高度吻合。
汤伟教授:首先,头颅MRI检查清晰地显示垂体左侧存在一个巨大的腺瘤,其信号均匀,而且肿瘤侵犯了左侧海绵窦,并可能包绕颈内动脉及视神经等结构,预示手术难以完全切除。胸腹部CT显示,右下肺的占位形态上与典型的周围型肺癌有所区别,缺少明显的毛刺征和胸膜牵拉,但仅凭传统CT影像难以在术前确诊为类癌。腹部CT则观察到胰腺呈萎缩状态,同时在胰腺和十二指肠区域内可见多个强化的微小结节。综合来看,将垂体腺瘤、肺部占位、胰腺十二指肠多发结节以及纵隔的甲状旁腺瘤这几个影像学改变相结合,构成了MEN1综合征的典型影像学表现。
陈洁教授总结
该病例的诊疗过程充分体现了MDT模式在复杂、罕见疾病诊疗中的核心价值,特别是对于像MEN1综合征这样累及多器官的遗传性肿瘤综合征。治疗策略体现了清晰的系统性与优先次序:甲状旁腺功能亢进导致的高钙血症是围手术期的重大风险因素,因此,首要任务是通过手术切除甲状旁腺腺瘤,纠正高钙血症,为后续治疗扫清障碍。
患者的垂体瘤为泌乳素瘤,溴隐亭可以控制激素分泌,甚至可能使肿瘤缩小。尽管因肿瘤侵犯颈内动脉导致手术未能进行完整切除,但大部分切除结合术后药物治疗,仍是当前合适的处理方式。对于胰腺和十二指肠的多发、低级别、SSTR阳性的NET,恶性程度相对较低,可采用长效奥曲肽进行长期的维持治疗,避免了创伤巨大的胰十二指肠切除术。而肺部的类癌病灶SSTR不表达,奥曲肽治疗无效,且为单发病灶,因此选择局部消融术是精准且有效的治疗手段。
总结而言,本病例的治疗思路清晰,首先解决最紧迫的危及生命的问题(高钙血症),然后处理有症状或占位效应明显的病灶(垂体瘤),最后根据不同病灶的生物学行为(SSTR表达情况)和分布特征,选择最合适的局部(消融)或全身(长效奥曲肽)治疗方式进行长期管理,为患者赢得了长期的疾病稳定控制,也为类似复杂病例的诊疗提供了宝贵的借鉴经验。
更多精彩病例,可点击或复制以下链接,粘贴到浏览器查看神经内分泌肿瘤MDT云诊室-肺类癌不典型类癌专场回放:
https://doctor.liangyihui.net/#/doc/149142

本文仅供健康科普使用,不能作为诊断、治疗的依据,请谨慎参阅。











 苏公网安备32059002004080号
苏公网安备32059002004080号


