春光作序,万物和鸣。2025年4月18日~19日,备受瞩目的2025年CSCO指南会在泉城济南召开。此次盛会由中国临床肿瘤学会(CSCO)与北京市希思科临床肿瘤学研究基金会联袂主办,汇聚了国内肿瘤学领域的顶尖专家学者,共襄学术盛举。
4月18日,血液肿瘤专场在万众期待中拉开帷幕。在上海交通大学医学院附属瑞金医院沈志祥教授和中国医学科学院血液病医院(中国医学科学院血液学研究所)邱录贵教授的主持下,中国医学科学院血液病医院(中国医学科学院血液学研究所)安刚教授和上海交通大学医学院附属瑞金医院阎骅教授对《CSCO浆细胞肿瘤诊疗指南》更新解读,为与会者呈现了一场精彩绝伦的学术盛宴。2025年《CSCO浆细胞肿瘤诊疗指南》首次从恶性血液病综合指南独立成册,集中体现浆细胞肿瘤领域的快速发展和临床专业化趋势。【肿瘤资讯】特别整理更新要点,以供学习与参考。
(本文图片均源自CSCO官方直播)
浆细胞肿瘤专场大会主席

图1. 大会主席(由左至右:沈志祥教授、邱录贵教授)
2025多发性骨髓瘤指南——《CSCO浆细胞肿瘤诊疗指南》更新总览
指南独立:专业化发展的必然趋势
过去,浆细胞肿瘤内容分散于《CSCO恶性血液病诊疗指南》中,难以详细体现该领域的复杂诊疗变化。2025年,CSCO骨髓瘤专家委员会首次将《CSCO浆细胞肿瘤诊疗指南》从原《CSCO恶性血液病诊疗指南》中独立出来,标志着浆细胞肿瘤诊疗领域的快速发展和日益的专业化要求。独立成册不仅有利于实现内容的系统化和细化,还充分体现了CSCO对临床实际需求的高度重视。
全面覆盖:不仅限于骨髓瘤
新版指南涵盖了多发性骨髓瘤(MM)之外,还新增了意义未明的单克隆免疫球蛋白血症(MGUS)、冒烟型骨髓瘤、孤立性浆细胞瘤、浆细胞白血病、原发性轻链型淀粉样变(AL)、POEMS综合征以及具有肾脏意义的单克隆免疫球蛋白病(MGRS)等疾病,形成了一个浆细胞相关疾病的全面诊疗体系。这种体系化覆盖,有助于临床医生全方位认识浆细胞疾病,提升诊疗协同与精准。
聚焦难点:免疫治疗成为重要方向
高危MM和复发/难治性骨髓瘤(RRMM)仍然是临床难点。新版指南特别加强了这部分内容:
1. 明确定义了高危MM患者的诊断标准和临床特征,如复发时间短、相关基因高危异常、髓外病变或循环浆细胞明显等,突出对高危患者的风险分层和治疗指导;
2. 对于免疫治疗方案进行了充实,特别是CAR-T细胞治疗和双特异性抗体治疗章节,详细介绍了适应症、治疗流程、毒性管理及后续支持;
3. 新增并强调针对CD38单抗耐药患者等特殊群体的后续治疗选择,如BCMA靶向的双特异性抗体和CAR-T、ADC的应用潜力。
《CSCO浆细胞肿瘤诊疗指南》更新要点
安刚教授——CSCO 骨髓瘤指南更新解读(一)

图2. 安刚教授
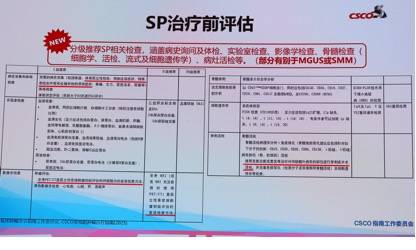
治疗前评估
多发性骨髓瘤治疗前的评估至关重要,包括:
病史采集和体格检查:完整的病史采集(包括体温、骨痛、乏力、尿量等)和体格检查。
体能状态评估:对年龄大于65岁的患者进行老年人评估(GA)评分。
实验室检查:血常规、网织红细胞计数、白细胞分类、乙型肝炎标志物及DNA、血清游离轻链(FLC)定量、血β2-微球蛋白(β2-MG)等。I类推荐新增β2-微球蛋白测定。
影像学检查:全身低剂量CT、MRI、PET/CT等。X线检查更变为II级推荐。
骨髓穿刺:形态学分析、骨髓活检病理学分析、流式细胞免疫表型分析、FISH检查和NGS基因检测等。

诊断标准
多发性骨髓瘤的诊断标准包括:
1. 骨髓中单克隆浆细胞比例≥10%和/或骨骼或者髓外活检证明有浆细胞瘤。
2. 存在CRAB或SLiM标准:
(1)CRAB:高钙血症、肾功能不全、贫血和骨病。
(2)SLiM:骨髓单克隆浆细胞比例≥60%、受累/非受累血清游离轻链比≥100和MRI检查出现>1处5mm或以上局灶性病灶。

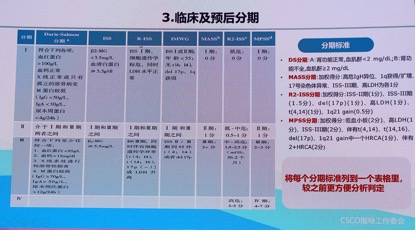
临床及预后分期
指南参考了多种分期系统,包括Durie-Salmon分期、ISS分期、R-ISS分期、IMWG分期、MASS分期、R2-ISS分期和MPSS分期等。
治疗原则
新诊断多发性骨髓瘤的治疗原则强调:
1. 抗浆细胞治疗是核心。
2. 尽可能降低肿瘤负荷,实现深度缓解,改善症状、延长生存期并提高生活质量。
3. 诊断明确后进行危险度分层评估,高危MM患者应接受不同作用机制的药物联合治疗。
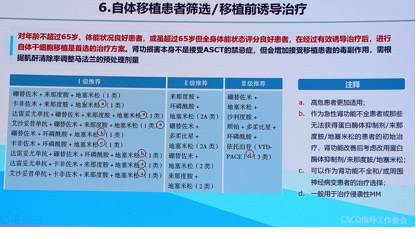
自体移植
对年龄不超过65岁、体能状况良好或虽超过65岁但评分良好患者,在经过有效诱导治疗后,进行自体干细胞移植是首选方案。诱导治疗方案包括硼替佐米+来那度胺+地塞米松、卡非佐米+来那度胺+地塞米松等。
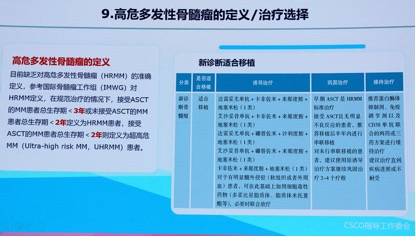
高危多发性骨髓瘤
指南新增高危多发性骨髓瘤章节,强调对高危患者的定义和治疗选择。高危多发性骨髓瘤的定义参考国际骨髓瘤工作组(IMWG)的标准。
疗效判断标准
MM的疗效判断标准包括完全缓解(CR)、非常好的部分缓解(VGPR)、部分缓解(PR)、微小缓解(MR)和疾病进展(PD)等。

CAR-T细胞治疗
多发性骨髓瘤CAR-T治疗的更新要点包括:
1. 患者选择与评估: 既往经过至少3线治疗后进展(至少使用过PI及IMiD的RRMM患者)。
2. 治疗前的检查评估
3. 单采前的评估
4. 桥接治疗选择
5. 清淋预处理
6. CAR-T细胞输注及住院观察
7. 相关毒性管理

双特异性抗体治疗
多发性骨髓瘤双抗治疗的更新要点包括:
1. 双特异性抗体
2. 治疗选择及注意事项
3. 特异性抗体治疗后CRS(细胞因子释放综合征)4. 管理措施
5. 特异性抗体治疗后ICANS(免疫效应细胞相关神经毒性)管理措施
6. 特异性抗体治疗常见细菌、真菌及病毒预防管理

原发性浆细胞白血病
原发性浆细胞白血病的治疗包括治疗前评估、诊断标准、预后评估、分期和治疗。治疗参考多发性骨髓瘤的治疗策略。
阎骅教授——CSCO 骨髓瘤指南更新解读(二)

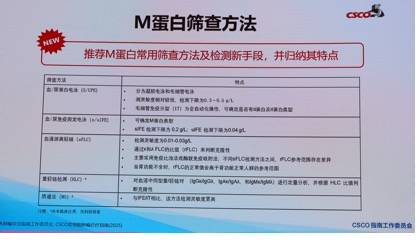
M蛋白筛查和诊断策略强化
指南新增并系统推荐多种M蛋白检测方法,包括血/尿蛋白电泳、免疫固定电泳、游离轻链检测(sFLC)、重轻链检测(HLC)和质谱法等,注重提高检测灵敏度和准确性。针对临床各科室的建议筛查症状和体征提出详细列表,提醒心内科、骨科、神经内科、肾内科等多科医生关注相关表现,早期识别浆细胞肿瘤。
MGUS与冒烟型骨髓瘤(SMM)更细致的风险评估与管理
MGUS诊断标准明确,新增风险分层模型(Mayo Clinic和NCI模型),实现进展为多发性骨髓瘤(MM)风险的精准评估。MGUS患者监测建议根据风险分层调整随访频率。
SMM诊断标准细化,明确两级推荐的检查体系,涵盖骨骼、影像学及分子遗传学等。新增多种进展风险因素并结合临床分层模型制定管理原则,强调高危患者优先纳入临床试验或加强随访。

孤立性浆细胞瘤诊断与治疗规范完善
指南详细规定孤立性浆细胞瘤(包括骨和软组织型)诊断的核心要点,排除骨髓系统多发病变,结合先进影像(PET-CT、MRI)进行全身评估。治疗推荐强调放疗为首选,手术适用于结构破坏或神经受压,且对高危患者支持系统性治疗结合自体造血干细胞移植。
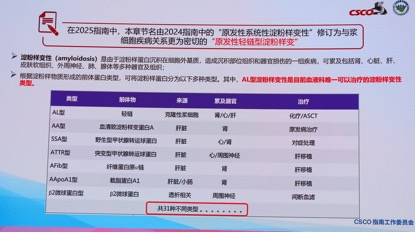
原发性轻链淀粉样变(AL)诊断与疗效监测修订
指南重新定义AL型淀粉样变诊断标准,强化“脏器受累的临床表现”,优化病理、免疫组化及分子检测,取消部分低特异性检查。新增简化的心脏分期系统,强化疗效监测指标和周期建议,突出游离轻链动态监测的重要性。
具有肾脏意义的M蛋白血症(MGRS)诊疗流程创新
明确MGRS的定义及肾脏病理分类,强调肾活检在确诊中的核心价值。治疗方案以保肾功能为主要目标,针对致病克隆采用蛋白酶体抑制剂、单克隆抗体等化疗方案,辅以支持治疗如控制高血压和蛋白尿预防透析。指南提出系统性的检查流程及监测体系,指导个体化治疗。

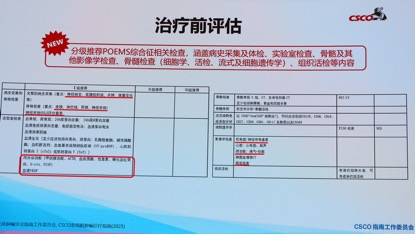
POEMS综合征诊断和治疗体系完善
POEMS综合征诊断要求满足强制、主要及次要标准,明确VEGF作为关键生物标志,纳入疗效评价体系。治疗方面,推荐根据是否适合自体干细胞移植制定方案,强调移植前诱导治疗及围手术期注意事项。指南还强调硼替佐米使用方式及预防感染管理。
专家讨论
在本次CSCO《浆细胞肿瘤诊疗指南》的解读与发布会议最后环节,山东省肿瘤医院李增军教授和大连医科大学附属第二医院王晓波教授进行了深入讨论。两位专家对指南的独立成册与内容系统完善给予高度评价,认为这标志着国内浆细胞肿瘤诊疗领域进入规范化、精准化的新阶段。李教授指出,指南重点强化的免疫治疗和分子诊断技术,将有效推动临床实践的变革,特别是在高危及复发难治多发性骨髓瘤的综合管理方面展现新优势。王教授补充强调,多学科协作诊疗模式在未来骨髓瘤及相关浆细胞疾病的管理中至关重要,指南为此提供了坚实依据和指导。两位教授一致认为,新版指南不仅科学严谨,更具实用价值,能够促进国内各级医疗机构提升诊治能力,最终惠及广大患者。
小结
2025年CSCO《浆细胞肿瘤诊疗指南》标志着多发性骨髓瘤及相关浆细胞疾病诊疗进入新时代。指南从检测诊断到风险评估,从一线治疗到高危及复发管理,均体现精准化、个体化和创新治疗理念,尤其强化免疫治疗和分子检测应用。新指南为临床医师掌握前沿知识与优化患者管理提供了权威指引,助力改善患者长期生存和生活质量。
排版编辑:Ashelin











 苏公网安备32059002004080号
苏公网安备32059002004080号


