


臻知
在过去1月,郑医生针对肺部小结节的2005/2013/2017版Fleischner指南分别进行翻译学习,郑医生自己感觉经过这段时间的学习,让自己对肺部小结节的生物学行为乃至处理方式有了更深刻的、更系统的认知,希望郑医生的工作能够对大家有帮助。
阅读延伸:
臻知拙见(4)温故知新,再读2005版Fleischner指南
臻知拙见(5)亚实性肺部小结节,再读2013版Fleischner指南
臻知拙见(6)肺部小结节,2017版Fleischner指南
郑医生认为,近十年来肺部小结节进展包罗万象,尽管一言难尽,但是从指南角度进行浅析,应该可以达到四两拨千斤的效果。因此,为了加深自己对肺部小结节治疗的认知水平,也为了更全面的了解,到底这十余年来大量的临床证据到底给肺部小结节的治疗带来了哪些值得称道的变化?又为什么会有这些变化?郑医生决定尝试本期的帖子:
从Fleishner指南变迁
解读肺部小结节诊治进展
题目是很大,但是,我也不怕噎着~

拙见
为了方便自己及大家交流,郑医生特此将三版指南的核心内容罗列如下:
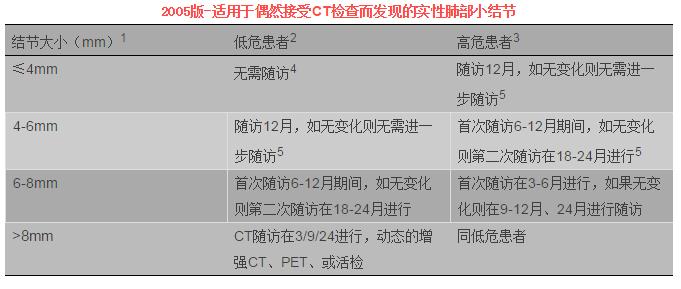
该表适用于35岁以上的新发非确定肺部小结节。
1长短径的平均。
2没有吸烟或其他风险因素。
3既往吸烟或其他危险因素。
4该类结节的恶性率显著小于无症状吸烟人群的基础CT筛查。
5非实性结节或部分实性结节需要更长的随访来排除惰性腺癌。
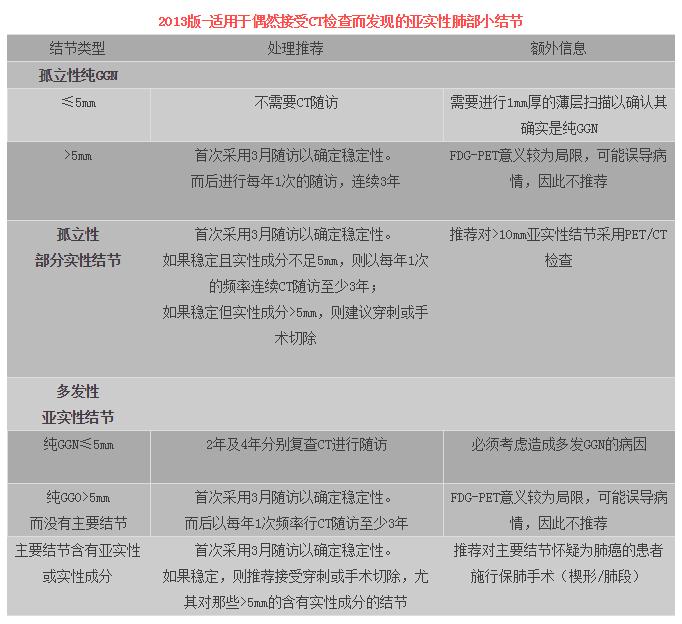
脚注:这些指导意见是基于仔细评估的基础上进行的,最好以窄窗/纵隔窗评估实性成分大小而采用宽窗/肺窗评估非实性成分大小。如果电子版卡尺可用,则应该对结节的实性成分与亚实性成分进行分别测量。稳定一致的低剂量CT随访是推荐对,尤其对那些需要长期随访的患者,在年轻群体尤为如此。连续型扫描都应与老片进行比较以发现那些细微的惰性生长。
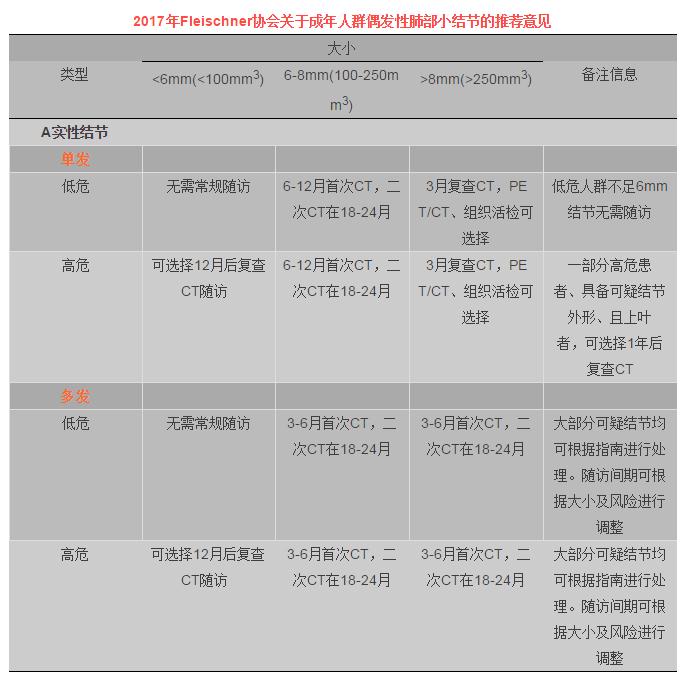
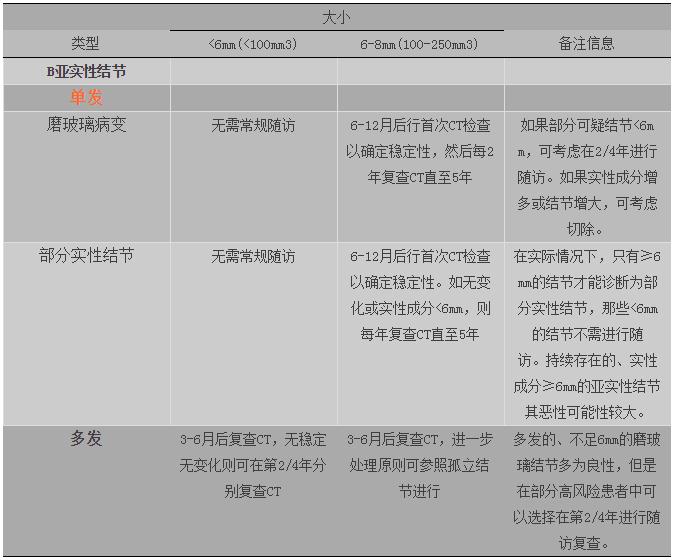
以上建议不适用于肺癌筛查情况、免疫缺陷患者及已罹患恶性肿瘤的患者。
结节大小根据长短径的平均水平进行衡量,四舍五入精确到毫米。
危险分度综合考虑以下因素:年龄、性别、肺癌家族史、肺气肿家族史、结节性质(实性/部分实性/纯磨玻璃)、结节部位(上叶/中下叶)、结节数量、毛刺征。
通过比较分期指南,郑医生认为近年来肺部小结节的诊治进展应该可以分为“理念”与“实际”两大方面。
理念进展包括建立起了更优的循证医学体系及实现了更好的理论联系实际。
一、更优的循证医学体系
循证医学的进步,不仅体现在临床证据的堆砌,更体现在循证医学体系的不断完善。其中,在2005版指南中,尽管也有相关的推荐意见,但是并没有针对不同的意见备注不同的临床证据,换句话说,彼时的建议更像是文献综述以后的一种简单的陈述;而在2013版及2017版指南中,均对所有推荐意见进行相应的证据级别备注,让我们可以一目了然的评估其可靠性与偏倚。
此外,细读2013版与2017版指南会发现,尽管两者针对不同的意见均备注了推荐强度与证据级别,但是
2013版——均为强烈推荐,证据级别为中等/低/极低证据级别
2017版——强/弱推荐,证据级别为高/中/低/极低证据级别
推荐力度力度的多样化,说明即便在Fleischner协会内部,针对同一临床问题却出现了不一致的看法,与2013年大相径庭。这说明随着临床证据的积累、认识的不断深入,不同的学者从不同的专业角度针对同一角度有了不一致的看法。
二、更好的理论联系实际
其实临床工作最基本的态度应该是掌握理论基础与原则方针,然后具体事情具体分析,而不仅仅是套用指南或教材知识。就此而言,最新版的Fleischner指南更好地契合了这个原则,将随访间期规定为一个大致的时间范围而不是一个确切的时间点,使得临床医生可以根据患者的需求及具体情况进行取舍。
实际方面则包括了确定最重要恶变高危因素、归纳总结化繁为简、制定更加个性化的随访方式,以及进一步挖掘细节信息的重要性。
一、提纲挈领,将结节形态学表现作为最关键的评估标准
在2005版指南中,主要针对实性结节进行论述;而在2013版指南中,则主要强调亚实性结节的处理方案。但在2017版最新指南中,其汇总了以上两个版本的指南及处理方案,并指出不同肺部小结节的治疗方案选择其首要问题是形态学问题,即评估其为实性结节还是亚实性结节。
作为偶发性肺部小结节的处理指南,Fleischner协会指导意见旨在于以尽可能少的随访次数来发现那些潜在的恶性结节并积极处理。那么从此出发,决定其指导意见的因素就是那些可能对恶性结节诊出有价值的因素。
2017版指南的颁布,证明至少在Fleischner协会内部达成了一个共识,即针对肺部小结节,其形态学的诊断意义应该要高于结节大小或临床危险因素本身。
指南中将实性结节与亚实性结节进行分开分析,并将GGN纳入亚实性结节的范畴中进行处置,至少说明了两个问题。
1. 实性结节与亚实性结节存在恶变几率的显著区别。
两种结节的恶变率的差异随着结节增大而出现显著差异,尽管其具体数值与结节径线长短密切相关,但是应该肯定的是,此类结节中亚实性结节的恶性率要高于实性结节。
2. 亚实性结节中,那些表现为纯GGN的病灶与那些含有实性成分的病灶本质为相同疾病的不同阶段而已。
既然亚实性恶性肿瘤中大部分为腺癌,那么郑医生就以腺癌为例进行说明。虽然没有明确临床证据支持,我认为其发生发展应该是一个连续的过程,即从非典型腺瘤样增生(AAH)→原位腺癌(AIS)→微浸润性腺癌(MIA)→浸润性腺癌。此外,结合最新的腺癌分期为例,微浸润性腺癌(MIA),定义为小于等于3cm的病变、病理证实主要为贴壁生长型且浸润性成分不超过5mm。可以想象的是,随着浸润性成分的增多、增厚,MIA逐渐发展为浸润性腺癌,而后者又根据其生长与浸润的特点,进一步划分为为贴壁生长为主型、腺泡样、乳头样、实性生长方式为主型等不同的亚型。在影像学特点上,AAH或AIS多为纯GGN,其病理学特点表现为类似正常的肺间质特点,因此影像学也就表现为透亮度很好的磨玻璃病变;但是,而随着浸润厚度的增加与范围的增大,纯磨玻璃影中实性成分也就逐渐增多,因此,在第八版肺癌分期指出,对于亚实性肺部小结节而言,应该测量其实性成分的大小来反应其T分期。
二、汇集陈旧繁琐信息,提炼并简化成表
在2005版中,以4/6/8为分界点对实性结节进行分层,并制定不同的随访标准;但在实际情况中发现的情况是,不足6mm的结节恶性率极低,均不足1%,且在此类结节精准测量难以实现,可重复性较差且误差较大。因此,在新版的指南中,不论实性还是亚实性结节,均以6mm为最低门槛进行划分。
三、随访方案个性化
随访方案个性化表现为根据结节形态、大小制定不同的随访方案。其实这件进步体现在肺部小结节治疗兴起的二十年内。
在最早时期,关于肺部小结节的诊疗证据仅仅见于大规模的肺癌筛查试验,在接近零基础的时代,奉行的是一种“宁可错杀一千,不可放过一个”的处理模式。比如,在NEJM的述评中,Ost建议对所有低度恶性可能的肺部小结节均采用3/6/12/18/24的密集随访;美国胸内科医师学会则推荐采用3/6/12/24的随访间隔。
但是,实际情况是,在≥50岁的吸烟人群中,有近一半会在首次CT筛查时发现肺部小结节,其中又有约10%会在1年的随访过程中出现新的小结节。如果假定人群分布特点一致,那么将会有约20%的人群在接受CT筛查后的2年随访期内,因为出现至少1枚新发肺部小结节而不得不接受进一步的CT随访。因此,这种严格的处理共识将会使一大部分人群不得不接受逾2年以上的多次CT随访。因此,在2005版指南中,初步拟定了一个2年时限的随访方案。
就肺部小结节倍增时间的研究指出,小的纯磨玻璃病变即便是恶性结节也生长十分缓慢,倍增时间往往>2年;实性恶性结节的生长则要快得多,倍增时间约6月;而部分实性的恶性结节其倍增时间介于两个时间段之间,而且其病理类型多为腺癌。更长的倍增时间要求了更长的随访时间,因此在2013版指南中,将亚实性结节的随访期限延长到了3年。
而2017版指南则把这个粗中有细做的更加突出。
针对实性结节,其特点是有一大部分混杂了良性的炎性肉芽肿和倍增时间较短的恶性结节。因此撇除了老版那种精细化的要求,而是在2年的较短的随访期限内,以随访2次的方式来实现对结节性质的分层。即首次复查多在3-6月,而后间隔1年复查。这种复查方式有其优势,即通过短期随访排除那些短期消退(良性炎症)或短期进展(恶性度高)的结节,而后通过1年随访获取残余结节的生长信息并加于区分处理。
在亚实性结节随访方面,则将随访期限大胆地延长到了5年,因为既往研究指出,对稍大的纯GGN的CT随访发现其平均倍增时间大约3-5年,这使得发现结节大小的增长变化较为困难。那么旨在区分此类结节的性质,从理论层面来说,随访5年是十分必要的。不变的是,短期随访排除短期消退(良性炎症)或短期进展(恶性度高)的结节仍然十分有必要。在随访间期方面,将GGN的随访间期定为2年、而部分实性结节定为1年,无疑是一个很明智的选择(因为GGN长得很慢)。在记忆亚实性结节随访方案方面,郑医生有一个比较取巧的方法,即首次6月复查,然后随访到5年,但是GGN是2年随访1次,而部分实性结节则是1年随访1次。
四、强调具体细节
相比老版指南中,新版分期一个很重要的改变是,不仅仅将精力放在小结节的处理方式上,转而更加注意小结节基本信息的获取,并强调基于这些基础信息为之制定更加个性化的随访与处理方案。比如,其强调以横断面、冠状面或矢状面都分别对结节进行评估,因为会有一些肺内淋巴结或瘢痕病灶以结节形式在横断面上显示。尽管在2005版中也有类似的论断,但是新版指南中将其提到了更高的高度,并标注了最高级别的“证据级别IA,强烈推荐,高级别临床证据”。
此外,其余一些有趣的发现或思考也是值得回味的,比如
“毛刺征多年来作为恶性肿瘤的重要标志,最新的研究证据也进一步确定这个观点。但是,毛刺征往往以一种二进制的有或无式的表现形式存在,而关于其评价门槛,即何种情况下可以定义为具有毛刺征却没有明确的共识。”
“肺癌在上叶更为常见,尤其在右肺更是如此。”
“随着结节数量从1枚增加到4枚患癌风险增加,但随着进一步增高则患癌风险降低,因为这部分人群多表现为既往的肉芽肿性感染。但总体上,多发结节总体人群中,其恶性率不如单发结节患者。”
“CT上的肺气肿或纤维化表现是肺癌的独立风险因素”。
其实,随着自然环境的恶化与检出手段的不断进步,在将来势必有越来越多的人检出肺部小结节。而随着证据积累、认识深入,人们完全不用“谈结节色变”,因为通过仔细的评估、审慎的随访、细致的比较,我们是完全有能力发现那些处于早期阶段的恶性结节并加以处理的。其效果突出,5年生存率近100%,还真没有那么恐怖……
专家介绍:

1. MacMahon H, Austin JH, Gamsu G, Herold CJ, Jett JR, Naidich DP, Patz EF, Jr., Swensen SJ and Fleischner S. Guidelines for management of small pulmonary nodules detected on CT scans: a statement from the Fleischner Society. Radiology2005;237:395-400.
2. Naidich DP, Bankier AA, MacMahon H, Schaefer-Prokop CM, Pistolesi M, Goo JM, Macchiarini P, Crapo JD, Herold CJ, Austin JH and Travis WD. Recommendations for the management of subsolid pulmonary nodules detected at CT: a statement from the Fleischner Society. Radiology 2013;266:304-17.
3. MacMahon H, Naidich DP, Goo JM, Lee KS, Leung ANC, Mayo JR, Mehta AC, Ohno Y, Powell CA, Prokop M, Rubin GD, Schaefer-Prokop CM, Travis WD, Van Schil PE and Bankier AA. Guidelines for Management of Incidental Pulmonary Nodules Detected on CT Images: From the Fleischner Society 2017. Radiology2017;284:228-43.











 苏公网安备32059002004080号
苏公网安备32059002004080号


