 程树
群
教授
程树
群
教授
 石洁
教授
石洁
教授
 吴泓
教授
吴泓
教授
中国医师协会肝癌专业委员会
程树群,海军军医大学第三附属医院临床研究院,上海
石洁,海军军医大学第三附属医院肝外六科,上海
吴泓,四川大学华西医院肝脏外科,成都
肝细胞癌(以下简称肝癌)易发生血行转移,肺是最主要的靶器官。肝癌伴肺转移发病率高、系统治疗效果差,近年来越来越多的研究报道在系统治疗基础上联合局部治疗可取得较好的疗效,但是该策略仍存在较大争议。为指导我国临床肝癌伴肺转移的规
范化诊断与治疗,中国医师协会肝癌专业委员会组织国内相关专家学者
基于现有的循证医学证据,尤其是我国学者针对肝癌伴肺转移的临床研究成果,经反复研讨及修订,形成《肝细胞癌伴肺转移多学科诊治专家共识(
2026
版)》。
肝细胞癌(以下简称肝癌)在全世界恶性肿瘤发病率排第5位,每年新发的肝癌病例和死亡病例>50%发生在我国 [1] 。我国有肿瘤登记地区的最新数据表明,肝癌发病率居恶性肿瘤第4位,病死率居恶性肿瘤第2位 [2] 。随着现代医学科技的发展,肝癌的治疗取得了巨大进步。但70%~80%患者就诊时病情已为进展期,导致肝癌的总体预后仍不理想。肝癌易发生血行转移,肺是最主要的靶器官,发生率约为6% [3-5] ,占所有肝外转移的28%~55% [6-8] 。肝癌伴肺转移患者若出现胸闷、咯血、呼吸困难等症状,预后极差,自然生存期约3个月。
目前,国际上对于肝癌伴肺转移的治疗研究较少,欧美国家制订的肝癌指南以BCLC分期为标准,将肝癌伴肺转移归入进展期(BCLC C期),并推荐系统治疗作为一线治疗方法,但整体疗效仍不理想。近年来,越来越多的文献 [3-4,9-11] 报道可依据肝原发灶及肺部转移瘤情况等进行分类细化治疗,进一步改善患者生存情况。为指导我国临床肝癌伴肺转移的规范化诊断和治疗,中国医师协会肝癌专业委员会组织国内相关专家学者基于现有的循证医学证据,尤其是我国学者针对肝癌伴肺转移的临床研究成果,经反复研讨及修订,形成《肝细胞癌伴肺转移多学科诊治专家共识(2026版)》(以下简称本共识)。本共识从临床可操作性的角度考虑,将同时性肺转移定义为在初始肝癌分期检查时发现的肺转移;将异时性肺转移定义为基线检查后发现的肺转移。按照是否伴随肺外转移,将其分为单纯性肺转移和非单纯性肺转移。
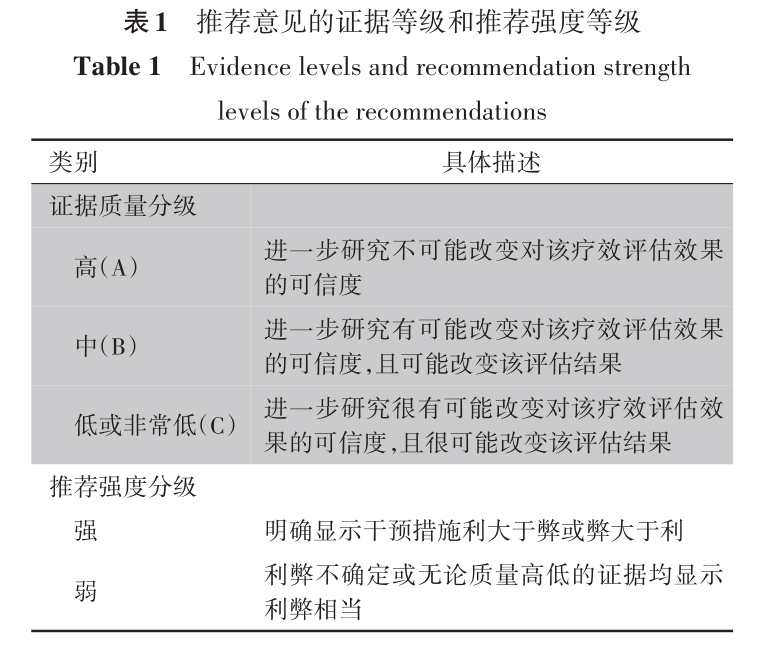
本共识遵循国内外权威学术组织制订指南共识的基本流程和程序,以证据等级与推荐分级的评价、制定与评估系统为基础,采用德尔菲法得出推荐意见及其等级(表1),推荐意见的证据质量分为高(A)、中(B)、低或非常低(C)等级,推荐强度等级分为强和弱 [12] 。本共识已在国际实践指南注册与透明化平台(http://www.guidelinesregistry.cn)注册,注册号:PREPARE-2025CN1695。
一、肝癌伴肺转移的诊断与鉴别诊断
肺转移是肝癌发生发展过程中的表现之一,对肺转移的诊断必须结合肝癌的诊断,若肝癌诊断明确,并有肺转移的征象,则肝癌伴肺转移的诊断成立。此外,初次确诊为肝癌伴肺转移的患者中有20%~30%合并其他部位转移 [7,13] ,需同时行相应检查明确诊断。
(一)临床表现
肝癌伴肺转移通常无特征性肺部表现,若出现弥漫多发转移、转移灶侵犯和压迫气管等可能会出现刺激性干咳、咯血、胸闷、呼吸困难等,并可能伴随着消瘦、乏力等全身性症状,少部分患者若造成支气管阻塞还可能引发肺部感染,表现为发热、脓痰、胸痛等。
(二)实验室检查
AFP、AFP异质体、异常凝血酶原是诊断肝癌伴肺转移的重要标志物。对于肝脏原发病灶切除或控制比较好的患者,若出现AFP、AFP异质体或异常凝血酶原升高,需警惕肺部转移的可能。
(三)影像学检查
1.X线检查:对早期转移灶敏感性较低,仅能显示较大结节(通常结节最大径>1cm),表现为散在圆形阴影,边界不清晰。
2.CT检查:胸部CT检查是最常用的一线筛查方法,平扫可见肺内等或稍低密度结节,多位于双肺外带及下肺野,结节可大小不一并呈随机分布,形态圆形或类圆形,增强后通常呈轻度至中度强化,但不具有肝癌典型的“快进快出”强化特征。
3.PET-CT检查:可显示病灶的代谢活性,肺转移灶多表现为氟代脱氧葡萄糖摄取增高。但PET-CT检查不能替代胸部CT作为一线筛查工具 [14] ,主要用于确认胸部CT检查发现的可疑病灶,同时可高效发现其他部位转移 [15] ,但是对于最大径<1cm的肺部转移病灶不敏感,此时PET-CT检查结果阴性不能排除肺转移。
(四)病理学检查
不典型的肺部占位性病变可选择经皮或支气管穿刺活检,主要用于鉴别原发性肺癌或其他肺实性病变。
临床上,肝癌伴肺转移需要和肺癌伴肝转移进行鉴别,后者肺部CT检查中原发灶一般较大,可见分叶、毛刺、胸膜凹陷等特征,同时可伴有血清CEA、细胞角蛋白19片段、神经元特异性烯醇化酶和鳞状细胞癌抗原等升高,肝脏CT检查则呈现肝内多发低密度、环形强化或持续强化等转移性肝癌影像学特征。若以上临床及影像学检查特征仍难以鉴别,应积极行穿刺病理学检查明确诊断。
推荐意见1:肝癌患者肺内出现新发或进行性增大的单个或多个类圆形结节,是肝癌伴肺转移的主要影像学检查特征,首选推荐胸部CT平扫检查(证据等级:B,推荐强度:强推荐)。
推荐意见2:初次诊断肝癌伴肺转移时,推荐行PET‑CT检查明确有无肺外转移(证据等级:C,推荐强度:强推荐)。
二、肝癌伴肺转移的多学科协作(multi-disciplinary team,MDT)治疗原则
肝癌伴肺转移发病率高且病情复杂,目前国际指南仅推荐系统治疗作为唯一治疗方案但整体疗效差。因此,笔者团队正在积极探索以MDT为核心的系统治疗原则,以期进一步改善肝癌伴肺转移患者的生命质量和预后。已有研究结果显示:仅有4.3%~19.0%的肝癌伴肺转移患者死于肝外转移灶进展 [8,13,16] 。因此,治疗肝癌伴肺转移患者通常应该优先控制肝内原发灶以及维护肝功能 [17-18] ;肺转移灶的治疗决策,应该根据转移灶的数量、大小和位置等检查评估信息,组织多学科(肝外科、肝内科、肿瘤内科、胸外科、呼吸科、放疗科、介入科、影像科等)联合诊疗,结合患者具体情况和意愿,制订个体化的局部联合全身综合治疗方案,以延长患者生存期和提高生命质量。目前,肝癌伴肺转移的治疗尚缺乏高级别的临床证据,因此,本共识推荐各中心在MDT讨论后开展前瞻性临床研究,并鼓励患者积极参与。此外,在诊疗过程中,若肺转移灶造成大咯血、压迫气管等紧急并发症,建议对其进行处理后(处理方法可包含手术、支气管动脉栓塞、局部放疗等),再按照无症状患者的处理流程进行治疗。本共识后续讨论中,均针对无原发灶或肺转移灶紧急并发症的患者。
三、肝癌伴肺转移的首次治疗方法推荐
治疗原则:系统治疗是所有肝癌伴肺转移患者的治疗基石,其首要目标是控制全身肿瘤进展,延长生存期。在系统治疗的基础上,若同时满足肝内病灶已获稳定控制和肺转移灶具备局部治疗可能的患者,经MDT严格评估后可考虑联合积极的肺部局部治疗,以进一步减轻肿瘤负荷、延长生存期并改善生命质量。
(一)系统治疗
已被我国国家药品监督管理局批准为中晚期肝癌的一线治疗药物包括索拉非尼、仑伐替尼、多纳非尼、阿替利珠单克隆抗体(以下简称单抗)联合贝伐珠单抗、信迪利单抗联合贝伐珠单抗类似物、卡瑞利珠单抗联合阿帕替尼和纳武利尤单抗联合伊匹木单抗等。虽然多个TACE+靶向联合免疫检查点抑制剂治疗的Ⅲ期临床研究 [19-22] 包括LEAP-012研究、EMERALD-1研究、CARES005研究以及TALENTACE研究均为阳性结果,但上述研究均未纳入肝癌伴肺转移患者,其对肝癌伴肺转移患者的疗效尚需进一步验证。瑞戈非尼、阿帕替尼、雷莫西尤单抗(AFP>400μg/L)、卡瑞利珠单抗、替雷利珠单抗和帕博利珠单抗适用于一线治疗失败的二线治疗用药。但单靶向药物治疗肝癌伴肺转移的疗效较差,建议一线使用靶向联合免疫检查点抑制剂治疗,一线治疗失败后可尝试更换或联合其他免疫检查点抑制剂,并积极纳入相关的免疫检查点抑制剂治疗临床试验 [23] 。
应用免疫检查点抑制剂前须完善病史、体格检查、实验室和影像学等检查,对肿瘤病情和基本器官功能进行评估。免疫检查点抑制剂治疗中须警惕免疫相关不良反应(immunerelated adverse events,irAEs),包括治疗结束后延迟出现的不良反应。若出现irAEs,请参照中国临床肿瘤学会《免疫检查点抑制剂相关的毒性管理指南》按分级进行相应处理。
EACH研究结果显示:含奥沙利铂的化疗方案对晚期肝癌(含合并门静脉癌栓患者)可获得部分客观疗效,患者耐受性尚好,一般情况较好的患者可考虑应用 [24] 。对于晚期肝癌(含合并肺转移患者),含奥沙利铂方案联合索拉非尼可取得较好的肿瘤控制率和生存期,疗效优于单独的索拉非尼治疗 [25] 。另外,全反式维甲酸具有提升FOLFOX4方案(奥沙利铂+氟尿嘧啶+亚叶酸钙)疗效的作用,Sun等 [26] 开展的多中心双盲RCT结果显示:联合用药的客观缓解率和中位总生存期分别为24.5%和16.2个月,显著优于单纯FOLFOX4方案化疗的9.1%和10.7个月,亚组分析显示全反式维甲酸联合FOLFOX4方案对于既往靶向联合免疫检查点抑制剂治疗失败的肝癌伴肺转移患者的客观缓解率和疾病控制率分别可达18.8%和43.8%。
推荐意见3:肝功能Child-pugh A或B级,肝癌伴肺转移患者一线治疗推荐阿替利珠单抗联合贝伐珠单抗(证据等级:A,推荐强度:强推荐)、信迪利单抗联合贝伐珠单抗类似物(证据等级:A,推荐强度:强推荐)、阿帕替尼联合卡瑞利珠单抗(证据等级:A,推荐强度:强推荐)、纳武利尤单抗联合伊匹木单抗(证据等级:A,推荐强度:强推荐)、替雷利珠单抗(证据等级:A,推荐强度:强推荐);一线治疗失败后,推荐肝癌伴肺转移患者更换或联合其他免疫检查点抑制剂治疗,并积极纳入相关的免疫检查点抑制剂治疗临床试验(证据等级:C,推荐强度:强推荐)。
推荐意见4:肝功能Child-pugh A级或Child-pugh评分为7分(以简称B7),同时性不可切除肺转移患者推荐使用静脉FOLFOX4方案联合全反式维甲酸治疗(证据等级:A,推荐强度:强推荐)。
(二)局部治疗
1.同时性肺转移
同时性肺转移患者的治疗不仅需要考虑肺转移灶的治疗,更要兼顾肝原发灶的处理,一项纳入13项研究共754例肝原发灶可切除伴肺转移患者的荟萃分析结果显示:仅行肝切除术即可显著延长患者总生存期 [27] 。因此,若肝肿瘤可切除或稳定控制,可依据肺部转移灶情况做进一步治疗。但若肝肿瘤不能稳定控制,此类患者预后极差 [13,28] ,不再建议针对肺转移灶做局部治疗,可及早联合系统治疗。
(1)单纯性肺寡转移
寡转移是指转移数量有限的肿瘤状态,有望通过系统治疗联合局部治疗达到更好的治疗效果,本共识中的肺寡转移为肺部转移灶数量≤5个。
①消融:消融术前需评估肝原发灶情况,并在肿瘤整体控制良好的情况下进行,也可用于经其他方法治疗后肺部病灶稳定或缩小,需通过消融治疗巩固疗效。消融技术包括微波消融、RFA、冷冻消融、激光消融和高强度聚焦超声消融,后2种很少用于肺部肿瘤的消融治疗 [29] 。已有研究结果显示:消融的局部控制率为83%~92%,中位生存期为18.0~37.7个月 [30-34] 。消融+靶向联合免疫检查点抑制剂治疗可进一步提升疗效 [35] 。但消融对于靠近纵隔的转移灶局部控制率较低 [36] ,人工气胸技术 [34] 可能有助于提升此类患者的消融效果。
消融治疗适应证:肝功能Child-pugh A级或B7,肺功能良好;肝原发灶可切除或稳定控制,单侧肺转移灶数量≤3个(双侧肺病转移灶数量≤5个)且最大径≤3cm,且无其他部位转移;对于双侧肺转移病灶,不建议双侧同时行消融治疗;病灶应远离心脏、大血管及主支气管等重要结构。
消融最常见的并发症是气胸,予吸氧等处理后大部分可好转,2.5%~25.0%需行胸腔闭式引流 [30,37-38] 。
②外放疗:外放疗是针对肺转移病灶有效的局部治疗方式,随着外放疗技术的发展,在肺转移瘤治疗中的应用越来越广泛,主要用于不适合或拒绝行消融治疗的患者。已有研究结果显示:放疗的有效率为31%~92.3% [39-42] ,患者中位生存期为12.3~23.4个月 [31,39,42-43] ,其中立体定向放疗的疗效与消融相当 [31,44] ,外放疗联合靶向免疫治疗可进一步提升疗效 [43,45] 。
外放疗适应证:肝功能Child‑pugh A级或B7,肺功能良好;肺转移灶数量≤5个且最大径<5cm;放射治疗范围应视情况决定靶区,肝原发灶和肺转移灶亦可同时照射 [46] ;放射治疗最佳剂量和分割目前尚无足够证据,但放射等效总剂量应>45Gy。
肺转移瘤外放疗的主要并发症是放射性肺炎、肺功能下降、细菌性肺炎和胸腔积液等,若同时照射肺转移灶数量≥5个,放射性肺炎等并发症的发生率可显著升高 [47] 。除需严格限制同时照射的病灶数量外,建议尽量选择立体定向放疗等高精度、高剂量、少分次的外放疗技术,≥3级不良反应发生率<5%。
③内放疗:目前国内报道最多的为碘‑125粒子,文献报道碘‑125粒子植入术对于肝癌伴肺转移的局部控制率为91.6%~92.2%,3年生存率为12.5%~62.9% [48-49] ,还可用于手术、消融或外放疗后残留或进展的肿瘤 [50] ,与系统治疗联合后可进一步提升疗效 [48] 。
碘‑125粒子植入的适应证 [50] :单侧病灶数量≤3个且最大径≤5cm;双侧病灶数量≤3个且最大径≤5cm,并应分侧单独处理。对于肝癌伴肺转移患者建议还需满足以下条件:肝功能Child‑pugh A级或B7、肺功能良好、凝血功能正常以及PLT≥100×10 9 /L。
碘-125粒子植入术的并发症包括气胸、出血、感染和粒子迁移等,可通过严格筛选患者、优化穿刺路径、减少胸膜穿刺次数、粒子避免置于坏死区或靠近大支气管等操作降低并发症发生率。
④手术切除:本共识提及的可切除性肺转移是指所有肺转移灶必须能够通过手术被完整切除并且能够保留足够的健康肺组织以维持正常的肺功能,虽然数量不是绝对禁忌证,普遍认为转移灶数量<5个且最好位于肺的周边区域,便于局部切除(楔形切除)。满足上述条件的肺转移患者占所有肝癌伴肺转移的11.1%~26.8% [51-54] 。多数回顾性研究的结论支持控制肝原发灶基础上行肺转移灶手术治疗优于非手术治疗,患者3年生存率为21.7%~55.0% [54-58 ]。一项纳入82项研究共3 241例可切除肺转移患者的荟萃分析结果显示:肺转移灶切除的疗效显著优于非手术治疗( HR=0.128) [9] 。另有研究结果显示:肝癌伴肺转移患者行肝原发灶切除联合肺转移灶切除或放疗,优于仅行肝原发灶切除或系统治疗,且均优于保守治疗,3种治疗方式患者的中位生存期分别为18.6、6.3、4.1个月 [59] 。因此,对可切除的肺转移患者推荐积极行手术切除。手术切除的核心目标是在不造成过度创伤的前提下,实现所有转移灶的完全切除(R 0 切除),从而有望延长患者的生存期甚至达到治愈。
手术切除指征及原则:肝功能Child-pugh A级或B7,肺功能良好;若同时肝原发灶可切除则建议行肝切除序贯肺转移灶切除术,序贯手术间隔时间通常为3~4周;若肝原发灶不可切除,则建议针对肝原发灶行局部治疗(TACE、肝动脉灌注化疗或放疗等)同时联合系统治疗,动态观察治疗期间是否出现新发病灶,同时控制肿瘤、判断疗效,若肝肿瘤稳定≥6个月且肺部无新发病灶 [58,60] ,可考虑行肺转移灶切除。手术应保证R 0 切除 [61] ,首选楔形切除或肺段切除术,但在少数情况下,如肿瘤位置深在等情况,可采用肺叶切除术,但其预后相对较差。手术方式首选胸腔镜,其与开胸手术疗效相当且创伤更小 [62] ,吲哚菁绿荧光成像检查可提高手术精准度及缩短手术时间 [63] 。对于术前检查未怀疑肺门和(或)纵隔淋巴结转移的患者,术中无需常规行淋巴结清扫;若怀疑淋巴结转移,术中则可考虑行淋巴结活检或清扫。
手术切除的后续治疗:若为肝脏及肺同期切除,建议肝脏行1次辅助性肝动脉灌注化疗或TACE后密切随访或入组术后辅助治疗临床试验;若术前行肝局部治疗联合系统治疗,其术前方案已被证实有效,建议术后在密切监测肝原发灶基础上继续原系统治疗方案持续6~12个月,且每3个月随访1次,连续2次影像学检查显示肝原发灶稳定、无肝内外新发病灶且肿瘤标志物保持正常达3个月且无上升趋势可以考虑停药 [64] 。由于肝癌伴肺转移切除术后的后续治疗循证依据不足,鼓励国内有条件的肝癌中心开展相关前瞻性临床研究。
推荐意见5:同时性肺转移患者若肝原发灶及肺转移灶均可切除,在肝原发灶切除或稳定控制后,肺转移灶推荐选用消融、立体定向放疗(证据等级B,推荐强度:强推荐)、手术切除或碘‑125粒子植入术(证据等级:C,推荐强度:弱推荐)。
推荐意见6:同时性肺转移患者若肝原发灶不可切除而肺转移灶可切除,推荐肝原发灶行非手术局部治疗同时联合系统治疗,若肝原发灶稳定时间≥6个月且肺部无新发病灶,再推荐行局部治疗(证据等级:C,推荐强度:强推荐)。
(2)单纯性多发性肺转移
支气管动脉栓塞化疗(bronchial artery chemoembolization,BACE)可用于治疗多发性肺转移,但其有效率较仅为7.1% [65] 。目前临床上较少单独应用BACE,多与其他治疗方法如放疗、靶向联合免疫检查点抑制剂治疗等联用 [66-67] ,还用于控制肺转移灶导致的大咯血 [68] 。
BACE可适用于肝功能Child‑pugh A级或B7,肺功能良好的肝癌伴肺转移患者,特别是肺转移灶不适合手术、消融或放疗的患者。BACE治疗的最常见不良反应是栓塞后综合征 [69] ,主要表现为胸痛、发热、恶心和呕吐等,症状可持续5~7d,经对症治疗后大多数患者能完全恢复。
推荐意见7:肝功能Child-pugh A级或B7,肺功能良好的同时性不可切除肺转移患者可选择BACE,并建议与放疗、靶向联合免疫检查点抑制剂治疗等联用(证据等级:C,推荐强度:弱推荐)。
(3)非单纯性肺转移
若肝癌伴肺转移患者还存在其他脏器转移时,本共识推荐以行全身姑息性药物治疗为主,治疗过程中根据药物疗效及肿瘤生物学行为,经MDT讨论后决定是否联合进行局部治疗。
2.异时性肺转移
肝癌异时性肺转移分为肝切除或肝移植术后肺转移及肝非手术治疗过程中出现肺转移,处理原则不尽相同。
(1)术后异时性肺转移
发现肺转移距离上次手术时间的无病间隔期是影响术后异时性肺转移治疗选择最重要的因素之一,多数研究支持12个月作为重要的分界点 [70-72] 。若发现肺转移时距离上次手术时间>12个月,同时伴或不伴肝内复发均可参考同时性肺转移进行处理;若发现肺转移时距离上次手术时间≤12个月且同时未发现肝内复发,肺转移灶无论是否可切除均建议选择非手术局部治疗和(或)系统治疗,若同时伴有肝内复发,肝内病灶可视情况行消融、肝动脉灌注化疗和(或)TACE、放疗等 [73] ,同时联用系统治疗。
推荐意见8:术后异时性肺转移患者若无病间隔期>12个月,推荐参照同时性肺转移进行处理(证据等级:B,推荐强度:强推荐)。
推荐意见9:术后异时性肺转移患者若无病间隔期≤12个月,肺转移灶仅推荐使用非手术局部治疗和(或)系统治疗(证据等级:B,推荐强度:强推荐)。
(2)非术后异时性肺转移
肝非手术治疗过程中出现肺转移,首先考虑肝原发灶治疗方案控制效果不佳,建议更换原治疗方案同时参考同时性肺转移进行处理。
推荐意见10:非术后异时性肺转移患者建议更换原治疗方案同时参考同时性肺转移进行处理(证据等级:B,推荐强度:强推荐)。
规范化的随访和疗效评估对于及时调整治疗方案、改善患者预后至关重要。肝癌伴肺转移患者的随访应同时关注肝内原发灶和肺转移灶的控制情况,以及治疗相关的不良反应。(1)随访时间间隔:推荐对所有接受治疗的肝癌伴肺转移患者建立定期随访档案,在积极治疗期间,建议每6~8周进行1次疗效评估,完成既定治疗后,建议每2~3个月随访1次。(2)随访检查项目与评价方法:每次随访均应复查肿瘤标志物包括血清AFP、AFP异质体、异常凝血酶原,肿瘤标志物的动态变化可作为疗效和复发监测的参考,但不能单独作为判断疾病进展的依据。影像学检查首选胸部CT联合腹部增强CT或MRI检查,若怀疑有隐匿性肺外转移时可考虑行PET-CT检查,采用RECIST 1.1版或改良RECIST标准对肝内及肝外病灶进行疗效评估。此外,需定期监测肝功能、肾功能及血常规,以评估治疗耐受性及安全性,其中靶向联合免疫检查点抑制剂治疗相关的不良反应监测前文已述及。
四、结语
由于我国肝癌伴肺转移患者基数大且有越来越多的循证医学证据支持个体化的治疗手段可以显著提高疗效,因此,不能依照国外指南采用“一刀切”的治疗模式。但是,肝癌伴肺转移患者病情复杂,涉及多个器官和学科,MDT诊疗模式是确保患者获得最佳治疗的关键。本共识推荐意见主要基于回顾性临床研究,循证医学级别还较低。因此,充分利用我国病例资源优势,通过开展全国多中心前瞻性或者真实世界临床研究,不断补充和更新本共识内容显得尤为重要。

排版编辑:肿瘤资讯-as











 苏公网安备32059002004080号
苏公网安备32059002004080号


