复发难治性(R/R)淋巴瘤是临床治疗的难点,传统化疗、靶向治疗及自体造血干细胞移植等方案疗效有限,预后欠佳。嵌合抗原受体T(CAR-T)细胞治疗的问世为此类患者带来了新的治疗希望,显著改善了部分患者的生存结局。然而,缺乏简便、可靠的疗效及安全性预测标志物,一直是制约CAR-T细胞治疗个体化开展的关键瓶颈。
2026年第52届欧洲血液与骨髓移植学会(EBMT)年会近期公布了超过1200篇研究摘要,其中多项关于CAR-T细胞治疗淋巴瘤疗效预测标志物的研究,为临床实践提供了新的思路。【肿瘤资讯】特此整理其中三项重点研究,系统梳理预后营养指数(PNI)、全身免疫炎症指数(SII)及体重指数(BMI)在CAR-T细胞治疗中的预测价值,以飨读者。
动态监测PNI:预测R/R淋巴瘤患者CAR-T细胞治疗毒性与生存的重要指标
一项回顾性研究(摘要号A094)纳入2018年12月至2024年1月期间接受CAR-T细胞治疗的372例R/R淋巴瘤患者,评估PNI与细胞因子水平、治疗相关毒性的关联,并分析PNI与生存结局的关系。
研究结果显示,纳入患者中53.0%为男性,中位年龄51岁,疾病亚型以弥漫大B细胞淋巴瘤(DLBCL,n=223)为主,中位BMI为22.6kg/m²,32.3%的患者ECOG评分≥2,38.7%的患者国际预后指数(IPI)≥3,91.1%的患者处于疾病Ⅲ~Ⅳ期。
生存分析显示,中位随访30.84个月,患者中位无进展生存期(PFS)为11.11个月,中位总生存期(OS)未达到,5年PFS率为40.87%,5年OS率为53.25%。单因素分析表明,D0、D7及D14时的PNI水平均能显著预测PFS与OS;多因素分析显示,D0、D7及D14时的PNI是OS的独立预测因子,而仅基线PNI可独立预测PFS。
安全性方面,CAR-T细胞输注后,76.9%的患者发生细胞因子释放综合征(CRS)(其中≥3级占7.0%),3.0%的患者发生免疫效应细胞相关神经毒性综合征(ICANS)(其中≥3级占1.3%);≥3级血液学毒性包括中性粒细胞减少(43.3%)、贫血(33.1%)及血小板减少(11.6%)。
PNI动态变化呈现明确规律,基线时PNI水平稳定,输注后7天急剧下降至低谷,至21天逐步部分恢复。相关性分析显示,PNI水平越低,CRS严重程度越高,其中D7时PNI与CRS的关联最为显著(P<0.0001),基线、D14及D21时的PNI水平也与CRS存在显著关联。在血液学毒性方面,发生≥3级中性粒细胞减少、贫血或血小板减少的患者,在所有检测时间点的PNI水平均持续偏低(均P<0.01),且基线PNI是血液学毒性的独立预测因子,其中贫血、中性粒细胞减少、血小板减少的发生风险均随PNI升高而降低。
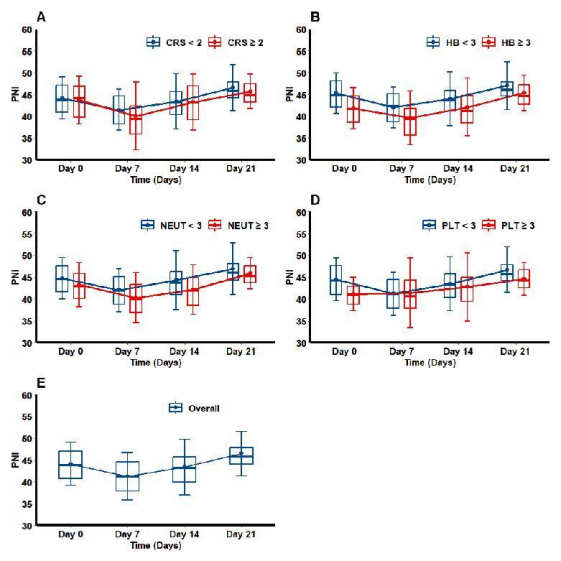
该研究结论指出,R/R淋巴瘤患者在CAR-T细胞治疗期间PNI存在特征性动态变化,基线及治疗期间的低PNI水平与更严重的CRS、更高的血液学毒性发生率及更差的长期生存密切相关;治疗早期PNI的快速下降可作为高危患者的早期预警指标。将PNI纳入CAR-T细胞治疗常规监测,有助于优化风险分层,为个体化临床管理提供依据。
预处理SII:评估R/R B细胞淋巴瘤患者CAR-T细胞治疗疗效与安全性的独立标志物
SII整合了血小板、中性粒细胞及淋巴细胞计数,可综合反映机体炎症激活、免疫失调及血栓形成倾向,已在多种恶性肿瘤中被证实具有预后预测价值。但SII在R/R B细胞淋巴瘤患者CAR-T细胞治疗中的预测价值尚未明确。另一项回顾性研究(摘要号A218)分析了2018年12月至2024年1月期间接受CAR-T细胞治疗的504例R/R B细胞淋巴瘤患者。研究者采用倾向评分匹配(PSM)方法平衡基线差异,将患者分为低SII组与高SII组,并分析两组患者的不良事件、疗效及生存结局差异。
PSM后共纳入193例患者,中位年龄50岁,75.6%为男性,中位BMI为22.7kg/m²,疾病亚型以DLBCL为主(n=144);34.2%的患者ECOG评分≥2,46.6%的患者IPI≥3,92.2%的患者处于疾病≥Ⅲ期。OS的最佳SII临界值为1499.65,据此分为低SII组(n=138)与高SII组(n=55)。
疗效结果方面,整体客观缓解率(ORR)为62.7%,完全缓解(CR)率为46.6%;高SII组患者的ORR(50.9% vs 67.4%,P=0.0472)及CR率(34.5% vs 51.4%,P=0.0384)均显著低于低SII组。生存分析显示,中位随访34.29个月,患者中位PFS为9.04个月,中位OS为29.52个月,5年PFS率为42.03%,5年OS率为48.39%;低SII组患者的生存结局显著更优,5年PFS率(45.56% vs 32.73%,P=0.019)及5年OS率(51.65% vs 40.25%,P=0.020)均显著高于高SII组。多因素分析证实,高SII是PFS(HR=1.599)及OS劣化的独立预测因子。
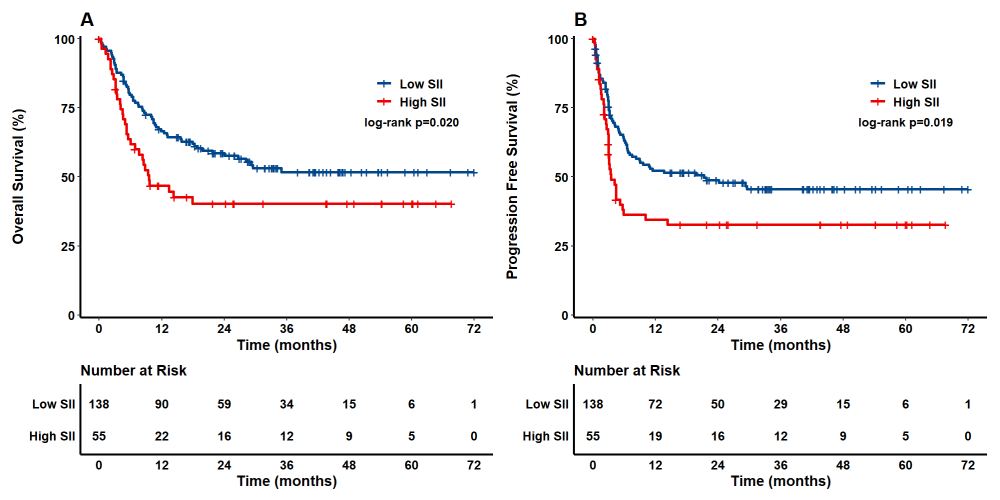
安全性分析显示,78.8%的患者发生CRS,2.6%的患者发生ICANS;≥3级血液学毒性发生率较高,其中中性粒细胞减少92.7%、血小板减少66.3%、贫血64.2%。高SII组患者≥2级ICANS发生率显著高于低SII组(7.3% vs 0.7%,P=0.0239),而两组患者的CRS及血液学毒性发生率无显著差异。
该研究表明,治疗前高SII水平是R/R B细胞淋巴瘤患者CAR-T细胞治疗后生存结局不佳、疗效降低的独立且强有力的预测标志物,同时与更严重的神经毒性(ICANS)发生风险相关。SII作为一种简便易得的炎症指标,可在CAR-T细胞治疗前用于患者风险分层,为个体化治疗决策提供支撑。
BMI与代谢状态:调控LBCL患者CAR-T细胞治疗结局的重要因素
代谢炎症被认为可调控CAR-T细胞扩增及复发风险,而体重指数(BMI)及代谢状态对CAR-T细胞治疗疗效的影响尚未明确。一项双中心真实世界研究(摘要号A130)回顾性分析了接受CAR-T细胞治疗的大B细胞淋巴瘤(LBCL)患者。研究者将患者分为BMI<25kg/m²组(队列1)与BMI≥25kg/m²组(队列2),分析无事件生存期(EFS)、复发累积发生率及非复发死亡率(NRM)。
共纳入65例患者,其中36例(55%)为队列1,29例(45%)为队列2。两组患者基线特征基本均衡,仅队列2患者高血压患病率更高(58% vs 22%,P=0.01);12%(8例)的患者符合代谢综合征样表型。
中位随访17.4个月,生存分析显示,BMI≥25kg/m²组患者的EFS显著优于BMI<25kg/m²组,前者12个月EFS率为55%(95%CI 35~72),后者为22%(95%CI 9~38)(P=0.04),中位EFS分别为18.1个月与3.8个月;这种关联在不同CAR-T细胞产品及年龄组(≥65岁 vs <65岁)中均保持一致。与之相反,具有代谢综合征样表型的患者结局显著更差,其中位EFS仅为1.4个月,显著低于无该表型患者的8.7个月(P=0.005);白细胞分离时的肿块性疾病与EFS降低呈趋势性关联(P=0.07)。多因素分析证实,BMI≥25kg/m²是EFS改善的独立相关因素(HR=0.44,95%CI 0.20~0.95,P=0.036)。
复发及NRM分析显示,BMI≥25kg/m²组患者的复发累积发生率显著低于队列1,12个月复发累积发生率分别为37.7%与70.8%(P=0.02);两组患者的NRM无显著差异。此外,具有代谢综合征样表型的患者NRM呈升高趋势(P=0.09)。
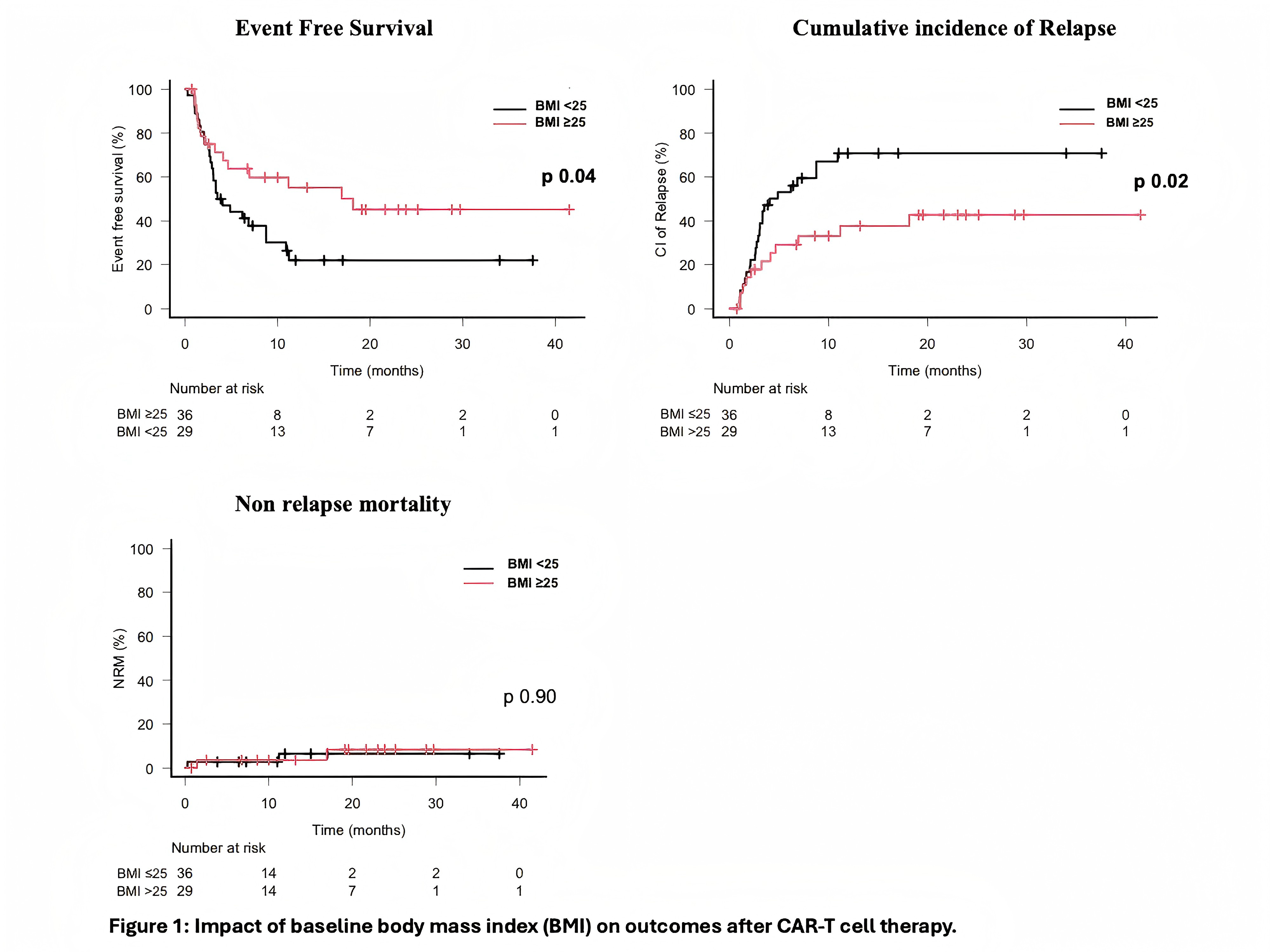
该项真实世界研究结论表明,BMI≥25kg/m²与LBCL患者CAR-T细胞治疗后EFS改善独立相关,其机制可能与LBCL患者CAR-T细胞基于体重的给药方式相关,且这种关联主要源于复发风险的显著降低,并未增加NRM风险;而代谢综合征样表型则提示患者预后不佳。上述结果提示,BMI及代谢状态是调控CAR-T细胞治疗疗效的重要因素,值得前瞻性研究进一步验证。
2026年EBMT年会公布的上述三项研究,从营养指数、全身免疫炎症及代谢状态三个维度,系统探讨了不同生物标志物在CAR-T细胞治疗中的预测价值,为淋巴瘤患者CAR-T细胞治疗的个体化管理提供了重要的循证依据。
综合来看,这三项研究均采用回顾性设计,基于较大样本量或双中心真实世界数据,结论具有较高的临床参考价值。其共同亮点在于所涉及的标志物(PNI、SII、BMI)均具有简便易得、检测成本低的优势,无需复杂的检测技术,便于在临床常规实践中推广应用。
这些研究结果进一步完善了CAR-T细胞治疗的预测标志物体系,推动CAR-T细胞治疗从“经验性治疗”向“精准化、个体化治疗”转型。通过治疗前筛选高风险患者、治疗中动态监测风险指标,可优化治疗方案、及时干预毒性反应,最终改善患者的治疗结局。
https://ebmt2026.abstractserver.com/programme/#/programme/1/list
排版编辑:Grady











 苏公网安备32059002004080号
苏公网安备32059002004080号


