免疫检查点抑制剂(ICIs)是一类新型、广谱抗肿瘤药物,显著改善了肿瘤患者的生存,但同时也可能造成全身多个器官、组织损伤,部分严重免疫检查点抑制剂相关不良反应(irAEs)甚至危及生命,已成为全球肿瘤领域关注的焦点。东部战区总医院肿瘤科是国内最早一批应用ICIs的医学中心,并率先成立了irAEs多学科专家团队(MDT),在irAEs管理方面积累了非常丰富的经验。为系统性分享诊治经验,专家组特在肿瘤资讯平台开设专栏,其核心特色在于:1. 全程追踪疑难案例 专栏深度展示具有代表性的疑难病例从诊断、治疗到随访的完整过程,传递不同系统irAEs的精准诊治思路与前沿进展;2. 汇聚多学科智慧 真实记录MDT讨论精华,融合肿瘤、心脏、肝脏、呼吸、消化、内分泌、皮肤、影像、病理等多学科视角,分享跨学科的理论知识、指南共识与实战经验;3. 系统连载即时更新 病例采取定期连载形式发布,确保内容的时效性、系统性与持续的高品质输出。本专栏力求为同行提供实用参考,然学海无涯,文中疏漏之处在所难免,恳请各位同道不吝批评指正,共同推动irAEs管理水平的提升。
参加人员:东部战区总医院免疫相关不良反应多学科专家组
病例介绍
患者,女性,42岁。2024年8月14日在外院行胸腔镜下前纵隔肿瘤切除术,术后病理示:前纵隔B1型胸腺瘤。免疫组化示:CK(+),CK5/6(+),CK19(+),P63(+),CK7(-),EMA(-),CD20(部分+),CD5(+),CD117(-),Ki-67(约90%+),TdT(+)。2024年10月14日行术后瘤床区局部放疗,PTV 50Gy/25F,放疗期间同步口服安罗替尼。2024年11月28日至2025年2月18日行洛铂50mg、多柔比星40mg化疗4周期。2025年3月18日给予PD-1抑制剂200mg静滴,联合阿帕替尼治疗。
2025年3月25日 出现散在皮疹(上肢、躯干),自服抗过敏药好转。2025年4月7日出现双下肢乏力、双眼睑下垂、吞咽困难、食欲减退等症状。2025年4月14日 以“重症肌无力”收住当地医院。
辅助检查
心电图示:1.窦性心律;2.Ⅲ度房室传导阻滞;3.房室交界区逸搏心律;4.心室内传导阻滞;5.长QT间期。心脏超声:AO 30mm,LA 35mm,LV 45mm, IVS 9mm,VPW 8mm,FS 31%,EF 60%,SV 57ml。意见:主动脉轻度返流,左室顺应性下降,心包腔少量积液。
2025年4月15日查生化示:CK 19752U/L(正常值40~200U/L),CK-MB 557U/L(正常值0~25U/L),Mb 316ng/ml (正常值0~58ng/ml), cTnI(非高敏) 0.18ng/ml (正常值0~0.3ng/ml);LDH 1893U/L (正常值120~250U/L);α-HBDH 1286U/L(正常值 90~180U/L);AST 888U/L (正常值13~35U/L);ALT 637U/L (正常值7~40U/L);BNP 42.59pg/ml (正常值 0~100pg/ml);TSH 15.14mIU/L(正常值0.38~4.34mIU/L),T3 0.48 nmol/L(正常值1.01~2.96nmol/L),T4 50.40 nmol/L(正常值 55.4~161.25nmol/L)。乙酰胆碱受体(AChR)抗体、肌肉特异性酪氨酸激酶(MuSK)抗体、低密度脂蛋白受体相关蛋白4(LRP4)阴性。
治疗方案
4月16日,在当地医院给予异丙肾上腺素泵入,维持心率,并给予甲泼尼龙500mg静滴;4月17日,因多项酶谱下降,改为甲泼尼龙120mg静滴;4月18日改为强的松60mg 口服。4月19日患者突发胸闷、呼吸困难,甲泼尼龙恢复500mg/d,连续3天,并给予丙种球蛋白25g/d,连续5d;4月22日至24日,甲泼尼龙降量至300mg/d;4月25日至28日,甲泼尼龙降量至200mg/d。同时给予保肝、优甲乐、吸氧等治疗。
2025年4月27日复查生化具体为:CK 440U/L,CK-MB 67U/L,Mb 127.8ng/ml ,cTnI(非高敏) <0.10ng/ml,LDH 520 U/L,α-HBDH 382U/L,AST 68U/L,ALT 198U/L。
从化验检查来看,所有酶谱均明显下降,但心电图仍提示Ⅲ度房室传导阻滞,且患者呼吸困难逐渐加重。
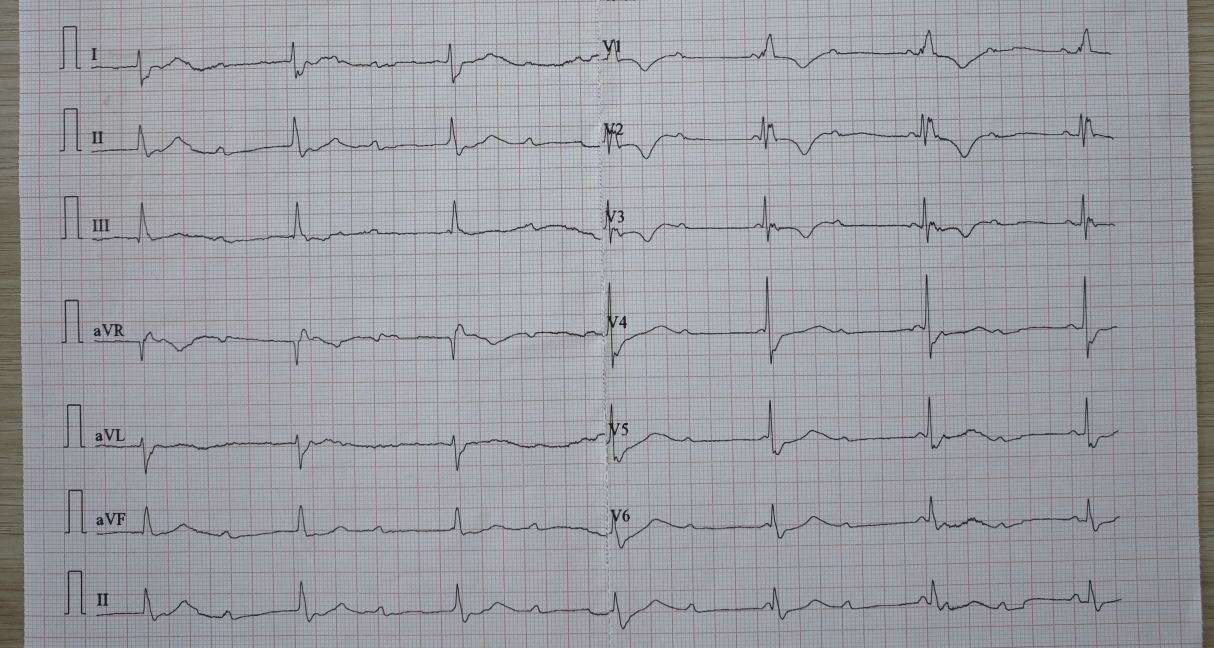
2025年4月29日乘救护车跨省转至我院,路上患者突发昏迷,送至我院急诊室,测血压85/43mmHg,心率30次/分。心电图示:窦性心律;Ⅲ度房室传导阻滞伴交界性逸搏;完全性右束支传导阻滞(见图1)。
查血常规示:白细胞计数 32.5×109/L,中性粒细胞比例 89.8%,淋巴细胞计数 1.4×109/L,HB 140g/L,PLT 185×109/L。我院生化示:CK 238U/L(正常值24~170U/L),CK-MB 17.46U/L(正常值0~3.7ng/ml),Mb 336.53ng/ml(正常值9~96ng/ml) ,cTnI(高敏) <0.116ng/ml(正常值0~0.047ng/ml),LDH 471U/L(正常值120~246U/L),AST 59U/L(正常值0~38U/L),ALT 153U/L(正常值0~38U/L),钾2.8mmol/L(正常值3.5~5.5mmol/L),钠111mmol/L(正常值137~147mmol/L),钙2.04mmol/L(正常值2.18~2.6mmol/L)。BNP 291pg/ml(正常值0~100pg/ml)。动脉血气分析:PH 7.209(正常值7.35~7.45),二氧化碳分压105mmHg(正常值 35~45mmHg),氧分压48.5mmHg(正常值83~108mmHg),实际碳酸氢盐浓度41.8mmol/L(正常值21~25mmol/L),二氧化碳总量45.0mmol/L(正常值23~29mmol/L),实际碱剩余8.7(正常值-2.3~2.3),氧饱和度76.8%(正常值95%~97%)。
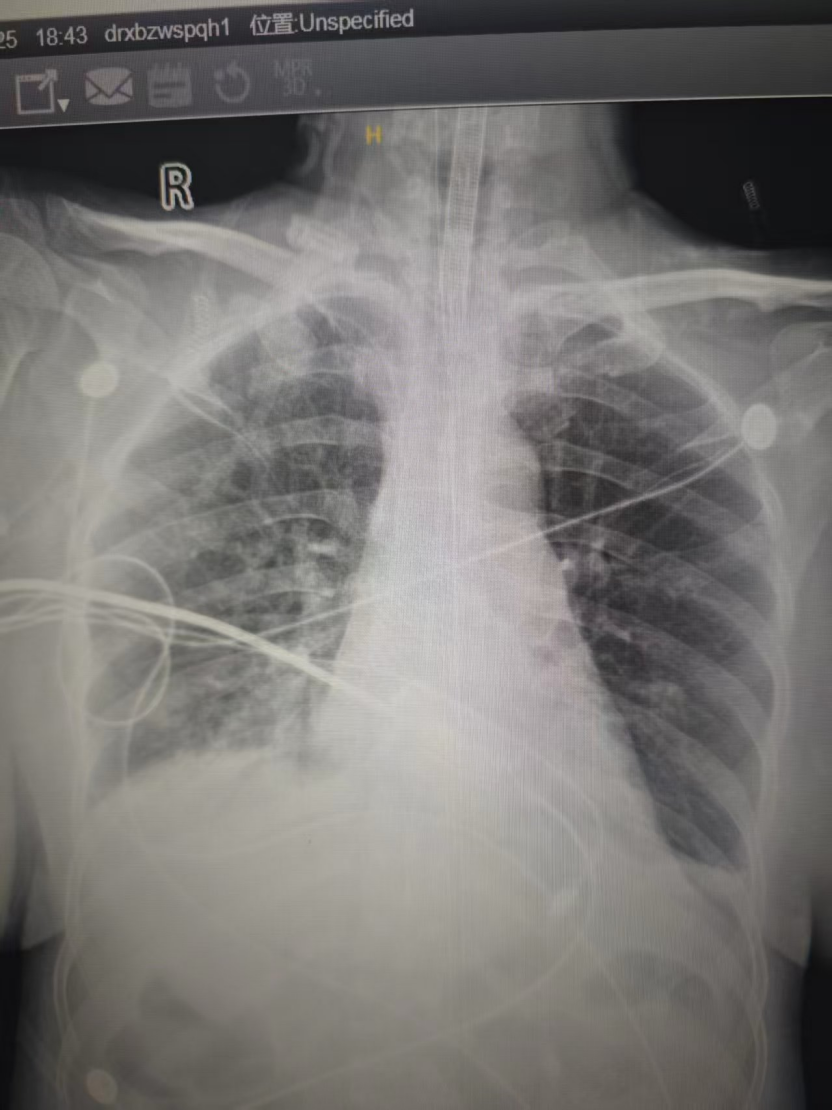
考虑合并2型呼吸衰竭,立即行气管插管接呼吸机。行床边胸片检查示:两肺炎症可能,以右下肺明显,两侧少量胸腔积液(见图2)。
MDT会诊内容
王锋(肿瘤科):关于这个病例,我们主要围绕以下几个问题进行讨论:1.这位患者免疫检查点抑制剂(ICIs)相关心肌炎(简称免疫性心肌炎)的诊断是否成立?2.Ⅲ度房室传导阻滞如何治疗?3.2型呼吸衰竭的原因?4.重症肌无力的诊断是否成立?5.针对多种免疫毒性、多种并发症,下一步如何处理?
王锋(肿瘤科):陈主任好,这位患者免疫性心肌炎的诊断是否成立?
陈群(心内科):根据患者ICIs用药史、临床表现、心肌酶谱和心电图检查结果,可以临床诊断为暴发性免疫性心肌炎,伴Ⅲ度房室传导阻滞,目前新出现昏迷、低血压、2型呼吸衰竭、电解质紊乱等并发症,随时可能因心脏、呼吸等器官功能衰竭而死亡。
王锋(肿瘤科):免疫性心肌炎有什么特点?这位患者为什么只用了1次ICIs即出现免疫性心肌炎?
陈群(心内科):免疫性心肌炎有三个特点:1.发生率低,国内外研究显示其发生率1.05%~1.14%;2.死亡率高,文献报道死亡率高达39.5%~50%;3.80%以上的心肌炎发生在ICIs用药的3个月内,尤其是第1、2次用药后,所以,在ICIs用药的早期需要密切关注心肌炎的发生。
王锋(肿瘤科):暴发性心肌炎有哪些常见病因?与普通心肌炎有什么区别?
陈群(心内科):暴发性心肌炎常见三大病因:病原体感染(病毒、细菌、真菌等病原体)、免疫系统异常(过敏原刺激、异体抗原影响、自身免疫疾病等)和有毒物质伤害(如青霉素等药物毒性、铅汞等重金属中毒、毒虫叮咬等特殊损伤)。ICIs主要通过激活人体自身免疫细胞发挥抗肿瘤作用,但过度激活的免疫细胞错误攻击了人体自身的心脏组织,造成损伤,早期表现可以为无症状或轻微症状,有的患者则表现为急性或暴发性心肌炎。
暴发性心肌炎约占心肌炎的10%,往往起病急骤且病情发展迅速,以心力衰竭(心脏罢工)、心律失常(心跳紊乱)及心源性休克(全身供血崩溃)为主要表现,并可能出现一系列并发症,若不能早期诊断并及时治疗,死亡率甚至高达87.5%。而普通性心肌炎症状较轻微,起病缓慢。该患者用药后短期内出现Ⅲ度房室传导阻滞,以及多种并发症如昏迷、低血压、2型呼吸衰竭等,结合心肌标志物明显升高,可明确诊断为暴发性心肌炎。
王锋(肿瘤科):这位患者4月15日在当地医院查CK-MB、Mb、CK明显升高,但肌钙蛋白I阴性,究竟是检查误差,还是肌钙蛋白I不敏感?哪些酶谱升高提示免疫性心肌炎?
陈群(心内科):文献报道免疫性心肌炎的肌钙蛋白阳性率高达90%,所以肌钙蛋白是阳性率最高的心肌标志物。目前中国市场上有多种肌钙蛋白试剂,大致分为高敏肌钙蛋白(hs-cTn)和普通肌钙蛋白(con-cTn),两者的差异在于检测系统的灵敏性,这位患者4月15日在外院检测的是普通肌钙蛋白I(con-cTn),具体数值是0.18ng/ml,而当地医院标准值在0-0.3ng/ml之间,所以判定为阴性。而我院检测的是超敏肌钙蛋白I,具体数值是0.116ng/ml,但我院标准值在0-0.047ng/ml之间,判定为阳性。除了肌钙蛋白之外,其他酶谱如CK-MB、Mb、CK、LDH、α-HBDH、AST也可能升高,可以协助诊断免疫性心肌炎。
王锋(肿瘤科):邢主任好,肌钙蛋白I与肌钙蛋白T有什么区别?单一肌钙蛋白升高,而其他酶谱正常,可以诊断免疫性心肌炎吗?
邢继成(检验科):心肌肌钙蛋白(cTn)是一种异三聚体复合物,包含 TnC、TnT、TnI 三个亚基,在心肌、骨骼肌均有表达,通常检测的指标有cTnT、cTnI。从我们的经验来看,在免疫性心肌炎诊断方面,cTnI的特异性高于cTnT,而cTnT灵敏性高于cTnI。一些患者出现骨骼肌损伤,也可能引起肌钙蛋白T升高。
我们曾经开展一项回顾性研究,分析251例肿瘤科患者肌钙蛋白I升高的原因,其实只有少部分患者诊断为免疫性心肌炎,其他需要鉴别的疾病包括:感染(主要是肺部感染)、呼吸衰竭、原发心血管疾病(冠心病、房颤、心肌梗死、传导阻滞、期前收缩等)、多器官功能衰竭、胸腹腔积液或心包积液、静脉血栓栓塞症(肺动脉栓塞、脑梗塞、下肢静脉血栓等)、新冠病毒感染、肺部基础疾病(COPD、间质性肺炎等)、心脏手术(动脉支架术后、心脏瓣膜术后等),以及其他抗肿瘤药物如蒽环类、贝伐珠单抗、紫杉醇、重组人内皮抑制素等的影响等,此外,还有少数不明原因的肌钙蛋白I升高,但经过1~3个月随访观察,可自行降至正常。因此,单一肌钙蛋白阳性不能诊断为免疫性心肌炎,需要结合其他因素如心脏超声、心脏MRI、冠状动脉CT造影检查等综合判断,防止免疫性心肌炎的过度诊断。
王锋(肿瘤科):BNP或NT-proBNP升高能够诊断心肌炎吗?
邢继成(检验科):BNP或NT-proBNP升高不作为诊断标志物,但明显升高预示心功能损伤较严重。
王锋(肿瘤科):Ⅲ度房室传导阻滞是免疫性心肌炎引起的,还是其他药物引起的,或者是偶发现象?
陈群(心内科):这位患者既往无心脏疾病史,胸腺瘤手术、放疗前后均未出现过房室传导阻滞。文献报道约90%的免疫性心肌炎患者出现心电图异常,可以表现为各种类型的心律失常、QT间期延长、ST段抬高或T波倒置、R波幅度减低、异常Q波、 低电压等。其中,房室传导阻滞可能是相对特异性的心电图异常,这在国内外很多个案报道中得到证实。例如,在2016年发表在NEJ杂志的一篇文章报道,一例因免疫性心肌炎死亡患者,尸检病理检查显示大量淋巴细胞浸润心肌,并累及窦房结和房室结。因此,ICIs用药后出现新发的房室传导阻滞,首先需要排除免疫性心肌炎。
王锋(肿瘤科):这位患者合并Ⅲ度房室传导阻滞,考虑免疫毒性导致的心电图异常,在外院心率一度降至20余次/分左右,给予异丙肾上腺素升高心率。尽管在外院给予冲击剂量甲泼尼龙、足量丙种球蛋白治疗,多项心肌酶谱明显下降,但我院急诊查心电图仍提示Ⅲ度房室传导阻滞,目前患者的处理是用药物维持心率,还是立刻安装心脏起搏器?
陈群(心内科):Ⅲ度房室传导阻滞的典型症状包括头晕、晕厥、乏力、胸痛等,严重者可出现阿-斯综合征(突发意识丧失、抽搐)或心源性猝死,部分患者发展为慢性心肌病、心功能不全等。免疫药物引起的Ⅲ度房室传导阻滞很难自行好转或通过药物恢复正常,一般需要安装临时或永久起搏器。但该患者目前病情危重,合并低血压、2型呼吸衰竭,处于昏迷状态,随时可能出现死亡,不适合安装心脏起搏器,暂可给予异丙肾上腺素静脉泵入,维持心率在50~60次/分即可。另外,治疗上应以抗休克、维持呼吸功能、抗感染、维持电解质平衡为主,等患者一般情况改善后,择期安装心脏起搏器。
王锋(肿瘤科):如何鉴别免疫性心肌炎与病毒性心肌炎、急性心肌梗死?
陈群(心内科):病毒性心肌炎往往有发热、全身倦怠、肌肉酸痛、鼻塞、流涕、咽痛、咳嗽、腹泻等前驱症状,这位患者没有上述症状,流感病毒抗体检测均为阴性,基本排除病毒性心肌炎。急性心肌梗塞常见临床表现为突发胸痛,心脏彩超检查显示心肌局限性运动异常,心电图表现为ST段弓背向上抬高。心梗后通常肌钙蛋白在3~6小时开始升高,12~48小时达到峰值,随后逐渐下降,cTnI约7~10天恢复正常,cTnT可能持续升高14天或更久。免疫性心肌炎早期肌钙蛋白上升幅度不及心肌梗死,升高持续时间明显长于心肌梗死,如果不及时干预,肌钙蛋白会进行性升高。该患者前期给予激素、丙种球蛋白等治疗,多项酶谱明显下降,也证实了免疫性心肌炎的诊断。临床上,我们也遇到过免疫性心肌炎同时合并急性心肌梗死的病例,通过安装心血管支架,并给予大剂量糖皮质激素治疗,最终转危为安。
王锋(肿瘤科):免疫性心肌炎通常有哪些临床表现?
陈群(心内科):免疫性心肌炎临床表现多样,可以呈现为无症状、轻微症状、明显症状或暴发性心肌炎的表现。初始症状多为非特异性,如乏力、胸闷、气短等,典型心肌炎临床综合征包括心悸、胸痛、急性或慢性心力衰竭,以及心包炎、心包积液等一系列表现。
王锋(肿瘤科):有症状性心肌炎会不会从无症状性心肌炎发展而来?
陈群(心内科):一部分无症状心肌炎患者经过一段潜伏期(约1~2周)可能发展为急性或暴发性心肌炎,表现出一系列心肌炎相关症状。因此,在这段潜伏期内如果能及时诊断心肌炎并干预,能够明显降低死亡率,回顾性研究显示有症状心肌炎的死亡率高达50%以上,而无症状免疫性心肌炎死亡率为0。
王锋(肿瘤科):无症状心肌炎如何诊断?
陈群(心内科):根据国内多个中心的回顾性研究结果和临床经验,无症状性心肌炎定义为:与基线相比,ICIs用药后无任何新发或加重的心血管症状、ECG或UCG改变,Mb、CK-MB、CK超过正常值上限2.5倍,同时肌钙蛋白明显高于基线水平,并排除其它原因导致的酶谱升高。这一标准已写入《CSCO免疫检查点抑制剂相关的毒性管理指南2023版》,但仍需通过高质量前瞻性临床研究中去验证并完善。此外,针对无症状性心肌炎,甲泼尼龙初始剂量无需使用冲击剂量500~1000mg,根据具体情况采用1~4mg/kg。
王锋(肿瘤科):如何早期发现无症状性免疫性心肌炎?
陈群(心内科):《CSCO免疫检查点抑制剂相关的毒性管理指南2023版》推荐采取主动监测策略,具体为:包括ICIs用药前基线评估和用药后监测:
(1)基线评估包括采集病史、心血管相关症状和体征,完善心脏损伤生物标志物cTn I或cTn T、Mb、CK-MB、CK、BNP或NT-proBNP和D-二聚体等,以及心电图(ECG)、超声心动图(UCG)等检查;(2)首次治疗后7d内观察心血管相关症状和体征变化,复查心脏损伤生物标志物;(3)在首次治疗后3个月内每次用药前观察心血管相关症状和体征变化,复查心脏损伤生物标志物、心电图;(4)首次用药3个月后每次用药前观察心血管相关症状和体征变化,复查ECG,有可疑指征时进一步查心脏损伤生物标志物、UCG等。若疑似心肌炎,及时请心脏专科会诊,行心脏MRI等检查进一步确诊,必要时行心肌、心内膜活检。通过这种主动监测策略可以更早发现一些无症状性或轻微症状心肌炎患者。
王锋(肿瘤科):艾主任好,请您分析一下患者为什么突然出现2型呼吸衰竭?
艾月琴(呼吸科):患者在使用ICIs药物后20天突发双下肢无力、眼睑下垂、吞咽困难,继而出现呼吸费力,且进行性加重,临床考虑免疫毒性引起的重症肌无力,我院急诊血气分析显示氧分压48.5mmHg,二氧化碳分压高达105mmHg,考虑患者既有缺氧,也存在呼气功能障碍、二氧化碳潴留,不排除在运送过程中因痰液不易咳出,堵住气道,引起急性呼吸衰竭,这位患者已行气管插管开放气道,应注意及时清理呼吸道内的痰液、分泌物。
王锋(肿瘤科):患者急诊床边胸片提示肺部炎症,会不会是感染性炎症或免疫性肺炎导致呼吸衰竭?
艾月琴(呼吸科):胸片提示肺部炎症,以右下肺明显,但范围较局限,一般不会引起呼吸衰竭,待患者一般情况好转,可行胸部CT检查,进一步明确肺部炎症情况。患者白细胞计数高达32.5×109/L,中性粒细胞比例89.8%,提示存在细菌感染可能,另外,前期糖皮质激素的使用可能促进白细胞计数增高,大剂量使用糖皮质激素容易继发感染,建议给予广谱抗生素治疗。
王锋(肿瘤科):夏主任好,这位患者在转运途中突发昏迷,您觉得有哪些可能的原因?如何处理?
夏磊(神经内科):患者突发昏迷,首先考虑高碳酸血症引起的意识障碍,行气管插管或气管切开接呼吸机辅助呼吸有利于迅速纠正低氧血症,应警惕高碳酸血症持续时间较长,引起的严重脑损伤,部分患者的脑损伤甚至是不可逆性的。另外,不排除存在本身中枢神经病变,如颅内肿瘤转移、颅内出血、感染、脑血管栓塞等,或免疫毒性导致的中枢神经系统损伤。若患者神志好转,一般情况改善后可行头颅CT或MRI检查,进一步排除相关脑血管疾病。此外,心肌损伤、Ⅲ度房室传导阻滞、严重感染等也可能引起昏迷。当然,也不排除多种情况综合影响导致昏迷。
王锋(肿瘤科):文献报道一部分免疫性心肌炎患者同时合并肌无力,这位患者的症状较为典型,能否诊断为“重症肌无力”?
夏磊(神经内科):患者的基础疾病是胸腺瘤,胸腺肿瘤容易并发重症肌无力,但追问病史,患者胸腺瘤术前、术后均没有重症肌无力表现,这位患者可能是免疫药物毒性诱发肌无力,表现为双下肢无力、眼睑下垂、吞咽困难,继而出现胸闷、呼吸困难。免疫药物毒性往往损伤横纹肌,一般不影响平滑肌,而人体骨骼肌、心肌、呼吸肌都是横纹肌,如果影响到呼吸肌造成呼吸衰竭,我们称之为重症肌无力危象,部分患者可能导致死亡。一篇回顾性文献报道50例心肌炎合并肌炎、重症肌无力(MMM综合征),最常见的症状为上睑下垂(58%)、呼吸困难(48%)、复视(42%)或肌痛(36%),从ICIs开始使用到出现MMM的中位时间为21天。MMM综合征发生率<1%,但死亡率高达38%~60%。因此,若怀疑有MMM,应立即开始使用糖皮质激素,无需等待确诊。
从专科角度来看,“重症肌无力”与“重症肌无力样综合征”是不同的。“重症肌无力”是指一种由自身抗体介导的神经-肌肉接头传递障碍的自身免疫性疾病,乙酰胆碱受体抗体和肌肉特异性受体酪氨酸激酶抗体是主要的责任抗体,该疾病可累及全身骨骼肌,自身抗体通过对神经-肌肉接头上的乙酰胆碱受体或其它蛋白进行攻击,阻碍了神经与肌肉间的信号传导,造成全身肌肉无力。而这位患者在外院检测乙酰胆碱受体(AChR)抗体、肌肉特异性酪氨酸激酶(MuSK)抗体、低密度脂蛋白受体相关蛋白4(LRP4)均为阴性,因此严格来说,该患者不能诊断为“重症肌无力”,而应诊断为“重症肌无力样综合征”。建议这位患者经过积极治疗后,肌无力症状仍无改善,可复查AChR等抗体。另外,可行新斯的明试验、肌电图检查进一步明确患者肌无力的原因。
王锋(肿瘤科):针对重症肌无力,有没有特效治疗药物?
夏磊(神经内科):糖皮质激素、丙种球蛋白是治疗免疫性心肌炎的常用药物,同时也是“重症肌无力”的常规治疗药物,这位患者在外院已给予足量的糖皮质激素、丙种球蛋白治疗,但肌无力的症状仍在加重,必要时也可试行血浆抗体吸附治疗。
艾加莫德(efgartigimod)是全球首个靶向Fc受体(FcRn)的拮抗剂类药物,主要用于治疗乙酰胆碱受体(AChR)抗体阳性的成人全身型重症肌无力(gMG)。该药物于2021年12月获得美国食品药品监督管理局(FDA)批准上市,其作用机制是通过特异性结合FcRn降低循环中致病性免疫球蛋白G(IgG)抗体水平,从而改善神经肌肉传递功能。2023年6月,该药物获得中国国家药品监督管理局正式批准上市,成为国内首个用于gMG的FcRn拮抗剂。但艾加莫德用药的前提是乙酰胆碱受体(AChR)抗体检测为阳性。
王锋(肿瘤科):仇主任好,这位患者出现昏迷可能是ICIs引起的垂体炎,或者糖尿病酮症酸中毒?
仇春健(内分泌科):ICIs引起的内分泌毒性发生率仅次于皮肤毒性,根据这位患者的甲状腺功能检测结果,可诊断为甲状腺功能减退,已给予优甲乐口服,免疫性甲减绝大多数没有任何相关症状,预后良好。垂体炎是罕见免疫毒性,多见于CTLA-4抑制剂或CTLA-4联合PD-1/PD-L1抑制剂。垂体炎往往表现为垂体增大,临床表现为头痛、视神经压迫症状,伴有一些激素水平的异常如促肾上腺皮质激素释放激素、卵泡刺激素、黄体生成素、泌乳素等,确诊需要行垂体MRI检查。这位患者昏迷前没有相关症状,可排除免疫性垂体炎诊断。
我们在临床上见过患者既往血糖正常,没有糖尿病病史或家族史,使用免疫药物后出现血糖急剧升高,伴发酮症酸中毒的病例,最终诊断为1型糖尿病,可能与免疫毒性引起胰岛细胞损伤有关。也有患者本身有糖尿病或血糖轻度升高,而使用免疫药物后出现血糖明显升高,这位患者在外院的血糖监测值略高于正常,不排除与免疫药物或糖皮质激素有关,但尿酮体阴性,不考虑酮症酸中毒。
王锋(肿瘤科):谢主任好,这位患者的实验室指标除了常见的心肌酶谱升高,也有AST、ALT升高,能否可以诊断免疫性肝炎?
谢芳(肝病科):是的,免疫性肝炎是常见的免疫毒性,临床上,免疫性心肌炎合并肝炎并不少见。这位患者存在ALT、AST 3级升高,但TBIL、DBIL、AKP、GGT均正常,可诊断为“肝细胞型免疫性肝炎”,这类肝炎预后较好,经过外院激素、保肝治疗,目前ALT、AST明显下降,后续仍需要给予常规药物如甘草酸制剂等治疗,并定期监测肝功能。
王锋(肿瘤科):张主任好,从重症医学的角度,请您分析一下患者的病情?
张杰(重症医学科):这位患者病情危重,除了暴发性心肌炎、Ⅲ度房室传导阻滞、2型呼吸衰竭、肺部感染之外,还伴有严重低钾血症、低钠血症、低钙血症。患者已行气管插管接呼吸机辅助呼吸,根据患者目前情况,预计呼吸机将使用较长一段时间,酌情可行气管切开接呼吸机,以防止口腔内病原体沿管道进入气管、支气管,加重感染。另外,电解质紊乱可能与患者近期摄入不足,或与大剂量激素使用有关,目前患者处于昏迷状态,应留置胃管,通过肠内、肠外营养保证能量供应,维持水、电解质平衡。总体而言,这位患者存在多系统免疫毒性,多种严重并发症,病情危重,随时可能有生命危险,建议转至ICU进行综合诊治,以提高救治的成功率。
患者年龄不大,家属抢救患者的态度非常积极,希望尽一切努力挽救患者生命。针对严重免疫毒性,这位患者在外院已经使用过冲击剂量的糖皮质激素、丙种球蛋白,但病情仍在持续恶化,还有哪些挽救性治疗药物?
王锋(肿瘤科):这位患者诊断明确,ICIs用药后出现多种免疫毒性(暴发性心肌炎伴Ⅲ度房室传导阻滞、重症肌无力样综合征、免疫性肝炎、免疫性甲状腺功能减退),同时出现多种并发症(昏迷、低血压、2型呼吸衰竭、电解质紊乱),病情危重,随时可能因多器官功能衰竭而死亡。这位患者在外院已给予糖皮质激素联合丙种球蛋白治疗,cTn、CK、CK-MB、Mb明显下降,ALT、AST明显好转,提示治疗有效,但肌无力症状加重,目前合并呼吸衰竭,Ⅲ度房室传导阻滞依然存在,提示免疫毒性仍然存在,应给予强有力的免疫抑制,避免造成多系统脏器、组织损伤。根据国内外指南,可以选择的挽救治疗药物有阿巴西普、阿仑单抗、抗胸腺细胞免疫球蛋白(ATG)、英夫利昔单抗(LVEF降低的患者慎用)、托珠单抗(IL-6受体抗体)、JAK抑制剂、甲氨蝶呤、吗替麦考酚酯、血浆置换等。
综合考虑药物的疗效和安全性,该患者可将甲泼尼龙剂量增至300mg/d,加予托珠单抗治疗,继续予丙种球蛋白中和血液中抗体,协助抗感染。吗替麦考酚酯为口服制剂,起效较慢,目前患者处于昏迷状态,后续可留置胃管,于胃管注入吗替麦考酚酯。另外,患者肝功能未降至正常,应继续予保肝药物治疗,口服优甲乐治疗甲状腺功能减退。密切监测心肌酶谱和心电图的变化。另外,警惕长期大剂量激素使用可能引起的消化性溃疡、高血糖、低血钙等并发症。
MDT小结:
1.患者明确诊断为暴发性免疫性心肌炎、Ⅲ度房室传导阻滞,伴重症肌无力样综合征、肝炎、甲状腺功能减退,合并2型呼吸衰竭、昏迷、低血压、严重电解质紊乱,病情危重,预后差,报病危,向患者家属告知风险;2.必要时行气管切开接呼吸机治疗,密切监测生命体征,观察神志和肌力变化;3.为进一步抑制免疫毒性,给予甲泼尼龙、托珠单抗、丙种球蛋白治疗,待留置胃管后,于胃管注入吗替麦考酚酯,警惕激素相关并发症如消化性溃疡、高血压、低血钙等;4.积极予升压、抗感染、营养支持、保肝、优甲乐、营养心肌等治疗,维持电解质平衡;5.暂给予药物维持心率,定期复查心肌酶谱和心电图,待患者病情平稳后,择期安装心脏起搏器。
治疗及随访结果:
4月29日在急诊室行气管插管接呼吸机,去甲肾上腺素联合多巴胺升高血压,异丙肾上腺素维持正常心率,并给予抗生素静滴,补充钾、钠、钙等。另给予托珠单抗400mg,静滴,甲泼尼龙300mg/d,静滴3d,丙种球蛋白10g/d,静滴3d,同时给予奥美拉唑抑酸治疗。患者于当晚23时神志稍恢复,次日晨呼之能应。4月30日由急诊转入ICU,留置胃管肠内营养、静脉营养支持,予广谱抗生素静滴,雾化吸入排痰。5月2日加予吗替麦考酚酯1g 2/日,胃管注入。4月30日四肢肌力恢复为1级,5月1日肌力恢复为2级,5月4日肌力恢复为3级,5月8日肌力恢复为4级。神经内科行新斯的明试验阴性。再次行乙酰胆碱受体(AChR)抗体、肌肉特异性酪氨酸激酶(MuSK)抗体、低密度脂蛋白受体相关蛋白4(LRP4)等6项抗体均为阴性。
病情稳定后,5月15日在呼吸机支持下安装永久心脏起搏器(双腔)。5月27日撤去呼吸机(共使用29天),改为高流量吸氧,加强康复锻练。6月5日转全科医学,6月23日办理出院手续。5月2日起甲泼尼龙逐渐减量,6月23日至7月22日口服强的松20mg 2/日,并逐渐减量。7月23日至8月22日口服强的松片,5mg,1/日。8月23日至9月23日口服强的松片,5mg,1/隔日。
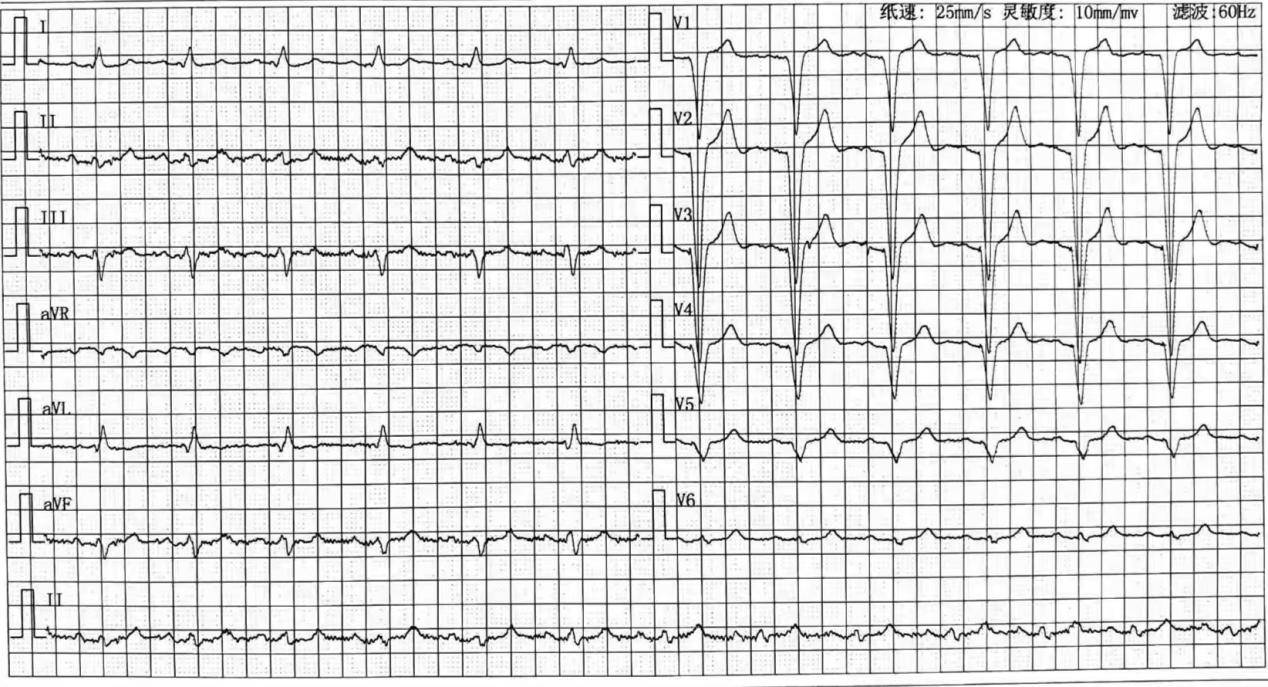
9月18日CT检查未见肿瘤复发或转移。生化检查示心肌酶谱、肝功能等均在正常范围。心电图检查示:起搏心律(见图3)。后长期随访,一般情况良好,末次随访时间:2026年2月12日。


附“免疫性心肌炎顺口溜”
免疫毒性真广谱,
心脏损伤苦中苦。
悄声潜行一两周,
势若奔雷伤无数。
早期诊断看酶谱,
激素足量不含糊。
无声之处听惊雷,
心安之地是归处。
注释:免疫检查点抑制剂相关不良反应可能涉及全身多个器官或组织,其中,免疫性心肌炎临床少见,但致死率高达39.7%~50%,排在所有免疫相关不良反应的第一位,应予以高度警惕。从无症状性心肌炎发展为有症状性心肌炎可能存在1~2周的潜伏期,过了潜伏期,可能发展为急性或暴发性心肌炎,很多患者因多系统免疫毒性和多种并发症导致死亡。免疫性心肌炎的早期诊断主要依靠主动监测心肌酶谱,而不是等待心血管症状出现以后再去化验、检查;一旦诊断为免疫性心肌炎,需要使用足量的糖皮质激素治疗,对于无症状免疫性心肌炎或G2级心肌炎,推荐甲泼尼龙初始剂量为1~4mg/kg,而对于G3-4级心肌炎,推荐初始剂量为500~1000mg,部分重症患者可能需要同时合用其它药物如丙种球蛋白、吗替麦考酚酯、托珠单抗等。需要再次强调的是,只有在患者没有任何心血管症状、没有相应体征、没有心电图异常时,就及时诊断出免疫性心肌炎(无症状),并积极干预,才能大幅度降低死亡率;只有当所有医护人员、患者及其家属对免疫性心肌炎足够重视,当重症免疫性心肌炎患者通过及时诊断、多学科协作成功救治后,医者才能到达最终的安宁之境。
本期专家组成员

排版编辑:Hanna











 苏公网安备32059002004080号
苏公网安备32059002004080号


