近期,《中华肿瘤杂志》刊登了一篇早期乳腺癌术后辅助治疗多基因检测的专家共识(2023版)。此共识专家组根据多基因检测工具的特点、验证结果及工具可及性,并结合临床实践,针对激素受体阳性、人表皮生长因子受体2阴性早期乳腺癌,将Oncotype Dx®(21基因)、Mammaprint®(70基因)、RecurIndex®(28基因)、EndoPredict®(12基因)以及Breast Cancer Index®(BCI,7基因)的结果判读及临床应用进行说明,并对各工具的开发和验证过程进行简要介绍。希望通过共识,能够有助于指导和规范多基因检测工具的临床运用,进一步提高早期乳腺癌的精准化治疗水平。

中国抗癌协会国际医疗与交流分会, 中国医师协会肿瘤医师分会乳腺癌学组. 激素受体阳性人表皮生长因子受体2阴性早期乳腺癌术后辅助治疗多基因检测应用专家共识(2023版)[J]. 中华肿瘤杂志, 2023, 45(10):863-870.
DOI: 10.3760/cma.j.cn112152-20230627-00266.
背景
乳腺癌已成为全球女性发病率第1位的恶性肿瘤,对女性健康构成了严重威胁。绝大部分乳腺癌患者在确诊时属于早期乳腺癌,在中国,据统计,只有2.4%的患者初诊为Ⅳ期。因此,针对早期患者给予合理、有效的治疗,对于改善预后至关重要。
辅助化疗是激素受体(hormone receptor, HR)阳性、人表皮生长因子受体2(human epidermal growth factor receptor 2, HER-2)阴性早期乳腺癌辅助治疗的重要手段,但仅有2%~20%的患者真正从化疗中获益,因此如何筛选出化疗获益患者成为亟待解决的问题。术后复发风险的评估主要依据患者的临床病理特征和多基因检测,临床病理特征包括年龄、肿瘤大小、淋巴结转移、脉管瘤栓、组织学分级、乳腺癌分子分型等,但这只能提供一定的信息帮助临床医师判断患者的病情,制定治疗策略仍有局限性。因此,临床治疗需要更精确的工具帮助判断患者的复发风险并指导治疗。
内分泌治疗是HR+乳腺癌的重要组成部分。有研究显示,将他莫昔芬内分泌治疗由5年延长至10年,可进一步减少复发,降低乳腺癌相关死亡,改善患者无病生存时间(disease-free survival, DFS),但会带来显著的不良反应。他莫昔芬5年治疗后序贯5年芳香化酶抑制剂(aromatase inhibitor, AI)也可以带来DFS的获益,但在AI内分泌治疗5年后继续应用AI延长内分泌治疗的获益,不同的研究结果不统一。目前的治疗决策更多依赖于患者的复发风险和临床病理特征来确定,迫切需要更多工具辅助内分泌治疗决策制定。
对于腋窝淋巴结1~3枚阳性(N1)的患者,乳腺癌术后放疗能够降低患者任何部位任何复发以及乳腺癌死亡风险。美国国家综合癌症网络也推荐对于临床或病理上具有高危风险的N1期患者考虑给予术后放疗。接受术后放疗N1期患者的数量也有所增加,由2007年的32%增加至2011年的46%。但是,不同研究结果的放疗疗效并不一致,有研究显示,术后放疗并未改善N1期患者的总生存时间(overall survival, OS)。因此,有工具辅助预测患者的局部区域复发情况及放疗获益将有助于使复发风险较低的患者免于过度治疗。
多基因检测的出现为早期乳腺癌的预后预测和治疗提供了更多辅助工具。通过检测特定基因的表达水平,对不同患者的预后进行评估,并预测治疗疗效,从而指导辅助化疗、放疗及内分泌治疗决策。然而,不同多基因检测工具的研究背景、证据级别和适用人群均存在较大差异,在国内的临床应用尚缺乏统一推荐与共识。为了更好地规范多基因检测在早期乳腺癌辅助治疗中的应用,中国医师协会肿瘤医师分会乳腺癌学组和中国抗癌协会国际医疗与交流分会共同组织专家,对我国早期乳腺癌多基因检测临床应用问题进行讨论,撰写了本共识,以期通过介绍主要多基因检测工具的特点、临床应用价值及适用范围,帮助临床医师选择合适的检测方法,促进乳腺癌精准化诊疗。共识级别代表意义见表1。
本共识将重点阐述多基因检测在HR+ HER-2-早期(T1~2、N0~1期)乳腺癌中的应用,主要内容包括患者预后评估和辅助判断术后化疗放疗、延长内分泌治疗的获益等。结合多基因检测工具的验证研究及不同工具在中国的可及性,本共识将主要推荐以下工具:Oncotype Dx®(21基因)、Mammaprint®(70基因)、RecurIndex®(28基因)、EndoPredict®(12基因)和Breast Cancer Index®(BCI,7基因),各种不同的多基因检测工具的基本情况见表2。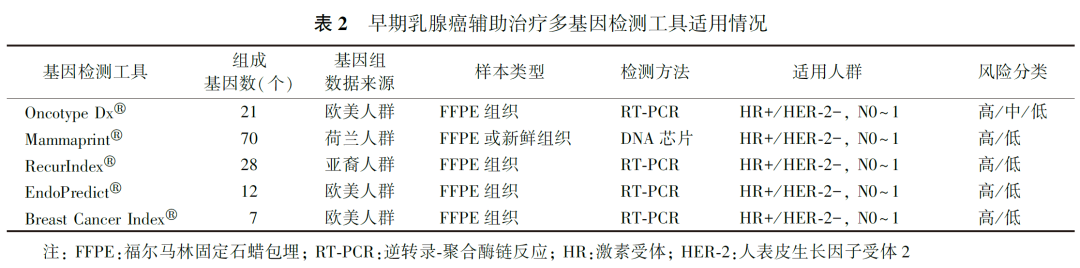
共识内容
多基因检测在T1~2N0~1期早期浸润性乳腺癌患者术后辅助化疗中的应用
Oncotype Dx®
对于N0期乳腺癌患者:
(1)复发分数(recurrence score, RS)<11分:整体远处转移风险<4%,可考虑豁免化疗。
(2)RS为11~25分,需要根据年龄情况进行判断:①≤50岁患者:RS 11~15分,可考虑豁免化疗;RS 16~25分,化疗可带来少量获益,但无法排除是否受化疗产生的卵巢抑制作用影响,考虑化疗后续内分泌治疗,或内分泌治疗结合卵巢功能抑制;②>50岁患者:可考虑豁免化疗。(3)RS≥26分:建议化疗(推荐级别:1A)。
对于N1期乳腺癌患者:
(1)RS<26分,需要根据月经情况进行判断:①绝经前患者:内分泌治疗基础上加用化疗可以降低远处复发率,但无法排除是否受化疗产生的卵巢抑制作用影响,考虑化疗后续内分泌治疗,或内分泌治疗结合卵巢功能抑制;②绝经后患者:可考虑豁免化疗。
(2)RS≥26分:建议化疗(推荐级别:1A)。
Mammaprint®
N0~1期乳腺癌患者:
(1)临床低危患者:不推荐使用70基因检测。
(2)临床高危/基因低危患者:预后较好,化疗获益低,可考虑豁免化疗。在N1期患者中,可能存在微小获益。其中≤50岁以下的患者有可能从化疗中获益,尚不清楚该化疗获益是否与化疗引起的卵巢功能抑制有关。
(3)临床高危/基因高危患者:建议化疗(推荐级别:1A)。
EndoPredict®
N0~1期乳腺癌患者:
(1)低危患者:化疗无显著获益,可考虑减免化疗。
(2)高危患者:化疗有显著获益,建议化疗(推荐级别:1B)。
RecurIndex®
N0~1期乳腺癌患者:
(1)低危患者(复发风险<4%):化疗无显著获益,可考虑减免化疗。
(2)高危患者(复发风险≥4%):化疗有显著获益,建议化疗(推荐级别:2A)。
1.Oncotype Dx®(21基因)的术后辅助化疗临床应用:Oncotype Dx®的建立是通过对NSABP B-14研究中668例HR+、淋巴结阴性(N0)早期浸润性乳腺癌患者进行基因分析,最终从250个基因中筛选确立了21个基因,根据其表达情况对乳腺癌患者进行风险评估,结果以RS表示,取值范围为0~100分。最初的风险划分阈值为低危组(RS<l8分)、中危组(18分≤RS<31分)和高危组(RS≥31分)。在其验证研究中,三组的10年远处复发率分别为6.8%、14.3%和30.5%;低危组的复发率要远低于高危组,RS可以独立预测HR+早期乳腺癌患者的预后。NSABP B-20研究进一步表明Oncotype Dx®还可以预测化疗敏感性,高危组辅助化疗获益较大,低危组化疗获益微小,中危组未提示明确的化疗获益,但临床上不能完全排除获益可能。
AILORx Ⅲ期随机对照研究进一步Oncotype Dx®判断患者预后和预测化疗疗效的价值进行了前瞻性验证,将风险阈值重新划分为低危组(RS<11分)、中危组(11分≤RS<25分)和高危组(RS≥26分),研究共纳入10 273例HR+、HER-2-、N0期浸润性乳腺癌患者,低危组仅接受内分泌治疗,中危组随机分为内分泌治疗组或内分泌联合化疗组,高危组接受内分泌联合化疗。9年随访结果显示,中危患者内分泌组和内分泌联合化疗组的9年无浸润性疾病生存(invasive disease-free survival, iDFS)率(分别为83.3%和84.3%)、9年无远处转移复发率(分别为94.5%和95.0%)和9年总生存率(分别为93.9%和93.8%)均相近。同时亚组分析显示,在年龄≤50岁的患者中,辅助化疗可使RS 16~20分的患者9年远处复发率降低1.6%,使RS 21~25分的患者降低6.5%,故推荐年龄≤50岁、RS 16~25分的患者进行术后化疗。
研究进行二次分析时将临床因素、肿瘤大小和组织学分级引入其中,联合RS评分共同预测患者的化疗获益。年龄≤50岁、RS 11~25分的患者,临床低危组接受或不接受化疗的9年远处复发率相似[分别为(3.9±1.0)%和(4.7±1.0)%];但在临床高危组中,化疗患者的9年远处复发率较未化疗者更低[分别为(6.1±1.8)%和(12.3±2.4)%],提示绝经前且临床高危的患者,有可能从化疗中获得更多益处。此外,不论临床风险如何,年龄≤50岁且RS评分低危的患者,其9年远处复发率均非常低[≤(1.8±0.9)%]。
2022年第45届美国圣安东尼奥乳腺癌研讨会上,TAILORx公布了12年事件发生率,针对年龄≤50岁RS 11~25分的患者进一步分析,结果显示,对于RS 11~15分的患者,化疗未显示出获益;RS 16~20分的患者,化疗显示出边界获益;RS 21~25分的患者,化疗显著获益。此外,RS 0~25分的患者,12年复发率<10%,但5年后的远期复发事件发生率高于早期复发事件发生率。
对于淋巴结阳性的患者,SWOG S8814研究回顾性分析了367例HR+、HER-2+、淋巴结转移的绝经后乳腺癌患者,结果显示,仅接受内分泌治疗的人群RS与预后相关(P=0.006)。在化疗联合内分泌治疗的患者中,低危组(RS<18分)没有显著的化疗获益(HR=1.02,P=0.97),而高危组(RS≥31分)对比内分泌治疗组DFS有明显改善(HR=0.59,P=0.03)。
随后RxPONDER Ⅲ期随机对照临床试验对Oncotype Dx®在淋巴结阳性患者中的预后和预测价值进行了前瞻性验证,预计纳入10 000例HR+、HER-2-、N1且RS≤25分的乳腺癌患者,随机分成内分泌单药组和内分泌联合化疗组,主要评估低风险N1期患者化疗能否带来获益。中期分析结果显示,在已纳入的5 018例患者中,RS并不能预测化疗的疗效,但与患者的预后相关;无论化疗与否,RS≤25分的患者5年iDFS差异均无统计学意义(P=0.10)。但不论RS如何,绝经前患者可从化疗中显著获益,化疗联合内分泌治疗对比内分泌治疗,iDFS率增加4.9%(分别为93.9%和89.0%,HR=0.60,P=0.002);而绝经后患者均未从化疗中获益(分别为91.3%和91.9%,HR=1.02,P=0.89)。入组人群中,≥2枚淋巴结阳性的人群占比仅34.4%,因此针对此类患者,仍需谨慎对待该结论。
2.Mammaprint®(70基因)的术后辅助化疗临床应用:Mammaprint®是利用微阵列技术从25 000个候选基因中逐步筛选,最终确定了70个能够预测患者预后的基因。MINDACT研究对Mammaprint®的预后价值进行了前瞻性验证。研究共入组6 693例N0或N1期早期浸润性乳腺癌患者,所有患者均行Mammaprint®检测确定基因风险,同时应用Adjuvant!Online v8.0临床病理系统确定临床风险。根据患者的检测结果,临床/基因双低危的患者均不进行术后辅助化疗,临床/基因双高危的患者均接受化疗,对于复发风险评估不一致的患者(临床低危/基因高危、临床高危/基因低危)随机分配进入化疗组或未化疗组。结果显示,临床低危/基因低危组患者的预后最佳,5年无远处转移生存(distant metastasis-free survival, DMFS)率为97.6%,临床高危/基因高危组患者尽管给予化疗,5年DMFS率依然最低(90.6%);临床高危/基因低危患者化疗组和未化疗组的5年DMFS率分别为95.9%和94.4%(HR=0.78,P=0.27),即使在淋巴结1~3枚阳性的患者中,化疗获益依然很小,化疗组的DMFS率为96.3%,未化疗组为95.6%。而对于临床低危/基因高危的患者,化疗组与未化疗组5年DMFS率分别为95.8%和95.0%(HR=1.17,P=0.724),同样未提示化疗获益。研究结果提示,70基因检测可使46.2%的临床高危患者安全豁免化疗,避免过度治疗。
MINDACT研究的8年随访结果显示,临床低危/基因低危的患者仅应用内分泌治疗的8年DMFS率为94.7%,预后最佳,可以豁免化疗;而临床高危/基因高危患者的8年DMFS率为85.9%,预后最差,提示可从化疗获益。临床高危/基因低危患者化疗组和未化疗组的8年DMFS率分别为92.0%和89.4%,化疗仅增加(2.6±1.6)%的获益。进一步分析显示,临床高危/基因低危的≤50岁患者,化疗组与未化疗组的8年DMFS率分别为93.6%和88.6%,差异为(5.0±2.8)%,提示这部分患者可能从化疗中获益;而>50岁的患者化疗组与未化疗组的8年DMFS率分别为90.2%和90.0%,差异仅为(0.2±2.1)%,未从化疗获益。但目前尚不清楚在≤50岁的患者中观察到的化疗获益是否与化疗引起的卵巢功能抑制有关。
3.RecurIndex®(28基因)的术后辅助化疗临床应用:RecurIndex®的研发首先利用DNA微阵列技术对94例乳腺癌患者的原发灶进行分析,确定与局部区域复发相关的基因,并进行验证,最终从258个基因中筛选出34个基因,并进一步精简为18个核心基因和10个辅助基因,且提高了其检测效能,能够同时预测局部区域复发和远处转移。RecurIndex®主要用于预测N0~2期乳腺癌患者手术治疗后的远处转移风险,提示不同患者化疗的潜在获益情况。其验证研究共纳入了2005—2014年接受治疗的752例可手术Ⅰ~Ⅲ期浸润性乳腺癌患者,中位随访95.8个月,根据RecurIndex®检测结果分为低危和高危两组,两组10年无远处转移(distant recurrence-free interval, DRFI)率分别为94.1%和85.0%(P<0.000 1),10年无复发生存(relapse-free survival, RFS)率分别为90.0%和80.5%(P=0.000 3)。亚组分析显示,低风险患者化疗组与未化疗组的10年DRFI率分别为97.0%和93.4%,高危组分别为85.2%与82.3%。
其后的研究进一步验证了490例HR+、HER-2-的患者,无论淋巴结转移是否阳性,高、低风险组DRFI差异均有统计学意义(P<0.05)。多因素分析结果进一步确认RecurIndex®模型能够独立预测高低危患者的DRFI(HR=6.76,P<0.000 1)与OS(HR=6.06,P=0.01)。这提示RecurIndex®评分结果具有预后价值,或可对术后辅助化疗的应用提供帮助。
4.EndoPredict®(12基因)的术后辅助化疗临床应用:EndoPredict®评分模型综合了多基因评分以及临床指标(T分期、N分期)。多基因评分通过在22 283个基因中进行无偏倚筛选、预后相关性分析、平台转移以及最终的模型训练得到,共包含12个基因。在964例ER+、HER-2-乳腺癌患者中,通过优化评估多基因评分与各项临床指标的预后性能,将12基因评分与肿瘤大小、淋巴结状态相结合,形成最终的EPclin风险评分,评分范围通常为1~6分,以3.3分为临界值,划分为低危组(≤3.3分)和高危组(>3.3分)。
对于绝经前患者,EndoPredict®验证研究共入组385例≤pT3且pN0~1期仅接受内分泌治疗的ER+、HER-2-早期浸润性乳腺癌患者,结果显示,EPclin低危组患者10年无远处复发生存(distant recurrence-free survival, DRFS)率达到97%,EPclin高危组10年DRFS率为76%(P=0.004);亚组分析显示,无论淋巴结阴性或阳性,无论是否加用卵巢功能抑制剂,EPclin低危组和高危组预后差异均有统计学意义。
对于绝经后患者,EndoPredict®的预后价值则通过ABCSG6&8研究进行了独立验证。研究共入组1 702例术后仅进行5年内分泌治疗(三苯氧胺或三苯氧胺序贯AI)的ER+、HER-2-早期浸润性乳腺癌患者,结果显示,ABCSG6研究中,EPclin低危组患者10年远处复发率为4%,EPclin高危组10年远处复发率为28%(P<0.001);ABCSG8研究中EPclin低危组10年远处复发风险为4%,EPclin高危组10年远处复发率为22%(P<0.001),同时在包括淋巴结阴性或阳性、分子分型、组织学分级、Ki-67水平等在内的多种临床亚组中验证,均结果一致。研究提示,对于EPclin高危组采用单纯内分泌治疗可能不够充分,应考虑其他适宜的辅助治疗。
TransATAC研究头对头对比分析了EndoPredict®与Oncotype Dx®在绝经后患者中的预后预测能力,研究共入组928例术后仅进行5年内分泌治疗(三苯氧胺或AI)的ER+、HER-2-早期浸润性乳腺癌患者。结果显示,在淋巴结阴性患者亚组中,两种检测具有类似的预后表现,EPclin低危组和RS低危组(RS≤18分)患者10年远处复发率相似,分别为5.9%和5.3%,EPclin高危组和RS高危组10年远处复发率分别为20.0%和17.1%;在淋巴结阳性亚组中,EPclin低危组10年远处复发率5.0%,RS低危组10年远处复发率25.1%。因此,不论淋巴结阴性还是阳性,EPclin低危组10年远处复发率均较低。
另外,有荟萃分析显示,EPclin评分越高,化疗获益越大,EPclin评分与是否化疗同时影响预后,两者具有显著的相互作用(Pinteraction=0.022),进一步验证了EndoPredict®化疗获益预测价值。
多基因检测在T1~2N0~1期早期浸润性乳腺癌患者术后内分泌延长治疗中的应用
Breast Cancer Index®
BCI低危(分值0~5分)患者:远期转移风险低,延长内分泌治疗无显著获益。
BCI高危(分值5.1~10分)患者:推荐延长内分泌治疗(推荐级别:2A)。
EndoPredict®
低危组远期转移风险低,可考虑无需延长内分泌治疗;高危组推荐延长内分泌治疗(推荐级别:2B)。
1.BCI延长内分泌治疗的临床应用:BCI通过检测11个基因(7个管家基因和4个参考基因)的表达,辅助评估患者预后及预测内分泌治疗疗效,其结果包括两部分,一是HOXB13和IL17BR基因表达的比例(H/I),二是5个增殖相关基因的评分(molecular grade index, MGI)。
Trans-aTTOM研究纳入了789例HR+、淋巴结阳性乳腺癌患者,在HER-2-亚组中,10年三苯氧胺治疗对比5年治疗的患者,BCI(H/I)高者无复发间期(recurrence-free interval, RFI)和无病间期均显著提高(HR=0.35,P=0.047;HR=0.41,P=0.047),而BCI低者二者差异均无统计学意义(HR=1.15,P=0.491;HR=1.10,P=0.612)。这说明延长内分泌治疗能使BCI高者获益。此外,HER-2状态对于BCI的预测能力差异无统计学意义(P=0.849)。
BCI随后又在IDEAL研究进行了验证,该研究主要探索来曲唑治疗5年后,延长治疗5年对比2.5年的治疗获益。研究将临床高危定义为pN+和pT2+,临床低危风险定义为pT1或grade 1;基因组风险由BCI预后类别定义(高危或低危)。BCI高危组接受来曲唑延长治疗5年的RFI明显优于来曲唑治疗2.5年的RFI,临床高危组和低危组获得了相似的RFI获益(分别为12.5%和15.1%);而BCI低危组不论临床风险如何,延长内分泌治疗5年和内分泌治疗2.5年的RFI率差异无统计学意义,相比临床低危患者,临床高危患者有较高的远处复发风险。因此,对于BCI高危的患者,无论临床风险评估为何,均可考虑延长内分泌治疗。
2.EndoPredict®延长内分泌治疗的临床应用:
EndoPredict®对于ER+、HER-2-乳腺癌患者的长期预后判断价值是在ABCSG6&8研究中进行验证的。通过分析患者的15年长期预后,结果显示,对于所有术后患者,EPclin低危组15年DRFS率为93.4%,EPclin高危组15年DRFS率为74.6%(P<0.001);对于术后5年内未发生复发的患者,EPclin低危组5~15年的DRFS率为95.7%,EPclin高危组5~15年的DRFS率为84.1%(P<0.001)。研究提示,EPclin高危组患者或可考虑延长内分泌治疗。
多基因检测在T1~2N1期早期浸润性乳腺癌患者术后辅助放疗中的应用
RecurIndex®
(1)低风险(局部风险<8%)患者:放疗无显著获益,建议减免放疗。
(2)高风险(局部风险≥8%)患者:放疗显著获益,降低局部复发风险,建议放疗(推荐级别:2A)。
Oncotype Dx®
(1)低风险(分值<18分)患者:放疗无显著获益,建议豁免放疗。
(2)高风险(分值≥18分)患者:放疗显著获益,降低局部复发风险,建议放疗(推荐级别:2B)
1.RecurIndex®(28基因)的术后辅助放疗临床应用:目前对于N1期乳腺癌患者是否必须进行术后辅助放疗仍存在一定争议,而如何筛选需要进行术后放疗的患者则是临床亟待解决的问题。RecurIndex®的验证研究显示,该模型可以用于预测N1~2期乳腺癌患者术后局部区域复发风险,提示术后放疗/区域淋巴结照射的潜在获益。研究共纳入内部验证数据388例,均为Ⅰ~Ⅲ期、接受全切或保乳手术的乳腺癌患者,中位随访时间94.1个月,以10年无局部复发(local recurrence-free interval, LRFI)率为主要观察指标。RecurIndex®将患者分为高危和低危两组,低危组患者无论是否接受过放疗,10年LRFI率均达到100%,提示未从放疗中获益;而高危组放疗与未放疗患者的10年LRFI分别为93.7%与75.5%,可见高危组放疗可降低局部区域复发风险。
随后研究者进一步评估了RecurIndex®在pT1~2N1M0期乳腺癌患者乳房切除术后辅助放疗(postmastectomy radiotherapy, PMRT)决策中的临床价值,结果显示,低风险患者的7年LRFI(96.14%)、DRFI(92.28%)和RFS(88.55%)均高于高风险患者(分别为84.30%、82.03%和73.83%,P值分别为0.009 5、0.031和0.009 2)。进一步亚组分析显示,接受和不接受PMRT低风险患者的7年LRFI、DRFI、RFS和总生存率差异均无统计学意义;而接受与不接受PMRT高风险患者的7年LRFI(分别为87.87%和74.87%,P=0.007 1)、7年DRFI(分别为86.96%和69.16%,P=0.019)、RFS(分别为79.41%和59.46%,P=0.019)和7年总生存率(分别为88.26%和70.27%,P=0.014)差异均有统计学意义。
综上,对于N1期乳腺癌患者,RecurIndex®检测结果为低危者可考虑减免术后局部区域放疗;而高危者建议给予术后辅助放疗,以降低局部区域复发风险。
2.Oncotype Dx®(21基因)的术后辅助放疗临床应用:Oncotype Dx®在乳腺癌术后辅助放疗中的价值通过NSABP B-28研究进行了探索,研究显示,低危、中危、高危三组患者的10年局部区域复发累积发生率分别为3.3%、7.2%和12.2%(P<0.001),且RS是局部区域复发的独立预测因子(HR=2.59,P=0.008)。这提示对于HR+、淋巴结阳性乳腺癌患者,Oncotype Dx®能够通过提示局部区域复发的风险帮助筛选需要接受术后辅助放疗的患者。
另一项回顾性研究则通过检测316例绝经后HR+、淋巴结阳性早期乳腺癌的RS,以18分作为阈值进行分组,结果显示,RS同样能够提示患者的预后,低危组和中高危组10年局部区域复发率分别为9.7%和16.5%(P=0.02);多因素分析显示,中高危患者相较低危患者的局部区域复发风险高2.36倍(P=0.04)。对乳房切除未放疗且1~3枚淋巴结转移的患者进行分析,低危和中高危患者的局部区域复发率分别为1.5%和11.1%(P=0.051),说明Oncotype Dx®可以在一定程度上评估乳腺癌患者的局部区域复发风险,低危组患者或可免于术后辅助放疗。
问题与展望
目前有关多基因检测用于早期乳腺癌存在以下问题:(1)人种之间的基因差异可能会对检测结果产生影响。目前仅有RecurIndex®是在中国人群中进行的研究,其余多基因检测工具的开发和验证均以欧美人群为主,缺乏中国人群的数据,人种差异对检测结果的影响尚不明确。(2)临床决策的制定需要将临床病理因素和基因检测的结果相结合。尽管多基因检测已通过验证性研究证明其临床应用的可靠性,但早期乳腺癌辅助治疗决策的判断依然主要依赖于准确的临床病理特征,二者需结合分析。(3)使用检测资质和可靠性得到确认的基因检测产品。多基因检测推荐使用原研产品或具备检测资质的机构。目前Oncotype Dx®、BCI原研在国内尚不可及,部分机构仅是仿照国外标准进行多基因检测,并未获得授权或资质,有可能出现同一样本不同机构检测结果不同的情况,临床应用需对其结果进行谨慎判读。此外,还有一些常见的多基因检测工具,如PAM50,是基于50个基因的一种检测工具,可以对乳腺癌进行内在分型,较常规分子分型更为准确,能够预测N0和N1期患者的预后。因其应用不如其他多基因检测工具广泛,且国内尚未获得检测资质,本共识暂未推荐。
最初的研究倾向于单纯依赖多基因检测工具判断早期乳腺癌患者的预后和制定辅助治疗决策。随着对多基因检测工具的研究深入,已经开始逐渐转为将之与患者临床病理特征相结合进行综合分析的模式。除了辅助治疗,目前已有研究探索多基因检测工具在新辅助治疗中的价值。当下多基因检测工具的开发百花齐放,技术不断进步,二代测序也已被引入到其开发过程中。未来,多基因检测工具的应用可能将涵盖乳腺癌的诊断、预后判断、治疗决策、治疗靶点的确定等各个方面,对患者的个体化治疗做出更多贡献。
中国抗癌协会国际医疗与交流分会, 中国医师协会肿瘤医师分会乳腺癌学组. 激素受体阳性人表皮生长因子受体2阴性早期乳腺癌术后辅助治疗多基因检测应用专家共识(2023版)[J]. 中华肿瘤杂志, 2023, 45(10):863-870.
DOI: 10.3760/cma.j.cn112152-20230627-00266.
排版编辑:肿瘤资讯-张薪媛











 苏公网安备32059002004080号
苏公网安备32059002004080号


