
曹毛毛, 李贺, 查震球, 等. 中国农村地区肝癌初筛方案效果评价[J]. 中华肿瘤杂志, 2022, 44(9):990-996.
DOI: 10.3760/cma.j.cn112152-20211031-00800
目的
评估中国农村地区肝癌初筛方案的效果,为改善肝癌早诊早治技术方案提供基础信息。
方法
本研究是以人群为基础的多中心前瞻性队列研究,研究对象为2013—2015年中国农村地区9个县或区参加肝癌筛查的35~64岁男性和45~64岁女性,根据标准化的风险评估量表和HBsAg检测结果将队列人群分为高风险组和低风险组,采用χ2检验比较组间差异,采用Cox比例风险回归模型计算两组人群发生肝癌的风险比(HR)和95%CI。
结果
2013—2015年共纳入基线人群358348人,截至2021年12月31日共确诊肝癌1196例,发病密度为52.0/10万人年。根据量表结合HBsAg检测的初筛方案,判定54650人(15.3%)为肝癌高风险组。与低风险组比较,高风险组具有更高的发病密度(分别为168.3/10万人年和31.5/10万人年,P<0.001)和发病风险(HR=2.98,95%CI:2.64~3.35)。若以风险评估量表单独判定,则47884人(13.4%)为高风险组,与低风险组的发病密度和发病风险差异仍具有统计学意义(均P<0.05)。而HBsAg检测在量表基础上筛选出了更高比例的女性、不吸烟、不饮酒和无肝癌家族史的高风险人群(均P<0.001)。敏感性分析显示,初筛方案效果稳健,高风险组仍具有更高的肝癌发病风险。
结论
量表结合HBsAg检测的肝癌初筛方案可以达到较优的效果,单独的风险评估量表能够对高风险人群起到一定的筛选作用,但量表仍需改善以满足实际需求。
【关键词】肝肿瘤;筛查;高危风险评估;效果评价
据2020年全球癌症统计数据(GLOBOCAN)估计,肝癌位居全球恶性肿瘤发病第6位(90.6万)和死亡第3位(83.0万),而同期中国肝癌新发病例数和死亡病例数分别占全球的45.3%(41.0万)和47.1%(39.1万)。2015年肿瘤登记数据显示,中国肝癌的发病例数和死亡例数分别为37.0万和32.6万,位居恶性肿瘤发病第4位,死亡第2位,且农村地区的标化发病率和标化死亡率均高于城市地区,标化发病率分别为20.1/10万和15.9/10万,标化死亡率分别为17.2/10万和14.0/10万。肝癌严重威胁我国居民健康,影响居民生活质量,研究如何有效降低肝癌疾病负担极为重要。
肝癌的预后与其确诊时所处的分期密切相关。研究显示,确诊时为早期肝癌的患者5年生存率(25.7%)远高于中期(9.5%)和晚期(3.5%)。我国肝癌患者确诊时多处于晚期阶段或已发生远处转移,治疗效果差且疾病进展快,5年生存率仅为14.1%,明显低于日本(30.1%)和韩国(27.2%)。2007年起,我国农村地区开始实行两阶段肝癌筛查方案,本研究对比分析了不同风险人群的肝癌发病密度和发病风险,以期对肝癌初筛方案的更新提供基础信息和科学依据。
一、研究设计
1.数据来源:
2007年我国在4个省份(河南、山东、安徽和江苏)中选取肝癌发病率相对较高的农村地区开展肝癌筛查项目。本研究数据来源为2013—2015年筛查数据和截至2021年的随访数据。
2.研究设计:
本研究是一项以人群为基础的多中心前瞻性队列研究。研究现场为农村地区的9个县或区(安徽省灵璧县,江苏省滨海县,山东省莒南县,河南省郸城县,河南省沈丘县,江苏省盐城市亭湖区,安徽省宿州市埇桥区,河南省睢县和安徽省蒙城县),研究现场选择的条件为肝癌发病率和死亡率较高,医疗卫生条件和经济条件较好,人群相对稳定,同时具备肿瘤登记报告制度和全死因监测系统。筛查方案如下:全部招募人群签署知情同意书后,参加量表风险评估和HBsAg检测初筛。量表评估为肝癌高风险和(或)HBsAg阳性的人群判定为初筛高风险人群,邀请接受血清甲胎蛋白(alpha-fetoprotein, AFP)联合腹部超声的临床复筛,根据检查结果对高风险人群进行及时复查和诊治,并对疑似肝癌、肝癌及AFP≥40 ng/ml的人群主动随访;初筛低风险的人群则直接进入被动随访阶段。"农村地区"符合肿瘤登记年报定义。肝癌诊断标准依据中国抗癌协会肝癌专业委员会的标准。
3.研究人群:
肝癌筛查方案的纳入标准:(1)当地户籍;(2)基线年龄为35~64岁的男性和45~64岁的女性;(3)自愿参加并签署知情同意书。排除标准:(1)已患肝癌、其他恶性肿瘤或其他严重疾病者;(2)生活不能自理者;(3)重要信息(如用于判定高风险人群的变量)缺失者;(4)有临床检查禁忌证,不适宜参加筛查者。
4.风险评估量表对肝癌高风险人群的定义:
(1)经常吸烟(≥20支/d,且持续≥10年);(2)经常饮酒(白酒每周半斤,且持续≥10年);(3)经常食用霉变或腌制食物(经常指每周食用≥1次);(4)肝癌家族史;(5)腹胀,食欲下降,恶心,呕吐;(6)黄疸;(7)浮肿;(8)进行性消瘦。具备(1)~(3)中任意2项或(4)~(8)中任意1项,则判定为肝癌高风险人群。
5.随访:
随访截至2021年12月31日,采用主动随访与被动随访相结合方式获得研究对象的结局信息、发病情况和全死因信息。主动随访以电话和家访为主,被动随访数据来源包括肿瘤登记报告系统数据库、当地医疗机构、死因监测系统、医保及新农合系统。肝癌按照《国际疾病分类》第10版(ICD-10)进行编码。
6.统计学分析:
以完成基线调查表的当天为入组时间,发生肝癌、死亡、退出研究项目或随访截止为观察终点,计算人年数。根据风险评估量表和HBsAg检测结果将入组人群分为肝癌高风险人群和低风险人群,采用χ2检验比较组间差异。采用Cox比例风险回归模型计算高风险人群相较于低风险人群发生肝癌的风险比(hazard ratio, HR)和95%CI,调整的协变量包括年龄、性别和地区。2项敏感性分析分别为:(1)剔除队列人群第1年内的随访信息(包括第1年内发病的患者);(2)剔除队列人群6个月内的随访信息(包括随访不足6个月的人群)。检验水准α=0.05。
一、队列人群特征
2013—2015年,完成调查者共366530人,按照排除标准剔除8182人,最终纳入358348人,其中男性189851人(53.0%),女性168497人(47.0%)。合计随访人年为2301983.08,中位随访时间为6.3年,共确诊肝癌1196例,队列人群的肝癌发病密度为52.0/10万人年。
二、肝癌高风险人群的基线特征
肝癌初筛方案(量表结合HBsAg)判定的肝癌高风险人群为54650人(15.3%),年龄越大,高风险比例越大,男性(37684人,69.0%)多于女性(16966人,31.0%)。其中,风险评估量表判定出高风险人群47884人,占总体高风险人群的87.6%,多数(41723人,87.1%)为HBsAg阴性。而HBsAg检测在量表基础上筛选出了更高比例的女性、不吸烟、不饮酒和没有肝癌家族史的高风险人群(均P<0.001,表1)。
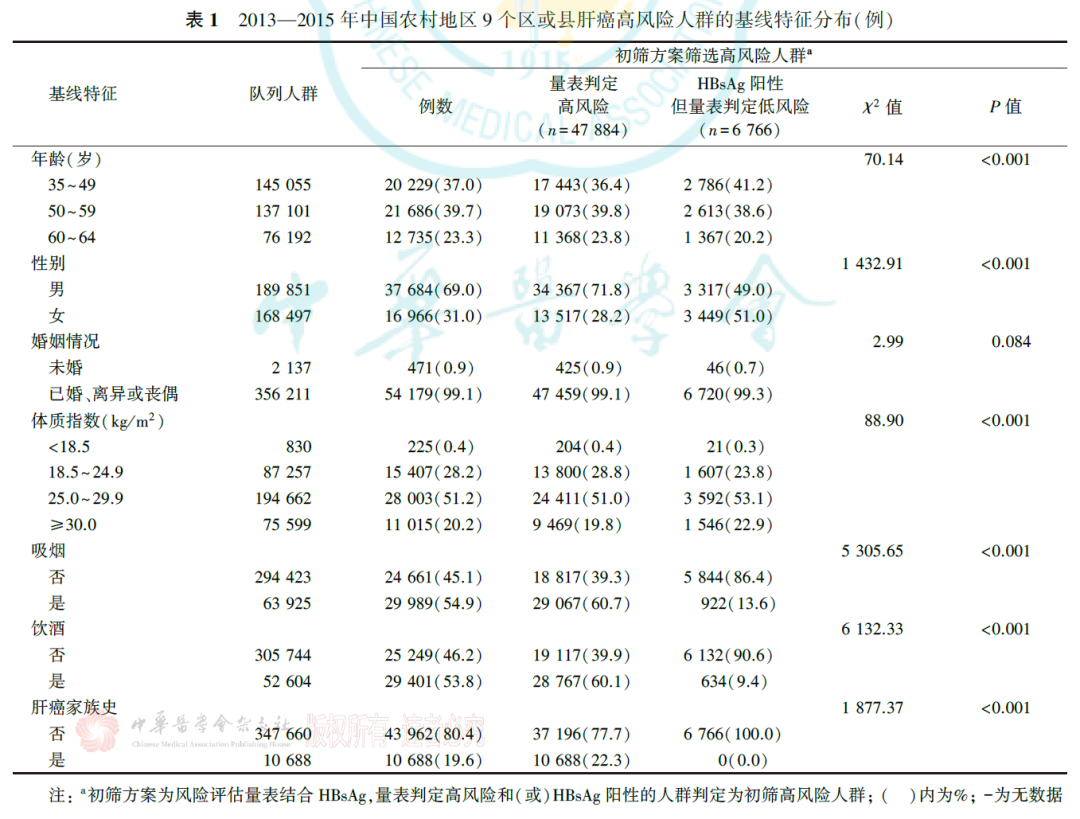
三、风险评估量表效果评价
1.发病风险:
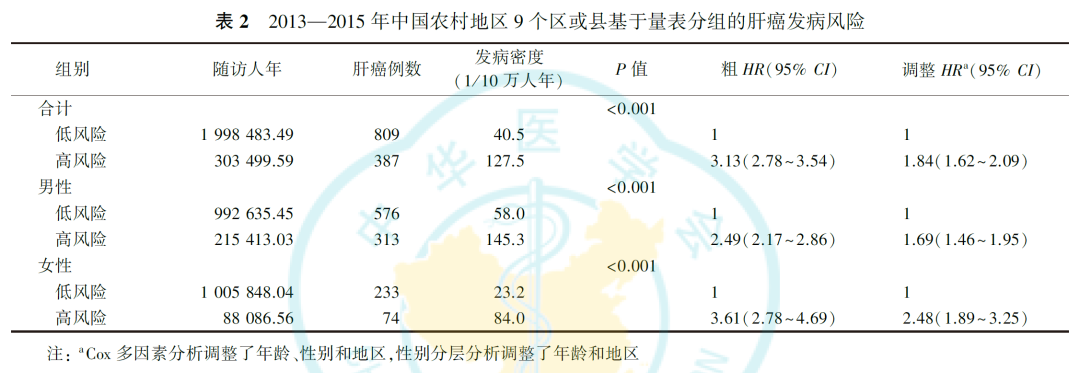
根据风险评估量表判定标准,高风险组和低风险组分别发生肝癌387例(127.5/10万人年)和809例(40.5/10万人年,P<0.001)。调整性别、年龄和地区后,高风险组具有更高的发病风险(调整HR=1.84,95%CI:1.62~2.09),性别分层分析后趋势一致(男性调整HR=1.69,95%CI:1.46~1.95;女性调整HR=2.48,95%CI:1.89~3.25;表2)。
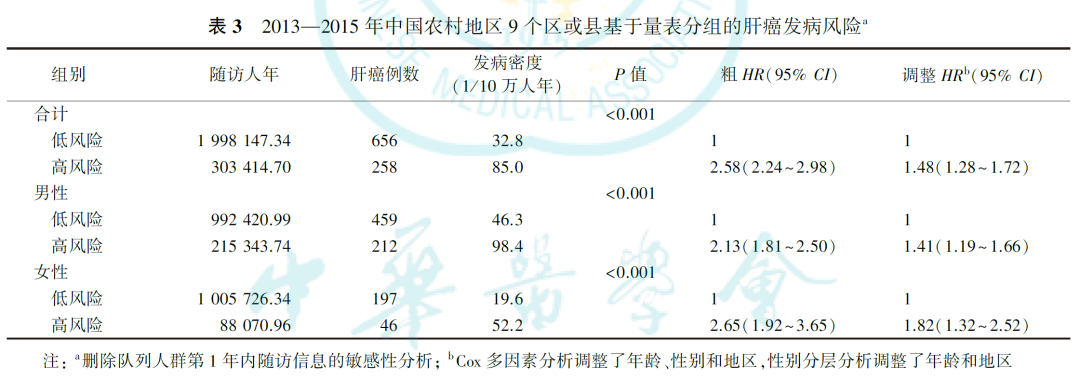
2.敏感性分析:
删除队列人群第1年内的随访信息进行敏感性分析(调整HR=1.48,95%CI:1.28~1.72;表3),或删除队列人群6个月内的随访信息进行敏感性分析(调整HR=1.48,95%CI:1.28~1.70;表4),在调整性别、年龄和地区后,高风险组均仍具有更高的发病风险,性别分层分析后趋势一致。
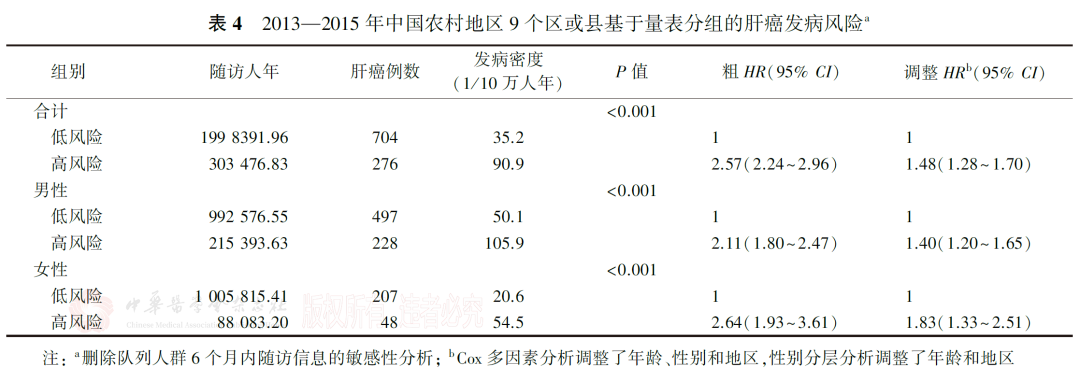
四、初筛方案效果评价
1.发病风险:
根据初筛方案判定标准,高风险组和低风险组分别发生肝癌579例(168.3/10万人年)和617例(31.5/10万人年,P<0.001)。调整性别、年龄和地区后,高风险组具有更高的发病风险(调整HR=2.98,95%CI:2.64~3.35),性别分层分析后趋势一致(男性调整HR=2.73,95%CI:2.38~3.13;女性调整HR=3.78,95%CI:2.98~4.78;表5)。
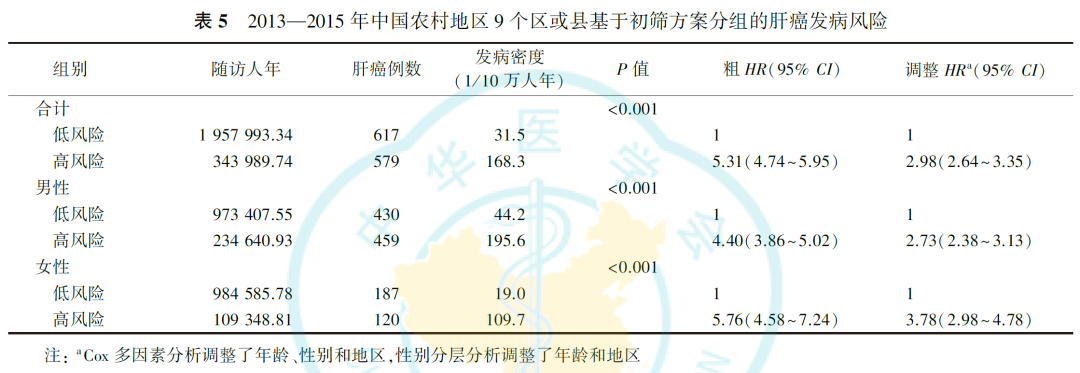
2.敏感性分析:
删除队列人群第1年内的随访信息进行敏感性分析(调整HR=2.41,95%CI:2.10~2.75;表6),或删除队列人群6个月内的随访信息进行敏感性分析(调整HR=2.38,95%CI:2.09~2.71;表7),在调整性别、年龄和地区后,高风险组均仍具有更高的发病风险,性别分层分析后趋势一致。
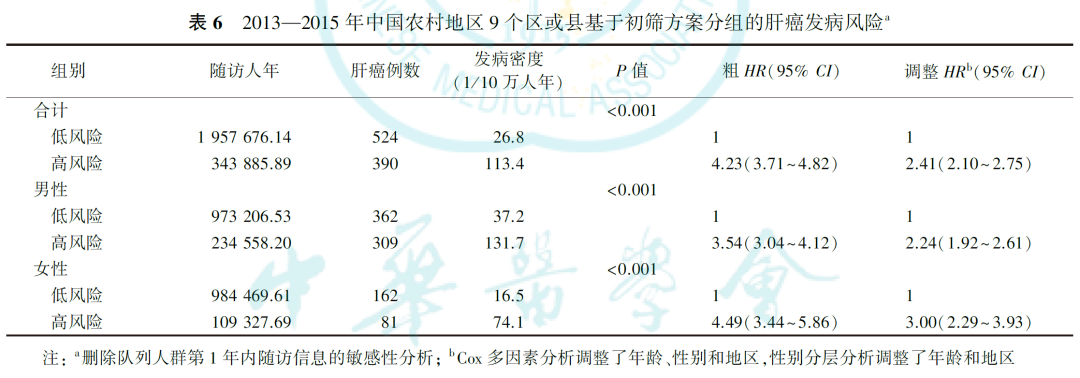
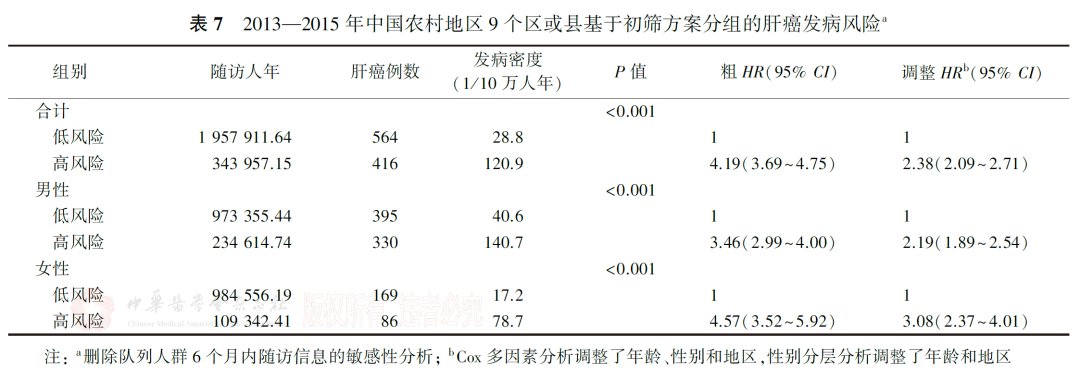
我国是人口大国,在一般人群中进行肝癌筛查会浪费有限的卫生资源,也可能带来过度诊断、感染等筛查相关危害。而在高风险人群中实行肝癌筛查可以最高效地识别潜在肝癌患者。专家组基于既往流行病学研究证据和多次讨论,形成了肝癌早诊早治高风险人群评估量表和初筛方案。本研究利用2013—2015年中国农村地区9个区或县的横断面筛查数据和截至2021年的随访数据,以该量表和初筛方案为依据,对目标人群进行风险分层,并进一步分析其发病风险差异,为肝癌早诊早治项目提供研究证据。
本研究中风险评估量表定义的前3个变量(吸烟、饮酒、食用霉变或腌制食物)是较为公认的肝癌危险因素。1986年国际癌症研究机构(International Agency for Research on Cancer, IARC)将吸烟列为Ⅰ类致癌物。Lee等对38项队列研究及58项病例对照研究汇总分析发现,相比于不吸烟者,现在吸烟者(RR=1.51,95%CI:1.37~1.67)和既往吸烟者(RR=1.12,95%CI:0.78~1.60)均具有更高的肝癌发生风险。Koh等对新加坡华人随访11年后发现,吸烟不仅增加肝癌的发生风险,且存在剂量反应关系(P<0.001)。1987年,IARC将酒精列为致癌物,1项纳入26项病例对照研究的Meta分析结果显示,饮酒可以使得肝癌发病风险增加0.83倍(OR=1.83,95%CI:1.39~2.40)。霉变的食物如玉米、花生等往往含有大量的黄曲霉毒素,1993年黄曲霉毒素被IARC列为致癌物。1项纳入479项研究的Meta分析结果显示,17%的肝癌发生可归因于黄曲霉毒素暴露。腌制的食物里往往含有大量的亚硝胺,是Ⅱ类致癌物,肠胃外或口服最小量的二乙基亚硝胺或二甲基亚硝胺会导致严重的肝损伤。因此,经常食用霉变或腌制食物也会增加肝癌发生风险。风险评估量表定义的(5)~(8)项指标可认为是发生早期肝癌的重要警示,其中腹胀、黄疸、浮肿、消瘦等是肝癌较为常见的症状。
本研究同时报告了不同风险组肝癌的发病密度和发病风险差异,以保证结果的稳定性。根据风险评估量表的定义,高风险组的肝癌发病密度和发病风险更高,调整性别、年龄和地区后差异仍具有统计学意义,表明该量表可在一定程度上从一般人群中筛选出肝癌高风险人群。
另外,由于在横断面筛查时,部分处于临床前期的患者可能被认为是健康人群,故本研究剔除队列人群第1年内的随访信息后进行敏感性分析,发现风险评估量表仍能发现肝癌高风险人群。但该风险评估量表只能对目标人群进行二分类,无法对目标人群的肝癌发病风险划分为不同等级,也无法对其发病风险进行量化,因此,该风险评估量表对高风险人群的判定仍有进一步优化的空间。
与量表单独判定相比,量表结合HBsAg检测的初筛方案判定的高风险人群比例从13.4%提升至15.3%,发病密度更高(分别为127.5/10万人年和168.3/10万人年),而且以队列总体水平(52.0/10万人年)为参考,更有效地降低了低风险组的发病密度(分别为40.5/10万人年和31.5万/人年),体现出更优的筛查效果。区别在于,HBsAg检测在量表基础上筛选出了更高比例的女性、不吸烟、不饮酒和没有肝癌家族史的高风险人群。
肝癌筛查被认为是可有效降低肝癌疾病负担的重要方式,研究表明接受肝癌筛查的HBsAg阳性者或具有慢性肝炎病史的人群比未筛查者的死亡率降低37%。对于肝癌筛查而言,有效识别高风险人群是提高筛查效率的关键环节。全球肝癌筛查指南或共识中用于判定肝癌高风险人群的因素主要包括乙肝病毒或丙肝病毒感染、肝硬化、具有肝癌家族史、年龄等因素。世界胃肠病学组织认为肝癌筛查应该在乙肝病毒携带者和非乙肝病毒导致的肝硬化人群中进行。20世纪70年代初期,启东地区肝癌筛查主要在自然人群中开展,直至20世纪80年代,才明确提出HBsAg阳性的30~59岁男性为启东地区肝癌的高风险人群,初步形成了肝癌高风险人群的筛查模式,显著提高了肝癌筛查效率。2011年出版的《癌症早诊早治项目技术方案》中的肝癌筛查流程为:在肝癌高发区,对当地35~64岁的男性和45~64岁的女性进行血清HBsAg检测作为初筛,只有当HBsAg呈阳性才做下一步检查。2021年发布的《原发性肝癌的分层筛查与监测指南(2020版)》和《原发性肝癌二级预防共识(2021年版)》对肝癌的高风险人群定义仍较广泛。可以看出,目前肝癌筛查更多关注HBsAg阳性的人群,本研究报告的量表和HBsAg检测的筛查效果对比为改善筛查方案提供了重要信息。
综上,量表结合HBsAg检测的肝癌初筛方案可以达到较优的筛查效果,单独的风险评估量表能够对高风险人群起到一定的筛选作用,但量表标准仍需改善。
免责声明本文仅供专业人士参看,文中内容仅代表中华肿瘤杂志立场与观点,不代表肿瘤资讯平台意见,且肿瘤资讯并不承担任何连带责任。若有任何侵权问题,请联系删除。
排版编辑:肿瘤资讯-Kate











 苏公网安备32059002004080号
苏公网安备32059002004080号


