
中国抗癌协会肿瘤临床化疗专业委员会, 中国抗癌协会肿瘤支持治疗专业委员会. 肿瘤化疗导致的中性粒细胞减少诊治中国专家共识(2023版)[J]. 中华肿瘤杂志, 2023, 45(7):575-583.
DOI: 10.3760/cma.j.cn112152-20230224-00076
肿瘤化疗导致的中性粒细胞减少是化疗常见的血液学不良事件和剂量限制性不良反应。化疗导致的中性粒细胞减少有可能导致化学药物减量或延迟、粒细胞减少性发热和严重的感染,从而增加治疗费用、降低化疗效果、甚至会导致危及生命的并发症。因此,正确评估患者发生中性粒细胞减少的风险,早期识别粒细胞减少性发热和感染并进行合理的预防和治疗,对减少化疗所致中性粒细胞减少相关并发症、提高患者治疗安全及抗肿瘤化学治疗的疗效等方面具有重要意义。基于循证医学证据和专家共识,中国抗癌协会肿瘤临床化疗专业委员会和中国抗癌协会肿瘤支持治疗专业委员会制定了《中国肿瘤化疗导致的中性粒细胞减少诊治专家共识(2023版)》,在《肿瘤化疗导致的中性粒细胞减少的诊治专家共识(2019版)》的基础上进行了更新,旨在为我国肿瘤学医师提供关于化疗导致的中性粒细胞减少诊断和治疗有效的建议与参考。
【关键词】恶性肿瘤;专家共识;化疗导致的中性粒细胞减少;粒细胞减少性发热;重组人粒细胞集落刺激因子;聚乙二醇化
中性粒细胞减少是应用化疗药物最常见的血液学不良事件和剂量限制性不良反应,中性粒细胞减少的程度和持续时间与化疗药物的种类、剂量、患者自身因素以及联合用药有关。化疗导致的中性粒细胞减少(chemotherapy-induced neutropenia,CIN)和粒细胞减少性发热(febrile neutropenia, FN)会增加侵袭性感染的发生风险,可能会引起治疗费用的增加、抗生素的使用、住院时间的延长、化学药物的减量或延迟,严重者可导致感染性休克、脓毒综合征等危及生命的并发症,甚至导致患者死亡。因此,正确评估患者发生中性粒细胞减少的风险,早期识别FN和感染并进行合理地预防和治疗,对减少CIN相关并发症、提高患者治疗安全及抗肿瘤化学治疗的疗效等方面具有重要意义。中国抗癌协会肿瘤临床化疗专业委员会和中国抗癌协会肿瘤支持治疗专业委员会经过多次讨论及反复修改,在《肿瘤化疗导致的中性粒细胞减少的诊治专家共识(2019版)》的基础上进行了内容的更新,具体更新内容如下:(1)将严重的中性粒细胞降低的定义更新为中性粒细胞绝对计数(absolute neutrophil count, ANC)<0.5×109/L或ANC<1.0×109/L但预计在随后的48 h将下降至<0.5×109/L。(2)更新了常见的可能引发FN的高危或中危化疗方案。(3)更新了影响FN发生风险的患者自身因素。(4)新增了预防性使用粒细胞集落刺激因子(granulocyte colony stimulating factor, G-CSF)临床获益的支持数据,短效重组人粒细胞集落刺激因子(recombinant human granulocyte colony-stimulating factor, rhG-CSF)和长效聚乙二醇化重组人粒细胞刺激因子(pegylated recombinant human granulocyte colony-stimulating factor, PEG-rhG-GSF)的机体清除途径及PEG-rhG-CSF的机制,并增加了rhG-CSF和PEG-rhG-CSF的疗效、安全性以及成本效益的比较,补充了rhG-CSF和PEG-rhG-CSF的用法和禁忌证。(5)增加了介绍中国已上市的rhG-CSF和PEG-rhG-CSF药物。(6)增加了G-CSF不良反应及处理原则。(7)增加了MASCC风险指数的内容和适用范围,并增加了稳定状态发热性中性粒细胞减少临床指数(clinical index of stable febrile neutropenia, CISNE)评分系统的内容和适用范围,以及具体抗生素选择的指南参考。通过结合文献以及新数据的支持,以期为我国肿瘤医师提供有效的临床建议与参考。
CIN的诊断及分级
CIN是指使用骨髓抑制性化疗药物后引发外周血ANC的降低,即血常规结果中ANC<2.0×109/L。根据美国国家癌症研究所不良事件通用术语标准5.0版将中性粒细胞减少分为4级;1级:ANC(1.5~<2.0)×109/L;2级:ANC(1.0~<1.5)×109/L;3级:ANC(0.5~<1.0)×109/L;4级:ANC<0.5×109/L。若对1次血常规检测结果存疑时建议多次复查血常规以避免检测方法带来的误差。CIN的谷值通常出现在化疗后第7~14天。
CIN的特点
1. 中性粒细胞发育成熟的生理过程:骨髓是人体主要的造血器官,造血干细胞是最原始的造血细胞,造血干细胞可进一步分化成各系造血祖细胞。原始粒细胞是目前最早可识别的中性粒细胞,随后原始粒细胞进一步分化发育为早幼粒、中幼粒和晚幼粒细胞,最终分化为成熟的中性粒细胞,并释放至外周血,中性粒细胞释放至外周血后的半衰期约为8~12 h。从原始粒细胞发育分化至成熟中性粒细胞的整个过程约需7~14 d。未受损的骨髓每天约可以产生6×108个至4×109个成熟中性粒细胞,骨髓中成熟中性粒细胞的储备量约为2.5×1012个,是外周血成熟中性粒细胞总数目的12~20倍。
2. CIN的机制及特点:化疗引起的骨髓抑制包括急性骨髓抑制和潜在骨髓损伤。当化疗药物导致造血祖细胞耗竭时,即出现急性骨髓抑制,此时造血干细胞启动自我更新并增殖分化成造血祖细胞以维持造血系统稳态。但当化学药物引起造血干细胞自我更新能力发生障碍时,将导致潜在骨髓损伤。
中性粒细胞降低的程度与使用化疗药物的种类和剂量有关。当使用氟尿嘧啶、吉西他滨、紫杉类等细胞周期特异性药物时,外周中性粒细胞的谷值一般出现在化疗后7~14 d,于14~21 d逐渐恢复至正常值以上;当使用环磷酰胺、阿霉素等细胞周期非特异性药物时,中性粒细胞减少的谷值通常出现在化疗后的10~14 d,于21~24 d逐渐恢复正常。当患者采用高剂量或密集方案化疗时,患者的外周血中性粒细胞更可能出现低于正常范围的长时间谷值。此外需注意的是,有一些药物比较特殊,例如卡铂单药治疗时中性粒细胞减少的谷值出现在化疗后21 d;若为联合化疗,谷值可提前至第15天,通常用药后约30 d恢复;司莫司汀单药治疗时白细胞或血小板减少谷值出现在4~6周,持续约5~10 d,通常用药后6~8周恢复。
FN的定义和风险评估
1. FN的定义:FN是指严重的中性粒细胞降低合并发热。严重的中性粒细胞降低指ANC<0.5×109/L(4级)或ANC为(0.5~<1.0)×109/L(3级)但预计在随后的48 h将下降至<0.5×109/L;发热是指单次口腔温度测定≥38.3 ℃或≥38.0 ℃持续超过1 h。注意确诊中性粒细胞缺乏期间需避免经直肠测温或进行直肠检查,以防止肠道定植微生物进入周围黏膜及软组织而引发感染。
2. FN发生风险评估:FN的发生风险与特定化疗药物的骨髓毒性、剂量强度、患者自身因素及联合用药有关。在第1个周期化疗前需要对患者进行FN发生风险的评估,主要包括:(1)疾病类型;(2)化疗方案(高剂量化疗、剂量密集型化疗和标准剂量化疗);(3)患者自身因素;(4)治疗目的(根治性化疗、辅助化疗或姑息化疗)。并将化疗后FN的发生率以10%和20%为界将化疗方案分为3类:(1)高危方案(FN发生率>20%);(2)中危方案(FN发生率为10%~20%);(3)低危方案(FN发生率<10%)。
3.化疗相关因素:常见的可能引发FN的高危或中危化疗方案见表1、2。


4. 患者自身因素:患者自身因素也是影响FN发生风险的重要因素,增加FN发生风险的患者因素主要包括:(1)年龄>65岁且接受全量化疗;(2)既往接受过化疗或放疗;(3)持续中性粒细胞减少症(>10 d);(4)肿瘤侵犯骨髓;(5)近期手术和(或)开放性创伤;(6)全身体能状况较差,合并其他疾病,如肝(血清胆红素超过正常值2倍以上)、肾(肌酐清除率≤50 ml/min)、心、肺、内分泌等基础疾病;(7)营养状况差;(8)慢性免疫抑制状态,如人免疫缺陷病毒感染、器官移植和移植后的长期免疫抑制等;(9)晚期疾病。临床上需要根据患者的具体情况进行个体化的判断和决策。
预防性使用G-CSF
(一)预防性使用G-CSF的临床获益
有研究表明,预防性使用G-CSF可以降低包括淋巴瘤、肺癌、乳腺癌等多种肿瘤患者FN的发生率、持续时间和严重程度,降低随后的感染率和住院率,并改善患者按期进行全剂量强度化疗的情况。
荟萃分析证实,预防性使用G-CSF可以降低中性粒细胞减少症的发生风险和感染概率。一项荟萃分析纳入3493例成年实体瘤和淋巴瘤患者,研究结果表明,预防性使用G-CSF降低了FN的发生风险(RR=0.54,P<0.001),提高了化疗的相对剂量强度(P=0.001),并显著降低了患者感染相关的死亡率(RR=0.55,P=0.018)和化疗期间早期死亡率(RR=0.60,P=0.002)。
G-CSF的预防可用于FN的一级预防、二级预防以及接受根治性剂量密集方案化疗的患者在化疗后进行G-CSF的支持治疗。
(二)FN的一级预防
一级预防指首次使用具有骨髓抑制的化疗药物后24~72 h使用G-CSF,以预防FN的发生。
以下情况推荐使用G-CSF进行一级预防:(1)接受FN高危化疗方案的患者;(2)接受FN中危化疗方案的患者如果伴有上述≥1个患者自身风险因素;(3)接受根治性或辅助性化疗的患者,为保障化疗剂量足量进行;(4)接受辅助或根治性剂量密集方案化疗的患者,如尿路上皮癌接受新辅助剂量密集MVAC方案(氨甲喋呤+长春花碱+阿霉素+顺铂)、高危乳腺癌接受剂量密集AC-T方案(多柔比星+环磷酰胺序贯紫杉醇)等。
以下情况不推荐使用G-CSF进行一级预防:(1)接受FN中危化疗方案且不伴有患者自身风险因素的患者;(2)接受FN低危化疗方案的患者;(3)接受姑息性化疗患者G-CSF的预防作用尚无定论,需要医师和患者双方评估风险-效益比。如果因患者自身因素导致FN风险增加,可考虑预防性使用G-CSF;如果FN风险增加与化疗方案相关,推荐更换为骨髓不良反应更小的方案或降低药物剂量以减少FN的发生风险。
此外,2021年2月12日和2022年7月13日,细胞周期蛋白依赖性激酶4/6曲拉西利分别在美国和中国获批上市,广泛期小细胞肺癌患者在接受含依托泊苷和铂类方案化疗或含拓扑替康方案化疗前使用,以降低化疗引起的骨髓抑制发生率。Ⅱ期临床试验结果表明,广泛期小细胞肺癌患者化疗前预防性使用曲拉西利显著降低治疗第1个周期严重中性粒细胞减少的持续时间(中位中性粒细胞减少的持续时间分别为0和4 d,P<0.0001)以及严重中性粒细胞减少的发生率(分别为1.9%和49.1%;调整RR=0.038,95%CI:0.008~0.195)。
(三)FN的二级预防
二级预防指患者在第2个周期和后续每周期化疗之前要对患者进行FN风险评估,如果患者前1个周期化疗在未预防性使用G-CSF的情况下发生过FN或剂量限制性中性粒细胞减少性事件,下次化疗后预防性使用G-CSF。剂量限制性中性粒细胞减少性事件指严重的粒细胞下降达到最低点或粒细胞下降程度影响到化疗药物的剂量。既往研究结果显示,前次化疗后发生FN的患者,后续化疗过程中再次发生FN的风险为50%~60%,二级预防性使用G-CSF可显著降低患者再次发生FN的风险。二级预防同时还可促进前1个周期化疗导致粒细胞下降的恢复过程,保障下个周期化疗的剂量以及按时进行。如果患者在前1个周期化疗后发生了严重的粒细胞下降或FN,需考虑本周期降低化疗药物的剂量,但当患者是以治愈作为治疗目的时,应慎重考虑化疗药物的减量。
如果患者前1个周期化疗在未预防性使用G-CSF的情况下未发生过FN或剂量限制性中性粒细胞减少性事件,本周期不推荐预防性使用G-CSF,下一周期化疗之前需重复评估。
(四)rhG-CSF和长效PEG-rhG-GSF
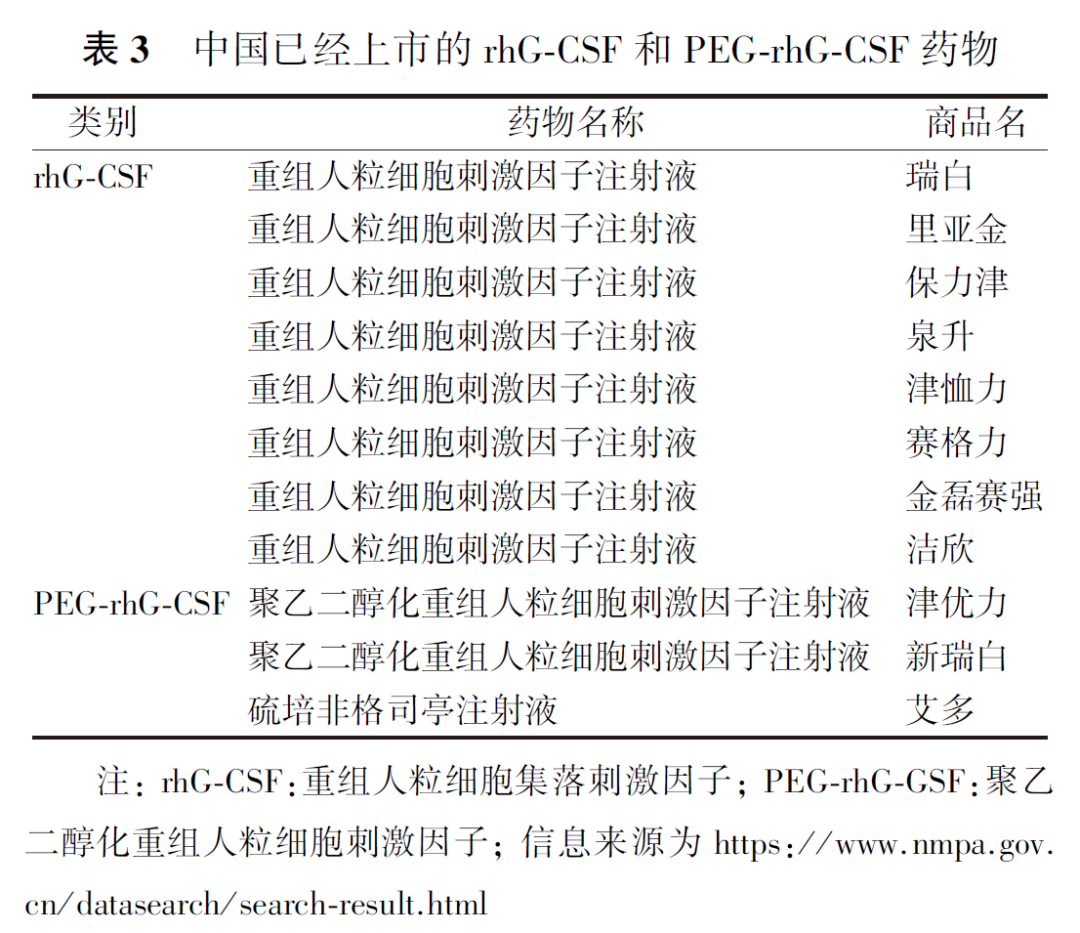
G-CSF预防使用可选择短效rhG-CSF多次注射,也可选择半衰期更长的PEG-rhG-GSF单次注射。短效rhG-CSF主要经肾脏清除,PEG-rhG-GSF主要经中性粒细胞介导清除。研究显示,聚乙二醇化修饰增大蛋白分子量,降低肾小球滤过率,延长半衰期,同时可遮蔽蛋白表面抗原决定簇,降低免疫原性,此外还可阻止蛋白酶的水解,降低蛋白质降解速率。有研究显示,PEG-rhG-CSF至少达到与短效剂量相似的疗效,但应用更加方便。比较PEG-rhG-CSF和rhG-CSF用于预防肿瘤患者化疗后引起中性粒细胞减少的安全性和疗效的随机对照临床研究表明,两组患者中性粒细胞减少的发生率和持续时间、FN的发生率、总体不良反应差异均无统计学意义。一项研究对比了PEG-rhG-GSF和rhG-CSF预防乳腺癌患者第1个周期化疗后中性粒细胞减少的疗效,结果显示,使用PEG-rhG-CSF与rhG-CSF预防的患者4级中性粒细胞减少症的发生率差异无统计学意义,但与rhG-CSF相比,PEG-rhG-CSF可缩短4级中性粒细胞减少症的持续时间[PEG-rhG-CSF:(2.22±1.58)d,rhG-CSF:(3.00 d±1.59)d;P=0.017]。基于真实世界数据的经济学分析表明,与rhG-CSF相比,乳腺癌患者使用PEG-rhG-CSF预防是一种更具成本效益的预防手段。一项PEG-rhG-CSF预防接受化疗的卵巢癌患者因FN住院的成本效益分析表明,对于FN住院率为16%的高风险患者而言,一级预防是唯一具有成本效益的策略;但对于因FN而住院的发生率(FN住院率)<5%的平均风险患者而言,一级预防虽能降低住院率,但成本较高。基于使用PEG-rhG-GSF预防的疗效和便捷,对于高FN风险的患者可优先使用PEG-rhG-GSF,有利于提高患者的依从性、用药安全及化疗方案足量足疗程的正常实施。目前中国已经上市的rhG-CSF和PEG-rhG-CSF药物见表3。
短效rhG-CSF和长效PEG-rhG-CSF的具体用法如下。
1. rhG-CSF:短效,每日剂量为5 μg/kg(按四舍五入原则计算至最接近的药瓶剂量),1次/d,化疗后次日即开始每天使用,最长使用至化疗后3~4 d内开始每天持续用药,直至中性粒细胞恢复正常或接近正常水平,但对于接受14 d化疗方案的患者,应该在化疗开始后的第7天注射PEG-rhG-CSF。
2. PEG-rhG-CSF:长效,单次剂量为成人6 mg,儿童100 mcg/kg(单次最大剂量为6 mg),平均半衰期47 h,每周期仅需注射1次;基于已有证据,PEG-rhG-GSF可用于3周或2周化疗方案后中性粒细胞下降的预防,每周化疗方案不推荐使用;每周期化疗后24~72 h使用,推荐与下一周期化疗至少间隔时间为12 d。
3. 特别说明:(1)同步放化疗患者不推荐预防性使用rhG-CSF;(2)粒细胞-巨噬细胞集落刺激因子沙格司亭不再推荐用于FN的预防;(3)皮下注射是所有rhG-CSF的首选给药方式;(4)预防性使用G-CSF的患者,若化疗前1 d的中性粒细胞>30×109/L或白细胞计数>50×109/L,则本周期G-CSF用量需减半;(5)rhG-CSF和PEG-rhG-CSF禁止用于对G-CSF有严重过敏反应史的患者和有严重肝肾心肺功能障碍的患者,对于有药物过敏史或过敏体质的患者应慎重给药;(6)rhG-CSF不可与氟尿嘧啶类、依托泊苷、放线菌素D等化疗药物配伍,以及不可与头孢类抗生素、甲硝唑、克林霉素、低分子肝素钠、甘露醇、呋塞米等药物配伍;(7)rhG-CSF不可与替吉奥和卡培他滨等口服化疗药同时使用,待白细胞和中性粒细胞恢复正常后可考虑恢复口服化疗药的使用。
中性粒细胞减少患者治疗性使用G-CSF
治疗性使用G-CSF是指针对已经出现中性粒细胞减少的患者进行治疗性应用G-CSF。既往研究结果表明,对发生FN的患者治疗性使用G-CSF与安慰剂相比可显著缩短FN的持续时间、抗生素的使用时间和患者的住院时间。但对于严重中性粒细胞减少但不伴有发热的患者,治疗性使用G-CSF并未降低住院率或感染率。因此对化疗后发生严重中性粒细胞减少但无发热的患者,不推荐常规治疗性使用G-CSF。
对于确诊FN的患者,需要分以下情况进行处理:(1)对于本周期化疗后曾预防性使用PEG-rhG-GSF的患者,不建议额外补充rhG-CSF;(2)对于未预防性使用rhG-CSF的患者,需进行风险评估,如果存在并发感染风险因素可考虑治疗性使用rhG-CSF,如果不伴有并发感染风险,不推荐治疗性使用G-CSF。患者的主要感染风险因素包括脓毒血症、患者年龄>65岁、ANC<0.5×109/L、中性粒细胞持续减少时间预计>10 d、合并有肺炎或其他感染疾病、侵袭性的真菌感染、住院期间伴发热、既往曾发生过FN。
治疗性使用G-CSF的具体用法为rhG-CSF 5 μg/(kg·d),皮下注射,持续给药直至ANC恢复正常或者接近正常水平。需要说明的是治疗性G-CSF不推荐使用PEG-rhG-GSF。
G-CSF不良反应及处理原则
1. 骨痛:10%~30%的患者发生轻度至中度骨痛,非甾体类抗炎药通常可以有效控制症状,但由于合并症、不良反应、药物与药物的相互作用以及药物与疾病的相互作用,非甾体抗炎药可能不适合所有接受G-CSF支持的化疗患者。此外一些患者可能会出现对非甾体抗炎药无效的骨痛,此时可考虑使用抗组胺类药物如氯雷他定等。目前并不推荐降低G-CSF的剂量来治疗G-CSF相关性骨痛。
2. 过敏反应:包括皮肤、心血管系统或呼吸系统的过敏反应。
3. 脾脏破裂:有病例报道显示,患者在使用G-CSF后出现脾脏破裂,其中一些有致死风险,脾脏破裂多发生在潜在造血功能障碍患者、实体肿瘤患者和健康的外周血造血干细胞供者中。G-CSF诱导脾脏破裂的确切机制尚不明确,可能与循环粒细胞和髓样前体细胞在脾脏内积聚相关。因此,如果患者出现腹痛(尤其是左上腹)、恶心呕吐及逐渐加重的贫血等临床症状,需警惕脾破裂的风险。
4. 肺不良反应:见于霍奇金淋巴瘤患者接受含博来霉素方案化疗,尤其是ABVD方案(阿霉素+博来霉素+长春花碱+达卡巴嗪),每2周给予1次博来霉素后G-CSF治疗可引起肺不良反应。因此对于使用ABVD或Stanford V化疗方案(多柔比星+长春花碱+氮芥+长春新碱+博来霉素+足叶乙苷+泼尼松)的经典霍奇金淋巴瘤患者不推荐常规联合使用G-CSF。研究表明,在没有G-CSF支持的情况下,ABVD可以安全地全量使用。而由于剂量递增的BEACOPP方案(博来霉素+依托泊苷+多柔比星+环磷酰胺+长春新碱+丙卡巴肼+泼尼松)不良反应和治疗延迟的高发生率,推荐将G-CSF支持用于采用该方案治疗的霍奇金淋巴瘤患者。
5. 其他潜在不良反应:急性呼吸窘迫综合征、肺泡出血、镰状细胞危象等。
感染预防和治疗
通常根据FN和严重并发症发生风险的高低将患者分为低危和高危组。低危患者是指预计严重中性粒细胞减少持续时间≤7 d、无共存疾病、无严重肝肾功能障碍的患者,这类患者发生严重并发症的风险较低。高危患者为预计中性粒细胞减少(ANC<0.5×109/L)持续>7 d的患者,此外如果中性FN患者存在持续性共存疾病或严重肝肾功能障碍,无论其中性粒细胞减少持续多久,均认为是高危患者。目前认为大多数因实体瘤接受常规化疗的患者属于低危患者,而成人血液系统恶性肿瘤患者及造血干细胞移植受者属于高危患者。
此外癌症支持治疗多国协会(multinational association for supportive care in cancer, MASCC)风险指数(表4)被证实可以预测中性FN相关的内科并发症风险,可以作为临床医师选择整体护理和治疗策略的基本工具。MASCC总分<21分者被判定为高危患者,其余为低危患者,高危患者建议入院接受静脉广谱抗生素的治疗,低危的部分患者入院或门诊接受口服抗菌药物的治疗。但MASCC模型有一定局限性,它不能明确患者发生并发症的风险以及确定哪些患者需要住院治疗。稳定状态发热性中性粒细胞减少临床指数(clinical index of stable febrile neutropenia, CISNE)评分系统等用于对FN患者进行风险分层。CISNE评分系统包含6个与严重并发症相关的因素,分别为美国东部肿瘤协作组体能状态评分≥2分(2分)、慢性阻塞性肺病(1分)、慢性心血管疾病(1分)、黏膜炎≥2度(1分)、单核细胞<200/μl(1分)和应激性高血糖(2分),以此将患者分为低危(0分)、中危(1~2分)和高危(≥3分)3个预后等级,它是对发生FN但表面处于稳定状态(无器官衰竭、生命体征异常和严重感染)的肿瘤患者进行严重并发症风险预测的有效模型,不适用于FN不稳定、严重感染、淋巴瘤或血液恶性肿瘤的患者。CISNE<3分的患者可在医院观察4~72 h或门诊随访,CISNE≥3分的患者有发生严重并发症的高风险,建议住院。

1. 无FN患者抗感染的预防:通常使用广谱抗生素对无发热的中性粒细胞减少患者进行抗感染预防以预防最常见的病原体感染,但预防性抗感染治疗会增加一些风险包括患者的治疗费用、药物相关不良反应、二重感染(例如艰难梭菌感染)的易感性,以及产生对抗生素耐药的菌株等,因此并不推荐对所有患者常规预防性应用广谱抗生素。
低风险中性粒细胞减少患者预计严重的中性粒细胞减少(ANC<0.5×109/L)持续时间≤7 d时不推荐常规使用抗生素预防。
高风险中性粒细胞减少患者推荐使用针对铜绿假单胞菌和其他革兰阴性杆菌的预防性方案,常用药物有左氧氟沙星(1次500或750 mg,1次/d,口服)或环丙沙星(1次500或750 mg,2次/d,口服)。研究表明,以氟喹诺酮类药物为基础的抗生素预防能有效减少侵袭性革兰阴性菌感染及发热的发生率。使用氟喹诺酮类预防性治疗的潜在缺点包括药物不良反应以及可能促进耐药等。在使用氟喹诺酮类药物预防治疗的机构中,应当对革兰阴性杆菌中的氟喹诺酮类耐药情况进行系统性监测。不推荐预防性加入具有抗革兰阳性菌特异性活性的抗细菌药物。
2. FN患者抗感染治疗:超过60%的FN患者可能合并感染或隐性感染,菌血症的发生率超过20%,FN的致死率极高。为避免进展为脓毒综合征及甚至死亡,对于所有伴中性粒细胞减少性发热的患者,其中包括已经接受预防性抗生素治疗的患者,要求在完成血培养等必要检查后(就诊的60 min内)立即开始经验性广谱抗生素治疗。
低风险患者可在短时观察或短期住院后,进行口服抗生素的门诊治疗。推荐的初始经验性口服抗生素方案包括1种氟喹诺类药物(环丙沙星750 mg,口服,2次/d,或左氧氟沙星750 mg,口服,1次/d)联用1种β内酰胺类药物(如阿莫西林克拉维酸,500 mg/125 mg,口服,3次/d)。对于有青霉素超敏反应史的患者,可给予克林霉素(300 mg,4次/d)取代阿莫西林-克拉维酸,如果头孢菌素安全,可给予头孢克肟(400 mg,1次/d)。对于粒细胞缺乏超过7 d并有高危因素的患者需要预防性使用抗真菌药物。
对于已经接受氟喹诺酮类的抗生素预防的患者,不应再接受氟喹诺酮类为初始经验性抗生素治疗,而应采用推荐用于高风险患者的一种静脉治疗方案,确保获得充分的抗铜绿假单胞菌活性。
高危中性粒细胞减少患者出现发热均需要长期入院并接受静脉抗生素的治疗,治疗方案可考虑采用广谱抗假单胞菌的β-内酰胺类药物(如头孢吡肟、美罗培南、亚胺培南或哌拉西林三唑巴坦)进行经验性单药治疗,在初始治疗方案的标准用药中不推荐包含万古霉素(或另一种针对革兰阳性球菌的药物),而对于疑似中心静脉导管相关感染、皮肤或软组织感染、肺炎或血流动力学不稳定的患者,应加用抗革兰阳性菌的治疗。对于伴有复杂表现(如低血压、中心静脉导管相关感染、皮肤或软组织感染、肺炎)的患者,则应扩大抗菌谱,覆盖可疑致病菌(如耐药性革兰阴性菌、革兰阳性菌和厌氧菌,以及真菌)。
具体抗生素的选择可参考《中国中性粒细胞缺乏伴发热患者抗菌药物临床应用指南(2020年版)》。
参考文献略。
本文为提前在线版本,如有不一致之处,以正式发表版本为准。出版日为每月23日,网站和数据库更新有时间差,欢迎正式出版后下载原文:
1. 机构用户IP:中华医学期刊全文数据库(http://www.yiigle.com/)右上角IP登录,正常检索/查看/下载即可
2. 个人帐号:绑定中华医学期刊机构用户后,直接登录本刊官网(http://www.chinjoncol.com/)检索/查看/下载全文(通过万方、中华医学期刊网检索也将跳转至本刊官网)
3. 年卡或单期购买用户:详询中华医学期刊网会员服务
4. 纸质版期刊订阅:中国邮政网上营业厅(https://11185.cn/)检索“中华肿瘤杂志”在出版前订购;或中华医学期刊网-期刊服务-期刊商城订购过刊。

免责声明本文仅供专业人士参看,文中内容仅代表中华肿瘤杂志立场与观点,不代表肿瘤资讯平台意见,且肿瘤资讯并不承担任何连带责任。若有任何侵权问题,请联系删除。
排版编辑:肿瘤资讯-Kate











 苏公网安备32059002004080号
苏公网安备32059002004080号


